Анализ крови на гормоны беременным норма

Если у женщины «задержка», наличие беременности можно определить с помощью экспресс-теста. Это вариант, когда можно проверить наличие возможного зачатия. Тест помогает определить содержание в моче гонадотропина (хорионического), это является показателем того, что оплодотворение произошло. Через время гинеколог назначает исследование, которое позволяет установить уровень гормонов при беременности с учетом показаний пациентки.
Назначения
Реактивы, предназначенные для выполнения диагностики, достаточно дорогостоящие, поэтому если нет необходимости (по медицинским показаниям), при нормальном развитии плода их не делают. Важным показателем, является норма гормонов щитовидной железы при беременности.
Данный анализ назначается всем будущим мама, т.к. при сбоях в работе ЩЖ возможно развитие опасных патологий у малыша, вплоть до недоразвития и умственной отсталости.
Рассмотрим, какие гормоны сдать при планировании беременности, что они способны выявить:
- Сбои в менструальном цикле, которые возникают при нарушении женского гормонального фона.
- «Привычный» выкидыш. Данный диагноз ставится женщине, если у нее уже было 3 и более эпизодов невынашивания (до 20 недель) и существует возможная угроза прерывания наступившей новой беременности.
- Отслоение плаценты (частичное).
- ЭКО-беременность.
- При сдаче анализа в позднем сроке, можно узнать, не перенашивается ли ребенок.
Какие анализы на гормоны чаще всего назначаются женщинам, читайте в статье.
Если сдать гормоны при беременности на ранних сроках, можно точно установить наличие нарушений и предупредить дальнейшее развитие патологий.
Гормоны, отвечающие за беременность: подготовка к сдаче
Чтобы исследовать кинины, потребуется венозная кровь. При сдаче анализа на женские гормоны нужна специальная подготовка, а также важно соблюдать определенные моменты:
- За 1-2 суток до анализа важно правильно питаться, не употреблять жирную и соленую пищу, т.к. это скажется на качестве сыворотки крови и исказит полученные данные.
- Последний прием пищи должен быть за 19 часов до исследования.
- Перед процедурой не следует переживать, важно избегать стрессовых состояний и физнагрузок.
- Прием назначенных препаратов (включая гормональную терапию при беременности), следует отменить перед сдачей анализа. В случае, если этого нельзя сделать по медпоказаниям, нужно просто уменьшить дозировку.
Не рекомендуется за несколько дней до того, как сдаются гормоны, отвечающие за беременность, принимать алкоголь и курить.
Уровень гормонов при беременности: нормы
С учетом того, что диагностические медлаборатории используют различные единицы измерения, расшифровкой результатов сданных анализов должен заниматься только специалист.
Хронический гонадотропин
Данный гормон, выделяемый хорионом (оболочкой эмбриона), определяется только в случае, когда яйцеклетка оплодотворена. ХГЧ приводит к перестройке и ослаблению иммунной системы женщины, провоцирует повышенную выработку прогестерона.
Каждые два дня его уровень увеличивается, максимальное значение достигается в момент, когда плацента уже полностью сформирована (9-11 неделя).
Анализ на ХГЧ позволяет определить:
- патологии в протекании беременности (биохимическая, неразвивающаяся);
- успешно ли прошла имплантация при ЭКО;
- внематочный способ прикрепления зародыша.
Если показатель ХГЧ низкий, это может возникнуть в случае неправильно установленного срока. Завышенный уровень характеризует наличие СД, многоплодного типа гестации, гестоза, некоторых отклонений в развитии плода.
Срок беременности врачи рассчитывают согласно дню последних месячных. А вот для определения ХГЧ в качестве точки отсчета учитывается день наступившего оплодотворения.
Прогестерон
Синтез прогестерона, происходящий в желтом теле, постоянно растет во время овуляции. В конце беременности он останавливает лактацию и сократительные функции матки. Когда концентрация прогестерона резко снижается, это обозначает, что скоро начнется родовая деятельность.
В самом начале срока анализ назначается при угрозе прерывания беременности, а также привычном невынашивании. Во второй половине гестации диагностика нужна, чтобы выявить возможные отклонения в патологии плаценты и плода. Перед самыми родами, благодаря уровню прогестерона можно определить, не перенашивает ли женщина малыша. Как подготовить к анализу, читайте полезную информацию в статье.
Повышенная концентрация гормона диагностируется при многоплодной беременности, а также при определенных патологиях: почек, надпочечников, плаценты.
Для коррекции низких значений (на ранних сроках) принимаются прогестероносодержащие препараты. При избытке гормона, терапия проводится с учетом предпосылок возникновения данного отклонения.
Эстроген
Диагностика гормонов эстриола и эстрадиола очень важна, т.к. от их функционирования зависит стабильный рост матки и повышение кровотока в ней. Также они нормализуют свертывание крови, что очень важно для того, чтобы быстро ликвидировать возможную кровопотерю при родах.
Эстроген во время всей беременности растет, максимальное значение определяется перед самыми родами. Он предотвращает лактацию, но после родов (через 3-4 дня), когда уровень гормона снижается, начинается выработка молока. Как подготовиться к сдаче анализа на эстроген, описано в статье.
Повышенный уровень кинина отмечается при:
- наличии у женщины двойни;
- патологических процессах в печени;
- почечной недостаточности.
Если при беременности понижен гормон, это указывает на:
- возможный выкидыш, преждевременные роды;
- синдром Дауна;
- наличие внутриутробной инфекции;
- фетоплацентарную недостаточность.
Пролактин
Пролактин оказывает влияние на молочные железы, приводит к увеличению их размера и появлению молозива. Гормон создает незначительный обезболивающий эффект, помогает женщине подготовиться к родам, снижает болезненность при кормлении грудью. После родов пролактин приостанавливает овуляцию, снижает действие ФСГ и ЛГ. О подготовке к анализу можно найти информацию в статье.
Концентрация гормона важна для проверки терапии женщин с бесплодием, после родов – для определения даты начала менструации. На позднем сроке гестации, определение пролактина дает возможность уточнить перенашивает будущая роженица или нет. В определенных ситуациях может потребоваться вызвать искусственные роды.
Итак, какие гормоны надо сдавать при беременности, решает только врач, а все возможные отклонения определяются после проведенной диагностики. Женщине не нужно самой ставить себе диагноз и проходить обследование.
Поделиться ссылкой:
Реклама партнеров и статьи по теме
Источник
Анализы на гормоны при беременности. В статье приведены наиболее важные сведения про методы контроля гормонального фона, описаны проблемы отклонения от нормы
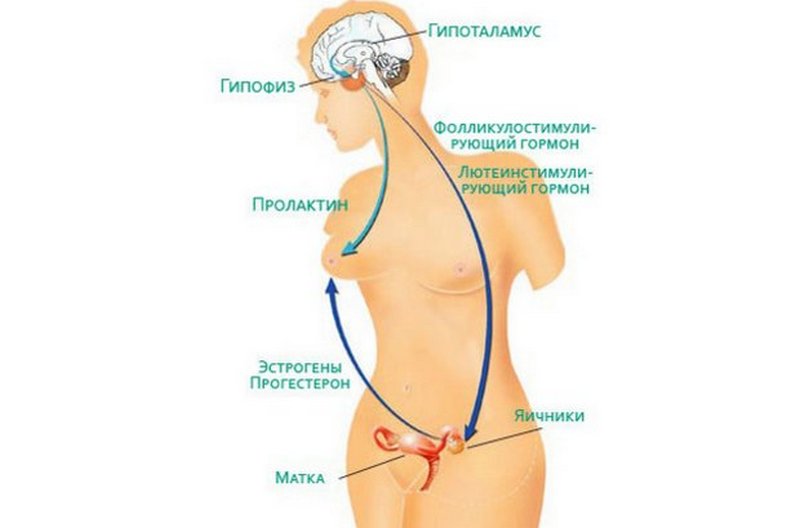
Первая ассоциация с беременной женщиной – это, конечно гормоны. Супруг, как никто другой, понимает важность этих невидимых властителей женских эмоций. Какие же гормоны бушуют в груди будущей мамы, как их определить и как постараться их контролировать будет описано в этой статье.
Гормо́ны (др.-греч. ὁρμάω — возбуждаю, побуждаю) — биологически активные, которые вырабатывают наши железы. Поступая в кровь, они образуют связи с рецепторами, за счет чего регулируют физиологию и обмен веществ в организме.
Концентрация гормонов в организме называются гормональным фоном. Гормональный фон может меняться несколько раз за день, в период менструального цикла и во время вынашивания ребенка.
Чрезвычайно важно оперативно реагировать на изменения гормонального фона, своевременно определять отклонения от нормы по концентрации гормонов для того, чтобы защитить будущую маму и ребенка от нежелательных последствий. Для этого беременным женщинам необходимо сдать анализы на гормоны при беременности.
Какие бывают виды гормонов
- Гормоны гипофиза: пролактин, фолликулоостимулирующий гормон (ФСТ), тиреотропный гормон (ТТГ), лютеинизирующий гормон (ЛГ);
- Половые гормоны: тестостерон, эстрадиол, эстриол;
- Гормоны щитовидной железы: Т3 и Т3 свободный, Т4 и Т4 свободный;
- Гормоны надпочечников: прогестерон, кортизол, адренокортикотропный гормон (АГКТ), ДГЭА-сульфат;
- Антитела к тиреоглобулину, тиреопероксидазе.
Какие существуют анализы для определения гормонального фона
Методы определения концентрации гормонов зависят от их химического состава. Особое значение при вынашивании ребенка имеют пренатальные скрининги: 1-го триместра, 2-го триместра, а также отслеживание изменений концентрации 17-кетостероидов, 17-оксипрогестерона и глобулина. Из отдельных гормонов зачастую врачи назначают сдать анализ крови на тестостерон, эстрадиол и кортизол.
Скрининг I триместра беременности
Скрининг 1-го триместра производят в четкие даты: в период с 11 по 14 неделю беременности. Это исследование помогает выявить паталогии в развитии эмбриона, такие как синдром Эдвардса, синдром Дауна а также диагностировать ряд генетических заболеваний. Ультразвуковой метод обследования проводят перед анализом крови для обеспечения точности диагностики состояния плода.
Первый скрининг называют двойным тестом, так как берутся во внимание два основных показателя: ХГЧ (свободная ß-субъединица хорионического гонадотропина человека) и РАРР-А (плазменный белок А).
Знакомство с гормонами у беременной женщины начинается именно с ХГЧ. Этот гормон выделяют клетки плаценты, а также клетки плодовой оболочки. В начальный период беременности, с 1-й по 5-ю неделю беременности каждые 36 часов концентрация ХГЧ увеличивается вдвое. Затем темпы увеличения концентрации ХГЧ снижаются. Именно наличие этого гормона заставляет появиться второй полоске в тесте на беременность.
Низкий уровень ХГЧ возможен в случае внематочной беременности, либо позже проявившейся овуляции, а следовательно, позже наступившего оплодотворения яйцеклетки. Также пониженный ХГЧ обнаруживают при не развивающейся беременности, хронической недостаточности функции плаценты и в ситуациях, когда существует опасность выкидыша.
Высокий уровень ХГЧ обычно встречается у женщин, которые болеют сахарным диабетом. Также возможно снижение уровня ХГЧ при раннем токсикозе, многоплодной беременности, различных отклонениях в развитии эмбриона, неправильной функции плаценты, а также при применении пациентами препаратов ХГЧ для стимуляции овуляции в цикле ЭКО.
При низком уровне РАРР-А возможно развитие хромосомной патологии эмбриона, появляется угроза выкидыша, возрастает опасность гестоза.
При синдроме Корнелии де Ланж, который характеризуется очень низким уровнем РАРР-А, у малыша могут возникнуть пороки сердца, отклонения в умственном и физическом развитии.
Диагностика пониженного прогестерона.
Наиболее часто сдают анализ на прогестерон, так как низкий уровень этого гормона представляет значительную опасность для эмбриона.
В первое время, в течение трех первых месяцев, в организме беременной женщины яичники синтезируют прогестерон, а начиная с 12 недели беременности уже плацента выполняет эту функцию. Прогестерон помогает эмбриону крепче закрепиться на стенке матки и уменьшает ее сокращения. При выявлении патологий, например, неправильного функционирования гипофиза, гипоталамуса или после воспалительного процесса в придатках яичников, яичники не выделяют прогестерон. Из-за этого появляется опасность гибели плода.
Есть несколько вариантов измерения этого гормона и не всегда понятно, какой из них оптимальный, а расшифровка анализов самостоятельно только вносит путаницу. Поэтому настоятельно рекомендуется доверить эту задачу специалистам.
Обычно концентрацию гормона в организме измеряют в нанномолях (нмоль/л). Перед началом второго триместра вынашивания ребенка нормой считается концентрация 8,9 – 468,4 нмоль/л. В период второго триместра 71,5 – 303,1 нмоль/л. В последний триместр и до появления на свет малыша норма прогестерона составляет 88,7 – 771,5 нмоль/л.
Анализы для определения гиперандрогении
Низкий прогестерон означает малую концентрацию женского полового гормона в организме будущей матери. Гиперандрогения, наоборот, характеризуется повышением мужских половых гормонов таких как тестостерон и другие.
Для определения уровня этих гормонов пользуются разными классификациями. Обычно пациенты сдают кровь на тестостерон, ДГЭА-С (дегидроэпиандростерон сульфат), 17-ОН-прогестерон, а также зачастую сдают мочу на 17-КС (17-кетостероиды).
Гормональная система работает в связке со всеми внутренними органами и системами организма, поэтому для получения достоверных результатов по анализам на гормоны должна быть соблюдена простая подготовка:
- Анализ на гормоны при беременности нужно сдать рано утром перед едой;
- За некоторое время до анализа необходимо воздержаться от физических нагрузок;
- За несколько дней исключить их рациона жирную пищу. Не употреблять алкоголь, не курить;
- Четко соблюдать рекомендации вашего лечащего врача.
Курение и употребление алкоголя строго не рекомендуется женщинам в период беременности. Этим вы приносите вред себе, ребенку и окружающим.
Рекомендация будущим мамам
Гормональный фон, а тем более расшифровка анализов на гормоны – чрезвычайно сложная тема. Не стоит переворачивать тонны литературы и сутками спамить женские форумы в поисках информации не только потому, что этим должен заниматься специалист, а еще и потому, что результаты исследований на гормоны при беременности сами по себе не являются достаточно исчерпывающими. С течением беременности показатели могут меняться в разы. Оценить такие результаты может только ваш врач, который имеет на руках целостную картину.
Источник
В механизме оплодотворения яйцеклетки, вынашивания ребенка и родов главенствующая роль принадлежит гормонам. Не надели нас природа этими биологически активными веществами, у человечества не было бы ни единого шанса на воспроизведение себе подобных. Давайте выясним, какие гормоны сдают при беременности и какими показателями нормы следует руководствоваться при таком исследовании.
Для выработки гормонов организм использует железы внутренней секреции, а к органам и системам специфические вещества доставляет кровь. Говоря о количественных показателях тех или иных гормонов, которые меняются в разные периоды жизни женщины (менструация, беременность, менопауза), используют определение «гормональный фон». Сдавать анализы на гормоны во время беременности — надежный способ профилактики различных отклонений в развитии плода.
Анализ крови на гормоны при беременности: абсолютные показания
Одним будущим мамам врачи просто рекомендуют пройти данное диагностическое обследование, а других отправляют на «гормональные» анализы в обязательном порядке. От чего это зависит? Существует несколько факторов, при наличии которых знать состояние гормонального фона беременной женщины жизненно необходимо:
- пациентка находится в группе риска по невынашиванию беременности: она уже пережила один или несколько выкидышей или у нее проблемный менструальный цикл (нерегулярные или поздние месячные). В этом случае интерес для врачей представляют количественные показатели гормонов прогестерона, кортизола и пролактина;
- женщина рискует потерять ребенка. Чтобы не допустить срыв беременности, врачи ставят пациентку на строгий контроль. В промежуток с 5 по 12 неделю будущей маме необходимо дважды в неделю сдавать кровь на ХГЧ;
- велика вероятность появления на свет малыша с отклонениями в развитии (синдромы Дауна, Эдвардса и Патау). Пренатальный скрининг показан в начале и середине беременности для контроля уровня ХГЧ, свободного эстриола и альфа-фетопротеина;
- будущие родители связаны узами родства;
- женщина старше 35 — 40 лет.

Как подготовиться к анализу на гормоны при беременности
В качестве материала для исследования используют венозную кровь. Чтобы результаты анализов были «чистыми», будущей маме необходимо должным образом подготовиться к процедуре:
- За 24 часа до посещения лаборатории перестаньте есть жирную пищу. Повышенное количество жиров непременно отразится на сыворотке крови и тем самым исказит конечные сведения.
- Последний раз поесть накануне анализа рекомендуют в 19.00. Забор крови осуществляется рано утром до завтрака. Чаще всего вынужденная «голодовка» никак не влияет на самочувствие беременной, но если уж совсем невмоготу, то нужно сделать несколько глотков чистой воды.
- За сутки до процедуры избегайте ситуаций, способных расстроить или взволновать вас. По возможности сведите к минимуму физическую нагрузку.
- Если по состоянию здоровья вы принимаете жизненно важные лекарства, поставьте врача в известность. Возможно, специалист уменьшит дозировку или примет решение о временной отмене препарата.
- За 24 часа до анализа курение и прием алкоголя под строгим запретом.
Теперь поговорим о гормонах, непосредственно влияющих на беременность — за что они отвечают и какова их норма в этот период.
Гормоны при беременности. Хорионический гонадотропин человека (ХГЧ)
На первых порах беременности уровень ХГЧ в крови имеет особенно важное значение. Само наличие гормона указывает на то, что оплодотворение свершилось. Вещество выделяется оболочками эмбриона, а немного позже — тканью детского места. Показатели вещества у небеременной женщины практически равны нулю, и это объясняет, почему ХГЧ еще известен как женский гормон беременности.
Содержание ХГЧ в организме начинает увеличиваться на 7 — 8 день после имплантации плодного яйца в эндометрий матки. Если беременность протекает в соответствии с общепринятыми нормами, каждые 36 часов количество гормона вырастает в 2 раза. Так продолжается до 5 недель беременности, после чего скорость выработки ХГЧ идет на спад. После 10 — 11 недели гестации количество ХГЧ постепенно уменьшается.
В случае внематочного прикрепления эмбриона нагнетание гормона в крови происходит в разы медленнее.
Спустя 2 суток после начала выработки ХГЧ концентрация гормона в крови достаточно велика, чтобы он попал в мочу и стал доступен для определения тест-полосками при ранней диагностике беременности. Провести мини-исследование женщина сможет самостоятельно в домашних условиях, однако анализ крови способен «раскрыть карты» гораздо раньше, чем аптечный тест. Так, получить достоверную информацию об уровне ХГЧ и, соответственно, беременности через анализ крови возможно на 10 — 12 сутки после зачатия, в то время как тест-полоска отреагирует на присутствие гормона в моче примерно на 4 — 5 дней позже.
 Плодное яйцо в матке
Плодное яйцо в матке
Гормон ХГЧ при беременности: норма и отклонения
Пределами нормы считается, если на сроке 10 — 12 дней уровень ХГЧ равен 25 — 300 МЕ. Чем позднее проведен анализ, тем выше ХГЧ:
- 2 — 3 неделя — 1500 — 5000 МЕ;
- 3 — 4 неделя — около 30000 МЕ;
- 4 — 5 неделя — 20000 — 100000 МЕ;
- 5 — 6 неделя — 50000 — 150000 МЕ и так далее.
Низкий уровень гормона является показателем таких отклонений:
- внематочная беременность;
- замерший плод;
- плацентарная недостаточность;
- вероятность самопроизвольного аборта;
- внутриутробная задержка развития ребенка.

Повышенные показатели гормонов ХГЧ при беременности на ранних сроках могут быть обусловлены такими факторами:
- опухолевые образования в ткани плаценты;
- ранний токсикоз;
- многоплодная беременность
- при сахарном диабете у будущей мамы;
- в результате стимуляции овуляции препаратами ХГЧ.
Тиреотропный гормон и гормоны щитовидной железы при беременности
ТТГ и биологически активные вещества, вырабатываемые «щитовидкой» взаимозависимы, поэтому анализ для них общий.
Тиреотропный гормон, который вырабатывается гипофизом, регулирует работу щитовидной железы. Последняя, в свою очередь, производит гормоны тироксин (Т4) и трийодтиронин, стимулирующие тело яичника, нормальная деятельность которого является залогом благополучного развития беременности. Также гормоны «щитовидки» контролируют обмен веществ в организме, обеспечивают здоровье половой, нервной и сердечной систем, стимулируют работу ЖКТ. Материнские гормоны щитовидной железы особенно ценны для закладки интеллектуальных способностей будущего человека.
На почве усиленной деятельности щитовидной железы, которая до 12 недели беременности трудится за двоих, количество ТТГ обычно понижается.

Гормон ТТГ при беременности: норма и отклонения
При отсутствии беременности и серьезных острых или хронических заболеваний концентрация ТТГ у женщины составляет 0,4 — 4,0 мЕд/л. С наступлением беременности показатели тиреотропина меняются в меньшую сторону:
- 1 триместр — 0,1 – 2,5 мEд/л;
- 2 триместр — 0,2 – 3,0 мEд/л;
- 3 триместр — 0,3 – 3,0 мEд/л.
Анализ проводят примерно на 6 — 8 неделе, чтобы уже на ранних сроках беременности выяснить, все ли в порядке с щитовидной железой. Даже если показатели гормонов «щитовидки» в порядке, тиреотропин укажет на возможные отклонения в работе этого органа.
Высокий гормон тиреотропин при беременности чаще всего свидетельствует о наличии гипертиреоза у женщины. В таком случае первые признаки болезни легко спутать с первыми симптомами «интересного» положения:
- вспыльчивость;
- пониженная температура тела;
- плохой аппетит;
- беспокойный сон или его отсутствие;
- общее недомогание.
Низкий гормон тиреотропин при беременности — предвестник многоплодной беременности (показатели могут приблизиться к нулю). Понижение ТТГ обычно сопровождается повышением гормона щитовидной железы Т4. Результатом такой гормональной метаморфозы становится следующая клиническая картина:
- брадикардия;
- повышенное артериальное давление;
- повышенная температура тела;
- очень хороший аппетит;
- тремор верхних конечностей;
- быстрая смена настроения.
Гормоны щитовидной железы при беременности: норма и отклонения
В подавляющем большинстве случаев при беременности наблюдается замедленная работа щитовидной железы, однако случается, что орган начинает вырабатывать гормоны слишком интенсивно, вследствие чего у будущей мамы развивается гипертиреоз. Патология может привести к срыву беременности на раннем сроке, гибели ребенка еще до рождения, появлению на свет умственно отсталого малыша.
Для отслеживания состояния щитовидной железы проверяют уровень ее гормонов при беременности:
- трийодтиронин, или Т3 свободный — принимает непосредственное участие в обменных процессах. Норма гормона у небеременных и беременных женщин одинакова — 2,6 — 5,7 пмоль/л;
- тироксин, или гормон Т4 свободный при беременности так же, как и Т3 контролирует метаболизм в организме, хотя и является менее активным, чем трийодтиронин. Нормальные показатели вещества (9 — 22 пмоль/л у небеременных) в период гестации обычно немного понижены — 8 — 21 пмоль/л.
Гормон эстрадиол при беременности
Источником гормона эстрадиола в женском организме являются гранулезные клетки яичников. Благодаря этому веществу все «шестеренки» репродуктивной системы — яичники, фаллопиевы трубы, матка, молочные железы, влагалище и вульва — работают упорядоченно и слаженно. При непосредственном участии эстрадиола развивается и беременность, этот же гормон повышает свертываемость крови, чем предупреждает массивное кровотечение в ходе родовой деятельности. Достаточное количество гормона положительно сказывается на сосудах матки и детского места.
Гормон эстрадиол при беременности: норма и отклонения
В овуляторную фазу менструального цикла уровень эстрадиола составляет 132 — 1650 пмоль/л. После зачатия уровень гормона, отвечающего за беременность, постоянно растет и достигает пика накануне родов. Закономерное повышение вещества по мере развития беременности легко отследить по таблице:
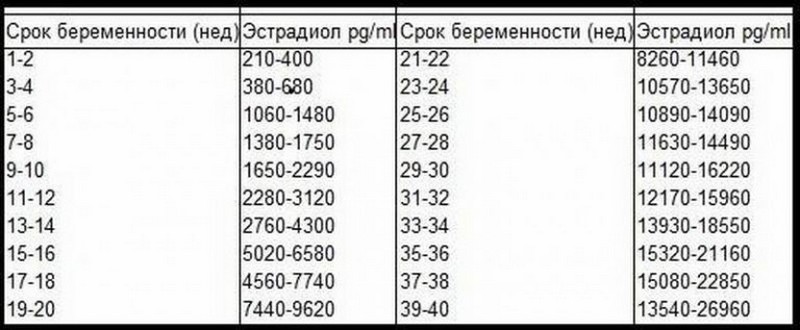
Повышенный эстрадиол при беременности указывает на такие отклонения в организме женщины:
- большой процент избыточной массы тела, ожирение;
- эндометриоз в области гениталий;
- цирроз печени;
- образование кист в яичниках;
- дисфункция щитовидной железы;
- миома матки;
- наличие в яичнике гормонпродуцирующей опухоли.

Пониженная концентрация эстрадиола при беременности может быть вызвана:
- неадекватными физическими нагрузками;
- недостаточной массой тела беременной;
- вегетарианским образом питания;
- курением;
- дисфункцией гипофиза;
- гиперпролактинемией.
Гормон прогестерон при беременности
Прогестерон едва ли не самый важный гормон в период вынашивания ребенка. Его также называют гормоном беременности. После оплодотворения биологически активное вещество выполняет сразу несколько функций:
- делает поверхность внутренних стенок матки достаточно рыхлой, чтобы туда легко имплантировалось плодное яйцо;
- надежно перекрывает вход в матку с помощью загущенной цервикальной слизи, вследствие чего ее внутреннее пространство становится стерильным;
- подавляет материнский иммунитет, чтобы женский организм не воспринимал эмбрион как инородное тело и не предпринимал попыток к выкидышу;
- уменьшает спазмы гладкой мускулатуры матки, предотвращая опасный гипертонус;
- временно притормаживает лактацию.

Гормон прогестерон при беременности: норма и отклонения
Уровень этого гормона в крови нестабилен в течение всей беременности. Таблица отображает, как меняется количество вещества в течение 9 месяцев:
Сверх меры высокий прогестерон при беременности может появиться на почве таких патологий и состояний:
- пузырный занос;
- почечная недостаточность;
- неправильное развитие плаценты;
- многоплодная беременность.
А низкие показатели гормона говорят о следующем:
- угроза самопроизвольного прерывания беременности;
- расположение плодного яйца за пределами матки;
- отставание плода в развитии;
- тяжелый поздний токсикоз;
- переношенная беременность;
- хронические болезни половых органов.
Гормон эстриол при беременности
Эстриол принадлежит к гормонам стероидной природы и вырабатывается у женщины яичниковыми фолликулами и корой надпочечников. С наступлением беременности к активному производству эстриола присоединяется плацента, а чуть позже — печень ребенка. Эстриол, который попадает в кровь матери из клеток детского места называется свободным. Если в организме небеременной женщины эстриол почти никак себя не проявляет, то после зачатия гормон становится очень ценным и незаменимым. При его участии происходят следующие важные процессы:
- стимуляция кровотока в кровеносных сосудах матки;
- снижение природной сопротивляемости стенок сосудов, благодаря чему уменьшается вероятность их спастики;
- стимуляция выработки другого важного гормона — прогестерона;
- подготовка груди к кормлению крохи.
Гормон эстриол свободный при беременности: норма и отклонения
По мере увеличения срока беременности растет и уровень эстриола в крови будущей мамы. Анализ на эстриол при беременности назначают в период с 16 по 18 неделю. На ранних сроках количество эстриола считается нормальным, если приближено к показателям от 0 до 1,42 нмоль/л, а в конце беременности допустимые значения гормона могут достигать 106 нмоль/л.
Среди причин повышенного содержания эстриола при беременности назовем:
- многоплодную беременность;
- различные печеночные заболевания;
- большие размеры плода.
Пониженный уровень эстриола появляется вследствие таких факторов:
- отклонения в развитии головного мозга ребенка;
- дефекты развития плода генетического характера;
- фетоплацентарная недостаточность;
- кислородное голодание плода;
- большая вероятность самопроизвольного аборта;
- токсикоз на поздних сроках беременности;
- наличие внутриутробной инфекции.
Гормон тестостерон при беременности
Несмотря на то, что тестостерон является основным мужским половым гормоном, некоторое его количество присутствует и в организме женщины. Гормон отвечает за появление вторичных половых признаков, контролирует сексуальное влечение, а также работу сальных желез. У женщин вещество принимает участие в формировании фолликулов. С наступлением беременности концентрация тестостерона в крови начинает расти. Особенно высокие показатели вещества у беременных, ожидающих сыновей.

Гормон тестостерон при беременности: норма и отклонения
Если беременности нет, нормальное значение тестостерона для женщины варьируется от 0,45 до 3,75 нмоль/л. Самое интересное, что нормы этих гормонов при беременности не существует, поскольку в этот период показания вещества неинформативны и особого значения для врачей не имеют. Однако можно отметить некоторые особенности «прироста» тестостерона: его уровень возрастает в начале 2 триместра, а после 30 недели превышает показатели у не беременных женщин в 3 — 4 раза.
Крайне повышенный тестостерон может представлять угрозу для плода в периоды, когда велик риск срыва беременности или преждевременных родов. К слову, одной из причин привычного невынашивания также является высокий тестостерон. Диагностика низкого уровня гормона при беременности исключена, так как точных нормативных показателей для него нет.
Гормон пролактин при беременности
Гормон пролактин — еще одно вещество, играющее ключевую роль в механизме оплодотворения, развития беременности, родов, а также лактации. Во время гестации пролактин:
- способствует увеличению размера молочных желез, таким образом подготавливая их к грудному вскармливанию;
- преобразует молозиво в молоко;
- контролирует процесс формирования желтого тела;
- препятствует отслоению эндометрия, благодаря чему беременность сохраняется;
- отвечает за снабжение плаценты кровью;
- принимает участие в созревании легких плода;
- является естественным контрацептивом в период лактации.
Гормон пролактин при беременности: норма и отклонения
Во время гестации наблюдаются резкие скачки пролактина. Его усредненные допустимые показатели следующие:
- 1 триместр — 3,2 — 43 нг/мл;
- 2 триместр — 13 — 166 нг/мл;
- 3 триместр — 13 — 318 нг/мл.
Чрезмерное повышение пролактина называется гиперпролактинемия. Естественное увеличение показателей вещества наблюдается:
- при беременности и кормлении грудью;
- при тяжелой физической активности;
- когда человек крепко спит (5.00 — 7.00);
- во время занятия сексом;
- если в рационе много белковых продуктов.

Патологическое превышение нормы гормона указывает на следующие факторы:
- опухолевое поражение гипофиза;
- поражение радиоактивным облучением;
- повреждение грудного отдела вследствие серьезной травмы или оперативного вмешательства;
- патологии эндокринной природы;
- почечная дисфункция;
- ожирение;
- дефицит витамина В6.
При крайне высоких показателях пролактина забеременеть очень сложно.
Незначительные колебания вещества в меньшую сторону являются вариантом нормы, а вот сильное понижение пролактина встречается не часто. Это может быть связано с перенашиванием беременности более чем на 10 дней от ПДР.
Мы косну?
