Анализы анемии и лейкозов
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
лейкоциты).
Виды лейкозов – острые и хронические
- Острые лейкозы – это быстропрогрессирующие заболевания, развивающиеся в результате нарушения созревания клеток крови (белых телец, лейкоцитов) в костном мозге, клонирование их предшественников (незрелых (бластных), клеток), образование из них опухоли и её разрастание в костном мозге, с возможным дальнейшим метастазированием (распространением с током крови или лимфы опухолевых клеток в здоровые органы).
- Хронические лейкозы отличаются от острых, тем что, заболевание протекает длительно годами, происходит патологическая выработка клеток предшественниц и зрелых лейкоцитов, нарушая образование и остальных клеточных линий (эритроцитарной линии и тромбоцитарной). Образуется опухоль из зрелых и молодых клеток крови.
Так же лейкозы делятся на различные типы, и их названия формируются в зависимости от типа клеток, которые лежат в их основе. Некоторые типы лейкозов: острые лейкозы (лимфобластный, миелобластный, монобластный, мегакариобластный, эритромиелобластный, плазмобластный и т.д.), хронические лейкозы (мегакариоцитарный, моноцитарный, лимфоцитарный, миеломная болезнь и т.д.).
Лейкозами могут заболеть как взрослые, так и дети. Мужчины и женщины болеют в одинаковом соотношении. В разных возрастных группах встречаются разные типы лейкозов. В детском возрасте, чаще встречается острый лимфобластный лейкоз, в возрасте 20-30 лет – острый миелобластный, в 40-50 лет – чаще встречается хронический миелобластный, в старческом возрасте – хронический лимфоцитарный лейкоз.
Анатомия и физиология костного мозга
 Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
 Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
 Воздействие ряда факторов приводит к мутации (изменение) гена отвечающего за развитие и созревание молодых (бластных) клеток крови (по эритроцитарному пути, по лейкоцитарному и по тромбоцитарному пути) или мутация стволовой клетки (первоначальная клетка, которая запускает процесс кроветворения), в результате чего они становятся злокачественными (опухолевыми). Быстрое размножение опухолевых клеток, нарушает нормальный процесс кроветворения и замещение здоровых клеток опухолью.
Воздействие ряда факторов приводит к мутации (изменение) гена отвечающего за развитие и созревание молодых (бластных) клеток крови (по эритроцитарному пути, по лейкоцитарному и по тромбоцитарному пути) или мутация стволовой клетки (первоначальная клетка, которая запускает процесс кроветворения), в результате чего они становятся злокачественными (опухолевыми). Быстрое размножение опухолевых клеток, нарушает нормальный процесс кроветворения и замещение здоровых клеток опухолью.
Факторы риска, приводящие к лейкозу:
- Ионизирующая радиация: подвергаются врачи рентгенологи, после атомной бомбардировки, лучевая терапия, ультрафиолетовое излучение;
- Химические канцерогенные вещества: толуол, входит в состав красок, лаков; пестициды используются в сельском хозяйстве; мышьяк встречается в металлургии; некоторые лекарственные препараты, например: Хлорамфеникол и другие;
- Некоторые виды вирусов: HTLV (Т – лимфотропный вирус человека);
- Бытовые факторы: выхлопы автомобилей, добавки в различные пищевые продукты, курение;
- Наследственная предрасположенность к раковым заболеваниям;
- Механические повреждения тканей.
Симптомы различных видов лейкозов
- При острых лейкозах отмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 390С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы – по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Миелобластный острый лейкоз, нарушается созревание миелобластной клетки, из которой, созревают эозинофилы, нейтрофилы, базофилы. Заболевание развивается быстро, характеризуется выраженным геморрагическим синдромом, симптомами интоксикации и инфекционными осложнениями. Увеличение в размерах печени, селезёнки, лимфатических узлов. В периферической крови сниженное количество эритроцитов, выраженное снижение лейкоцитов и тромбоцитов, присутствуют молодые (миелобластные) клетки.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток – предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза

- Общий анализ крови:
- Снижение уровня гемоглобина (норма 120г/л);
- Снижение уровня эритроцитов (норма 3,5-5,5*1012/л);
- Низкие тромбоциты (норма 150-400*109/л);
- Ретикулоциты (молодые эритроциты) уровень уменьшается или отсутствуют (норма 02-1%);
- Бластные (молодые) клетки >20% при остром лейкозе, а при хроническом может быть и меньше (норма до 5%);
- Изменяется количество лейкоцитов: у 15% больных с острым лейкозом увеличивается >100*109/л, остальные больные могут иметь умеренное увеличение или даже снижение. Норма лейкоцитов – (4-9*109/л);
- Уменьшение числа нейтрофилов (норма 45-70%);
- Отсутствие палочкоядерных лейкоцитов, эозинофилов и базофилов;
- Увеличение СОЭ (норма 2-12мм/ч).
- Биохимический анализ крови: неспецифический метод, указывает на изменение показателей в результате поражения печени, почек:
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена
- Снижение общего белка
- Снижение глюкозы ˂ 3,5 ммоль/л.
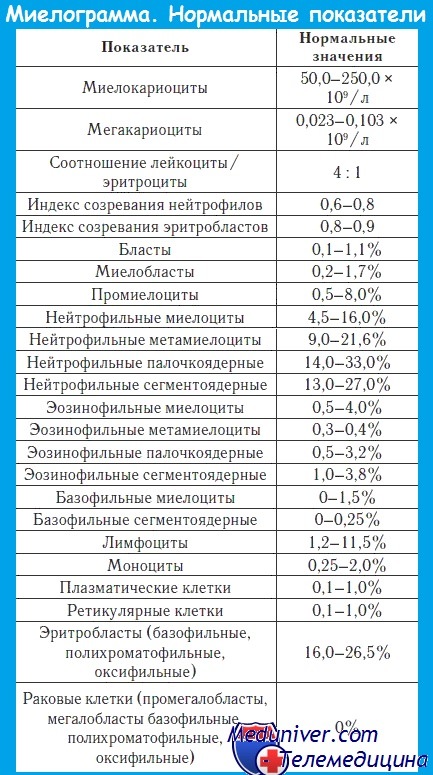
- Миелограмма (анализ пунктата костного мозга): является методом выбора для подтверждения острого лейкоза
- Бласты (молодые клетки) >30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
 Лечение лейкоза проводится в стационаре.
Лечение лейкоза проводится в стационаре.
Медикаментозное лечение
- Полихимиотерапия, применяется с целью противоопухолевого действия:
Для лечения острого лейкоза, назначается сразу несколько противоопухолевых препаратов: Меркаптопурин, Лейкеран, Циклофосфан, Фторурацил и другие. Меркаптопурин принимается по 2,5 мг/кг массы тела больного (лечебная доза), Лейкеран назначается в дозе по 10 мг в сутки. Лечение острого лейкоза противоопухолевыми препаратами, продолжается 2-5 лет на поддерживающих (меньших) дозах;
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Хирургическое лечение
Подразумевает трансплантацию костного мозга. Перед операцией проводится подготовка с иммунодепрессивными препаратами (Преднизолон), тотальное облучение и химиопрепараты. Пересадка спинного мозга обеспечивает 100% выздоровление, но опасным осложнением может быть отторжение трансплантата, при его несовместимости с клетками хозяина.
Народные методы лечения
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Лабораторная диагностика острого лейкоза – анализы
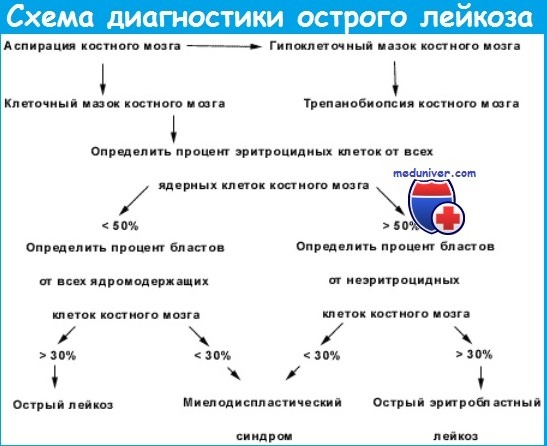
Клинический анализ крови при остром лейкозе. У большинства больных острым лейкозом (ОЛ) на момент диагностики заболевания имеется нормохромная нормоцитарная анемия, в большей степени выраженная при остром миелобластном лейкозе. При развитии геморрагических осложнений может отмечаться гипохромия вследствие дефицита железа. Количество лейкоцитов периферической крови варьирует в очень широких пределах (от 1 • 109/л до 200 • 109/л), но чаще остается на сублейкемическом уровне и не превышает 20-30 • 109/л.
Наиболее выраженный лейкоцитоз наблюдается у пациентов с Т-ОЛЛ и острым монобластным лейкозом. При подсчете лейкоцитарной формулы у 90% больных острым лейкозом выявляются бластные клетки, число которых может колебаться от 1-2 до 100%. В типичных случаях между бластами и зрелыми гранулоцитами отсутствуют промежуточные формы клеток нейтрофильного ряда («лейкемический провал», или hiatus leukaemicus).
У 20% пациентов количество бластных клеток превышает 50 • 109/л, а у 10% бласты в периферической крови отсутствуют (при этом обычно отмечаются панцитопения и относительный лимфоцитоз). При уровне лейкоцитов выше 100 • 109/л резко повышается риск развития лейкостатических осложнений (неврологические нарушения, острый респираторный дистресс-синдром, у мужчин, кроме того, приапизм).
Тромбоцитопения выявляется у подавляющего числа больных острым лейкозом и более выражена при остром миелобластном лейкозе (ОМЛ) (у половины больных число тромбоцитов менее 50 • 109/л). В то же время у 1-2% пациентов отмечается тромбоцитоз (более 400 • 109/л).
У части больных может отмечаться увеличение протромбинового и парциального тромбопластинового времени; при остром промиелоцитарном лейкозе часто наблюдается снижение уровня фибриногена и другие признаки синдрома ДВС. Следует отметить, что развитие синдрома ДВС возможно при любом варианте острого лейкоза.
Миелограмма при остром лейкозе. Исследование аспирата костного мозга необходимо для диагностики и установления варианта острого лейкоза. Количество миелокариоцитов обычно повышено, мегакариоциты отсутствуют или их количество снижено. При подсчете миелограммы выявляется не менее 20% бластов, сужение нормальных ростков гемопоэза. Для верификации варианта острого лейкоза необходимо проведение цитохимических, иммунологических и цитогенетических исследований, результаты которых имеют прогностическое значение и позволяют планировать лечебную тактику.

Трепанобиопсия не является обязательным исследованием при остром лейкозе, однако ее проведение необходимо при низкой клеточности костного мозга или «сухом» пунктате для исключения апластической анемии и сублейкемического миелоза.
Цитологическое исследование спинномозговой жидкости при остром лейкозе выполняется у всех больных острым лейкозом до начала лечения. При отсутствии патологии при остром лимфобластном лейкозе, миеломонобластных и монобластных острых лейкозов в дальнейшем проводится профилактика нейролейкоза. При развитии нейролейкоза проводят его лечение, результаты которого оцениваются на основании анализа клеточного состава спинномозговой жидкости.
Биохимические исследования при остром лейкозе. В большинстве случаев биохимические показатели находятся в пределах нормальных величин, однако при отдельных вариантах острого лейкоза (ОЛЛ, монобластный лейкоз) может отмечаться нарушение функции почек (повышение уровня креатинина) вследствие их инфильтрации опухолевыми клетками. Специфическая инфильтрация почек и/или их увеличение могут быть документированы с помощью УЗИ или компьютерной томографии. В ряде случаев (при остром лейкозе с гиперлейкоцитозом, острый лимфобластный лейкоз с органомегалией) уже в дебюте заболевания выявляется синдром лизиса опухоли.
Чаще, однако, этот синдром наблюдается при быстром лизисе клеток на фоне химиотерапии и характеризуется гипокальциемией, гиперкалиемией, повышением уровня ЛДГ и гиперурикемией с развитием почечной недостаточности.
Инструментальные исследования при остром лейкозе не имеют решающего значения при остром лейкозе, однако их результаты могут влиять на характер проводимого лечения и прогноз заболевания. Так, рентгенография органов грудной клетки позволяет выявить увеличение лимфатических узлов средостения, пневмонию; электрокардиография — нарушения ритма и/или проводимости, обусловленные специфической инфильтрацией миокарда, антрациклиновой кардиомиопатией и т. д.
– Также рекомендуем “Дифференциальная диагностика острого лейкоза”
Оглавление темы “Острые лейкозы”:
- Острые лейкозы – история изучения, причины
- Механизмы развития острого лейкоза – патогенез
- Клиника острого лейкоза – симптомы
- Лабораторная диагностика острого лейкоза – анализы
- Дифференциальная диагностика острого лейкоза
- Классификация острых лейкозов
- Морфология и цитохимия острых лейкозов – цитохимические реакции
- Иммунофенотипирование острых лейкозов – цели, задачи
- Цитогенетические исследования при остром лейкозе – кариотипы
- Принципы химиотерапии острых лейкозов – основы лечения
Чем быстрее удается выявить присутствие видоизмененных клеток в анализе крови при лейкозе, тем выше вероятность благоприятного исхода. С этой целью специалисты рекомендуют минимум 1–2 раза в год проверять показатели крови, с последующей оценкой их высококвалифицированным врачом.
Показатели анализов крови при раке имеют свои особенности – наблюдается присутствие бластов, незрелость иных клеток. Вскоре формируется дефицит здоровых форменных элементов – цитопения. А поскольку кровообращение должно происходить во всех тканях, то атипичные лимфоциты распространяются повсюду – метастазирование.
Функциональность пораженных органов существенно нарушается.
Основные признаки лейкоза
Формирование злокачественного процесса в структурах кроветворения можно распознать по отдельным характерным признакам в анализе крови при лейкозе:
- Понижение параметров гемоглобина. Настораживает подобное состояние, если у человека отсутствуют в анамнезе оперативные вмешательства, иные причины кровопотери, ранения.
- Эритроцитопения – понижение концентрации красных кровяных телец, не менее чем на 30% от нормального, указывает на их замещение атипичными элементами.
- Будет обязательно отмечаться и понижение ретикулоцитов, предшественников зрелых эритроцитов.
- При сдаче анализа в динамике – может быть выявлено колебание параметров лимфоцитов: то выше нормы, то значительное понижение.
- Характерен для лейкемии своеобразный провал – в периферической крови наблюдается малый объем переходных элементов от молодых к уже зрелым.
- Тромбоцитопения – количество клеток, несущих ответственность за параметры свертываемости крови существенно пониженное: от нормального уровня отличие в 8 раз и более.
- При сформировавшемся лейкозе не успевают созревать эозинофилы и базофилы, поэтому их в анализе крови попросту нет.
- Менее характерный признак – ускорение СОЭ. Подобное вполне может происходить при любом расстройстве функционирования систем – от инфекционного поражения, до банальной зубной боли.
- Анизоцитоз – различные размеры лейкоцитов в одном мазке крови.
Однако, специалист, анализируя результаты полученного лабораторного исследования, ориентируется и на остальную информацию – от иных диагностических процедур, к примеру, от биохимического анализа, а также онкомаркеров.
О чем говорят показатели анализа: разновидности лейкоза
Одним из первых настораживающих признаков у людей с подозрением на онкологический процесс – нарастающая анемия. Ее параметры зависят от стадии рака. К примеру, уровень гемоглобина может понизиться до 60–20 г/л. взаимосвязанным будет понижение объема ретикулоцитов. При остром эритромиелозе показатель будет достигать не более 10–30% от нормы.
Одновременно с этим формула крови может показывать тромбоцитопению – уровень форменных элементов на всем протяжении онкозаболевания может существенно колебаться. Так, на начальном этапе патологии он может соответствовать норме, затем наблюдается резкое снижение цифр, в период ремиссии – уровень тромбоцитов вновь восстанавливается.
Лейкоцитарные показатели будут уменьшаться при монобластной либо промиелоциатрной форме лейкоза, а также эритромиелозе. Однако, в большинстве случаев выявляется лейкоцитоз.
Об остром лейкозе будут указывать значительные объемы скопившихся бластных элементов – общее число достигает даже 98% от всего объема клеток крови, в отдельных случаях. При этом промежуточные лейкоциты или вовсе не выявляются, или же их не более 5%.
При миелобластной, миеломонобластной, а также лимфобластной форме лейкоза может происходить так называемый лейкемический провал.
При хроническом течении патологии бластные форменные элементы вовсе не видны формуле крови, либо присутствуют в объеме не более 10%. К тому же всегда присутствуют переходные клетки лейкоцитов.
Окончательный диагноз выставляется только после проведения пункции костного мозга с забором биоматериала для биопсии. Внутренние органы обязательно проверяются инструментальными методами диагностики.
Адекватная комплексная терапия, проведенная на самых ранних этапах формирования патологии, многократно увеличивает возможности на полное выздоровление, возвращение к полноценной трудовой деятельности.
Методы лабораторного обследования
Помимо самого распространенного и общедоступного анализа крови при лейкозе – стандартного расширенного общего, в практике онкологом применяются и иные исследования:
1. Параметры ниже нормы:
- глюкозы;
- фибриногена;
- альбумина.
2. Повышенный уровень:
- мочевины;
- трансаминаз;
- билирубина;
- мочевой кислоты;
- гамма-глюбулина.
К примеру, при острой форме лейкоза биохимическое исследование помогает определить, к какому именно ростку кроветворения относятся выявленные бластные элементы. Так, миелоидная форма патологии может быть спровоцирована поражением клеток, относящихся к таким линиям кроветворения, как Т-лимфоцитарная либо В-лимфоцитарная.
Биохимическое обследование с определением специфических онкомаркеров увеличивает поток информации об онкопроцессе в организме человека. Если имеются отдаленные метастазы в том или ином органе, это непременно отразиться на концентрациях онкомаркеров – это помогает уточнять локализацию опухолевого очага, его вид и стадию развития.
Как отличить острое течение лейкоза от хронического варианта
Какие именно отклонения от нормы имеются в анализах крови, должен оценивать и проводить дифференциальную диагностику только специалист. Ориентироваться только на параметры в общем, даже максимально развернутом анализе крови, не допустимо.
Для острой фазы лейкоза будут характерны следующие признаки:
- в зависимости от поражений атипией, незрелые лимфоциты будут представлены эритробластами, миелобалстами, а также лимфобластами – они составляют большинство в сравнении с иными элементами крови;
- превалирование в формуле анализа бластных клеток на фоне полного отсутствия промежуточных клеток лейкоцитов – лейкемический провал;
- все иные виды форменных элементов имеют крайне низкие значения.
На хронический вариант течения патологии будут указывать иные показатели крови:
- существенное преобладание лейкоцитов за счет зернистых форм – подобные элементы выявляются не только в тканях селезенки, но и в структурах печени и лимфоузлах, тогда как бластные элементы если и присутствуют, то в незначительном объеме;
- по остальным направлениям наблюдается дефицит форменных элементов.
На раннем этапе формирования заболевания в системе кроветворения, провести грамотную дифференциальную диагностику и заподозрить патологию под силу только высококвалифицированному специалисту – только по анализу крови при лейкозе. Огромное значение придается ежегодным профилактическим осмотрам.
Иные исследования
Помимо вышеуказанных лабораторных анализов, к проведению могут быть рекомендованы еще несколько:
- Для установления фенотипа бластных клеток – цитохимическая оценка позволяет определить положительную реакции на пероксидазу, а также гликоген и липиды, у людей с лимфобластной формой рака.
- Цитохимическая оценка с монобластным новообразованием позволяет выявить слабоположительную реакцию на липиды и повышенную реактивность эстеразы.
- Иммунологическая диагностика помогает обнаружить антигенные структуры специфического действия.
Определяется не только форма и подтип рака, но и генетические сбои в организме человека.
Именно поэтому так важно, вовремя проходить профилактические осмотры и своевременно обращаться за медицинской помощью – чтобы застать заболевания на самом раннем этапе его возникновения, с последующим комплексным лечением и выздоровлением.

