Анемии лейкозы геморрагические диатезы

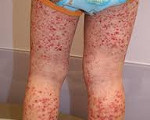
Геморрагические диатезы – общее название ряда гематологических синдромов, развивающихся при нарушении того или иного звена гемостаза (тромбоцитарного, сосудистого, плазменного). Общими для всех геморрагических диатезов, независимо от их происхождения, являются синдром повышенной кровоточивости (рецидивирующие, длительные, интенсивные кровотечения, кровоизлияния различных локализаций) и постгеморрагический анемический синдром. Определение клинической формы и причин геморрагических диатезов возможно после всестороннего обследования системы гемостаза – проведения лабораторных тестов и функциональных проб. Лечение включает гемостатическую, гемотрансфузионную терапию, местную остановку кровотечений.
Общие сведения
Геморрагические диатезы – болезни крови, характеризующиеся наклонностью организма к возникновению спонтанных или неадекватных травмирующему фактору кровоизлияний и кровотечений. Всего в литературе описано свыше 300 геморрагических диатезов. В основе патологии лежат количественные либо качественные дефекты одного или нескольких факторов свертывания крови. При этом степень кровоточивости может варьировать от мелких петехиальных высыпаний до обширных гематом, массивных наружных и внутренних кровотечений.
По приблизительным данным, в мире около 5 млн. населения страдает первичными геморрагическими диатезами. С учетом вторичных геморрагических состояний (например, ДВС-синдрома), распространенность геморрагических диатезов поистине велика. Проблема осложнений, связанных с геморрагическими диатезами, находится в поле зрения различных медицинских специальностей – гематологии, хирургии, реаниматологии, травматологии, акушерства и гинекологии и мн. др.
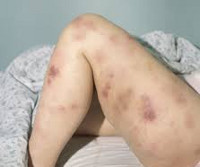
Геморрагические диатезы
Классификация геморрагических диатезов
Геморрагические диатезы принято различать в зависимости от нарушения того или иного фактора гемостаза (тромбоцитарного, коагуляционного или сосудистого). Этот принцип положен в основу широко используемой патогенетической классификации и в соответствии с ним выделяют 3 группы геморрагических диатезов: тромбоцитопатии, коагулопатии и вазопатии.
Тромбоцитопении и тромбоцитопатии, или геморрагические диатезы, связанные с дефектом тромбоцитарного гемостаза (тромбоцитопеническая пурпура, тромбоцитопении при лучевой болезни, лейкозах, геморрагической алейкии; эссенциальная тромбоцитемия, тромбоцитопатии).
Коагулопатии, или геморрагические диатезы, связанные с дефектом коагуляционного гемостаза:
- с нарушением первой фазы свертывания крови – тромбопластинообразования (гемофилия)
- с нарушением второй фазы свертывания крови – превращения протромбина в тромбин (парагемофилия, гипопротромбинемии, болезнь Стюарта Прауэр и др.)
- с нарушением третьей фазы свертывания крови – фибринообразования (фибриногенопатии, врожденная афибриногенемическая пурпура)
- с нарушением фибринолиза (ДВС-синдром)
- с нарушением коагуляции в различных фазах (болезнь Виллебранда и др.)
Вазопатии, или геморрагические диатезы, связанные с дефектом сосудистой стенки (болезнь Рандю-Ослера-Вебера, геморрагический васкулит, авитаминоз С).
Причины геморрагических диатезов
Различают наследственные (первичные) геморрагические диатезы, манифестирующие в детском возрасте, и приобретенные, чаще всего являющиеся вторичными (симптоматическими). Первичные формы являются семейно-наследственными и связаны с врожденным дефектом или дефицитом обычно одного фактора свертывания. Примерами наследственных геморрагических диатезов служат гемофилия, тромбостения Гланцмана, болезнь Рандю-Ослера, болезнь Стюарта Прауэр и др. Исключение составляет болезнь Виллебранда, являющаяся полифакторной коагулопатией, обусловленной нарушением фактора VIII, сосудистого фактора и адгезивности тромбоцитов.
К развитию симптоматических геморрагических диатезов обычно приводит недостаточность сразу нескольких факторов гемостаза. При этом может отмечаться уменьшение их синтеза, повышение расходования, изменение свойств, повреждение эндотелия сосудов и пр. Причинами повышенной кровоточивости могут служить различные заболевания (СКВ, цирроз печени, инфекционный эндокардит), геморрагические лихорадки (лихорадка денге, Марбург, Эбола, Крымская, Омская и др.), дефицит витаминов (С, К и др.). В группу ятрогенных причин входит длительная или неадекватная по дозе терапия антикоагулянтами и тромболитиками.
Чаще всего приобретенные геморрагические диатезы протекают в форме синдрома диссеминированного внутрисосудистого свертывания (тромбогеморрагического синдрома), осложняющего самые различные патологии. Возможно вторичное развитие аутоиммунных, неонатальных, посттрансфузионных тромбоцитопений, геморрагического васкулита, тромбоцитопенической пурпуры, геморрагического синдрома при лучевой болезни, лейкозах и т. д.
Симптомы геморрагических диатезов
В клинике различных форм гемостазиопатий доминируют геморрагический и анемический синдромы. Выраженность их проявлений зависит от патогенетической формы геморрагического диатеза и сопутствующих нарушений. При различных видах геморрагических диатезов могут развиваться разные типы кровотечений.
Микроциркуляторный (капиллярный) тип кровоточивости встречается при тромбоцитопатиях и тромбоцитопениях. Проявляется петехиально-пятнистыми высыпаниями и синяками на коже, кровоизлияниями в слизистые оболочки, кровотечениями после экстракции зуба, десневыми, маточными, носовыми кровотечениями. Геморрагии могут возникать при незначительном травмировании капилляров (при надавливании на кожу, измерении АД и пр.).
Гематомный тип кровоточивости характерен для гемофилии, возможен при передозировке антикоагулянтов. Характеризуется образованием глубоких и болезненных гематом в мягких тканях, гемартрозов, кровоизлияний в подкожно-жировую и забрюшинную клетчатку. Массивные гематомы приводят к расслоению тканей и развитию деструктивных осложнений: контрактур, деформирующих артрозов, патологических переломов. По происхождению такие кровотечения могут быть спонтанными, посттравматическими, послеоперационными.
Капиллярно-гематомные (смешанные) геморрагии сопровождают течение ДВС-синдрома, болезни Виллебранда, наблюдаются при превышении дозы антикоагулянтов. Сочетают петехиально-пятнистые кровоизлияния и гематомы мягких тканей.
Микроангиоматозный тип кровоточивости встречается при геморрагическом ангиоматозе, симптоматических капилляропатиях. При этих геморрагических диатезах возникают упорные рецидивирующие кровотечения одной или двух локализации (обычно носовые, иногда – желудочно-кишечные, легочные, гематурия).
Васкулитно-пурпурный тип кровоточивости отмечается при геморрагических васкулитах. Представляет собой мелкоточечные геморрагии, как правило, имеющие симметричное расположение на конечностях и туловище. После исчезновения кровоизлияний на коже длительно сохраняется остаточная пигментация.
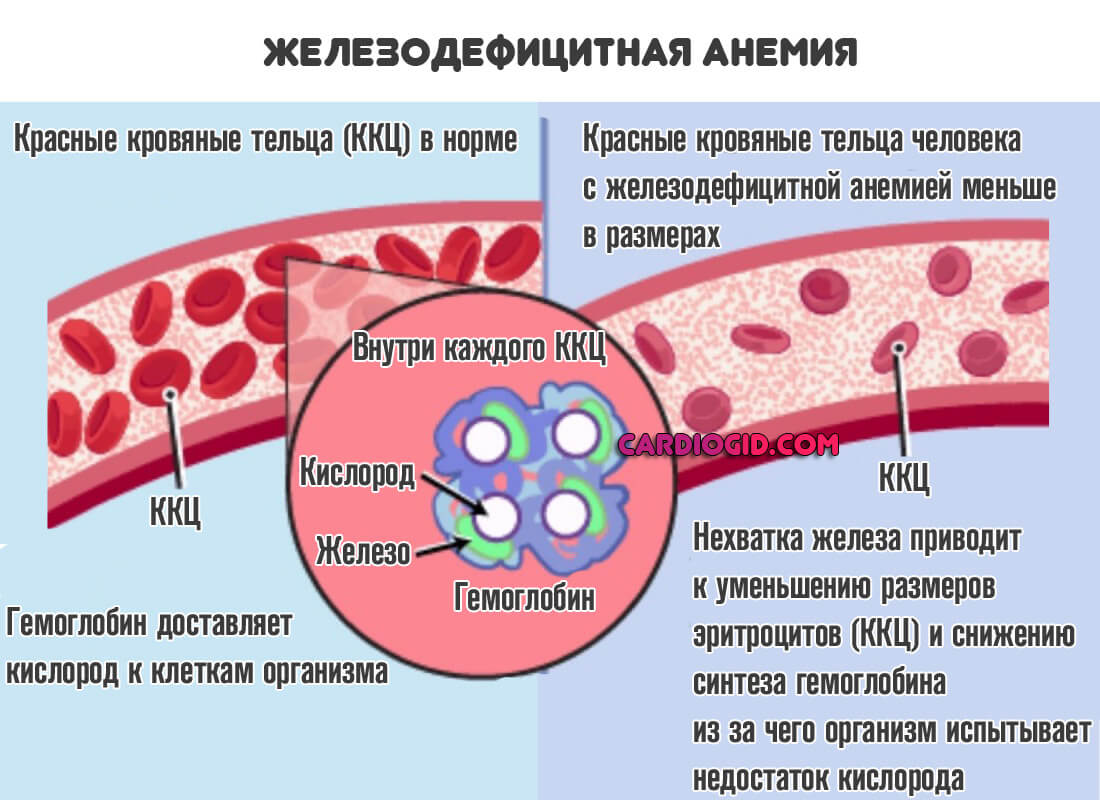
Частые кровотечения вызывают развитие железодефицитной анемии. Для анемического синдрома, сопровождающего течение геморрагических диатезов, характерны слабость, бледность кожных покровов, артериальная гипотония, головокружения, тахикардия. При некоторых геморрагических диатезах может развиваться суставной синдром (припухлость сустава, артралгии), абдоминальный синдром (тошнота, схваткообразные боли), почечный синдром (гематурия, боли в пояснице, дизурия).

Кожный геморрагический синдром
Диагностика
Целью диагностики геморрагических диатезов служит определение его формы, причин и степени выраженности патологических сдвигов. План обследования пациента с синдромом повышенной кровоточивости составляется гематологом совместно с лечащим специалистом (ревматологом, хирургом, акушером-гинекологом, травматологом, инфекционистом и др.).
В первую очередь исследуются клинические анализы крови и мочи, количество тромбоцитов, коагулограмма, кал на скрытую кровь. В зависимости от полученных результатов и предполагаемого диагноза назначается расширенная лабораторная и инструментальная диагностика (биохимическое исследование крови, стернальная пункция, трепанобиопсия). При геморрагических диатезах, имеющих иммунный генез, показано определение антиэритроцитарных антител (тест Кумбса), антитромбоцитарных антител, волчаночного антикоагулянта и др. Дополнительные методы могут включать функциональные пробы на ломкость капилляров (пробы жгута, щипка, манжеточную пробу и др.), УЗИ почек, УЗИ печени; рентгенографию суставов и др. Для подтверждения наследственной природы геморрагических диатезов рекомендуется консультация генетика.
Лечение геморрагических диатезов
При подборе лечения практикуется дифференцированный подход, учитывающий патогенетическую форму геморрагического диатеза. Так, при повышенной кровоточивости, вызванной передозировкой антикоагулянтов и тромболитиков, показана отмена данных препаратов или коррекция их дозы; назначение препаратов витамина К (викасола), аминокапроновой кислоты; переливание плазмы. Терапия аутоиммунных геморрагических диатезов основана на применении глюкокортикоидов, иммунодепрессантов, проведении плазмафереза; при нестабильном эффекте от их применения требуется проведение спленэктомии.
При наследственном дефиците того или иного фактора свертываемости показано проведение заместительной терапии их концентратами, трансфузий свежезамороженной плазмы, эритроцитарной массы, гемостатической терапии. С целью местной остановки небольших кровотечений практикуется наложение жгута, давящей повязки, гемостатической губки, льда; проведение тампонады носа и пр. При гемартрозах выполняются лечебные пункции суставов; при гематомах мягких тканей – их дренирование и удаление скопившейся крови.
Основные принципы лечения ДВС-синдрома включают активное устранение причины данного состояния; прекращение внутрисосудистого свертывания, подавление гиперфибринолиза, проведение заместительной гемокомпонентной терапии и т. д.
Осложнения и прогноз
Наиболее частым осложнением геморрагических диатезов служит железодефицитная анемия. При рецидивирующих кровоизлияниях в суставы может развиться их тугоподвижность. Сдавление массивными гематомами нервных стволов чревато возникновением парезов и параличей. Особую опасность представляют профузные внутренние кровотечения, кровоизлияния в головной мозг, надпочечники. Частое повторное переливание препаратов крови является фактором риска развития посттрансфузионных реакций, заражения гепатитом В, ВИЧ-инфекцией.
Течение и исходы геморрагических диатезов различны. При проведении адекватной патогенетической, заместительной и гемостатической терапии прогноз относительно благоприятный. При злокачественных формах с неконтролируемыми кровотечениями и осложнениями исход может быть фатальным.
Источник
1. Наиболее частой причиной железо дефицитной анемии является:
1. кровопотеря
2. глистные инвазии
3. авитаминоз
4. алиментарный фактор
2. Назовите 3 симптома наиболее характерных для железодефицитной анемии:
1. сердцебиение
2. извращение вкуса и обоняния
3. желтуха
4. шаткая походка
5. понижение сывороточного железа в крови
3. Наиболее частой причиной В 12-дефицитной анемии является:
1. кровопотеря
2. глистная инвазия
3. атрофия желез желудка
4. беременность
5. алиментарный фактор
4. Что следует рекомендовать больному с В 12-дефицитной анемией (выберите 3 правильных ответа):
1. введение витамина В 12
2. лечение желудочно-кишечного тракта
3. диспансерное наблюдение
4. прием гормонов
5. Наиболее характерным симптомом геморрагических диатезов является:
1. слабость
2. боли в суставах
3. кровоточивость
4. лихорадка
5. увеличение селезенки
6. Для диагностики гемофилии применяются следующие лабораторные исследования:
1. общий анализ крови
2. подсчет тромбоцитов
3. определение времени свертывания крови
4. длительность кровотечения
7. Наиболее частой причиной геморрагического васкулита является:
1. наследственность
2. алкоголь
3. вирусная инфекция
4. воздействие лучевой терапии
8. Наиболее частый клинический симптом хронического миелолейкоза:
1. лихорадка
2. кровоточивость
3. увеличение лимфоузлов
4. увеличение печени
5. увеличение селезенки
9. Наиболее характерный клинический симптом хронического лимфолейкоза:
1. лихорадка
2. боли в костях
3. кровоточивость
4. увеличение лимфоузлов
5. увеличение селезенки
10. Стол № 11 назначается при:
1. заболеваниях крови
2. печени
3. почек
12. При сборе информации о больном с железодефицитной анемией медсестра должна выяснить:
1. характер питания
2. наследственность
3. связь с нервно-психическим фактором
4. связь с повторными беременностями с короткими интервалами
13. Какие мероприятия Вы считаете важными при планировании ухода за больным с железодефицитной анемией:
1. достаточно длительное пребывание на воздухе
2. включение в пищевой рацион мяса и мясопродуктов
3. включение в пищевой рацион углеводов
14. Показанием к назначению диеты № 11 являются:
1. заболевания крови
2. болезни почек
15. При постгеморрагической анемии содержание гемоглобина и эритроцитов в крови:
1. значительно снижается
2. в первые часы почти не изменено
16. При железодефицитной анемии показано обследование:
1. желудочно-кишечного тракта
2. сердечно-сосудистой системы
3. органов дыхания
17. При В 12 – (фолиево) дефицитной анемии показаны:
1. витамины В 12
2. фолиевая кислота
3. антибиотики
18. Бледность кожных покровов и слизистых характерно для:
1. анемического синдрома
2. синдрома артериальной гипертензии
3. синдрома Рейно
19. Малиновый, лакированный язык характерен для:
1. лейкозов
2. железодефицитной анемии
3. В 12 – фолиево дефицитной анемии
20. Причины железодефицитной анемии:
1. повторные беременности с короткими интервалами
2. преимущественно белковое питание
3. преобладание углеводов в рационе
4. неврозы
21. Самая частая форма анемий:
1. В 12 – фолиево дефицитная анемия
2. гемолитическая
3. железодефицитная
22. Элементы ухода при железодефицитной анемии:
1. включение в пищевой рацион мяса и мясопродуктов
2. частая термометрия
3. механически и химически щадящая пища
4. ограничение пребывания на воздухе
23. Выделить приоритетные сестринские проблемы пациента с диагнозом “Лейкоз”, находящегося в терминальной стадии заболевания.
1. страх
2. отказ от общения
3. повышенный аппетит
24. Кровь состоит из:
1. плазмы
2. форменных элементов
3. СОЭ
25. При общем анализе крови определяются:
1. форменные элементы крови, количество гемоглобина и СОЭ
2. количество эритроцитов, гемоглобина и СОЭ
26. Взрослый человек с нормальным весом имеет:
1. 2 -3 литра крови
2. 5-6 литров крови
3. 2-3 литра крови
4. 7-8 литров крови
5. до 4 -х литров крови
27. Функция эритроцитов (гемоглобина):
1. борьба с микробами
2. газообмен
3. дезинтоксикационная
4. участвует в образовании тромба
28. В красном костном мозге происходит кроветворение:
1. эритроцитов
2. лимфоцитов
29. Кроветворение лейкоцитов происходит в:
1. селезенке, лимфатических узлах
2. красном костном мозге
30. Кроветворение лимфоцитов происходит в:
1. лимфатических узлах
2. красном костном мозге
31. Стернальная пункция показана при обследовании больных с:
1. заболеваниями крови
2. заболеваниями сердечно-сосудистой системы
3. заболеваниями костной системы
32. Цветной показатель крови показывает:
1. повышение уровня гемоглобина в крови
2. степень насыщения эритроцитов гемоглобином
3. снижение содержания эритроцитов в крови
33. Элементы ухода при лейкозе:
1. уход за кожей и слизистыми
2. уход за полостью рта
3. соблюдение этико-деонтологических моментов
4. частая термометрия
5. кварцевание палаты
6. преимущественное углеводное питание
34. Потенциальные проблемы пациента при лейкозах:
1. лихорадка
2. дефицит самоухода
3. одышка
35. Проблемы пациентов при лейкозах:
1. лихорадка
2. отказ от общения
3. кашель с выделением “ржавой” мокроты
18. Сестринский процесс при синдроме “острый живот”.
1. При подозрении на острый живот необходимо:
1. ввести анальгетики
2. тепло на живот
3. сделать очистительную клизму
4. холод на живот, вызвать скорую помощь
2. При подозрении на острый живот категорически запрещается:
1. теплую грелку
2. покой
3. анальгетики
4. очистительную клизму
5. вызвать скорую помощь
3. Правила транспортировки больного с синдромом “острый живот”:
1. лежа на носилках
2. сидячее положение
3. полусидячее положение
Источник
Геморрагический диатез — это обобщенное наименование группы синдромов, для которых типична повышенная склонность к кровотечениям. Организм неадекватно реагирует на физические, механические и прочие стимулы, отвечая разрушением сосудов, излиянием жидкой соединительной ткани.
При этом насчитывается более 300 форм патологического процесса. По понятным причинам, быстро обнаружить суть расстройства не выходит практически никогда.
Время же работает против пациента. По мере прогрессирования отклонения его все сложнее взять под контроль. Необходимо быстрее обращаться к гематологу.
Механизм развития
В основе патогенеза расстройства лежит группа моментов. Всего можно назвать три основных пути:
Нарушение функциональной активности тромбоцитов
Классическая ситуация — тромбоцитопатия, когда форменных клеток достаточно, но они не способны адекватно работать и выполнять собственные функции по агрегации (сбору в большом количестве) и восстановлению эластичности сосудов. В конечном итоге это и приводит к повышенной кровоточивости.
Другой подвид касается недостаточной концентрации тромбоцитов и носит название тромбоцитопения.
Оба варианта одинаково опасны и затрагивают способность организма к синтезу или обеспечению нормальной активности форменных клеток.
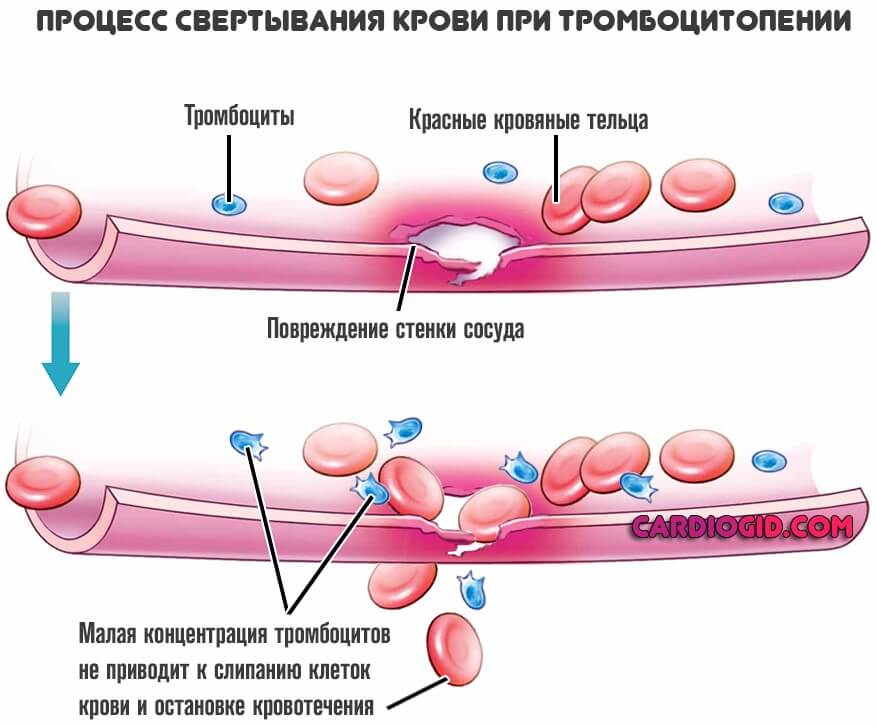
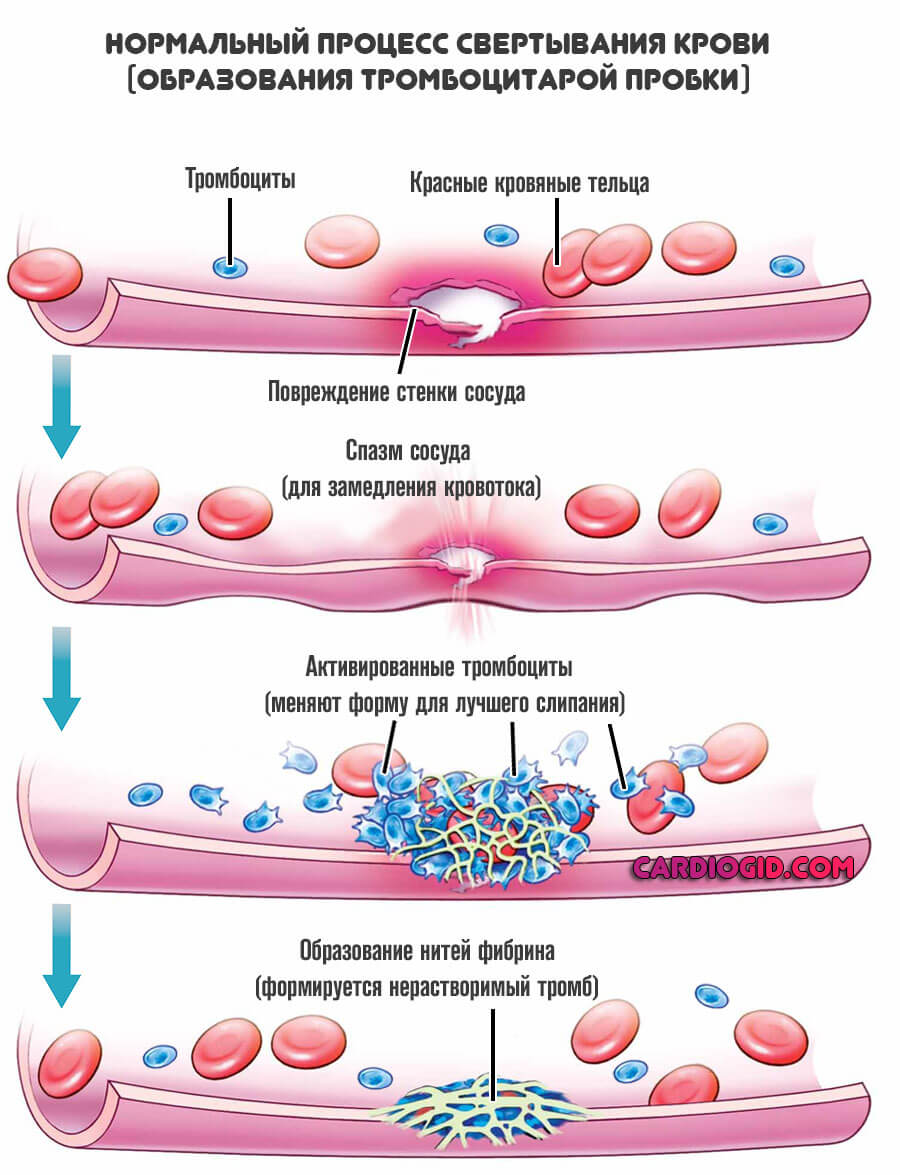
Проблемы с коагуляцией
Суть заключается в нарушении выработки особых веществ, которые называются факторами свертывания. Вариантов в этом случае множество, потому как немало и самих соединений.
Объективно этот механизм проявляется как ДВС-синдром, гемофилия и множество других аномальных состояний.
Возможности качественно лечить такие отклонения часто не оказывается, поскольку сама этиология не предполагает коррекции. Нередко эти нарушения имеют генетическое происхождение. Остается только снимать симптомы.
Изменение свойств сосудов
Они недостаточно эластичные, ломкие, чрезмерно проницаемые, что и становится в конечном итоге причиной проблемы.
Расстройства структуры могут обуславливаться преходящими патологиями, например, цингой, когда организм недополучает аскорбиновой кислоты, васкулитами аутоиммунного или инфекционного происхождения.
В этом случае лечение возможно, хотя и представляет определенные сложности.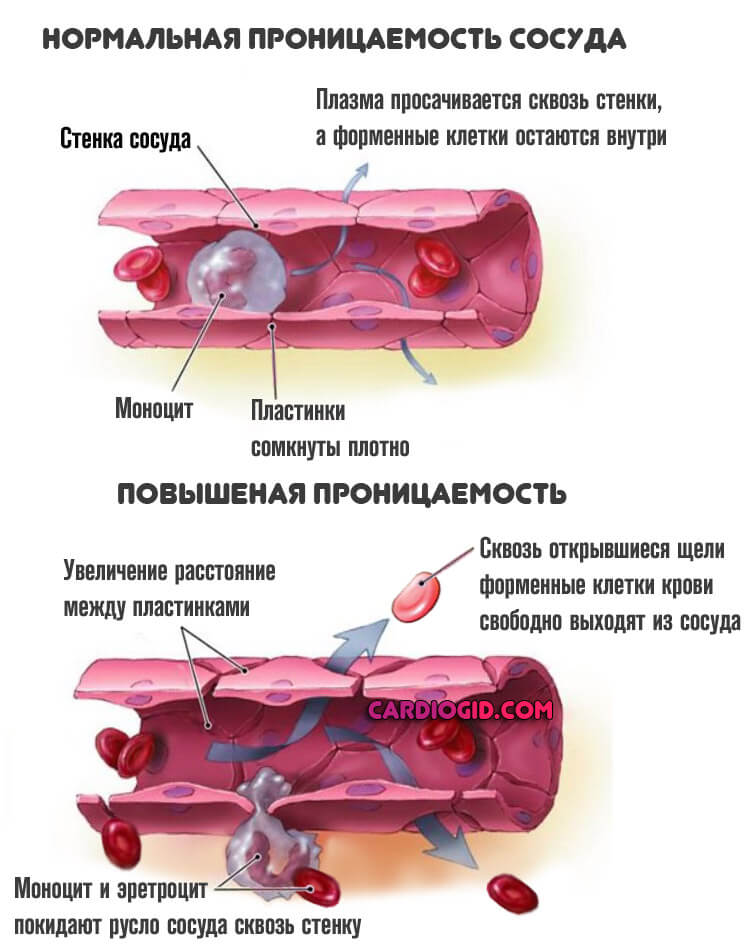
Геморрагические диатезы независимо от первичного механизма далее развиваются по одной и той же схеме:
- Начинаются кровотечения, затем, по мере прогрессирования основного нарушения, интенсивность таковых усиливается.
- Далее появляются дополнительные симптомы. Клиническая картина постепенно становится выраженной.
- В итоге наступает фаза потенциально смертельных осложнений. Процентная вероятность негативных последствий растет пропорционально годам без лечения.
Это не те состояния, которые могут самостоятельно пройти. Время в подобном случае играет ключевую роль, необходимо как можно раньше начинать специфическую терапию.
Классификация
Подразделение проводится несколькими способами. Общепризнанным считается такой критерий, как происхождение и тип отклонения. Соответственно выделяют три крупных подвида расстройства.
- Нарушения со стороны нормальной концентрации или функциональной активности форменных клеток. Тромбоцитопатии или -пении. О них уже было сказано выше. Оба варианта смертельно опасны без терапии, чреваты летальными кровотечениями даже при минимальной физической стимуляции тканей.
Более того, пациент нередко попадает в ловушку. Невозможно провести операцию, хирургическое вмешательство становится недосягаемым способом коррекции при необходимости такового. Поскольку больной просто не выдержит процедуры.
Терапия возможна не всегда, однако полного восстановления примерно в 25-30% случаев добиться удается.
- Коагулопатии. Как и следует из названия, это расстройства на стадии нормального свертывания. Сопровождаются снижением выработки некоторых специфических веществ или целой группы таковых.
Представлены широким перечнем: ДВС-синдромом, гемофилией, болезнью Виллебранда и множеством прочих. Дифференциация этих состояний проводится диагностическими методами.
- Третья категория расстройств касается сосудов. Это так называемые вазопатии. Сюда относят преимущественно аутоиммунные и реже инфекционные васкулиты.
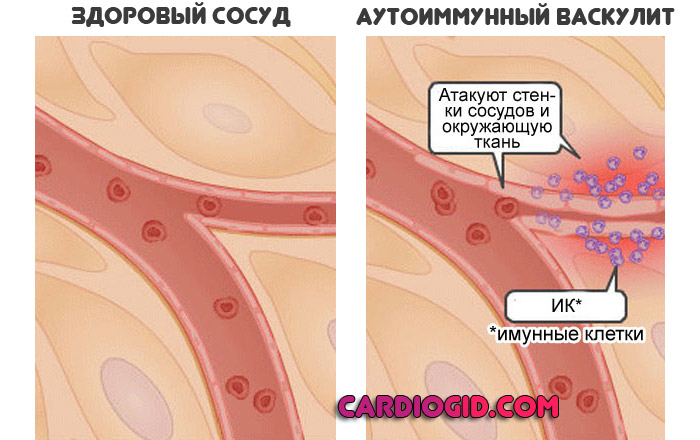
Воспалительные процессы со стороны капилляров, вен, артерий и иных структур. Еще один классическим примером патологии подобного рода считается Цинга, недостаток аскорбиновой кислоты в организме.
Несмотря на то, что это главный способ классификации, он далеко не единственный. Подразделить нарушений можно по этиологии, происхождению.
- Первичный тип. Обусловлен собственно расстройством работы тромбоцитов. Распространенность среди населения всей планеты составляет по разным оценкам порядка 0.07% от общей массы людей, что не так много и равно примерно 5 миллионам.
При этом цифра может быть занижена, ввиду недостаточного уровня медицины, к тому же не все обращаются к врачам.
- Вторичная форма. Коагуло- и вазопатии относятся к такому типу. Сопровождаются той же симптоматикой, но происхождение иное, потому и подход к терапии будет отличаться.
Также выделяют острые и хронические нарушения. В зависимости от возраста манифестации (начала расстройства) называют геморрагические диатезы у детей, у взрослых пациентов.
Классификации дают возможность точнее понять суть нарушения и тщательно описать его в медицинской документации. Проработать тактику диагностики, а затем и терапии.
Симптомы
Подразделение клинических моментов проводится по форме основного патологического процесса.
Рассматриваемое состояние неоднородно, характеризуется группой разнородных синдромов. Каждый со своим собственным комплексом проявлений.
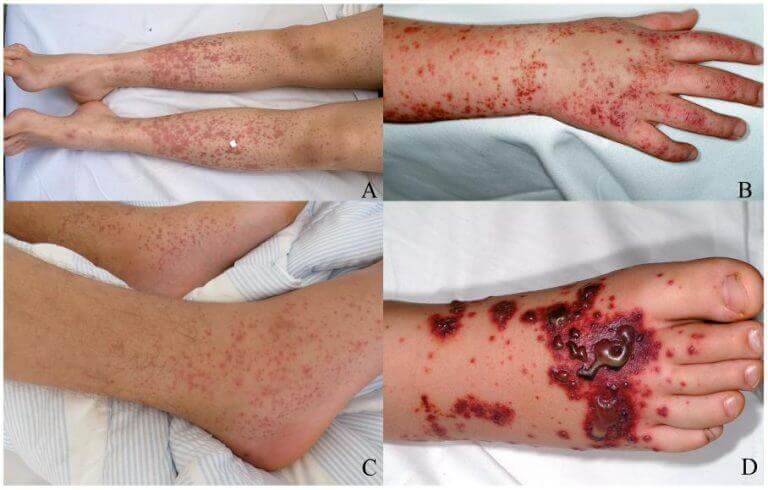
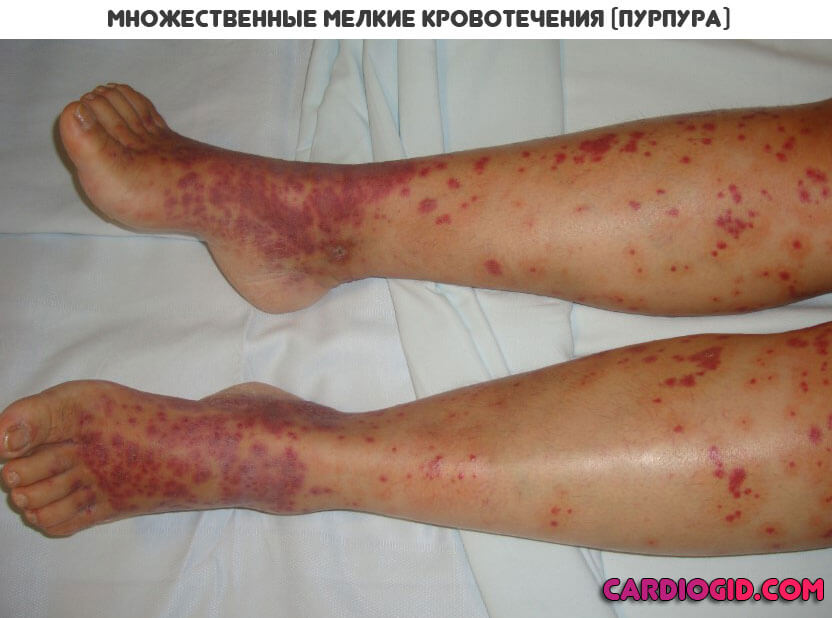
Пурпура
Основой признак — это образование на коже туловища, рук, ног небольших красноватых пятен разной интенсивности окраса: от нежно розового до яркого, малинового, алого (см. фото).
Они безболезненны, не доставляют никакого дискомфорта, кроме психологического из-за косметического дефекта.
Спустя несколько недель сходят на нет сами. Однако участки сильной пигментации остаются и не устраняются без специальных процедур.
Микроангиоматозная форма
Характерная клиническая черта — это фокальные кровотечения. Если говорить проще, излияния жидкой соединительной ткани наблюдаются регулярно и в одних и тех же местах.
Локализацией может быть глаз, носовые ходы, слизистые оболочки половых органов, пищеварительный тракт, легкие. В теории — что угодно.
Зависит от особенностей тела пациента и происхождения патологического процесса.
Циркуляторная форма диатеза
Более вариативная разновидность. Поскольку сопровождается она уже группой типичных проявлений. Можно назвать основную триаду:
- Образование на коже тела синяков, небольших гематом, которые никак не связаны даже с физическим влиянием на ткани организма. Это спонтанные нарушения.
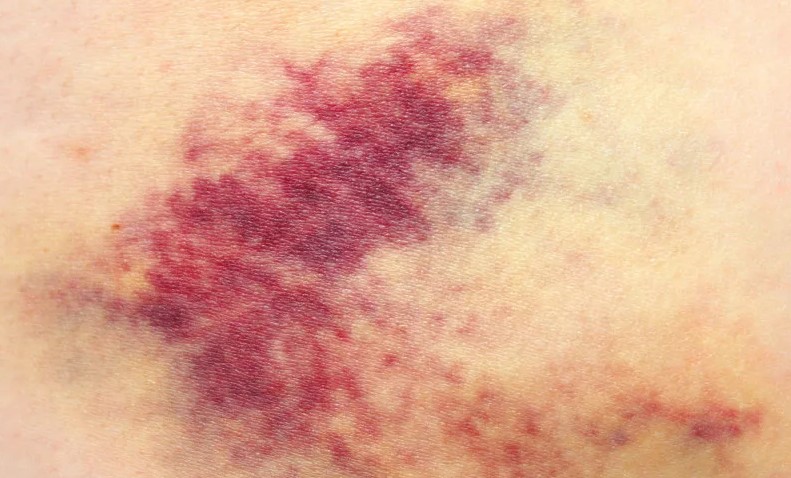
- Петехиальная сыпь. Как в случае с пурпурой, но менее интенсивная. Проходит без каких-либо следов и косметических дефектов. Также не доставляет пациенту дискомфортных ощущений.
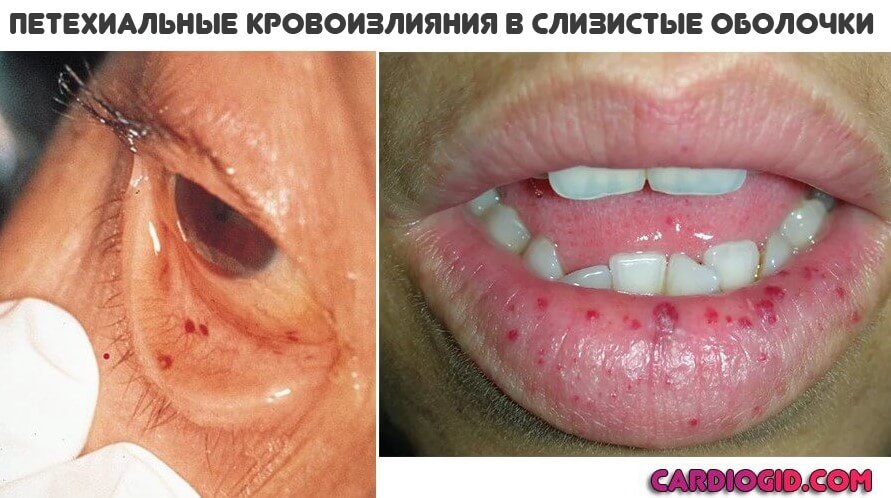
- Постепенно возникают более интенсивные кровотечения. Вовлекается пищеварительный тракт, половые пути у женщин, также дыхательная система. Возможно становление инсульта, инфаркта по тем же самым причинам.
Гематомная форма
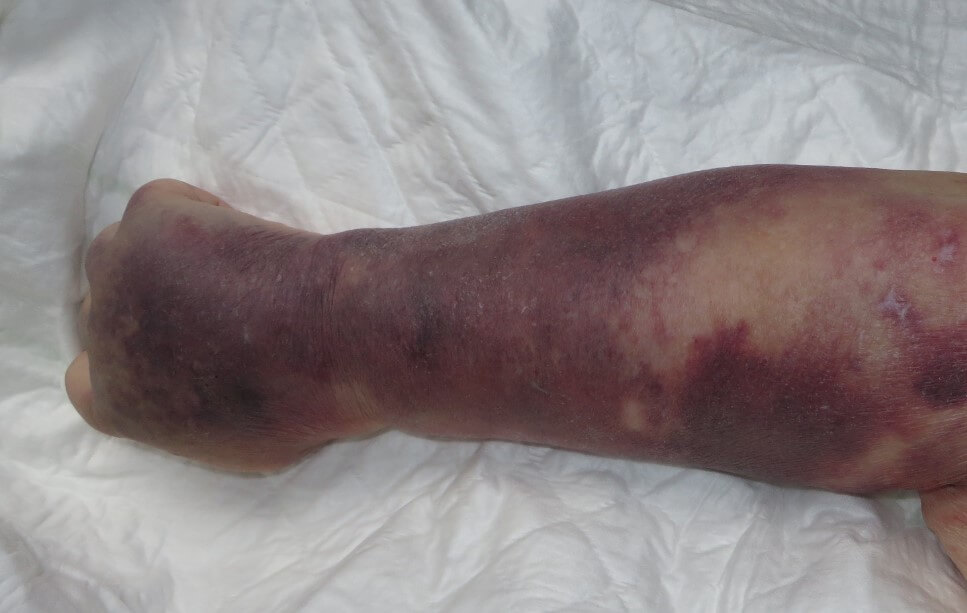
Крайне опасная разновидность геморрагической сыпи. Несет большую угрозу жизни. Поскольку характеризуется массивным истечением жидкой ткани в подкожно-жировую клетчатку, полые органы, возможно в суставы.
Внимание:
Каждый эпизод расстройства может стать последним. В основном этот синдром встречается при гемофилии или злоупотреблении антикоагулянтами.
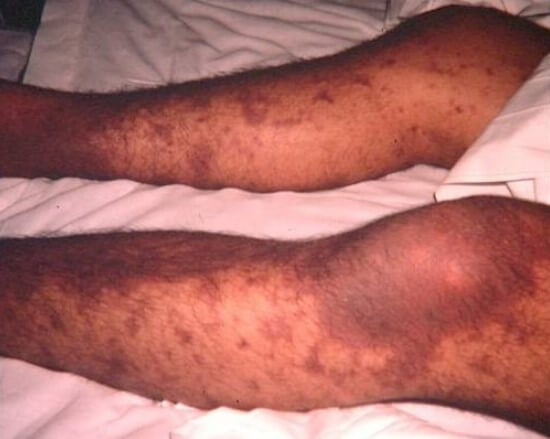
Смешанный тип
Для него характерно развитие нескольких симптомов. В том числе сочетание интенсивной кровоточивости и петехиальной сыпи на коже.
Симптомы, которые встречаются у всех типов нарушения
Несмотря на специфику отдельных типов нарушения, есть и общие для всех разновидностей проявления.
- Падение уровня артериального давления. Степень такового зависит от характера отклонения, давности его существования, количества потерянной крови. Возможны критические изменения, вплоть до коллапса, впадения в кому и стремительной смерти от осложнений.
- Снижение частоты сердечных сокращений. Брадикардия. Однако на начальных стадиях патологического процесса встречается и обратное явление — тахикардия до 100-110 ударов в минуту. Так организм пытается компенсировать недостаток питания и клеточного обмена.
- Нарушения дыхательной функции. Даже без физической нагрузки.
- В среднесрочной перспективе не миновать анемии с дефицитом железа. Сопровождается это состояние слабостью, сонливостью, тошнотой, неврологическими нарушениями, косметическими дефектами (ломкость волос, угревая сыпь) и группой других проявлений.
Симптомы геморрагического диатеза специфичны, но в рамках дифференциации отдельных состояний могут быть определенные трудности. Вопрос решается посредством лабораторной и инструментальной диагностики.
Причины
В большинстве случаев нарушение рассматриваемого рода имеет вторичное происхождение. То есть обусловлено прочими отклонениями в работе организма.
Какие именно факторы развития присутствуют:
- Генетические аномалии. Измененный материал передается детям, которые встречаются с нарушениями уже при рождении. Однако манифестация может и припоздниться. В некоторых ситуациях отклонения наблюдаются в пубертатный период.
- Васкулиты. Воспалительные процессы со стороны сосудов разного калибра и неодинаковой локализации. Как правило, встречаются в результате атаки собственных защитных сил организма на клетки.
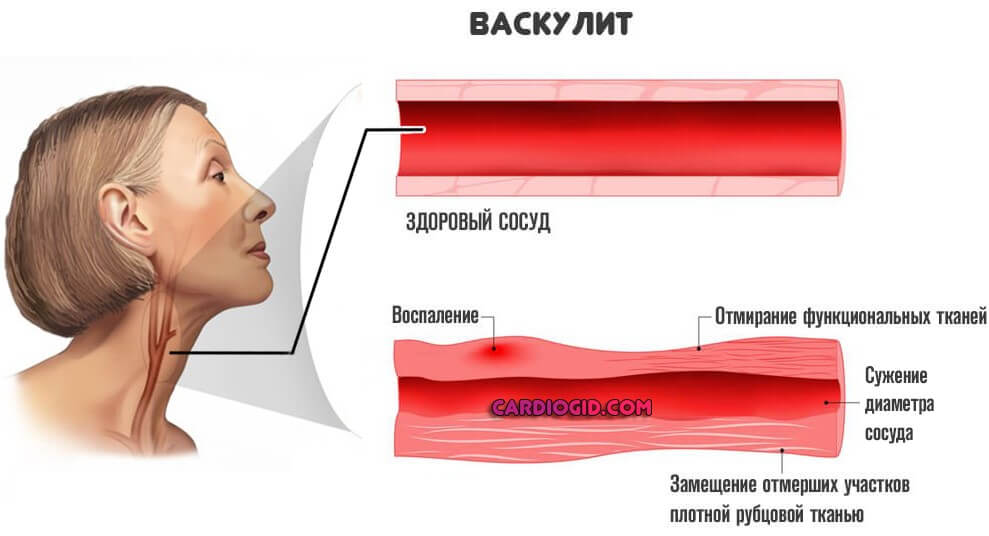
Аутоиммунный процесс — не единственный возможный. Встречаются и инфекционные провокаторы. Например, на фоне поражения стафилококком, пиогенной флорой вообще, вирусами герпеса, в особенности штаммом четвертого типа и пр.
Обследование пациентов требуется для отграничения различных форм и расстройств.
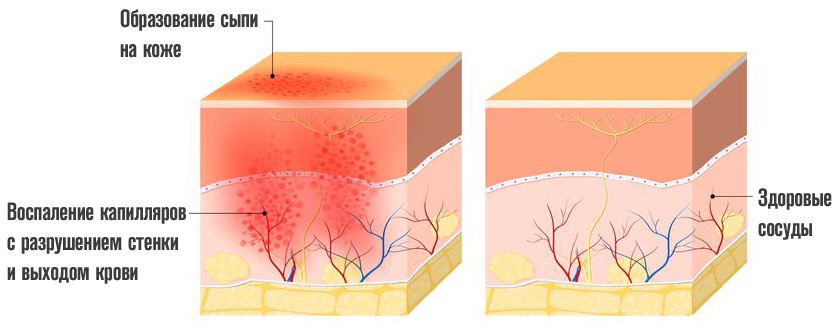
- Инфекционные заболевания. Разной локализации и интенсивности.
- Всевозможные нарушения синтеза факторов свертывания. Гемофилии, ДВС-синдром и большая группа прочих изменений.
- Гормональный дисбаланс. Встречается и как естественный процесс. Например, на фоне пубертатного периода, беременности, также перехода в климакс у мужчин и женщин.
Речь может идти и о группе причин. Потому вопрос происхождения не всегда столь очевиден и прост. От врача требуется достаточная прозорливость в вопросах клинической практики.
Диагностика
Обследование проводится под присмотром специалиста по гематологии. Продолжительность мероприятий может быть значительной. Порой требуется не один цикл процедур.
Что входит в базовый список действий:
- Опрос больного. Врач фиксирует все жалобы, собирает воедино и составляет картину. Путем сопоставления выявляет наиболее вероятные расстройства и исключает их по одному постепенно.
- Сбор анамнеза. Играет большую роль. Выявляют перенесенные ранее и текущие в данный момент болезни, привычки, образ жизни, семейную историю. Этот нехитрый метод позволяет быстро определиться с вероятной этиологией нарушения.
- Общий анализ крови. Базовая процедура. Направлена на исследование наиболее грубых расстройств в работе организма.
- Визуальная оценка тканей пациента. Петехиальная сыпь, пурпура становятся видны сразу же.
- Функциональные тесты. Провоцирующие образование геморрагий. С помощью жгута, щипка и прочими путями. По степени реакции тканей определяют характер отклонения.
- Исследование мочи. Как правило, врачей интересуют примеси крови. Гематурия. Возможно расширение мероприятия, назначение анализа по Нечипоренко.
- Оценка присутствия скрытой крови в кале. Почти всегда ее наличие и положительный результат говорят о раковом процессе или, что более вероятно в данном случае, о незначительных кровотечениях в нижних отделах пищеварительного тракта.
- Коагулограмма. Исследование скорости и качества свертывания крови. Отличия от нормы идентифицируются как патологические сразу.
- По потребности назначают УЗИ органов желудочно-кишечного тракта, брюшной полости вообще. Рентгенография. МРТ или КТ.
Вопрос целесообразности того или иного мероприятия решается специалистом. Диагностика может потребовать не одной недели плотной работы врача и пациента в тандеме.
Методы терапии
Лечение геморрагического диатеза в острую фазу проходит в стационаре, а выбор методов зависит от первичной причины патологического процесса.
Если говорить о конкретных примерах:
- Активное применение тромболитиков, антикоагулянтов предполагает отказ от средств данного типа. Это эффективный способ коррекции, но проходить он должен под контролем врача. Поскольку возможны парадоксальные реакции при резком отказе от медикаментов.
- В качестве кровеостанавливающего используют средства Викасол и наименования на основе аминокапроновой кислоты. Как правило, местно.
- При тромбоцитопатиях и некоторых других изменениях хорошо себя показывают глюкокортикоиды. Дексаметазон, Преднизолон. В форме таблеток или инъекционных растворов. Длительное использование таковых, однако, несет опасность для здоровья и само. Поскольку эти препараты часто вызывают грозные побочные явления.
- Аутоиммунные процессы требуют использования иммуносупрессоров, которые замедлят или вовсе устранят аномальную реакцию собственных защитных сил тела.
В качестве симптоматических мер показан гемостаз (остановка кровотечения), при внутренней локализации — хирургическими методами.
Помимо того, применение витаминно-минеральных комплексов на основе аскорбиновой кислоты, прочих соединений.
Не обойтись без переливаний крови, плазмы, эритроцитарной массы. Это основной метод систематической терапии гемофилии.
Пациентам рекомендуется пересмотреть образ жизни. Минимизировать риски травм, даже незначительных. Отказаться от курения, приема спиртного. Не потреблять медикаменты без назначения специалиста. Это разумные меры профилактики.
Прогноз
Зависит от конкретного диагноза. При множестве расстройств — неблагоприятный. Если есть возможность взять болезнь под контроль или скорректировать симптоматику до нуля — перспективы восстановления хорошие.
Вопрос решается после проведения хотя бы базовой диагностики. Уточнить прогноз нужно у своего лечащего врача.
Возможные осложнения
Основные негативные последствия представлены опасной группой процессов.
- Сюда относят инсульт, инфаркт, массивные кровотечения, летальные в большинстве своем, также анемию с критическим падением уровня гемоглобина.
- Всевозможные нарушения работы сердечнососудистой системы, головного мозга, неврологический дефицит.
Геморрагические диатезы — это группа синдромов. Как правило, речь не о диагнозе, а о расстройстве симптоматического уровня.
По каким причинам оно развивается — нужно выяснить под контролем специалиста по гематологии. Возможно привлечение сосудистого хирурга, прочих докторов, если на то есть основания.
При должном внимании и своевременной терапии уд?
