Анемия при воспалении кишечника
Специалистам / Практика / Практика (статья)
Статья |
17-09-2014, 22:10
|
 АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов.
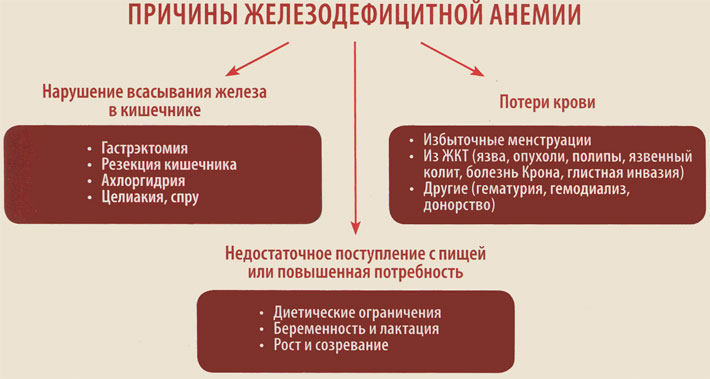
Выделяют три глобальные причины развития дефицита железа в организме:
- Недостаточное поступление с пищей или повышенная потребность.
- Нарушение всасывания железа в кишечнике.
- Хронические потери крови.
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника.
Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки.
Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа.
Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин.
Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале.
Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз).
Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона.
Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах.
Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови.
Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта.
Причины железодефицитной анемии
Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных.
Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей.
Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина.
Верхние отделы желудочно-кишечного тракта | Нижние отделы желудочно-кишечного такта | Весь желудочно-кишечный тракт |
– Язва желудка | – Аденома толстой кишки | – Болезнь Крона |
Согласно рекомендациям ВОЗ, критерием анемии является снижение концентрации гемоглобина до уровня 120 г/л для женщин (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л. По степени тяжести различают анемию легкую (уровень гемоглобина крови 90-110 г/л), средней тяжести (гемоглобин – 70-89 г/л) и тяжелую (гемоглобин менее 70 г/л).
В лабораторной диагностике железодефицитной анемии основное практическое значение имеют три показателя: сывороточные концентрации железа, ферритина и общая железосвязывающая способность сыворотки (ОЖСС). ОЖСС – это общее количество железа, которое может связаться с трансферином. В норме сывороточная концентрация железа составляет 12-30 мкМоль/л (50-150мкг%), а ОЖСС – 30-85 мкМоль/л (300-360 мкг%).
Важное значение в лечении железодефицитной анемии имеет место устранение причин ее развития (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.), а также возмещение дефицита железа в крови и тканях и достижение полной клинико-гематологической ремиссии. В ряде случаев радикальное устранение причины железодефицитной анемии невозможно, и тогда основное значение приобретает патогенетическая терапия железосодержащими лекарственными препаратами.
В качестве заместительной терапии при железодефицитной анемии используют препараты железа.
Терапия железодефицитной анемии при заболеваниях желудочно-кишечного тракта проводится преимущественно препаратами железа для перорального приема, за исключением случаев тяжелой мальабсорбции и состояний после резекции тонкой кишки.
Рекомендуемая ВОЗ оптимальная доза составляет 120 мг элементарного железа в сутки. Более высокие дозы не увеличивают эффективность, однако могут вызвать диспепсические явления вследствие раздражения желудочно-кишечного тракта. Лечение препаратами железа должно быть длительным.
Суточная доза для профилактики анемии и лечения легкой формы заболевания составляет 50-60 мг Fe2+, а для лечения выраженной анемии – 100-120 мг Fe2+.
При выборе препаратов железа необходимо учитывать и их состав.
В настоящее время существуют препараты двухвалентного и трехвалентного железа. По мнению специалистов, наибольшей биодоступностью обладает двухвалентная форма железа, именно поэтому старт терапии начинают с препаратов этой группы. Согласно проведенным клиническим исследованиям, терапия препаратами двухвалентного железа позволяет за более короткий временной интервал нормализовать показатели красной крови.
Таким образом, анемический синдром достаточно часто является «маской» многих распространенных и тяжелых заболеваний желудочно-кишечного тракта. Ключевыми моментами диагностики являются определение вида и причины развития анемии, а залогом успешного лечения служат своевременная терапия основного заболевания и правильная патогенетическая терапия с восполнением дефицита железа.
Источник

Пару слов о том, что такое синдром СРК. Каковы последствия этой болезни? Рассказать, что одним из последствий является анемия. Почему? Пошаговая инструкция что делать, если диагностировали анемию из-за СРК.
Синдром раздраженного кишечника на сегодняшний день является одним из самых проблемных заболеваний в гастроэнтерологии. Это состояние по разным оценкам имеют около 10 процентов населения, то есть каждый 10-й из нас. При этом симптомы достаточно мучительные и реально заставляют людей страдать. К счастью буквально недавно были разработаны новые стандарты диагностики и лечения этой болезни, которых ждали целых 10 лет!
Подозревать синдром раздраженного кишечника можно, если есть боли в животе, связанные с нарушением стула. Стул может быть жидкий или твердый, или иногда жидкий, или иногда твердый, или иногда такой, а в другие периоды времени другой. То есть при наличии болей в животе чаще 1 раза в неделю и изменений стула можно думать о синдроме раздраженного кишечника.
Первое, что нужно сделать, если у вас возникли такие симптомы и сохраняются в течение месяца или дольше, это обратиться к врачу для проведения обследования. Обследование назначается в зависимости от состояния живота, может быть минимальным (какие-то общие анализы) или достаточно полным, включая колоноскопию. В принципе, в зависимости от состояния могут быть использованы разным методы – ирригоскопия, компьютерная томография с двойным контрастированием, капсульная эндоскопия и другие, все решается индивидуально. Однако у многих пациентов даже не требуется дополнительное обследование.
Самое важное, что при синдроме раздраженного кишечника практически все анализы нормальные и не имеют отклонений от нормы, но живот продолжает болеть и проблемы со стулом сохраняются!

Если при синдроме раздраженного кишечника у вас нашли анемию или снижение гемоглобина, или снижение уровня железа, то дело плохо. Значит беспокоящий вас недуг вовсе не синдром раздраженного кишечника, а одно из воспалительных заболеваний кишечника! Это может быть язвенный колит, болезнь Крона, дивертикулярная болезнь, полипоз кишечника или другие болезни. В такой ситуации обязательно нужен осмотр и дополнительное обследование, потому что болезнь может быть серьезной.
Для лечения воспалительных заболеваний кишечника, важно понимать какое именно воспаление возникло. От этого будет зависеть способ и длительность лечения. В любом случае, это будут достаточно специальные лекарства, которые назначит врач. Для лечения анемии при воспалительных заболеваниях кишечника подходят не все лекарства, а вернее, подходит только одно – Сидерал Форте. Потому что в отличие от любого другого препарата железа он не имеет побочного действия на кишечник и даже при нарушении всасывания пищи в кишечнике железо из него попадет в организм.
Чтобы лечить синдром раздраженного кишечника важно быть уверенным, что нет других болезней кишечника. После этого можно приступать и к лечению. В зависимости от типа болей, частоты и консистенции стула используются разные варианты лечения. При болях и запорах используется коррекция питания, специальная диета. Затем приступают к волокнам и осмотическим слабительным. При боли и диарее используются средства, замедляющие сокращения кишечника. Если же диарея сохранялась долго, более месяца, необходимо убирать из кишечника избыточный бактериальный рост и восстанавливать моторику кишечника.
При синдроме раздраженного кишечника также нарушается и чувствительность нервных волокон, расположенных в кишечнике. Именно поэтому боли могут восприниматься и чувствоваться намного сильнее, чем ситуация в кишечнике на самом деле. Самое сложное в лечении – это восстановления чувствительности кишечника. Для этого используются различные лекарства, действующие на специальные рецепторы.
Синдром раздраженного кишечника не смертельный, но очень мучительный.
Берегите кишечник!
Автор: Сергей Вялов, врач-гастроэнтеролог в GMS Clinic, к.м.н. Член Американской гастроэнтерологической ассоциации (AGA) и Российской гастроэнтерологической ассоциации (РГА)
Источник

Диагностика
При проведении общего анализа крови во время хронических воспалительных заболеваниях кишечника (ХВЗК) обращают внимание на показатели, которые определяются с помощью гематологического анализатора. Определение количества лейкоцитов и тромбоцитов у больных ХВЗК позволяет отличить изолированную анемию от панцитопении. Одним из высокоинформативных маркеров, характеризующих метаболизм железа, является ферритин.
Диагностические критерии определения железодефицита по уровню ферритина зависят от активности воспалительного процесса. У больных без наличия биохимических и клинических признаков воспаления о железодефиците свидетельствует уровень ферритина ;30 мг / л или уровень растворимых рецепторов трансферрина (sTfR) ;16%. При активном воспалительном процессе нижняя граница концентрации ферритина, которая соответствует нормальным запасам железа, составляет 100 мг / л.
Уровень ферритина ;100 мг / л свидетельствует об очень высокой активности воспаления, может наблюдаться у больных с тяжелым течением болезни и требует стационарного лечения.
В лабораторной диагностике также определяют коэффициент насыщения трансферрина железом. Данный параметр отображает количество железа, циркулирующего в крови, используется как показатель скрытого дефицита железа и является маркером доступности железа для эритропоэза.
Полиморфизм анемического синдрома при патологии кишечника требует дифференцированного подхода к методам его коррекции.
Выбор соответствующей терапии зависит от клинических проявлений (симптомов), причины, тяжести анемии, сопутствующих заболеваний (коморбидности) и потенциальных побочных эффектов.
Целью лечения является повышение уровня гемоглобина; восстановления запасов железа в организме, которые определяются уровнем сывороточного ферритина, профилактика дальнейшего снижения гемеглобина, пресечение гемотрансфузий; облегчение симптомов, связанных с анемией; улучшение качества жизни больных.
При железодефицитной анемии (ЖДА) показана заместительная терапия препаратами железа. При установленном железодефиците без анемии возможности профилактической терапии обсуждаются с больным. Необходимо понимать, что даже без наличия анемии дефицит железа имеет клиническое значение. При вероятности развития ЖДА увеличивается частота мониторинговых обследований.
При выборе препарата железа и формы введения в организм человека необходимо учитывать, что только 10-20 мг перорального железа может быть абсорбировано за день. Не адсорбированные соли железа оказывают негативное влияние на слизистую оболочку кишечника, что обусловливает как увеличение активности воспалительного процесса, так и уменьшение абсорбции железа из пищевых продуктов. Одна таблетка большинства железосодержащих препаратов обеспечивает больше железа, чем кишечник способен абсорбировать за день, а выраженность побочных эффектов от пероральных препаратов железа является дозозависимым.
Людям, больным ХВЗК для коррекции железодефицита рекомендуется использование низких доз железа. Наименьшее количество побочных эффектов обеспечивает использование 1 таблетки препаратов железа в день. Препаратами выбора могут быть тардиферон.
Источник
Болезни ЖКТ являются основной причиной железодефицитной анемии в следствии нарушения всасывания железа стенками кишечника.
Заболевания, сопровождающиеся анемией:
– язва желудка и 12-перстной кишки
– эрозивный гастрит (и другие виды гастрита)
– целиакия (непереносимость глютена)
– аденома толстой кишки
– болезнь Крона
– язвенный колит
– синдром дырявого кишечника
– паразиты (они могут подъедать железо)
Так же есть исследования, подтверждающие связь анемии и инфекции Н.Pylory:
– может выступать причиной скрытых кровотечений при эрозивном гастрите и язвенной болезни
– может замедлять всасывание железа стенками кишечника
– захватывает и утилизирует железо как конкурента
– снижает содержание витамина С (который способствует лучшему усвоению железа).
Основной анализ для постановки диагноза: кал на скрытую кровь.
Лечение назначает врач по результатам анализа, параллельно лечится болезни ЖКТ и анемия.
Что есть на айхерб для поддержания здоровья ЖКТ:
Скользкий вяз – дерево, внутренняя кора которого используется в лечебных целях.
Она содержит слизь (состоящая из полиуронидов и обладающая бактерицидными свойствами),которая соединяясь с водой превращается в гель. Этот гель оказывает успокаивающее действие на слизистые оболочки кишечника и желудка, поэтому очень эффективен при любых воспалительных заболеваниях: язвенный колит, болезнь Крона, синдроме дырявого кишечника.
2. SeaBuckWonders, Комплекс омега-7, смесь с маслом облепихи, 500 мг, 60 мягких капсул
Масло облепихи – это не средство скорой помощи, но курсовой прием поможет при многих заболеваниях ЖКТ. Курс не менее месяца.
Облепиховое масло обладает ранозаживляющим действием, поэтому его эффективно применять для скорейшего заживления слизистых оболочек желудка и кишечника – масло обволакивает рану и это способствует заживлению пораженных участков. Так же ускоряет регенерацию тканей.
Еще одно из полезнейших действий – противовоспалительное. Попадая в кишечник масло образует на его поверхности тонкую пленку, которая улучшает процесс скольжения пищевого комка по кишечнику и не дает ему провоцировать дальнейшее воспаление. Снимает болевые ощущения.
Эффективен при язвах (хронические но не острые), гастрите, эрозии желудка, хроническом колите.
3. Himalaya, Солодка, Желудочная поддержка 60 капсул
Солодка – обладает противовоспалительным, противомикробным, спазмолитическим действиями.
Признана официальной медициной, в том числе как средство для борьбы с болезнями ЖКТ.
В солодке содержится глицирризиновая кислота, которая способствует быстрому выздоровлению от язвенной болезни желудка и 12-перстной кишки.
Добавки с солодкой применяются при гастрите с повышенной кислотностью – она мягко обволакивает слизистую и защищает ее от едкого желудочного сока.
4. Nature’s Way, Корень алтея, 480 мг, 100 вегетарианских капсул
Корень алтея – оказывает противовоспалительное действие и ранозаживляющее.
Благодаря большому количеству слизи в составе обволакивает слизистые оболочки желудка и кишечника, защищая их от повреждения, снижает уровень желудочного сока.
Эффективен при таких заболеваниях как гастрит, язва, колит, и другие воспалительные заболевания кишечника.
Поможет справиться с поносом на фоне этих заболеваний.
5. Source Naturals, Успокоение желудочно-кишечного тракта, 37,5 мг, 30 капсул
Л-карнозин – это хелатная форма цинка, связанная молекулой л карнозина. Цинк именно в таком соединении восстанавливает слизистую желудка и кишки, снимает воспаление и уменьшает боль.
– снимает воспаление слизистых оболочек
– усиливает регенерацию поврежденного эпителия ЖКТ
– уменьшает выработку соляной кислоты
– защищает слизистую ЖКТ от воспаления, если они вызваны приемом лекарств или алкоголем.
Источник
