Анизоцитоз может быть от пониженного гемоглобина
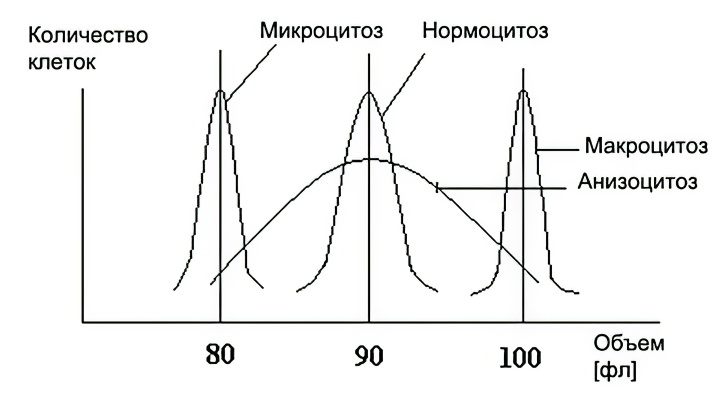
Анизоцитоз эритроцитов (красных кровяных клеток крови) – это показатель, отображающий ширину их распределения. Обозначается эта мера в результатах анализа, как RDW. Раньше для определения анизоцитоза использовали кривую Прайс-Джонса, вычерчивать которую было довольно сложно.
Современная лабораторная диагностика практически не использует эту кривую, так как визуальная оценка мазка крови под микроскопом сопряжена с множеством ошибок. Аппаратные исследования в этом плане гораздо точнее и информативнее, при условии корректной работы приборов. Поэтому определение анизоцитоза в современной медицине – это задача, которая ложится на анализирующее устройство, а не на лаборанта.
Содержание:
- Норма эритроцитов в крови
- Когда развивается анизоцитоз?
- Необходимость сдачи мазка
- Анемии и анизоцитоз
- Анизоцитоз тромбоцитов
Норма эритроцитов в крови
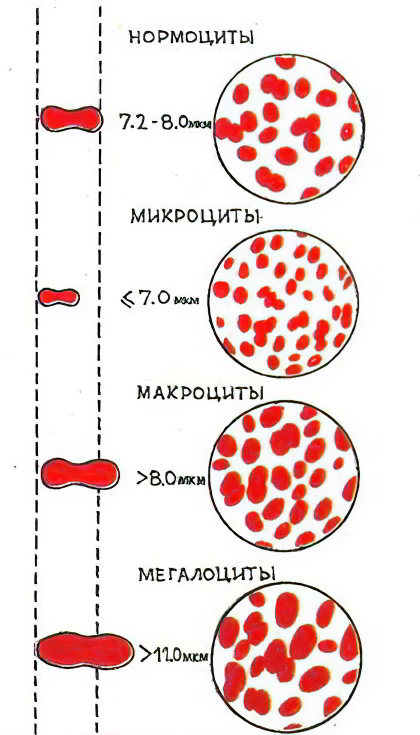
Исторически сложилось так, что и врачи, и пациенты называют эритроциты именно клетками, хотя на самом деле это не так. Однако менять что-либо в сознании граждан не имеет смысла. Услышав о том, что у ребенка анизоцитоз, любой родитель начнет проявлять беспокойство, так как этот термин чаще всего людям, не связанным с медициной, просто не знаком. Стоит отметить, что анизоцитоз может быть выявлен и у детей, и у взрослых. Для подросткового и детского возраста характерен анизоцитоз с преобладанием микроцитов, что является признаком развивающейся железодефицитной анемии. В остальном различия между анизоцитозом у взрослого человека или у ребенка, отсутствуют.
Эритроциты представляют собой элементы крови, имеющие овальную форму, напоминающую диск, выпуклый с двух сторон. Это позволяет эритроцитам увеличиваться в размерах для осуществления функции газообмена.
В норме, диаметр эритроцитов составляет 7-8 микрон, а физиологической нормой считается их размер в 5,5-9,5 микрон (в графическом выражении – это кривая Прайс-Джонса). Средний объем красных кровяных телец (MCV) составляет 80-100 фемтолитров. Такие клетки отображают нормальные показатели человеческого здоровья, они называются нормоцитами и в крови их, в норме, должно быть больше остальных.

Приборы, которые вычисляют норму RDW, определяют количество таких составляющих крови, как:
MCH – средний уровень гемоглобина (Hb).
MCHC – среднее содержание гемоглобина в каждом эритроците.
MCV – средний объем эритроцитов.
Итак, нормальный показатель RDW колеблется в диапазоне 11,5-14,5%. Анизоцитоз может развиваться в результате недостатка в организме витамина В12, железа и фолиевой кислоты, на фоне опухолевых заболеваний, после перенесенного переливания крови, при нарушении кроветворной функции костного мозга, при хронических инфекционных заболеваниях, при ишемической болезни сердца.
Когда развивается анизоцитоз?
В зависимости от причины, которая вызвала анизоцитоз, размеры эритроцитов будут различаться, это касается не только их диаметра, но и объема. Кроме нормоцитов в крови обнаруживаются разноразмерные красные кровяные тельца.
О гетерогенности эритроцитов говорят в следующих случаях:
Эритроциты сильно увеличены в размерах, раздуты до 9,5 мкм и более. Такие клетки называют мегабластами.
Несколько меньших размеров, чем мегабласты будут кровяные клетки под названием макроциты.
Если красные кровяные тельца имеют маленькие размеры, то их называют микроцитами.
Чтобы определить клеточный состав крови, все приборы-анализаторы используют для расчета анизоцитоза следующую формулу:
RDW(%) = SD/MCV(фл) * 100%
SD – это стандартное отклонение объема Er, MCV – средний объем Er.
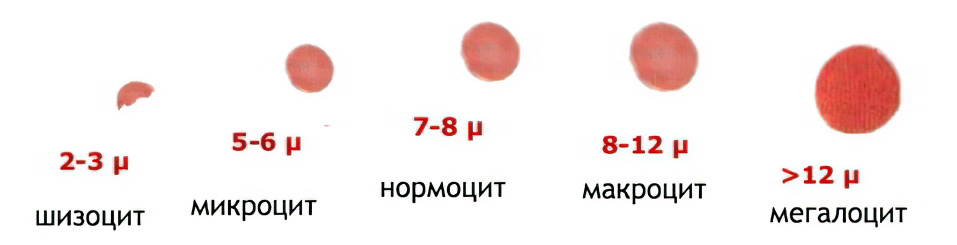
Анизоцитоз может быть высоким, но пониженным он не бывает никогда. Если значения ниже нормы, то это указывает на нарушения в работе прибора, который используют для расчета формулы.
Необходимость сдачи мазка
Хотя приборы-анализаторы прочно вошли в диагностическую практику, это не означает, что лаборанты остались без работы. Помещая кровяную пробу в аппарат, специалист параллельно красит и сушит мазок, который будет осматривать самостоятельно.
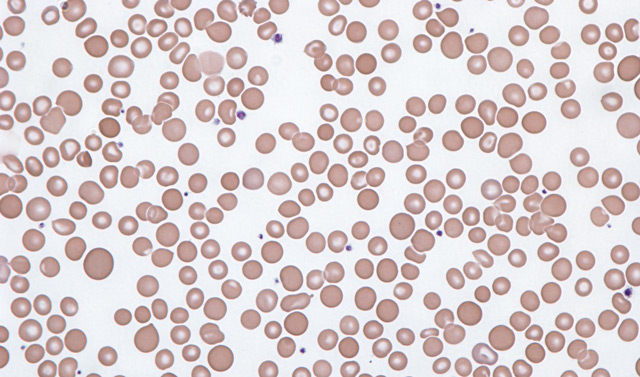
Если все исследуемое поле заполнено эритроцитами одного размера, то в гемограмме это не отображается. Если аномальных эритроцитов много, то врач делает отметку об анизоцитозе. Когда в крови преобладают клетки больших размеров, доктор указывает на макроцитоз, а когда в крови преобладают мелкие кровяные клетки, то на микроцитоз.
Также возможно обнаружение смешанного анизоцитоза. При этом половину поля будут занимать аномальные клетки, но установить каких из них больше просто невозможно. При этом можно подозревать, что у пациента дефицит витамина В12, фолиевой кислоты или пернициозная анемия. В таком случае пациенту требуется прохождение развернутого обследования. На железодефицитную анемию указывает картина мазка, в котором превалируют микроскопические эритроциты.
Стоит отметить, что анализатор не всегда может определить количество больших и мелких эритроцитов, что иногда заставляет лаборанта выполнять подсчеты вручную, прибегая к кривой Прайс-Джонса.
Также различают несколько степеней анизоцитоза:
Количество измененных клеток не более 25% – незначительный анизоцитоз. В результатах будет один +.
Количество измененных клеток не превышает 50% – умеренный анизоцитоз. В результатах будет два ++.
Количество измененных клеток не превышает 75% – выраженных анизоцитоз. В результатах будет три +++.
Количество измененных клеток составляет 100% – острый анизоцитоз. В результатах будет четыре ++++.
Кривая Прайс-Джонса отображает величину распространения измененных эритроцитов по диаметру, а гистограмма, выведенная прибором-анализатором, отображает их распространение по объему.
Анемии и анизоцитоз
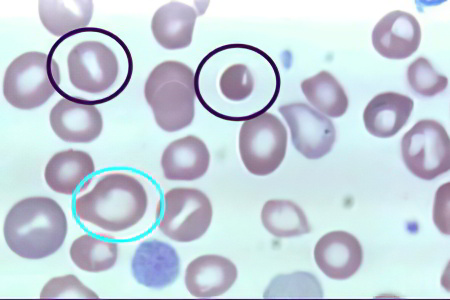
Анизоцитоз – это показатель крови, который позволяют диагностировать следующие нарушения:
Если в крови преобладают крупные эритроциты, то это может указывать на дефицит в организме витамина В12, фолиевой кислоты и иных гемопоэтических факторов, которые принимают участие в процессах кроветворения. При этом врач указывает на мегалобластную или макроцитарную анемию.
Если в крови больше микроцитов, то это может указывать на железодефицитную анемию. При этом врач может поставить диагноз микроцитарной анемии.
Нормальное количество эритроцитов в крови не всегда означает, что со здоровьем все в порядке. При этом нельзя исключать апластическую анемию, которая развивается на фоне хронических заболеваний организма.
Если эритроциты в крови однородные, но измененные в сторону макроцитов, то следует принять во внимание показатель MCV. Это позволяет выставить дифференциальный диагноз между различными видами анемии.
Также, чтобы анализ был максимально достоверным, нужно сравнить цифровые значения, выданные анализатором, с данными гистограммы, которые отображают количество эритроцитов разных размеров.
Анизоцитоз тромбоцитов
Современные приборы позволяют подсчитывать не только количество эритроцитов, лейкоцитов, гемоглобина, эритроцитарный индекс и лейкоцитарную формулу, но и количество тромбоцитов, а также тромбоцитарный индекс и тромбоцитарный анизоцитоз (PDW).
Для этой цели анализаторы оснащены электронными дискриминаторами, которые дают возможность дифференцировки:
Макротромбоцитов.
Микроэритроцитов.
Шизоцитов (фрагменты красных клеток крови).
Клеточный дебрис (фрагменты лейкоцитов).
PDW – это показатель анизоцитоза тромбоцитов, который в норме должен составлять 14-20%. Существенного значения при диагностике заболеваний эти данные не имеют. Гистограмма распределения тромбоцитов в этом плане гораздо информативнее.
Если анизоцитоз увеличивается, то можно подозревать миелопролиферативные процессы в организме, а если уменьшается, то – лейкозы, ДВС-синдром, апластические анемии, тяжелые заболевания печени и не только.

Автор статьи: Шутов Максим Евгеньевич | Гематолог
Образование:
В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.
Наши авторы
Источник

Анизоцитоз в общем анализе крови — признак, указывающий на изменение размеров клеток в биологической жидкости. Обнаруживается только во время лабораторных исследований крови. С подобным расстройством может столкнуться человек в любом возрасте, даже ребенок.
Причинами подобных измерений часто становятся патологические состояния — протекание онкологических процессов, болезни печени и иных внутренних органов.
Наиболее часто подобные изменения протекают бессимптомно для человека. Не учитывая симптомов базового заболевания, на анизоцитоз могут указывать такие признаки, как внезапное учащение сердечного ритма, одышка и слабость.
Диагностика, направленная на выяснение этиологического фактора, может заключаться не только в осуществлении общеклинического анализа крови, но и в инструментальных процедурах.
Лечится такая аномалия консервативными методами. Если не вылечить первопричину появления патологии, велика вероятность развития осложнений.
Кровь — важная жидкая среда организме, которая состоит из следующих компонентов:
- лейкоциты;
- тромбоциты;
- эритроциты.
Привести к развитию изменений в крови у ребенка или взрослого может большое количество предрасполагающих факторов, которые далеко не всегда имеют патологическую основу.
Например, среди безобидных источников анизоцитоза стоит выделить:
- нерациональное питание — злоупотребление консервантами, полуфабрикатами и продуктами, в состав которых входят химические добавки (ароматизаторы, красители и т. д.);
- процесс переливания крови;
- недостаточное поступление в организм человека витаминов и других питательных элементов;
- многолетнее пристрастие к вредным привычкам.
На видоизменение форменных компонентов крови могут повлиять такие неблагоприятные источники:
- формирование злокачественного образования вне зависимости от места локализации рака;
- железодефицитная и другие разновидности анемии;
- миелодиспластический синдром;
- заболевания печени;
- нарушение функционирования щитовидной железы;
- осложненное течение некоторых простудных инфекций;
- присутствие в истории болезни какой-либо хронической патологии;
- лейкоз;
- болезнь Ниманна-Пика;
- диффузные поражения поджелудочной железы;
- метастазирование рака в костный мозг;
- неправильный процесс синтеза гемоглобина;
- глистные инвазии.
Любые причины могут спровоцировать анизоцитоз в общем анализе крови у женщин в период вынашивания ребенка, что может привести к появлению пороков развития плода, осложненного протекания беременности и повышенного кровотечения во время родовой деятельности.
Что касается детей, такое состояние в первые 14 суток жизни вполне нормальное. Примерно к двум месяцам расстройство полностью проходит самостоятельно. Однако это не означает, что не существует опасных провокаторов. В качестве причины аномалии могут выступать:
- формирование нейробластомы;
- проблемы с печенью;
- гипохромная анемия;
- хлороз.
Опираясь на степень изменений частиц, входящих в состав крови, анизоцитоз бывает таких типов:
- микроцитоз — отмечается уменьшение размеров клеток;
- макроцитоз — отличается увеличением объемов;
- смешанный тип — концентрация макроцитов и микроцитов составляет не менее 50 % (для макроцитов нормальный размер составляет от 8 микрометров, а для микроцитов — не более 6,9 микрометра).
В зависимости от того, какие клетки претерпевают трансформацию, различают:
- анизоцитоз эритроцитов;
- анизоцитоз тромбоцитов.
По степени выраженности подобное патологическое состояние имеет несколько степеней тяжести:
- + или незначительный анизоцитоз — процесс трансформации распространился не более чем на 25 % кровяных клеток;
- ++ или умеренный анизоцитоз — болезнь вовлекла 50 % компонентов крови;
- +++ или выраженный анизоцитоз — измененные клетки по численности преобладают над здоровыми, их концентрация составляет 75 %;
- ++++ или резко выраженный (критический) анизоцитоз — все клетки замещены и обладают неверными размерами.
Указать на такое отклонение может не только общеклинический анализ крови. Об аномалии могут говорить несколько характерных клинических признаков.
Основные симптомы анизоцитоза:
- постоянная слабость, которая не проходит даже после полноценного ночного отдыха;
- понижение трудоспособности;
- постоянная сонливость;
- головные боли, которые локализуются в верхней части головы или в области затылка;
- слабость мышц, особенно после пробуждения;
- быстрая утомляемость;
- снижение концентрации внимания;
- сухость и покраснение языка;
- изменение вкусовых предпочтений;
- проблемы с глотанием;
- нарушение чувствительности кожи;
- учащение сердечного ритма;
- головокружение;
- одышка;
- болевые ощущения в области живота;
- гепатоспленомегалия;
- бледность кожных покровов и ногтевых пластин.
Помимо свойственных этому состоянию внешних признаков, клиника будет включать симптоматику базового заболевания.
Исходя из названия, главным диагностическим мероприятием выступает общий анализ крови, сдача которого не подразумевает какой-либо подготовки со стороны пациента.
Для выяснения причин возникновения аномального состояния необходимо комплексное обследование. Что такое анизоцитоз, знает врач-гематолог, но для установки этиологического фактора можно обратиться за помощью к терапевту или семейному врачу.
Клиницисту необходимо:
- изучить историю болезни — чтобы найти основной патологический источник;
- собрать и проанализировать жизненный анамнез — нужно для выявления физиологических факторов;
- оценить общий внешний вид больного;
- провести пальпацию живота;
- измерять показатели сердцебиения и кровяного тонуса;
- детально опросить пациента — для составления полной симптоматической картины.
Указывать на источник того, что понижен или повышен объем эритроцитов или тромбоцитов, могут:
- биохимия крови;
- гормональные тесты;
- печеночные пробы.
Среди общих инструментальных обследований выделяют:
- ультрасонография щитовидной железы;
- рентгенография брюшной полости;
- КТ и МРТ.
Если обнаружен в анализе крови анизоцитоз, стоит начать лечение основного патологического провокатора.
В некоторых случаях достаточно таких действий:
- пересмотреть пищевые пристрастия;
- тщательнее подбирать доноров для переливания крови;
- употреблять в пищу источники железа и других питательных элементов;
- принимать витаминно-минеральные комплексы.
В остальных ситуациях составляется индивидуальная схема терапии. Например, при онкологических опухолях показаны хирургическое вмешательство, лучевая терапия и химиотерапия. Для лечения патологий щитовидной железы применяют гормональную терапию или оперируют. При проблемах с органами ЖКТ используют медикаментозное лечение, диетотерапию и другие консервативные способы.
Указать на выздоровление может не только улучшение самочувствия, но и изменения результатов общего анализа крови.
Предотвратить анизоцитоз можно, выполняя несложные рекомендации. Профилактические мероприятия подразумевают следующее:
- ведение здорового образа жизни;
- полноценное и сбалансированное питание;
- частое пребывание на свежем воздухе;
- укрепление иммунной системы;
- избегание физического и эмоционального истощения;
- регулярное прохождение полного профилактического осмотра в медицинском учреждении с обязательным посещением всех клиницистов и сдачей лабораторно-инструментальных тестов.
Вне зависимости от того, понижен или повышен объем составных частей крови, прогноз диктуется этиологическим фактором аномалии. Стоит помнить, что каждое базовое заболевание обладает перечнем характерных ему осложнений.
Источник
Гемоглобинопатия – это наследственные заболевания с единой проблемой – образованием аномальной формы гемоглобина, например, серповидноклеточная анемия S и талассемия.
Гемоглобинопатии носят эндемический характер – они возникают в определенном географическом районе, например, в Средиземноморье, Африке, Юго–Восточной Азии. В нашей стране они тоже встречаются.
Что такое гемоглобинопатия
Гемоглобинопатии – это заболевания, вызванные выработкой и присутствием аномальной формы гемоглобина.
Гемоглобин состоит из гема (частей, содержащих железо) и глобина (частей белка, состоящих из аминокислотных цепей). Молекулы гемоглобина (Hb или Hgb) находятся в красных кровяных тельцах. Их задача – связывать кислород в легких и передавать его тканям и органам, где они его выделяют.
Строение гемоглобина
Существует несколько типов цепей глобина: альфа, бета, дельта и гамма.
Типы нормального гемоглобина:
- A – HbA: составляет около 95-98% от общего гемоглобина у взрослых людей. Он содержит 2 альфа (α) цепи и две бета (β) цепи.
- A2 – HbA2: составляет около 2-3% от общего гемоглобина. Он содержит 2 цепи альфа (α) и две цепи дельта (δ).
- F (HbF): составляет около 2% от общего гемоглобина взрослого человека. Он содержит 2 альфа (α) цепи и две гамма (γ) цепи. Этот гемоглобин в основном вырабатывается у плода, его производство значительно снижается вскоре после рождения и достигает уровня взрослого человека в течение 1-2 лет.
К гемоглобинопатиям относятся: структурные варианты гемоглобина, гемоглобин S, серповидноклеточная анемия, гемоглобинопатия C, гемоглобинопатия E, талассемия, гемоглобин Бартс, наследственная персистенция гемоглобина плода.
Причины развития гемоглобинопатии
Гемоглобинопатии возникают в случае генетических изменений генов глобина, которые приводят к изменению аминокислот, составляющих белок глобина. Эти изменения влияют на:
- структуру гемоглобина, например, гемоглобин S, который вызывает серповидно-клеточную анемию;
- его поведение;
- количество продуцируемого вещества (талассемия);
- стабильность.
Серповидно-клеточная анемия
Существует четыре гена, кодирующих цепь альфа-глобина, и два гена, кодирующих цепь бета-глобина. Наиболее частым заболеванием, связанным с изменением альфа-цепи, является альфа-талассемия. Его тяжесть зависит от количества пораженных генов.
Талассемия характеризуется снижением продукции одной из цепей глобина, дисбалансом между альфа- и бета-цепями в гемоглобине A (альфа-талассемия) или увеличением малых форм, таких как Hb A2 или Hb F (бета-талассемия).
Изменения бета-цепей гемоглобина являются врожденными, аутосомно-рецессивными. Это означает, что больной человек должен иметь две дефектные копии гена, каждая от одного из родителей. Если один ген нормален, а другой дефектен, человек гетерозиготен, и мы называем его носителем. Аномальный ген может быть передан любому из потомков. Если рассматриваемый человек является гетерозиготным носителем, он может не иметь никаких симптомов и носительство не влияет на его здоровье.
Если происходят две модификации одного и того же бета-гена, человек гомозиготен по этому гену. Его организм может производить дефектный гемоглобин – возникает гемоглобинопатия с симптомами и потенциальными осложнениями. Степень тяжести зависит от генетической мутации и варьируется от случая к случаю. Копию гена можно передать потомству.
Если два аномальных бета-гена являются врожденными, человек является двойным, смешанным гетерозиготным. У него будут симптомы одной или обеих гемоглобинопатий. Один из аномальных бета-генов будет передаваться каждому из потомков.
Были идентифицированы сотни гемоглобинопатий в бета-цепях. Хотя лишь некоторые из них являются общими и клинически значимыми.
Клинические признаки и симптомы
Признаки и симптомы различаются по типу гемоглобинопатии и возможному сочетанию нескольких гемоглобинопатий. Некоторые приводят к усилению распада эритроцитов (гемолизу), уменьшению их общего количества и развитию анемии.
Клинические признаки включают:
- слабость, утомляемость;
- недостаток энергии;
- желтуха;
- бледность кожи.
Утомляемость
К серьезным клиническим признакам относятся:
- приступы сильной боли;
- удушье;
- увеличение селезенки;
- нарушения роста у детей;
- боль в верхней части живота (вызванная желчными камнями).
Удушье
Общие гемоглобинопатии
Красные кровяные тельца, содержащие аномальный гемоглобин, могут не переносить кислород достаточно эффективно. Они могут разрушаться раньше (чем в здоровых клетках крови) и развиваться гемолитическая анемия. Выявлены сотни гемоглобинопатий, но лишь некоторые из них являются общими и клинически значимыми.
Одной из наиболее распространенных гемоглобинопатий является серповидно-клеточная анемия с присутствием гемоглобина S. Это приводит к изменению формы – серповидно-клеточной – эритроцитов и снижению их выживаемости. Гемоглобин С может вызвать легкую гемолитическую анемию. Гемоглобин E обычно не приводит к развитию каких-либо или только очень легких клинических симптомов.
- Талассемия: самая распространенная генетическая аномалия в мире. Она часто встречается в Средиземноморье, на Ближнем Востоке и в Юго-Восточной Азии. Более легкая форма талассемии также встречается, например, у людей, родившихся в Чехии.
- Гемоглобин S: это основной гемоглобин людей с серповидно-клеточной анемией. В среднем эта мутация есть в одном из двух бета-генов у 8% американцев и африканцев. Возникновение этих мутаций в наших широтах встречаеся редко. Пациенты с заболеванием HbS имеют две аномальные цепи бета (b s) и две нормальные цепи альфа (a). Когда эритроциты, содержащие гемоглобин S, подвергаются действию пониженного количества кислорода (как это может быть в случае повышенной физической нагрузки или инфекционного заболевания легких), они деформируются, принимая форму полумесяца. Серповидные эритроциты могут блокировать периферические кровеносные сосуды и вызывать нарушения кровотока и боль. У них пониженная способность переносить кислород и более короткий срок жизни. Одна копия б не вызывает клинических проявлений, если не сочетается с другой мутацией гемоглобина, такой как HbC (b C) или бета-талассемия.
- Гемоглобин C: около 25% жителей Западной Африки и 2-3% афроамериканцев гетерозиготны по гемоглобину C (у них есть одна копия B C). Но заболевают только гомозиготные люди с обоими дефектными генами (b C). Обычные симптомы – легкая гемолитическая анемия с небольшим или средним увеличением селезенки.
- Гемоглобин E: вторая по распространенности гемоглобинопатия в мире с изменением бета-цепей. Патология очень часто встречается в Юго-Восточной Азии, особенно в Камбодже, Лаосе и Таиланде, а также частично в Северо-Восточной Азии. Есть случаи и в нашей стране. Люди с гомозиготным Hb E (две копии b E) обычно имеют легкую гемолитическую анемию, микроциты (маленькие красные кровяные тельца) и слегка увеличенную селезенку. Одна копия гемоглобина E не вызывает клинических признаков, если не сочетается с другой мутацией, такой как одна из бета-талассемии.
Талассемия
Необычные гемоглобинопатии
Существует ряд гемоглобинопатий, некоторые из которых не проявляются – они не вызывают никаких клинических признаков или симптомов. Другие, в свою очередь, влияют на функциональность и / или стабильность молекулы гемоглобина. Примерами являются гемоглобин D, гемоглобин G, гемоглобин J, гемоглобин M и гемоглобин Constant Spring. Мутации в гене альфа-цепи глобина приводят к образованию аномально длинных альфа (а) цепей, которые вызывают нестабильность в молекуле гемоглобина.
Другие примеры мутаций бета-цепи:
- Гемоглобин F: Hb F в основном вырабатывается в организме будущего ребенка (плода), и его функция заключается в переносе кислорода в среде с низким содержанием кислорода. Продукция гемоглобина F снижается сразу после рождения и стабилизируется на уровне взрослого человека до 1-2 лет. Гемоглобин F может быть повышен при некоторых врожденных заболеваниях. При бета-талассемии его уровень может быть нормальным или повышенным, но часто повышен при серповидно-клеточной анемии и сочетании серповидно-клеточной анемии с бета-талассемией. Пациенты с серповидно-клеточной анемией и повышенным Hb F часто имеют более легкое течение болезни, поскольку Hb F предотвращает серповидное движение красных кровяных телец. Уровни Hb F повышены в редком состоянии, называемом врожденным постоянством выработки гемоглобина плода (HPFH). Люди с повышенным уровнем гемоглобина F не имеют клинических признаков. HPFH вызывается разными генными мутациями у разных этнических групп. Hb F также может быть повышен при некоторых приобретенных состояниях, влияющих на выработку красных кровяных телец. Например, лейкемия и миелопролиферативные заболевания часто сопровождаются небольшим повышением уровня гемоглобина F.
- Гемоглобин H: HbH – это аномальный гемоглобин, который возникает в некоторых случаях альфа-талассемии. Его образование является ответом на фундаментальный недостаток альфа (а) цепей. Hb H состоит из четырех цепей бета (b) глобина. Хотя каждая из цепей бета-глобина нормальна, комплекс из четырех цепей бета нормально не функционирует. Обладает повышенным сродством к кислороду, плохо выделяет кислород клеткам тканей. Присутствие гемоглобина H также связано со значительным распадом эритроцитов (гемолизом), который возникает в результате осаждения нестабильного гемоглобина внутри красных кровяных телец.
- Hemoglobin Barts: Hb Barts вырабатывается в организме будущего ребенка с альфа-талассемией при условии, что все четыре гена, отвечающие за производство гемоглобина альфа, отсутствуют. Таким образом, не может образовываться гемоглобин HbA, HbA 2 и HbF. Гемоглобин Бартс состоит из четырех гамма (g) цепей и имеет высокое сродство к кислороду. Это состояние несовместимо с жизнью и обычно приводит к внутриутробной гибели плода.
Некоторые люди могут унаследовать два гена с разными мутациями, каждый от одного из родителей. Таких людей называют двойными или смешанными гетерозиготами.
Обследование: лабораторные тесты
Исследование на гемоглобинопатию проводится в следующих случаях:
- Выявление гемоглобинопатий у бессимптомных родителей больных детей.
- Выявление гемоглобинопатий у пациента с необъяснимой анемией, микроцитозом и / или гипохромией. Анализ может быть выполнен как часть теста на анемию.
- Скрининг на гемоглобинопатии у новорожденных – только в США и некоторых регионах с повышенной заболеваемостью.
- Пренатальный скрининг проводится в некоторых регионах с высокой частотой гемоглобинопатий (особенно в Африке).
На результаты тестов на гемоглобинопатию может повлиять переливание крови. Поэтому после переливания крови, прежде чем сдать анализ, пациенту следует подождать несколько месяцев. Тем не менее пациентам с серповидно-клеточной анемией после переливания крови рекомендуется сдать анализ крови, чтобы увидеть, достаточно ли гемоглобина в крови, и снизить риск повреждения организма серповидными эритроцитами.
Обследование гемоглобинопатий основано на обнаружении и оценке «нормальности» эритроцитов и гемоглобина в эритроцитах, а также на исследовании конкретной мутации гена. Каждый из тестов является частью головоломки, предоставляющей важную информацию о том, какая гемоглобинопатия присутствует. Для проверки гемоглобинопатии используются следующие тесты:
- Анализ крови. Анализ крови дает быструю информацию о клетках, циркулирующих в крови. Помимо прочего, результаты анализа крови показывают, сколько красных кровяных телец (эритроцитов) содержится в крови, какого они размера и формы, а также сколько там гемоглобина. Размер эритроцита определяет средний объем эритроцитов (MCV). Обнаружение пониженного MCV (микроцитоз, наличие небольших эритроцитов) часто сначала указывает на возникновение талассемии. Если MCV низкий и дефицит железа исключен, пациенты могут быть носителями талассемии или гемоглобинопатии, которые также вызывают микроцитоз (например, HbE).
- Анализ ДНК. Этот анализ используется для скрининга мутаций и делеций в альфа- и бета-областях глобиновых генов. Иногда обследуются все члены семьи. Задача в том, чтобы определить конкретный тип мутации, встречающейся в семье, и выявить всех носителей. ДНК-тесты не являются обычным тестом, но они могут помочь диагностировать гемоглобинопатию и выявить носителей.
- Мазок периферической крови (микроскопический дифференциальный подсчет лейкоцитов, считываемый по мазку периферической крови). Тест проводится путем формирования тонкого слоя крови на предметном стекле и окрашивания его специальными красителями. Образец крови, обработанный таким образом, затем оценивается лаборантом под микроскопом. Специалист определяет количество и тип белых и красных кровяных телец и тромбоцитов. Оценивает, являются ли они нормальными и зрелыми.
Анализ крови
При гемоглобинопатии эритроциты могут быть в следующих формах:
- Микроциты (меньше нормального).
- Гипохромные (более бледные, с пониженным гемоглобином).
- Разных размеров (анизоцитоз) и формы (пойкилоцитоз, например, серповидно-клеточные клетки).
- С ядром (в незрелых эритроцитах) или с включениями.
- С неравномерным распределением гемоглобина (клетки-мишени, которые под микроскопом выглядят как «бычий глаз»).
Наличие более высокого процента аномально выглядящих эритроцитов означает более высокую вероятность наличия заболевания.
С помощью тестов на гемоглобинопатию и их комбинаций можно диагностировать наиболее распространенные гемоглобинопатии. Эти тесты могут помочь выявить пациентов с сочетанием различных гемоглобинопатий (смешанные гетерозиготы).
Лечение гемоглобинопатии
В настоящее время гемоглобинопатии – неизлечимые заболевания. Но возможно устранять симптомы заболевания. Цель – облегчить боль и минимизировать возможные осложнения. Также существуют лекарства, повышающие уровень гемоглобина F, что облегчает некоторые симптомы.
Однако исследования и поиск более безопасных и эффективных методов лечения все еще продолжается. В будущем для восстановления мутированного гена можно будет использовать трансплантацию стволовых клеток или генную терапию. Для того чтобы эти методы могли широко использоваться в будущем, необходимы дальнейшие обширные исследования.
Источники: БЕРТИС, Калифорния, ЭШВУД, Эр., Брунс, Делавэр, (ред.), Учебник Тиц по клинической химии и молекулярной диагностике. 4-е издание Луи: Эльзевье-Сондерс, 2006; LOTHAR, T. Клиническая лабораторная диагностика. Франкфурт: TH-Books, 1998; MASOPUST, J. Клиническая биохимия – требования и оценка биохимических исследований, часть I. и часть 2, Прага: Каролинум, 1998; RACEK, J., et al. Клиническая биохимия. 2. переработанное издание, Прага: Гален, 2006; Каспер Д.Л., Браунвальд Э., Фаучи А.С., Хаузер С.Л., Лонго Д.Л., редакторы Джеймсон Д.Л., 2005.
Поделиться ссылкой:
Источник
