Chol в крови норма для женщин

Для того, чтобы понять, в норме ли уровень холестерина в крови, необходимо сдать соответствующие анализы, а для начала неплохо бы разобраться, что это за холестерин, и нужно ли с ним бороться.
Понятие и функции холестерина
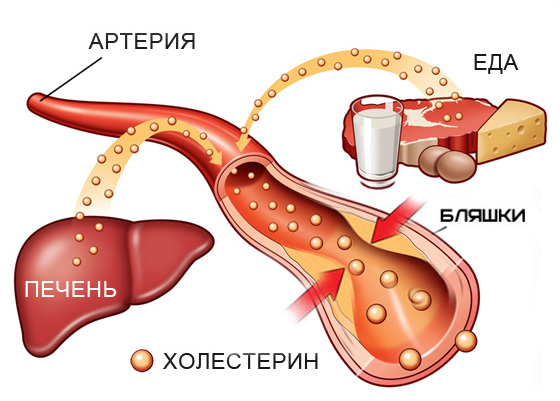
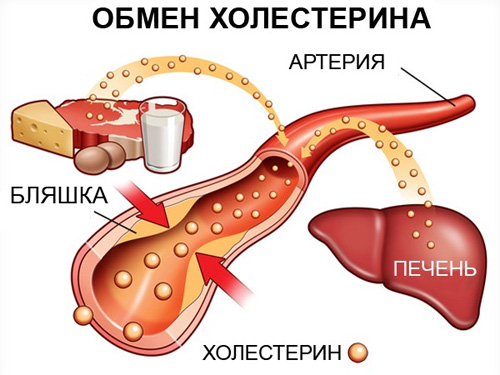
Холестерином принято называть липидный (проще говоря – жирный) спирт, составляющий основу мембран животных клеток. Наличие холестерина обеспечивает оболочкам клеток прочность и эластичность. Практически весь холестерин организм синтезирует самостоятельно, только четверть (20-30%) поступает из пищи.
Холестерин необходим для:
- Пищеварения – он является источником для синтеза солей желчных кислот нашей печенью;
- Иммунитета – холестерин участвует в выработке кортизола надпочечниками и витамина D кожей;
- Выработки женских и мужских половых гормонов.
Виды холестерина
Сдавая анализ на количество холестерина в крови, все обращают внимание на непонятные аббревиатуры и задаются вопросом – что это?? Для дальнейшего исследования необходимо уяснить уровень:
- Общего холестерина;
- ЛПВП (липопротеиды высокой плотности) – так называемого «хорошего» холестерина;
- ЛПНП (липопротеиды низкой плотности) – «плохого» холестерина, который является причиной образования бляшек на стенках сосудов;
- Триглицеридов, которые становятся причиной увеличения массы тела.

Нормы количества холестерина в крови
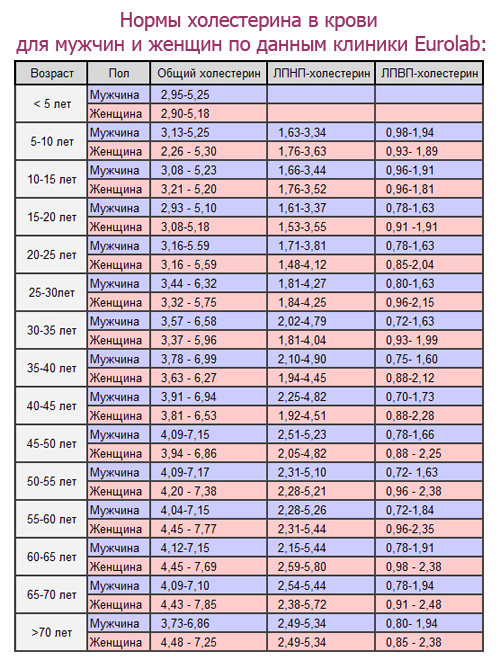
На самом деле, половая принадлежность не так важна при определении нормы холестерина, гораздо важнее возраст человека. Чем старше человек, тем выше нормальный уровень холестерина у него в крови. Медики разных стран дают различные нормы, но отличаются они незначительно, поэтому приведём средние показатели.
Нормы у женщин:
- Обычный – 3,9-6,8 ммоль/л;
- ЛПВП – 0,86-2,28 ммоль/л;
- ЛПНП – 1,92-4,51 ммоль/л;
- Триглицериды – 1,7-2,2 ммоль/л.
Нормы у мужнин:
- Обычный – 4,1-7,15 ммоль/л;
- ЛПВП – 0,7-1,73 ммоль/л;
- ЛПНП – 2,25-4,82 ммоль/л;
- Триглицериды – 1,9-2,7 ммоль/л.
Нормы приведены для мужчин и женщин в возрасте 40-45 лет, когда всерьез необходимо озаботиться профилактикой различных заболеваний.
Причины повышения уровня холестерина в крови:
- Гипертония; болезни почек, печени и поджелудочной железы, сахарный диабет, инфаркт;
- Неправильное питание и вызванное им нарушение обмена веществ, ожирение;
- Беременность и период лактации;
- Гиподинамия;
- Курение;
- Употребление алкоголя в неконтролируемых количествах;
- Приём некоторых стероидных средств и оральных контрацептивов.

Как снизить уровень холестерина в крови
Чтобы в любом возрасте не иметь проблем с сосудами и сердцем, необходимо как можно раньше понять, что борьба с повышенным уровнем холестерина не может вестись только с помощью статинов и других медикаментозных средств. Необходимо:
- Больше двигаться;
- Минимизировать употребление жирного мяса, особенно в жареном виде, молока и сливочного масла, твёрдых сыров и кондитерских изделий, колбас, копчёностей и маринованных продуктов;
- Сократить приём алкоголя, в особенности пива;
- Расстаться с привычкой к курению;
- Приучить себя пить больше зелёного чая и меньше кофе;
- Основой рациона сделать рыбу, злаки, любые овощи и фрукты, оливковое и подсолнечное масло, ведь – как известно – в растительной пище по определению не бывает холестерина.

Автор: Виктория Н. (специально для Calorizator.ru)
Копирование данной статьи целиком или частично запрещено.
Источник
Биохимический анализ крови помогает при контроле обмена веществ. Его называют самым информативным анализом. Как и во всяком анализе, если показатели откланяются в сторону, это указывает на патологии. Сhol в биохимическом анализе крови важный показатель липидного обмена.
Это бесцветная жидкость группы стиролов.
Chol входит в состав:
- клеточной структуры, являясь важной частью БЛС,
- половых гормонов,
- желчной кислоты.
В общий холестерин входят хороший (ЛПВП), плохой (ЛПНП) и триглицериды. В биохимии крови все учитываются при анализе.
Хороший холестерин не причиняет вреда организму. Он не откладывается в сосудах, благодаря высокой плотности переносит холестерин из клеток в печень (отсюда и аббревиатура: липопротеин высокой плотности). Его уровень не регулируется пищевым поведением. Высокий показатель (в рамках нормы) ЛПВП указывает на хороший липидный обмен – большая часть жиров перерабатывается, низкий шанс появления атеросклероза.
ЛПНП из-за низкой плотности переносит холестерин от печени к клеткам (отсюда и аббревиатура: липопротеин низкой плотности). Однако нередки случаи, когда из-за своей структуры ЛПНП в кровотоке отрывается от «груза». Последний образует на сосудах бляшки, мешающие крови двигаться по руслам сосудов. Его можно повысить или понизить, уклоняясь от упражнений и поглощая жирную пищу или наоборот. Триглицериды входят в БЛС и служат источником энергии.
Сдача крови на холестерин проводится в ситуациях:
- Наличие атеросклероза, гипотиреоза и гипертиреоза, проблемы с печенью.
- Контроль результативности лечебной диеты.
- Профилактический анализ.
- Наличи генетических и социальных предпосылок.
Помимо физических и наследственных предрасположенностей к ненормативным показателям общего холестерина крови, при приеме лекарственных препаратов на основе стероидов и схожих веществ могут быть проблемы, вызванные социальными факторами:
- Неправильная диета. Употребление жирной пищи в больших количествах, злоупотребление алкоголем или недоедание.
- Сидячий образ жизни.
- Самостоятельное (часто неправильное) применение гормональных контрацептивов.
Данные, полученные в ходе анализа, сравниваются с таблицами нормы. Уровень общего холестерина в крови в результате биохимии готов на следующий день.
Правила забора крови:
- Сдача крови утром.
- Отсутствие физических нагрузок за день до сдачи крови.
- Отсутствие в рационе жирной пищи и алкоголя за два дня до анализов.
- Отказ от курения минимум за час до сдачи крови.
- Максимальное ограничение от стрессовых ситуаций.
- За 12 часов до процедуры исключение пищи.
При нарушении данных правил результаты анализов искажаются и не отображают полной картины исследования.
Концентрация общего холестерина измеряется в ммолях на литр крови.
На протяжении жизни уровень холестерина меняется. Отличия имеются по гендерному признаку, что связано с половыми гормонами.
У женщин показатель общего холестерина имеет плавный подъем – прямая на графике изменения уровня chol, если его нарисовать, была бы без острых углов. Только для новорожденных детей данный показатель не имеет гендерных различий.
У мужчин дела обстоят иначе. В связи с отсутствием функции деторождения их гормональная система не претерпевает таких изменений в отношении половых гормонов. Поэтому стремительный, хоть и плавный подъем показателей уровня chol означает зарождающуюся патологию. Поэтому важно мужчинам в профилактических целях сдавать анализы на биохимию крови раз в пять лет.
| Возраст (года) | Женщины (ммоль/л) | Мужчины (ммоль/л) |
| 0 5 | 2.90 – 5,18 | 2,95 – 5,25 |
| 5 – 10 | 2,26 – 5,3 | 3,13 – 5,25 |
| 10 – 20 | 3,21 – 5,18 | 3,08 – 5,10 |
| 20 – 60 | 3,16 – 7,77 | 3,16 – 7,15 |
| 60 … | 4,45 – 7,25 | 4,12 – 6,86 |
Несмотря на приведенные в таблице данные в норме показатель не выше 5,2 ммоль/л. ЛПНП не выше 1,8 у мужчин и 2,3 у женщин, а ЛПВП не ниже 1,68 ммоль/л у женщин и 1,45 ммоль/л у мужчин.
Когда говорят об опасности повышенного уровня холестерина, то имеют в виду плохой холестерин. Он причина образования на стенках сосудов бляшек, из-за чего последние теряют эластичность, закупоривают просвет сосуда, препятствуя продвижению крови к тканям. Это может принести летальный исход (инсульт, инфаркт).
На повышение уровня холестерина влияют все стороны жизни человека.
Факторы, влияющие на нормы холестерина:
- Социальный фактор. Это:
- образ жизни – сидячий, лежачий и иной, связанный с ограничением движения,
- питание – употребление огромного количества калорийной пищи, жирной, жареного,
- злоупотребление кофе,
- стрессы.
- Физиологический естественный фактор. Это возраст и пол.
- Заболевания. К основным патологиям, влияющим на уровень холестерина, относятся:
- болезни печени (гепатит, цирроз, интоксикации, связанные с разрушением печени),
- почек,
- поджелудочной железы (сахарный диабет),
- проблемы, связанные с эндокринной системой, регулирующей половые гормоны и липидный обмен,
- острые инфекции повышают chol.
- Наследственная предрасположенность.
Факторы, снижающие повышенный ЛПНП:
- Изменение рациона. Желательна консультация у диетолога. Превалирование клетчатки, снижение количества калорийной и жирной пищи. Сюда относится поддержание оптимального веса, достаточное употребление воды.
- Увеличение физической нагрузки.
- Восстановление баланса гормонов.
- Медикаментозное лечение.
Представляет опасность из-за понижения ЛПВП (хороший chol). При его понижении ЛПНП будет больше, что спровоцирует атеросклероз. Однако низкий холестерин не приводит к хорошим последствиям, так как он поддерживает тонус мышц, способствует усвоению жирорастворимых витаминов, участвует в синтезе инсулина, сохраняет целостность нейронов.
Гипохолестермия – снижение нормального уровня холестерина, вызванное:
- диетами с резкой потерей веса,
- диетами, состоящими из низкокалорийных продуктов или продуктов с отсутствующими жирами,
- частыми стрессами,
- инфекциями,
- гипертиреозом,
- заболеваниями крови,
- заболеваниями печени,
- наследственной предрасположенностью.
Такое состояние чревато:
- Физиологическими факторами: снижением выработки половых гормонов, сексуальной активности вплоть до бесплодия, проблемами с весом, гиповитаминозом витаминов А, D, E, K.
- Патологическими факторами: гипертиреоз, диабет, инсульт, остеопороз
- Психическими факторами: депрессии разных форм.
Для регулирования состояния и исправления гипохолестермии используется тот же набор методов, что и при лечении избыточного холестерина. Это пересмотр рациона питания, увеличение физических нагрузок, снижение уровня стрессов и медикаментозное вмешательство. Важно постоянно наблюдать за уровнем chol, регулярно сдавая кровь на анализы.
Загрузка…
Источник
24 февраля 20191248,1 тыс.
Холестерин является основным стероидом в организме человека. Это жизненно необходимый липид, участвующий в синтезе гормонов, процессах пищеварения и входящий в состав мембран клеток. Нарушение холестеринового обмена (повышенный холестерин) играет ведущую роль в патогенезе развития болезней ССС, способствует развитию желчнокаменной болезни, а также увеличивает риск возникновения панкреатита.
В связи с этим, повышенный холестерин, является важным и высокочувствительным маркером, позволяющим не только оценить тяжесть уже развившихся заболеваний, но также и предсказать вероятность возникновения многих патологий.
Холестерин – Что это
Холестерин – это одноатомный жирорастворимый спирт, входящий в состав всех тканей организма. Холестерин (холестерол) входит в класс стероидов, синтезируемых собственными тканями организма. Большая часть холестерола вырабатывается тканями печени (около пятидесяти процентов), тонкого кишечника (около 20-ти %), кожей, корой надпочечников, и железами половой системы. С пищей в организм поступает около 25-30% всего холестерола в организме.
У здорового человека за сутки синтезируется около 1000 миллиграммов холестерола, еще около 250-300 миллиграмм поступает вместе с продуктами питания.
Справочно. В норме, общий холестерин является важным веществом, без которого полноценное функционирование организма невозможно. В определенном количестве он обнаруживается в составе всех тканей и жидкостей организма. Во многих клетках холестерол запасается в качестве субстрата, из которого будут синтезированы другие вещества.
Для чего нужен
Холестерин является обязательным компонентом клеточных мембран, он отвечает за упорядочивание, компактность и устойчивость липидного биослоя. Также, он участвует в регуляции проницаемости клеточных стенок, определяя какие молекулы могут проникать внутрь клетки, а какие нет. Помимо этого, он препятствует процессу кристаллизации углеводов, находящихся в мембранах.
Справочно. Находясь в составе оболочек клеток нервной системы, холестерин принимает участие в изоляции нервных волокон. Дело в том, что миелин, образующий электроизолирующую миелиновую оболочку нервных волокон, на 70% состоит из липидов, в состав которых входит и холестерин.
Холестерол активно используется организмом в качестве субстрата-предшественника для того, чтобы синтезировать:
- желчные кислоты;
- витамин D;
- стероидные гормоны (глюкокортикоидные гормоны, альдостерон, кортизол, кортикостерон, прогестерон, андрогены (в особенности синтез тестостерона) и эстрогены).
Также, он принимает участие в метаболизме жирорастворимых витаминов (К, Е, D, А).
Часть веществ предшественников, участвующих в метаболизме холестерола в дальнейшем превращается в:
- убихинон (важный компонент полноценного функционирования дыхательной цепи);
- долихон (вещество, активно участвующее в синтезе гликопротеидов).
Вместе с другими веществами, холестерин всходит в состав секрета сальных желез, принимая участие в обеспечении защитной функции кожи.
Учитывая все вышеописанные функции холестерина, становится ясно, что без этого вещества полноценное функционирование организма невозможно. Так на чем же основано распространенное мнение, что холестерин – это вредное и опасное для жизни вещество?
Дело в том, что так называемый «вредный» холестерин, образующийся в результате окисления свободными радикалами, при избыточном накоплении в организме действительно приводит к различным заболеваниям.
Его избыток способствует развитию ИБС, атеросклеротическому поражению сосудистой интимы, увеличению риска ИМ (инфаркт миокарда) и инсульта и т.д.
Плохой и хороший холестерин
По организму холестерин общий транспортируется растворимыми липопротеиновыми комплексами, циркулирующими в крови и
остальных физиологических жидкостях.
Основные транспортные формы холестерола это:
- альфа‑ЛП (ЛПВП -липопротеины с высокой плотностью);
- бета‑ЛП (ЛПНП – липопротеины с низкой плотностью);
- пре-бета-ЛП (ЛПОНП – липопротеины с очень низкой плотностью).
Хорошим холестерином является именно ЛПВП. Этот топ холестерина отвечает за очищение стенок сосудов от избытков холестерола других типов. Он отвечает за транспорт лишнего холестерина в печень. Благодаря его работе растворяются атеросклеротические бляшки, и поддерживается высокая эластичность сосудистых стенок.
ЛПНП является представителем фракции «плохого» холестерина в крови. Его повышение приводит к образованию атеросклеротических бляшек на стенках сосудов.
Вместе с ЛПОНП липопротеины низкой плотности связываются с межклеточным веществом (протеогликанами) в интиме сосудов, образуя, так называемые, липидные пятна. Это предшественники атеросклеротических бляшек. На стадии пятен, «хороший» холестерол извлекает ЛПНП и ЛПОНП из сосудистой интимы, однако при чрезмерном поступлении в организм холестерина с продуктами питания, происходит нарушение его обмена, приводящее к значительному преобладанию «плохого» холестерина над «хорошим».
Наиболее опасным и вредным является высокий холестерин очень низкой плотности. Он имеет максимальные показатели атерогенности и способствует развитию заболеваний сердечно – сосудистой системы.
Также в организме могут обнаруживаться промежуточные ЛП, образующиеся в результате распада «плохого» холестерола. Эти ЛП выполняют роль «плодородной почвы» для развития сосудистых патологий, способствуя более быстрому внедрению ЛПНП и ЛПОНП и сосудистую интиму.
Важно! Опасность повышения уровня «плохого» холестерина в крови заключается в том, что не существует специфических симптомов, позволяющих заподозрить увеличение ЛПНП и ЛПОНП. Первые симптомы дисбаланса появляются по мере прогрессирования заболеваний, к которым привело увеличение холестерина в крови.
В связи с этим, всем пациентам, входящим в группу риска по развитию сосудистых заболеваний, следует регулярно проходить обследование на липидный профиль.
Этот анализ включает в себя определение уровней:
- общего холестерина;
- фракций холестерина (ЛПНВ, ЛПНП, ЛПОНП);
- триглициридов;
- аполипопротеина Ф1;
- аполипопротеина В.
Анализ на холестерин
Анализ крови на холестерин выполняется колориметрически-фотометрическим методом. Для анализа используют венозную кровь.
Результаты исследования записываются в миллимолях на литр.
Анализ проводится для того, чтобы:
- оценить вероятность развития у пациента болезней ССС;
- провести мониторинг качества лечения атеросклероза и ИБС;
- профилактировать развитие заболеваний ССС у пациентов, входящих в группу риска;
- оценить риск прогрессирования заболевания и вероятность развития осложнений.
Также холестерин (в составе липидного профиля) исследуется у беременных, пациентов с заболеваниями почек или печени, а также, имеющих эндокринные патологии.
Важно. Для получения наиболее достоверных результатов анализа на холестерин, следует в течение 2-3 недель придерживаться правил здорового питания (исключить фастфуд, жирное и жареное), а также не употреблять спиртные напитки.
Забор материала должен проводиться строго натощак. При определении значений общего холестерина, с момента последнего приема пищи должно пройти не менее 12-ти часов.
Показания для анализа
В норме, анализ на холестерин в крови необходимо выполнять один раз в пять лет всем людям старше двадцати лет. Уровень холестерола оценивают в составе анализа на липидный профиль.
Больным, которым рекомендована лечебная диета с ограничением употребления животных жиров, анализ на холестерин крови рекомендовано выполнять минимум один раз в полгода. В идеале – один раз в три месяца. Это позволит максимально эффективно оценивать риск развития сердечно – сосудистых патологий в динамике, а также проверить: достигается ли больным целевой уровень холестерина или нет.
Если значения «плохого» холестерола снижаются медленно или не снижаются вообще, проводится пересмотр и коррекция назначенной терапии.
Важно. Также, липидограмма в обязательном порядке должна оцениваться у всех больных, получающих препараты, направленные на снижение уровня холестерина.
Холестерин должен оцениваться у всех пациентов от двух до десяти лет с отягощенным анамнезом (то есть, если в семье были случаи инфарктов миокарда, ИБС, атеросклероза и инсульта у родственников в молодом возрасте).
Уровень холестерина должен в обязательном порядке оцениваться у пациентов, входящих в группу риска:
- курильщики;
- мужчины старше сорока пяти лет и женщины старше пятидесяти пяти;
- больные с артериальной гипертензией;
- лица, с отягощенным семейным анамнезом;
- больные с сахарным диабетом, ИБС, метаболическим синдромом;
- люди, злоупотребляющие спиртными напитками;
- пациенты, ведущие малоподвижный образ жизни;
- люди, употребляющие большое количество жирной и жареной пищи.
Внимание. Во время беременности холестерин в крови необходимо исследовать минимум три раза (женщинам из группы риска или уже имеющим заболевании ССС, частота сдачи анализов устанавливается лечащим врачом). Важность этого анализа обуславливается тем, что беременные, у которых холестерин повышен, не могут принимать статины (эти препараты противопоказаны во время беременности).
В связи с этим, женщинам, вынашивающим ребенка, нормализацию липидного профиля проводят только при помощи строгой диеты. А эффективность достижения целевых значений холестерола должна регулярно оцениваться в динамике.
Уровень холестерина в крови. Норма
Уровни холестерина в значительной мере зависят от пола и возраста. Показатели у женщин несколько ниже, чем у мужчин.
Значения анализа записываются в ммоль/д.
Таблица: норма холестерина в крови у женщин и мужчин, по возрасту (ммоль/л)
Норма для пациентов из группы риска
Приемлемым уровнем холестерола считаются показатели, не превышающие 5.2 миллимоля на литр. Это так называемая группа низкого риска.
Если значения общего холестерина находятся в пределах от 5.2 до 6.2 миллимоля на литр, то пациента можно отнести к группе среднего риска по развитию сердечно – сосудистых патологий.
Для уточнения диагноза, в такой ситуации необходимо выполнить анализ на липидный профиль и оценить холестерин низкой плотности и очень низкой плотности. Пациентам этой группы рекомендуют придерживаться специальной диеты, направленной на снижение уровня холестерина, а также вести активный образ жизни.
Внимание. Высоким риском считают значения общего холестерола, превышающие 6.2 миллимоля на литр. Такие больные должны в обязательном порядке пройти обследование на липидный профиль и проконсультироваться с врачом по поводу назначения гиполипидемических средств.
Повышенный холестерин. Причины
Все гиперлипидемии разделяют на первичные и вторичные. К первичным относятся наследственные генетические заболевания. Такие как полигенная гиперхолистеринемия и семейная гиперхолистеринемия.
Важно. Люди с наследственными первичными гиперлипидемиями должны пожизненно придерживаться диеты с ограниченным употреблением животных жиров.
Это позволяет существенно снизить вероятность развития атеросклероза и ишемической болезни сердца. Также следует отметить, что наследственные гиперлипидемии играют важную роль в возникновении инфаркта миокарда и инсульта у лиц молодого и среднего возраста.
К частой причине вторичных гиперлипидемий относится сахарный диабет. У таких пациентов имеется выраженная тенденция к снижению уровня «хорошего» холестерина и повышению «плохого». Риск возникновения ИБС у пациентов с сахарным диабетом находится в прямой зависимости от степени декомпенсации заболевания.
Также, гиперхолистеринемия наблюдается у лиц с гипотиреозом, нефротическим синдромом, холестазом, алкоголизмом, подагрой, метаболическим синдромом (ожирение), тяжелыми патологиями печени, дефицитом соматотропного гормона, гликогенозом (болезнью Гирке), атеросклерозом, ИБС, инфарктом.
Увеличение уровня «плохих» липидов наблюдается при чрезмерном употреблении животных жиров, алкоголя, сладких газировок, мучного, а также ведении малоподвижного образа жизни.
Внимание. Некоторое повышение холестерина может наблюдаться при беременности. Важно помнить, что у женщин, вынашивающих ребенка, необходимо регулярно контролировать липидный профиль и корректировать его показатели при помощи диеты.
Также, гиперлипидемия может наблюдаться у лиц, получающих гестагенные контрацептивы, кортикостероидную или андрогенную терапию, а также принимающих В-блокаторы, амиодарон и диуретические (тиазидные) препараты.
Причины снижения холестерина
Такие изменения в анализах характерны для пациентов с:
- острыми инфекционно-воспалительными болезнями;
- системным воспалительным ответом;
- гиперфункцией щитовидной железы;
- тяжелой хронической сердечной недостаточностью;
- истощением после длительного голодания;
- обширными ожоговыми поражениями;
- мальабсорбцией;
- финальной стадией цирроза печени;
- мегалобластной анемией или талассемией;
- ХОЗЛ (хронических обструктивных заболеваний легких);
- туберкулезом;
- дефицитом а-липопротеина.
Также, снижение уровня «плохих» липидов отмечается у пациентов, придерживающихся лечебной диеты и принимающих гиполипидемические средства.
Внимание. Гипохолистеринемия может развиваться на фоне приема эстрогенов, препаратов интерферона, кетоконазола, неомицина, заместительной гормональной терапии у пациентов с гипотиреозом.
Как нормализировать уровень
Лечение, направленное на снижение показателей холестерола должно назначаться исключительно лечащим врачом. Особенно это касается больных, уже имеющих заболевания сердечно – сосудистой системы.
Самостоятельно подбирать себе гиполипидемическую терапию или использовать препараты, назначенные родственникам и друзьям, и знакомым, категорически запрещено и чревато серьезными последствиями для здоровья.
Важно также понимать, что для нормализации липидного профиля важную роль играют не только гиполипидемические ср-ва, но также и немедикаментозное лечение.
Нормализовать уровень холестерина в крови можно с помощью:
- диеты со строгим ограничением употребления животных жиров;
- исключения из рациона спиртных напитков, сладких газированных напитков, сладостей, мучного;
- отказа от курения;
- активного образа жизни;
- нормализации массы тела.
Важно! Без соблюдения основных принципов немедикаментозной нормализации липидного баланса, гиполипидемическая терапия не будет эффективна. Поскольку лечение должно быть комплексным.
Еще важно понимать, что при своевременном выявлении повышения холестерина (на уровне значений среднего риска) возможна нормализация липидного профиля исключительно немедикаментозным методом. Тогда как для пациентов с высоким риском или имеющим сердечно-сосудистые заболевания, назначение статинов является обязательным компонентом лечения.
Источник
