Что такое анемия прямой кишки

Специалистам / Практика / Практика (статья)
Статья |
17-09-2014, 22:10
|
 АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
АнемияВ практике гастроэнтеролога анемический синдром встречается достаточно часто. При этом основными видами анемий у пациентов с патологией органов пищеварения являются железодефицитная и В12-фолиеводефицитная анемии. В патогенезе анемий при заболеваниях желудочно-кишечного тракта ведущими механизмами выступают хроническая кровопотеря и нарушение всасывания гемопоэтических факторов.
Железодефицитная анемия – наиболее частая форма анемий в гастроэнтерологии, и причиной ее развития являются кровотечения, нарушения всасывания железа, диетические ограничения. Ряд хронических заболеваний пищеварительной системы сопровождается развитием анемии различной степени тяжести. Анемия может являться первым признаком основного заболевания, в частности, опухолевого процесса пищевого канала, а также быть причиной снижения качества жизни пациентов.
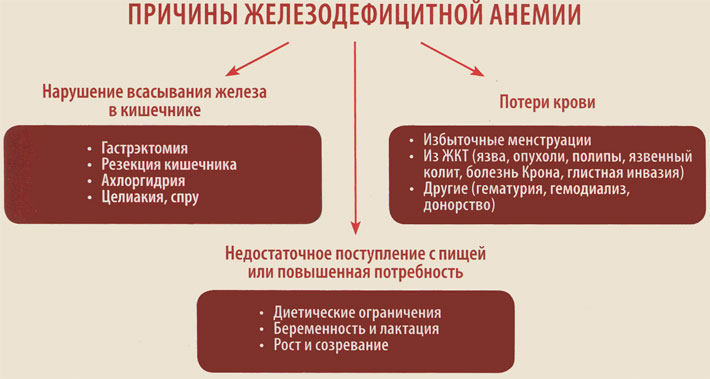
Выделяют три глобальные причины развития дефицита железа в организме:
- Недостаточное поступление с пищей или повышенная потребность.
- Нарушение всасывания железа в кишечнике.
- Хронические потери крови.
Заболевания желудочно-кишечного тракта являются одной из основных причин развития железодефицитной анемии, что обусловлено нарушением всасывания железа в кишечнике или его потерями вследствие эрозивно-язвенных, опухолевых или аутоиммунных воспалительных поражений слизистой оболочки кишечника.
Перечень заболеваний пищеварительного тракта, сопровождающихся развитием анемии, достаточно широк. Причиной железодефицитных состояний часто выступают болезни верхних отделов желудочно-кишечного тракта и толстой кишки.
Одной из важных причин развития железодефицитной анемии является нарушение процессов всасывания железа в двенадцатиперстной кишке и проксимальном отделе тощей кишки. Различные заболевания тонкой кишки, сопровождающиеся синдромом мальабсорбции (энтерит, амилоидоз, целиакея, идеопатическая стеаторея), а также оперативные вмешательства на желудке и тонкой кишке (состояние после тотальной гастроэктомии, субтотальной резекции желудка, ваготомии с гастроэктомией, резекция тонкой кишки) приводят к развитию дефицита железа.
Накапливаются данные о потенциальной связи инфекции H. pylory с железодефицитной анемией, которая может быть следствием скрытых кровотечений при эрозивном гастрите и язвенной болезни, нарушение всасывания железа при хеликобактерном атрофическом пангастрите, а также снижения содержания аскорбиновой кислоты в желудке и конкурентного захвата и утилизации железа самой бактерией. Таким образом, эрадикация H. pylory может стать еще одним подходом к лечению железодефицитной анемии в отсутствии других явных ее причин.
Этиологическим фактором анемии может стать прием нестероидных противовоспалительных препаратов (НПВП). Врачам хорошо известна возможность как массивных, так и скрытых кровотечений из эрозий и язв желудка и двенадцатиперстной кишки при НПВП-гастропатии. Однако, железодефицитная анемия может быть следствием НПВП-энтеропатии, другими клиническими проявлениями которой могут служить гипоальбуминемия, мальабсорбция и наличие измененной крови в кале.
Причиной нарушения всасывания гемопоэтических факторов являются и заболевания тонкой кишки. К ним можно отнести целиакию (половина пациентов с неясной этиологией железодефицитной анемии, резистентной к терапии препаратами железа), резекцию участка тонкой кишки, синдром избыточного бактериального роста в тонкой кишке, диабетическую энетропатию, амилоидоз, склеродермию, болезнь Уиппла, туберкулез, лимфому тонкой кишки, тропическое спру, паразитарные заболевания (лямблиоз) и гельминтозы (дифиллоботриоз).
Воспалительные заболевания кишечника, прежде всего, неспецифический язвенный колит и болезнь Крона, часто сопровождаются развитием анемии. Ведущими механизмами при этом выступают кровопотеря у пациентов с язвенным колитом и болезнью Крона, а также мальабсорбция при вовлечении в процесс тощей и подвздошной кишки при болезни Крона.
Ведущей причиной анемии при патологии нижних отделов желудочно-кишечного тракта, особенно у пациентов старше 50 лет, служит колоректальный рак. Хроническая кровопотеря наблюдается при полипах толстой кишки, дивертикулезе, ишемическом колите, геморрое и анальных трещинах.
Анемический синдром часто делает необходимым тщательное обследование желудочно-кишечного тракта. Для уточнения вида анемии проводят исследования общего и биохимического анализа крови.
Среди причин железодефицитной анемии (почти 30-50% всех случаев) прежде всего рассматривают острые или хронические кровопотери из желудочно-кишечного тракта.
Причины железодефицитной анемии
Как показали результаты открытого мультицентрового исследования, проведенного в Украине в 2008 году и базировавшиеся на анализе 1299 историй болезней больных железодефицитной анемией, основной причиной развития были эрозивно-язвенные поражения пищевого канала (44,58%) и заболевания, сопровождающиеся синдромом мальабсорбции. Циррозы печени являлись причиной железодефицитной анемии в 10,39% случаев, воспалительные заболевания кишечника – 4,54% больных.
Диагностируется железодефицитная анемия у больных с гастроэнтерологическими заболеваниями по совокупности анамнестических данных (указания на оперативные вмешательства на желудке или кишечнике, прием нестероидных или гормональных противовоспалительных препаратов, антикоагулянтов и антиагрегантов, язвенный анамнез, наличие хронических заболеваний печени и воспалительных заболеваний кишечника и т.д.), клинических проявлений (наличие специфического сидеропенического синдрома, проявляющегося сухостью и истончением кожи, ангулярный хейлит, дисфагия, ломкость ногтей, их поперечная исчерченность, вогнутость ногтевой пластинки, извращение вкуса и обоняния, симптом «голубых склер», мышечная слабость) и лабораторных показателей.
Диагностика анемии основывается, главным образом, на данных лабораторных исследований, в первую очередь – на результатах клинического исследования крови с определением концентрации гемоглобина.
Верхние отделы желудочно-кишечного тракта | Нижние отделы желудочно-кишечного такта | Весь желудочно-кишечный тракт |
– Язва желудка | – Аденома толстой кишки | – Болезнь Крона |
Согласно рекомендациям ВОЗ, критерием анемии является снижение концентрации гемоглобина до уровня 120 г/л для женщин (во время беременности – менее 110 г/л), для мужчин – менее 130 г/л. По степени тяжести различают анемию легкую (уровень гемоглобина крови 90-110 г/л), средней тяжести (гемоглобин – 70-89 г/л) и тяжелую (гемоглобин менее 70 г/л).
В лабораторной диагностике железодефицитной анемии основное практическое значение имеют три показателя: сывороточные концентрации железа, ферритина и общая железосвязывающая способность сыворотки (ОЖСС). ОЖСС – это общее количество железа, которое может связаться с трансферином. В норме сывороточная концентрация железа составляет 12-30 мкМоль/л (50-150мкг%), а ОЖСС – 30-85 мкМоль/л (300-360 мкг%).
Важное значение в лечении железодефицитной анемии имеет место устранение причин ее развития (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.), а также возмещение дефицита железа в крови и тканях и достижение полной клинико-гематологической ремиссии. В ряде случаев радикальное устранение причины железодефицитной анемии невозможно, и тогда основное значение приобретает патогенетическая терапия железосодержащими лекарственными препаратами.
В качестве заместительной терапии при железодефицитной анемии используют препараты железа.
Терапия железодефицитной анемии при заболеваниях желудочно-кишечного тракта проводится преимущественно препаратами железа для перорального приема, за исключением случаев тяжелой мальабсорбции и состояний после резекции тонкой кишки.
Рекомендуемая ВОЗ оптимальная доза составляет 120 мг элементарного железа в сутки. Более высокие дозы не увеличивают эффективность, однако могут вызвать диспепсические явления вследствие раздражения желудочно-кишечного тракта. Лечение препаратами железа должно быть длительным.
Суточная доза для профилактики анемии и лечения легкой формы заболевания составляет 50-60 мг Fe2+, а для лечения выраженной анемии – 100-120 мг Fe2+.
При выборе препаратов железа необходимо учитывать и их состав.
В настоящее время существуют препараты двухвалентного и трехвалентного железа. По мнению специалистов, наибольшей биодоступностью обладает двухвалентная форма железа, именно поэтому старт терапии начинают с препаратов этой группы. Согласно проведенным клиническим исследованиям, терапия препаратами двухвалентного железа позволяет за более короткий временной интервал нормализовать показатели красной крови.
Таким образом, анемический синдром достаточно часто является «маской» многих распространенных и тяжелых заболеваний желудочно-кишечного тракта. Ключевыми моментами диагностики являются определение вида и причины развития анемии, а залогом успешного лечения служат своевременная терапия основного заболевания и правильная патогенетическая терапия с восполнением дефицита железа.
Источник
Из статьи вы узнаете, что анемия, которая может возникнуть от геморроя крайне опасное состояние, требующее квалифицированной помощи врача.
Анемия при геморрое: причина, чем опасно состояние?
При геморрое возникает постгеморрагическая анемия, которую провоцирует кровотечение из геморроидальных узлов разной степени тяжести. Возникает такое кровотечение на фоне упорных запоров, которые требуют постоянных усилий для опорожнения кишечника, травмируют каловыми массами слизистую прямой кишки с внутренним геморроем. Кроме того, играет роль поднятие тяжестей, анатомические разветвления сосудов, портальная гипертензия, беременность, анальный секс, врожденное недоразвитие соединительной ткани.
Геморроидальное кровотечение может быть вызвано банальной клизмой или использованием ректальных суппозиториев.
Несвоевременное обращение к врачу при первых признаках подкравливания узлов, присутствие крови в каловых массах, даже на начальной стадии болезни может привести к серьезнейшим осложнениям. В этом основная опасность анемии при геморрое. Тяжесть осложнений определяется степенью кровопотери.
Малокровие в крайней степени может привести к летальному исходу. Но и незначительное, но постоянное подкравливание грозит развитием воспаления слизистой и кожи аноректальной области, ангиитами с застойными явлениями и прогрессированием геморроя. Еще одним осложнением является тромбоз узла с ущемлением или без него, риском некроза и сепсиса. Обильное неконтролируемое кровотечение из ануса вызывает коллапс и смерть.
Во время беременности анемия опасна и для мамы, и для плода. Она может стать причиной опухоли плаценты, ее отслойки, разрыва пуповины.
Симптомы и клинические проявления анемии
Специфические симптомы при дебюте патологии отсутствуют. Впоследствии симптоматика коррелируется формой кровопотери (острой или хронической).

При острой – кровопотеря ограничена временным промежутком, разовая или повторная, но не длительная. При хронической – достигает нескольких месяцев и даже лет (постоянное подкравливание). Симптоматика выглядит следующим образом:
| Острая кровопотеря | Хроническая кровопотеря |
|---|---|
| Сгустки крови, после натуживания – струя | При дефекации кровь появляется в минимальном количестве |
| Кожа – бледная, губы – синюшные | Бледные ладони и подошвы |
| Холодный и липкий пот | Профузное потоотделение |
| Вертиго, шум в ушах | Выпадение волос ломкость ногтей – симптомы интоксикации |
| Постоянное подташнивание | Хроническая усталость |
| Одышка, сухость во рту | Цефалгия, вертиго |
| Тахикардия, аритмия | Тахисистолия |
| Гипотония, пульс нитевидный | Нарушение обоняния и вкуса |
| Гипотермия (меньше 36°С) | Субфебрилитет (выше 37°С) |
| Обмороки, снижение трудоспособности | Постоянная слабость, пастозность лица |
При хронической постгеморрагической анемии симптомы постепенно нарастают. При отсутствии лечения прогноз неблагоприятный.
Чем остановить кровотечение узлов
Свести к минимуму риск развития осложнений можно адекватной терапией. В домашних условиях – это лед к анусу, при массивных кровотечениях требуется экстренная врачебная помощь для оценки степени кровопотери, восполнении утраченного объема крови. Это целый комплекс мер от специальной диеты до медикаментозной и инфузионной терапии.

Для быстрой остановки кровотечения использую коллагеновую губку и кровоостанавливающие препараты: Викасол, Аминокапроновая кислота, Адреналин, Дицинон, Детралекс. Хороший эффект дают наружные гемостатики: Троксевазин, Троксерутин, свечи с адреналином, Релиф, Натальсид, Альгинатол, гемостатические губки. Параллельно восстанавливают потерянное железо, Феррум лек, Ферретаб, Мальтофер.
Инфузионная терапия вплоть до переливания крови проводится стационарно.
Бегом к врачу
При геморрое с кровотечением срочно необходима консультация проктолога. Прежде всего, чтобы не пропустить опухолевый рост разного генеза, восходящие воспаления кишечника, мочеполовой системы, вторичное инфицирование с нагноением аноректальной области, парапроктитом, абсцедированием и септицемией.
Исход может быть неожиданным и фатальным. Своевременное обращение к врачу при открывшемся подкравливании узлов может спасти жизнь.

Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 5 февраля, 2020
Источник
Согласно мировой статистике, у женщин колоректальный рак занимает второе место по уровню заболеваемости, у мужчин – третье.
 Нередко пациенты ошибочно считают, что у них геморрой, и затягивают с визитом к врачу. В итоге, к сожалению, мы гораздо чаще встречаем пациентов с третьей и четвёртой стадиями заболевания
Нередко пациенты ошибочно считают, что у них геморрой, и затягивают с визитом к врачу. В итоге, к сожалению, мы гораздо чаще встречаем пациентов с третьей и четвёртой стадиями заболеванияВсемирная организация здравоохранения утверждает, что рак прямой кишки становится одной из наиболее распространённых форм злокачественных новообразований во всём мире.
И эта тенденция за последние десятилетия всё отчётливее проявляет себя во всех экономически развитых странах Европы и Северной Америки. Кому он грозит и как его вылечить? Мы поговорили об этом с руководителем хирургической службы Северного медицинского центра имени Н. А. Семашко Владимиром Кисловым.
– Владимир Александрович, почему особое внимание в медицинском сообществе уделяется именно раку толстой и прямой кишки?
— Согласно мировой статистике, у женщин колоректальный рак занимает второе место по уровню заболеваемости, у мужчин – третье. И количество вновь выявленных злокачественных опухолей кишечника стремительно растёт: в России ежегодно регистрируют более 60 тысяч новых случаев. Этот вид рака вышел в нашей стране на одно из лидирующих мест по уровню смертности от онкологических заболеваний.
И вот почему так важно говорить о колоректальном раке: на ранних стадиях он прекрасно поддаётся лечению. Если опухоль была обнаружена на первой стадии, девять из десяти пациентов с данным заболеванием после проведения операции смогут выздороветь.
– Онкологи говорят, на начальных стадиях рак не болит. Есть какие‑то признаки, которые могут заставить человека насторожиться и обратиться к врачу?
— В том и опасность, что ранних клинических проявлений колоректальный рак не имеет. Человек чувствует себя абсолютно здоровым. Симптомы появляются уже на более поздних стадиях. Если мы говорим про рак правых отделов ободочной кишки (толстая кишка состоит из ободочной и прямой кишок), то чаще всего он проявляет себя анемией, то есть снижением уровня гемоглобина в крови. Если мы говорим про более распространённые «левые» раки (онкологию левых отделов ободочной кишки) и рак прямой кишки, то здесь чаще встречаются боли в животе, кровотечения, чередования поносов и запоров.
Нередко пациенты ошибочно считают, что у них геморрой, и затягивают с визитом к врачу. В итоге, к сожалению, мы гораздо чаще встречаем пациентов с третьей и четвёртой стадиями заболевания.
– А у кого риски заболеть колоректальным раком выше?
— Точного ответа нет. Но в медицине считается, что риск заболеть колоректальным раком выше у пациентов с хроническими воспалительными заболеваниями кишечника, такими как язвенный колит и болезнь Крона. Высока опасность, если в анамнезе пациента присутствует доброкачественное образование толстой кишки: существует понятие «трансформация», или перерождение доброкачественного образования в злокачественное. Повышенный риск и у пациентов, кровные родственники которых болели колоректальным раком. В этом случае обследования нужно начинать как можно раньше. Также настороже необходимо быть людям с ожирением, курильщикам и любителям употреблять алкогольные напитки. Но, безусловно, это не значит, что у каждого курильщика с ожирением или язвенным колитом будет колоректальный рак. Нет, но все перечисленные факторы могут влиять на появление такого диагноза.
– А есть какие‑то способы профилактики рака кишечника?
— Надо стараться вести здоровый образ жизни, чтобы иммунная система работала как часы. Не помешает отказаться от курения, снизить вес. Если есть проблемы с функционированием кишечника – это нужно обязательно лечить. Основной метод ранней дагностики колоректального рака – это колоноскопия, остальные методы на начальных стадиях не информативны. Любые жалобы должны быть поводом для посещения врача.
– Как лечится колоректальный рак?
— Единственный радикальный метод лечения рака кишечника – хирургический. Сразу поясню, радикальное лечение – это лечение, направленное на полное выздоровление пациента. И здесь есть два онкологических стандарта: лапароскопия (операция через небольшой прокол) и лапаротомия (открытая хирургическая операция). Основной инструмент в лапароскопической хирургии – лапароскоп: телескопическая трубка, присоединённая к видеокамере и обеспечивающая изображение высокой чёткости. Плюсы лапароскопии в том, что она позволяет лучше видеть анатомию, камера может увеличивать изображение, поэтому мы видим те детали, которые при открытой хирургии легко не заметить. Кроме того, лапароскопический метод позволяет оперировать очень точно и бескровно. И пациент, безусловно, быстрее и легче восстанавливается.
В лапароскопии наш Центр имени Семашко – региональный лидер, у нас самый большой опыт: мы делаем подобные малоинвазивные операции для лечения пациентов с раком кишечника с 2010 года.
Но открытые операции тоже исключать нельзя, иногда только лапаротомия позволяет сделать операцию, которая спасёт пациента. Возможна и конверсия: переход во время операции от лапароскопии к лапаротомии. Но надо признать, что такое у нас бывает крайне редко. Всё‑таки лапароскопия при колоректальном раке – это будущий мировой стандарт, и мы его придерживаемся.
– Что помогает врачам соответствовать этим стандартам?
— В Центре имени Семашко мы ежегодно проводим около ста операций по удалению опухолей кишечника. И при любой возможности стараемся перенимать опыт лучших хирургов-колопроктологов мира. В середине сентября на базе нашего Центра уже в четвёртый раз прошла Всероссийская научно-практическая конференция, посвящённая колоректальному раку. И сказать, что мы пригласили на неё звёзд мировой хирургии, – это ничего не сказать. Так, согласились приехать профессор Тсуоши Кониши из токийского института изучения рака и профессор Пётр Царьков, директор клиники колопроктологии и малоинвазивной хирургии Первого Московского государственного медицинского университета им. И. М. Сеченова. Более того, оба хирурга не только прочитали лекции, но и провели «живые» операции, мельчайшие детали которых в формате HD транслировались в режиме онлайн для всех участников конференции.
Дистанционно прочитал онлайн-лекцию известнейший хирург из Германии, профессор Вернер Хохенберг. Он является всемирно признанным авторитетом в этой области, основоположником многих подходов хирургии рака кишечника.
И, что очень важно, к нам на конференцию пришли десятки наших местных врачей и ординаторов: медики из Первой горбольницы, областной больницы и онкологического диспансера. Были даже врачи из районов. Причём не только хирурги, но и эндоскописты. Мы увидели много молодёжи: ординаторов и студентов. Все они получили новые знания о колоректальном раке, у них обострится онконастороженность, и они, вероятно, чаще станут направлять своих пациентов на дополнительные обследования даже при малейших подозрениях на онкологию. Это значит, что выявлять и лечить колоректальный рак в Архангельской области станут лучше.
Беседовала Ирина ИВШИНА
Источник: Правда Севера
Источник
