Диабет 1 типа сахара в крови
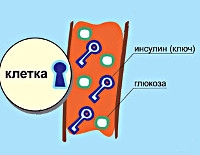
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.

Сахарный диабет 1 типа
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Источник
Норма сахара в крови
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
При сахарном диабете показатель количества сахара в крови является ключевым. Организм – сложная саморегулируемая система, которая обеспечивает такой показатель глюкозы крови (как главного источника энергии), чтобы хватало всем тканям. Но в то же время она не должна выделяться из организма с мочой. Поможет разобраться, какова норма сахара в крови, таблица, которая будет полезна и диабетикам, и здоровым людям. При диабете процесс регуляции уровня глюкозы в организме нарушается. Возможно как повышенное, так и пониженное содержание глюкозы. Рассмотрим основные особенности этих состояний и узнаем, сколько сахара в крови бывает нормальным.
Какова норма сахара в крови
Норма глюкозы крови – от 3,3 до 5,5 миллимоль на литр. Цифра выше 5,5 – это уже преддиабет. Конечно же, такие уровни глюкозы измеряются до завтрака. Если пациент перед определением крови на сахар принимал пищу, цифры глюкозы кардинальным образом меняются.
При преддиабете количество сахара варьируется от 5,5 до 7 ммоль. Уровень же сахара от 7 до 11 ммоль на литр после еды – это также показатели преддиабета. А вот значения, выше указанных – это уже признак диабета второго типа.
В свою очередь, понижение показателя сахара ниже 3,3 миллимоля на литр крови свидетельствует о состоянии гипогликемии.
| Гипогликемия | менее 3,3 |
| Норма | 3,3 — 5,5 ммоль/л |
| Преддиабет | 5,5 — 7 ммоль/л |
| Сахарный диабет | 7 и более ммоль/л |
Гипергликемия и показатели сахара
Гипергликемия развивается уже при показателях, выше 6,7. После еды такие цифры – норма. А вот натощак – это плохо, поскольку является признаком начинающегося диабета.
Ниже приведена таблица, характеризующая степени гипергликемии.
| Легкая степень | до 8,2 ммоль/л |
| Средняя степень | до 11 ммоль/л |
| Тяжелая степень | до 16,5 ммоль/л |
| Прекома | от 16,5 до 33 ммоль/л |
| Наступление комы | свыше 33 ммоль/л |
| Гиперосмолярная кома | свыше 55 ммоль/л |
При легкой степени гипергликемии основной симптом – это повышенная жажда. Однако при дальнейшем развитии гипергликемии признаки непременно нарастают – падает кровяное давление, а в крови повышаются кетоновые тела, что приводит в организме к сильному обезвоживанию.
Дальнейший подъем уровня сахара крови приводит к гипергликемической коме. Она наступает, если содержание сахара – больше 33 ммоль. Характерные признаки коматозного состояния:
- безразличие пациента ко всему происходящему;
- спутанность сознания (крайняя степень такого состояния – отсутствие любой реакции на раздражитель);
- сухость и повышенная температура кожи;
- сильный ацетоновый запах изо рта;
- ослабление пульса;
- нарушение дыхания (типа Куссмауля).
При прогрессировании гипергликемии у больного развивается кетоацидоз. Он характерен повышением числа глюкозы крови и кетоновых тел. Кетоновые тела накапливаются в крови из-за того, что организм не может обеспечить себя энергией, а запасы гликогена как резервного ее источника относительно невелики. Кетоацидоз относится к неотложным состояниям. Ниже приведены его основные симптомы.
При повышении показания глюкометра более 55 ммоль у больного развивается гиперосмолярная кома. Характерный признак такого заболевания – выраженное обезвоживание. Осложнения гиперосмолярной комы – тромбоз глубоких вен, острая почечная недостаточность, а также панкреатит. Летальность при такой коме нередко достигает 50 процентов.
Гипогликемия и показатели сахара
Гипогликемия характеризуется падением сахара крови. Нижняя норма – это 3,3 ммоль на литр. Показатель, ниже этого значения, говорит о гипогликемии. Официальная медицина признает наличие у больного гипогликемии при уровне сахара меньше, чем 2,8 ммоль.
Однако у пациента с сахарным диабетом своя целевая норма сахара. У некоторых людей такая норма может быть выше, и гипогликемия у них развивается даже тогда, когда значение сахара больше 3,3 миллимоля. Легкая стадия гипогликемического синдрома возникает, когда уровень глюкозы падает больше, чем на 0,6 ммоль относительно так называемой целевой нормы. А у больных декомпенсированным диабетом норма сахара может быть выше 6-8 ммоль, так что гипогликемия у них развивается гораздо чаще.
Наиболее характерные симптомы гипогликемии такие:
- повышенная раздражительность;
- чрезмерное потоотделение;
- слабость;
- дрожание рук;
- головокружение и слабость мышц;
- затуманивание и ослабление зрения;
- тошнота;
- сильное ощущение голода;
- онемение конечностей.
Пациент должен принять пищу, если появились первые признаки понижения уровня глюкозы в крови. Симптомы гипогликемии усиливаются, когда показатель глюкометра падает ниже 2,2 миллимоля. При прогрессировании состояния неизбежно развивается гипогликемическая кома.
Если же этот показатель меньше 2 ммоль, то риск развития комы существенно возрастает. Характерные признаки комы:
- потеря сознания;
- появление холодного пота;
- влажность кожных покровов;
- бледный цвет кожи;
- понижение частоты дыхания;
- расстройство реакции зрачков на свет.
Первая помощь больному заключается в срочном введении использовании глюкозы. Обязательно надо съесть что-либо сладкое. Лечение тяжелой стадии гипогликемии обычно проводится в реанимационном отделении.
Показатель глюкометра и гестационный диабет
Норма сахара при беременности – 3,3-5,3 миллимолей натощак. Через час после еды норма должна быть не более 7,7 миллимоль. Перед сном и в ночные часы его норма не более 6,6. Повышение этих цифр дает повод говорить о гестационном диабете.
Предпосылками для развития такого типа СД имеются у следующей категорий женщин:
- в возрасте свыше 30 лет;
- при избыточной массе тела;
- при неблагоприятной наследственности;
- если гестационный диабет уже диагностировался при предыдущей беременности.
Характерная особенность гестационного диабета в том, что уровень сахара повышается после еды, а не натощак. Однако это не означает, что такой диабет менее безопасен. При гестационном диабете существует высокий риск осложнений именно для плода. В третьем триместре беременности он может усиленно набирать вес, что вызывает осложнения при родах. В таких случаях врачи решаются на преждевременные роды.
Как достичь оптимального показателя сахара
При сахарном диабете норма глюкозы в крови имеет очень большое значение. При продолжительном повышении показателей глюкометра кровь загустевает. Она начинает гораздо медленнее проходить через малые кровеносные сосуды. В свою очередь, это приводит к нарушениям питания всех тканей человеческого организма.
Чтобы предотвратить появление таких неприятных симптомов, необходимо следить за постоянным соблюдением нормы сахара в крови. Для этого существует несколько способов.
Первый и самый верный способ – это, конечно же, рациональное питание. Не следует забывать о постоянном контроле за уровнем глюкозы в крови. Питание должно содержать как можно меньшее количество легко усвояемых углеводов, способствующих развитию гликемии.
Конечно же, норма сахара в крови при сахарном диабете варьирует в достаточно широких пределах. Всегда надо стремиться к тому, чтобы уровень сахара в крови не превышал 5,5 миллимоль. Но его на практике достичь трудно.
Поэтому мнения врачей сходятся в том, чтобы больной мог поддерживать глюкозу в пределах 4-10 миллимолей. Только так в организме не будут развиваться серьезные осложнения.
Естественно, что все больные должны иметь у себя дома глюкометр и регулярно проводить измерения. Сколько раз нужно проводить контроль, подскажет врач.
Как правильно измерять сахар
По общепринятой практике определять глюкозу в крови нужно натощак. Однако такой метод имеет некоторые недостатки.
- Каждый раз при измерении сахара показатели будут разными.
- После пробуждения уровень может быть высоким, но потом приблизиться к норме.
- У человека бывает длительно время повышенным уровень сахара, но в некоторых условиях он может понизиться. Измерение же именно в этот момент покажет, что у вас норма, и создаст иллюзию благополучия.
Поэтому многие врачи советуют сдавать кровь на так называемый гликированный гемоглобин. Он отображает показатели глюкозы в крови за длительный период. Такой уровень не зависит от времени суток, предыдущей физической активности или эмоционального уровня диабетика. Такой анализ делают, как правило, один раз на четыре месяца.
Итак, физиологическая норма сахара при диабете может варьироваться в широких пределах. В каждом случае больному необходимо следить за такими показателями и не допускать их повышений. Тогда риск осложнений будет намного меньшим.
Заболевания хронического характера в настоящее время представляют наибольшую сложность для медиков. Глубокие знания, хорошие научно-практические основы, все же, не позволяют грамотным врачам в полной мере бороться со многими тяжелыми недугами. Так называемые болезни современности, например, сахарный диабет 1 типа, часто являются первопричинами высокой смертности даже в развитых странах, становятся практически приговором в государствах, где медицина развита очень слабо.
Диабет 1 типа – один из тех недугов, побороть который современная медицина пока не в силах. Согласно статистике ВОЗ подобный диагноз получают не более 12% диабетиков. Большинство заболевших — лица молодого возраста. Считается, что им болеют лица моложе 35 лет, особенно подвержены маленькие дети и подростки. Но это не исключает вероятность манифест и в более старшем возрасте. Иногда пациентами эндокринологов становятся и 45-летние люди, получающие неутешительный диагноз СД 1.
Истинные причины сахарного диабета пока не выявлены. Ученые лишь предполагают несколько путей развития болезни, выделяют следующие провоцирующие факторы.
- Наследственная предрасположенность. Часто заболевают дети, близкие родственники которых уже имеют подобные проблемы. Но наследственный фактор совсем не является решающим. Например, всего 2% малышей заболевают, если таким же недугом больна мама, при болезни отца вероятность повышается до 4%.
- Замечено, что часто манифест заболевания происходит после перенесенной вирусной инфекции. Так, корь, паротит, краснуха, герпес и даже грипп могут стать провокаторами начала беды.
- Серьезные стрессы, нервные потрясения – еще одна точка отсчета.
Основное отличие течения данного недуга diabet – необходимость ежедневного введения внешнего инсулина. Поскольку дебют происходит, когда организм полностью или почти полностью исчерпал возможности борьбы, то остаточная секреция естественного гормона практически равна нулю. Без каждодневных инъекций наступает постоянная гипергликемия, развиваются тяжелые осложнения, кома. Летальность при сахарном диабете 1 типа при отсутствии лечения в течение нескольких лет является стопроцентной
.
Диагностика
К сожалению, в подавляющем большинстве случаев болезнь проявляет себя очень бурно и диагностируется на поздних стадиях. Часто пациенты попадают к врачам уже в состоянии диабетической комы. Иногда даже успевают развиться тяжелые осложнения, особенно страдают почки, сосудистая система, органы зрения.
Для диагностики диабета 1 типа проводятся специальные исследования: гликированный гемоглобин, глюкоза натощак, общий анализ крови, специфические жалобы самих пациентов. Как правило, сложностей с дифференциацией типа диабета не возникает, в спорных случаях проводят дополнительные исследования биологических материалов.
Симптомы диабета 1 типа
- Сухость слизистых, постоянное желание пить.
- Увеличивающийся объем мочи, ночной энурез.
- Сильный аппетит или полное безразличие к еде.
- Слабость, сонливость, желание поспать после каждой еды.
- Похудение.
- Апатия, страх, тревожность.
Сахарный диабет 1 типа лечение
В настоящее время официальная медицина признает недуг неизлечимым, предлагая лишь компенсацию при помощи регулярных инъекций аналога человеческого инсулина. При этом качественная инсулинотерапия позволяет поддерживать гликемию в тех же границах, как и у здоровых людей. Особенно эффективна, с этой точки зрения, терапия при помощи инсулиновой помпы. Конечно, современное лечение сахарного диабета 1 типа значительно отличается от того, что могли предложить врачи всего несколько лет назад, но полное восстановление углеводного обмена пока невозможно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Регулярная физическая активность, качественный рацион питания, подразумевающее грамотное распределение в пище углеводов и других составляющих, достаточное количество витаминов, правильная диета, подобранная совместно с врачом-эндокринологом – хорошие инструменты для качественного лечения. Своевременная профилактика осложнений, использование альтернативных методов терапии, правильно организованный режим дня приносят несомненную пользу больным, делая их жизнь полноценной, насыщенной интересными событиями.
Приятно, что даже с серьезным диагнозом многие люди проживают долгую жизнь (некоторые диабетики легко преодолевают и 80-летний рубеж), обладают хорошим общим физическим здоровьем, занимаются различными видами трудовой деятельности.
Помните, любые способы терапии при эндокринных патологиях могут применяться только после согласования с лечащим врачом! Представленная информация носит информационно-ознакомительный характер. Самолечение может быть опасным.
Кефир и сахарный диабет
Нормализация пищеварительной функции, обменных процессов и уровня сахара в крови, поддержание иммунитета и помощь в борьбе с ожирением – лишь немногие положительные стороны кисломолочного продукта. Кефир считается рекомендованным к употреблению продуктом при диабете любого типа, но количественная составляющая должна регулироваться врачом.
- Можно ли пить кефир при диабете и в чём его польза
- Как правильно употреблять кефир при диабете 1 и 2 типа, нормы
- Блюда на основе кефира
- Кефир с корицей для снижения сахара в крови (видео)
- Меры предосторожности
Можно ли пить кефир при диабете и в чём его польза
Маложирный кефир считается полезным продуктом для больных диабетом 1 и 2 типа. Вещества, содержащиеся в кисломолочном напитке, способствуют расщеплению глюкозы, молочных сахаров и снижают нагрузку на поджелудочную железу. Также кефир борется с кожными проблемами, знакомыми диабетикам 2-типа.
Перед употреблением кефира необходимо проконсультироваться с врачом. При получении разрешения рекомендуется осуществлять прием кисломолочного продукта на ночь и по утрам. Это благоприятно сказывается на самочувствии больных диабетом. Но важно знать: стакан кефира равен 1 ХЕ.
В состав свежего кефира входят:
- Белки (2,8 г на 100 г продукта или 2,8%).
- Жиры (0,5-7,2%).
- Углеводы (3,9-4,1%).
- Витамины A, B, C, PP, D, H, бета-каротин, холин.
- Микроэлементы кальций (Ca), железо (Fe), фтор (F), калий (K) и др.
Минимальная калорийность кефира составляет примерно 30 ккал, но может быть выше в зависимости от доли жира в продукте.
Регулярное питье кефира позволяет насытить организм кальцием, нехватка которого активизирует выработку гормона кальцитриола. Эта производная D-витамина благоприятствует накоплению жира, провоцирующего диабет. Употребление кефира несет следующую пользу:
- улучшает кишечную микрофлору, препятствует возникновению гнилостных процессов, запоров и активному развитию патогенных бактерий;
- стимулирует деятельность мозга;
- насыщает организм кальцием, укрепляет кости;
- нормализует ЖКТ и функционирование поджелудочной железы;
- укрепляет иммунитет;
- участвует в кроветворении, понижает сахар;
- оказывает благоприятное воздействие на зрение, кожу;
- уменьшает концентрацию холестерина, борется с атеросклерозом;
- улучшает обмен веществ, способствует похудению;
- снижает риск онкологии, цирроза печени.
Кефир препятствует набору лишнего веса благодаря насыщению организма кальцием и ускорению обмена веществ.
Как правильно употреблять кефир при диабете 1 и 2 типа, нормы
При диабете 1-типа необходимо постоянно контролировать уровень сахара, с чем легко помогает справляться кефир. Его каждодневное употребление позволяет минимизировать количество требуемых инъекций инсулина. Кроме того, при диабете 1-типа наблюдается нехватка каротина и витамина D, что отрицательно сказывается на состоянии кожных покровов и восстановлении костных структур. Кисломолочный продукт восполняет этот дефицит.
При диабете 2-типа часто наблюдается проблема ожирения. Кефир помогает бороться с этой проблемой, расщепляя лишний сахар в крови и ускоряя метаболизм. Частая рекомендация со стороны врача – употребление 1%-го кисломолочного продукта вместе с гречневой кашей. Однако не следует игнорировать поход к эндокринологу.
Злоупотребление кефиром при диабете может негативно сказаться на здоровье. Суточная норма не должна превышать 2 л напитка при включении в рацион гречки и не более 1,5 л в день при фруктовой диете. При 1-типе диабета необходимо пить кефир в чистом виде без соблюдения специальных продуктовых диет и только с разрешения врача. Если противопоказания отсутствуют, можно принимать по стакану кефира натощак и после ужина, но с подсчетом хлебных единиц (250 мл кефира = 1 ХЕ).
Блюда на основе кефира
Практикуется немало способов употребления кефира при диабете. Наибольшей популярностью пользуются следующие рецепты:
1. Кефир + гречневая крупа:
- готовить желательно вечером (на утро);
- взять 3 ст. л. очищенной от мусора гречки;
- добавить в сырую крупу свежий кефир 150 мл;
- дать настояться хотя бы 10 часов;
- употребить натощак утром;
- спустя час принять стакан очищенной воды;
- обязательно осуществить следующий прием пищи через 2 часа;
- регулярное употребление блюда позволяет добиться заметного снижения уровня сахара.
2. Яблоки + кефир + корица (эффективен при диабете 2-типа):
- взять 2-3 яблока, вымыть и натереть на терке;
- добавить в емкость с кефиром (250 мл);
- тщательно перемешать, введя 1 г корицы;
- принимать напиток перед едой.
В следующей статье читайте: Корица при диабете (польза или вред?).
3. Кисломолочный напиток с имбирем:
- взять 200 мл жирного кефира (можно домашнего приготовления);
- ввести 2 г корицы;
- добавить 0,5 ч. л. молотого имбиря;
- тщательно перемешать и употребить во время завтрака.
Кефир с корицей для снижения сахара в крови (видео)
Как снизить уровень сахара в крови посредством кефира и корицы. Рецепт приготовления полезного напитка при диабете и особенности его употребления вы можете узнать, посмотрев следующий видеоролик:
Меры предосторожности
Выбирая и употребляя кефир, диабетикам следует придерживаться некоторых правил:
- Избегать поглощения кисломолочного продукта с высокой долей жира, остановив свой выбор на 1-2,5% кефире (поджелудочная железа не будет испытывать рабочие перегрузки).
- Беременным женщинам, имеющим 2 форму диабета, запрещено пить кефир.
- При аллергической реакции на кефир следует прекратить его прием.
- Кефир противопоказан при непереносимости лактозы.
Кефир — полезный напиток при диабете, если отсутствуют противопоказания и соблюдены рекомендованные пропорции. Также советуем изучить статью: как правильно питаться при сахарном диабете.
Для диабетиков 1, 2 типа кефир является целебным напитком, способным отрегулировать показатели сахара в крови, избавить от прогрессирования болезни и ожирения, улучшить регенеративные возможности кожных, костных тканей и т. д. Принимать кисломолочный продукт можно в чистом виде и в составе блюда, но в пределах нормы, одобренной эндокринологом.
Source: dieta.diabet-lechenie.ru
Источник
