Дозы преднизолона при анемии
Белый или белый со слабым желтоватым оттенком кристаллический порошок. Практически нерастворим в воде, растворим в спирте. Является дегидрированным аналогом гидрокортизона.
Синонимы
Antisolon, Codelcortone, Cordex, Dacortin, Decortin H, Dehydrocortisol, Delta-Cortef, Deltacortril, Deltastab, Deltidrosol, Deltisilone, Hostacortin H, Hydeltra, Hydrocortancyl, Mecortolon, Metacortalon, Metacortandrolon, Meticortelone, Nisolone, Paracortol, Precortalon, Prednelan, Prednisolone, Prenolone, Sterane, Sterolone, Ukracorten H и другие.
Состав и форма выпуска
Таблетки с содержанием 0,001 и 0,005 г (1 и 5 мг) преднизолона, в упаковке 20 или 100 штук.
Фармакологическое действие
Преднизолон – глюкокортикостероид. Оказывает выраженное влияние на обмен веществ в организме. Обладает противовоспалительной, антиаллергической и иммунодепрессивной активностью, воздействует на водно-электролитный баланс (минералокортикоидная активность). При приеме внутрь Преднизолон быстро и почти полностью абсорбируется. Повышает уровень глюкозы в крови, оказывает катаболическое действие, способствует перераспределению жировой ткани, может вызвать остеопороз. Биодоступность составляет 100 %. Максимальной концентрации в плазме крови Преднизолон достигает через 1 – 2 часа после приема. Метаболиты преднизолона выводятся из организма преимущественно через почки.
Показания
- заболевания крови (гемолитическая анемия, лейкемия)
- дефицит эндогенных глюкокортикоидов
заместительная терапия при:
а) первичной и вторичной надпочечниковой недостаточности
б) стрессовых ситуациях - ревматические заболевания, в том числе, ревматическая лихорадка
- бронхиальная астма, астматический статус
- заболевания сердца аутоиммунного генеза
- некоторые формы туберкулеза в сочетании с противотуберкулезной терапией
- заболевания ЖКТ (язвенный колит, болезнь Крона или гранулематозная болезнь)
- хронический гепатит
- эндокринные и метаболические заболевания (тиреотоксический криз, синдром гиперкальциемии)
- заболевания почек и мочевыводящих путей аутоагрессивной, иммунной или опухолевой природы, а также инфекции в сочетании с антибиотиками
- злокачественные новообразования (в составе комбинированной противоопухолевой терапии)
- неврологические заболевания (рассеянный склероз)
- аллергические и воспалительные заболевания кожи
- заболевания ЛОР – органов (сенная лихорадка, внезапная потеря слуха, воспалительные и аллергические заболевания ушей)
Режим дозирования
Дозу препарата устанавливают индивидуально в зависимости от тяжести заболевания. Преднизолон следует употреблять столько времени, сколько потребуется и в таких дозах, какие требуются, однако при этом как продолжительность лечения, так и дозы должны быть минимально возможными. Лечение следует начинать с высокой дозы, постепенно снижая ее до поддерживающей (равной или менее 0,0075 г в сутки). При замещающей терапии начальная доза составляет обычно не более 0,025 г в сутки, а при продолжительном лечении – 0,005 – 0,01 г в сутки (2/3 утром, 1/3 днем). Во всех других случаях начальная доза составляет 0,015 – 0,1 г в сутки, поддерживающая – 0,005 – 0,015 г в сутки. Для детей начальная доза составляет 0,001 – 0,002 г/кг в сутки, поддерживающая – 0,0003 – 0,0006 г/кг в сутки.
Rp: Tab. Prednisoloni 0,005
Da tales doses № 100
Signa: по 1 таблетке 2 раз в день после еды.
Побочное действие
- Со стороны процессов обмена: синдром Кушинга, гипергликемия вплоть до развития стероидного диабета, нарушения водного и электролитного баланса (задержка воды в организме, гипокалиемия, гипокальциемия)
- Со стороны эндокринной системы: угнетение функции коры надпочечников вплоть до атрофии
- Со стороны сердечно-сосудистой системы и гемостаза: артериальная гипертония, повышение свертываемости крови с повышенным риском тромбозов
- Со стороны ЖКТ: эрозивные и язвенные процессы слизистой верхних отделов
- Со стороны костной системы: остеопороз, асептический некроз
- Со стороны иммунной системы: подавление защитных реакций с понижением сопротивляемости инфекциям
- Со стороны глаз: провоцирование латентной глаукомы, стероидная катаракта
- Прочие: замедленное заживление ран
Противопоказания
Для кратковременного применения преднизолона по витальным показаниям (лечение острых состояний, проведение заместительной терапии) противопоказаний нет. В других сучаях противопоказаниями к назначению преднизолона служат:
- эрозивные и язвенные процессы слизистой верхних отделов ЖКТ
- 8 недель до и 2 недели после профилактической иммунизации
- продуктивная симптоматика при психических заболеваниях
- острые вирусные инфекции
- паразитарные заболевания
- системный микоз
- лимфаденит
- остеопороз
- глаукома
Особые указания
С осторожностью, при строгом медицинском контроле и соответствующих лечебных мероприятиях Преднизолон следует применять при острых и хронических бактериальных инфекциях, артериальной гипертонии, сахарном диабете, гипоальбуминемии, при повышенном риске заболевания туберкулезом, a также у детей в период роста, во время первого триместра беременности и в период грудного кормления. Преднизолон не следует употреблять длительное время. Продолжительное применение преднизолона не следует прекращать внезапно – доза должна снижаться медленно и постепенно.
Передозировка
Сообщения об острых токсических эффектах или смерти при передозировки глюкокортикоидов редки. В случаях передозировки не существует специфических антидотов. Проводится симптоматическая терапия.
Лекарственное взаимодействие
Преднизолон совместно с противодиабетическими препаратами уменьшает скорость снижения сахара в крови. При одновременном применении препарата с сердечными гликозидами усиливаются эффекты последних.
| Рубрика МКБ-10 | Синонимы заболеваний по МКБ-10 |
|---|---|
| C22 Злокачественное новообразование печени и внутрипеченочных желчных протоков | Гепатоаденома |
| Гепатома | |
| Злокачественная опухоль печени | |
| Лимфома печени | |
| Мезенхимальные опухоли печени | |
| Опухоли печени | |
| Опухоли печени первичные злокачественные | |
| Первичная опухоль печени | |
| Печеночная лимфома | |
| Рак желчных протоков | |
| Рак печени | |
| Рак печени гепатоцеллюлярный | |
| Холангиоцеллюлярный рак печени | |
| C61 Злокачественное новообразование предстательной железы | Аденокарцинома предстательной железы |
| Гормонозависимый рак предстательной железы | |
| Гормонорезистентный рак предстательной железы | |
| Злокачественная опухоль предстательной железы | |
| Злокачественное новообразование простаты | |
| Карцинома предстательной железы | |
| Местно-распространенный неметастатический рак предстательной железы | |
| Местно-распространенный рак предстательной железы | |
| Местнораспространенный рак предстательной железы | |
| Метастазирующая карцинома предстательной железы | |
| Метастазирующий рак предстательной железы | |
| Метастатический гормонорезистентный рак предстательной железы | |
| Неметастатический рак предстательной железы | |
| Неоперабельный рак предстательной железы | |
| Рак предстательной железы | |
| Рак простаты | |
| Распространенный рак предстательной железы | |
| Тестостерон-зависимый рак предстательной железы | |
| C62 Злокачественное новообразование яичка | Аденокарцинома яичка |
| Герминогенная карцинома яичка | |
| Герминогенная опухоль яичка | |
| Злокачественная опухоль яичка | |
| Карцинома яичек | |
| Местно-распространенный рефрактерный рак яичка | |
| Метастазирующая злокачественная опухоль яичка | |
| Метастатическая карцинома яичек | |
| Метастатическая хориокарцинома яичек | |
| Неметастатическая хориокарцинома | |
| Опухоли яичка | |
| Опухоль яичек | |
| Опухоль яичка | |
| Рак яичек | |
| Рак яичка | |
| Семинома | |
| Семинома яичка | |
| Тератобластома | |
| Трофобластические опухоли | |
| Хориокарцинома | |
| Хорионкарцинома | |
| Эмбриональный рак | |
| C81 Болезнь Ходжкина [лимфогранулематоз] | Болезнь Ходжкина |
| Генерализованная форма болезни Ходжкина | |
| Лимфогранулематоз | |
| Лимфома Ходжкина | |
| Лимфопролиферативные заболевания | |
| Пальтауфа-Штернберга болезнь | |
| Пеля-Эбштейна лихорадка | |
| Ретикулез фибромиелоидный | |
| Ходжкинская злокачественная лимфома | |
| Ходжкинская лимфома | |
| C85 Другие и неуточненные типы неходжкинской лимфомы | Злокачественная лимфома |
| Лимфома лимфоцитарная | |
| Лимфома неходжкинская | |
| Лимфома смешанного типа | |
| Лимфомы из клеток мантийной зоны | |
| Лимфоцитарная лимфома | |
| C88.0 Макроглобулинемия Вальденстрема | Вальденстрема болезнь |
| Макроглобулинемическая лимфома | |
| Макроглобулинемия | |
| C90 Множественная миелома и злокачественные плазмоклеточные новообразования | Миеломатоз |
| Плазмоклеточная миелома | |
| Ретикулоплазмоцитоз | |
| Рустицкого болезнь | |
| Рустицкого-Калера болезнь | |
| C95 Лейкоз неуточненного клеточного типа | Лейкоз недифференцированный |
| Лейкоз нелимфоцитарный | |
| Недифференцированный лейкоз | |
| Нелимфоцитарный лейкоз | |
| Острый лейкоз у взрослых | |
| Острый нелимфоцитарный лейкоз | |
| C96 Другие и неуточненные злокачественные новообразования лимфоидной, кроветворной и родственных им тканей (гематобластоз, гематосаркома) | Гематосаркомы |
| D46 Миелодиспластические синдромы | МДС |
| Миелодисплазия | |
| Миелодиспластический синдром | |
| Синдром дисплазии костного мозга | |
| D61 Другие апластические анемии | Анемия апластическая |
| Фанкони анемия | |
| D64 Другие анемии | Анемии |
| Анемия | |
| Анемия вследствие дефицита эритропоэтина | |
| Анемия при нарушениях метаболизма эритроцитов | |
| Аутоиммунная анемия | |
| Идиопатическая анемия | |
| Эритроидная гипопластическая анемия | |
| Эритроцитарная анемия | |
| D69.6 Тромбоцитопения неуточненная | Геморрагический диатез тромбоцитопенического происхождения |
| Геморрагический синдром тромбоцитопенического происхождения | |
| Идиопатическая тромбоцитемия | |
| Лихорадка при тромбоцитопениях | |
| Мэя-Хегглина аномалии | |
| Наследственные тромбоцитопатии | |
| Тромбоцитопения | |
| D70 Агранулоцитоз | Агранулоцитарная ангина |
| Агранулоцитоз наследственный | |
| Алейкия | |
| Алейкоцитоз | |
| Ангина агранулоцитарная | |
| Первичная цитопения | |
| E01 Болезни щитовидной железы, связанные с йодной недостаточностью, и сходные состояния | Гормональная недостаточность щитовидной железы вследствие дефицита йода в организме |
| Дефицит йода | |
| Зоб эндемический | |
| Йоддефицитное алиментарное состояние | |
| Йоддефицитное заболевание | |
| Йодный дефицит | |
| Йододефицитное состояние | |
| Кретинизм эндемический | |
| Недостаточность йода | |
| E06 Тиреоидит | Негнойный тиреоидит |
| E27.4 Другая и неуточненная недостаточность коры надпочечников | Временное снижение функции коры надпочечников |
| Вторичная адренокортикальная недостаточность | |
| Вторичная надпочечниковая недостаточность | |
| Вторичная недостаточность коры надпочечников | |
| Гипоальдостеронизм | |
| Гипокортицизм | |
| Дисфункция коры надпочечников | |
| Надпочечниковая недостаточность | |
| Недостаточность коры надпочечника | |
| Недостаточность коры надпочечников | |
| J45 Астма | Астма физических усилий |
| Астматические состояния | |
| Бронхиальная астма | |
| Бронхиальная астма легкого течения | |
| Бронхиальная астма с затруднением отхождения мокроты | |
| Бронхиальная астма тяжелого течения | |
| Бронхиальная астма физических усилий | |
| Гиперсекреторная астма | |
| Гормонозависимая форма бронхиальной астмы | |
| Кашель при бронхиальной астме | |
| Купирование приступов удушья при бронхиальной астме | |
| Неаллергическая бронхиальная астма | |
| Ночная астма | |
| Ночные приступы астмы | |
| Обострение бронхиальной астмы | |
| Приступ бронхиальной астмы | |
| Эндогенные формы астмы | |
| J46 Астматический статус [status asthmaticus] | Астматический приступ |
| Астматический статус | |
| Бронхоспазм при бронхиальной астме | |
| L20 Атопический дерматит | Аллергические заболевания кожи |
| Аллергические заболевания кожи неинфекционной этиологии | |
| Аллергические заболевания кожи немикробной этиологии | |
| Аллергические кожные заболевания | |
| Аллергические поражения кожи | |
| Аллергические проявления на коже | |
| Аллергический дерматит | |
| Аллергический дерматоз | |
| Аллергический диатез | |
| Аллергический зудящий дерматоз | |
| Аллергическое заболевание кожи | |
| Аллергическое раздражение кожи | |
| Дерматит аллергический | |
| Дерматит атопический | |
| Дерматоз аллергический | |
| Диатез экссудативный | |
| Зудящая атопическая экзема | |
| Зудящий аллергический дерматоз | |
| Кожная аллергическая болезнь | |
| Кожная аллергическая реакция на лекарственные и химические препараты | |
| Кожная реакция на прием медикаментов | |
| Кожно-аллергическое заболевание | |
| Острая экзема | |
| Распространенный нейродермит | |
| Хронический атопический дерматит | |
| Экссудативный диатез | |
| L23 Аллергический контактный дерматит | Аллергический дерматит |
| Гнойные аллергические дерматопатии | |
| Контактная аллергическая реакция | |
| Контактный аллергический дерматит | |
| Контактный аллергодерматит | |
| Фотоаллергические контактные дерматиты | |
| M05 Серопозитивный ревматоидный артрит | Артрит ревматоидный серопозитивный |
| M30-M36 Системные поражения соединительной ткани | Коллагенозы |
| M79.0 Ревматизм неуточненный | Дегенеративное ревматическое заболевание |
| Дегенеративные и ревматические заболевания сухожилий | |
| Дегенеративные ревматические заболевания | |
| Локализованные формы ревматизма мягких тканей | |
| Ревматизм | |
| Ревматизм с выраженным аллергическим компонентом | |
| Ревматизм суставной и внесуставной | |
| Ревматическая атака | |
| Ревматические жалобы | |
| Ревматические заболевания | |
| Ревматические заболевания межпозвоночного диска | |
| Ревматическое заболевание | |
| Ревматическое заболевание позвоночника | |
| Ревматоидные заболевания | |
| Рецидивы ревматизма | |
| Суставной и внесуставной ревматизм | |
| Суставной и мышечный ревматизм | |
| Суставной ревматизм | |
| Суставной синдром при ревматизме | |
| Хроническая ревматическая боль | |
| Хронический суставной ревматизм | |
| R57 Шок, не классифицированный в других рубриках | Обструктивный шок |
| T78.2 Анафилактический шок неуточненный | Анафилактические реакции |
| Анафилактический шок | |
| Анафилактический шок на лекарства | |
| Анафилактоидная реакция | |
| Анафилактоидный шок | |
| Шок анафилактический | |
| T78.4 Аллергия неуточненная | Аллергическая реакция на инсулин |
| Аллергическая реакция на укусы насекомых | |
| Аллергическая реакция, сходная с системной красной волчанкой | |
| Аллергические заболевания | |
| Аллергические заболевания слизистых оболочек | |
| Аллергические заболевания и состояния, обусловленные повышенным высвобождением гистамина | |
| Аллергические заболевания слизистых оболочек | |
| Аллергические проявления | |
| Аллергические проявления на слизистых оболочках | |
| Аллергические реакции | |
| Аллергические реакции, обусловленные укусами насекомых | |
| Аллергические реакциии | |
| Аллергические состояния | |
| Аллергический отек гортани | |
| Аллергическое заболевание | |
| Аллергическое состояние | |
| Аллергия | |
| Аллергия к домашней пыли | |
| Анафилаксия | |
| Кожная реакция на прием медикаментов | |
| Кожная реакция на укусы насекомых | |
| Косметическая аллергия | |
| Лекарственная аллергия | |
| Медикаментозная аллергия | |
| Острая аллергическая реакция | |
| Отек гортани аллергического генеза и на фоне облучения | |
| Пищевая и лекарственная аллергия | |
| T79.4 Травматический шок | Геморрагический шок |
| Краш-синдром | |
| Постгеморрагический шок | |
| Постоперационный шок | |
| Посттравматический шок | |
| Синдром геморрагического шока и энцефалопатии | |
| Шок посттравматический | |
| Шок травматический | |
| T81.1 Шок во время или после процедуры, не классифицированный в других рубриках | Операционный шок |
| Шок операционный | |
| Шок послеоперационный |
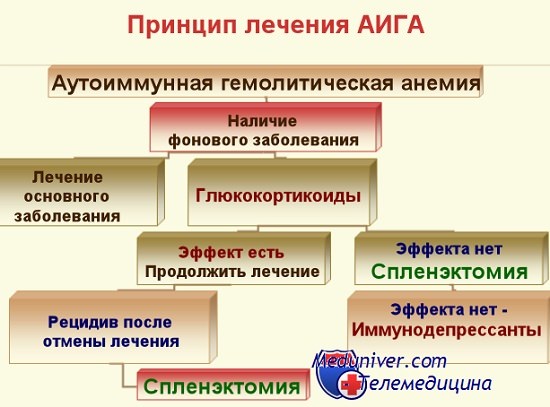
Лечение аутоиммунной гемолитической анемии – схемаПоскольку аутоиммунная гемолитическая анемия делится на генуинную и вторичную формы по возможности лечение должно учитывать соответствующие особенности, и тем самым взаимодействовать с механизмами образования антител. При вторичных формах за счет лимфопролиферации следует лечить последнюю в целях пресечения и дальнейшего угнетения разрастания массы злокачественных клеток, сецернирующих аутоантитела. Правильно проводимая терапия ХЛЛ, ЛС, PC защищает больного от тяжелых приступов расплавления крови, естественно поскольку имеются длительные межпрнступные периоды. При аутоиммунной гемолитической анемии, за счет иммунного дефицита или гиперреактивного состояния с дисгаммаглобулинемией, лечить эти явления для устранения условий аутоиммунного гемолиза или даже его предупреждения. Хирургическое вмешательство, облучение или даже лечение цитостатическими средствами — когда это возможно при отдельных видах рака — устраняют причину развития аутоиммунной гемолитической анемии. Однако наиболее часто периоды расплавления крови при вторичных формах заболевания — за исключением заболеваний за счет отсутствия антител — требуют лечение патогенетического характера в целях приостановления процесса. При генуинной аутоиммунной гемолитической анемии с холодовыми или тепловыми антителами, когда не выявляется определенная этиологическая причина, в основном на острых периодах или формах хронического течения методы патогенетической терапии представляются единственно возможными. В подобных случаях заболевания удовлетворительные результаты дает кортизонотерапия, при этом среднесуточная доза преднизона равняется 40—50 мг. При весьма тяжелых формах со сверхострым расплавлением крови, понижением показателя гемоглобина до 3—4 г, продолжительности жизни гематий от 5 до 10 дней назначать большую дозу от 80 до 100 мг в сутки, из расчета примерно 1—1,5 мг на кг веса тела. В большинстве наблюдаемых нами случаях (Берчану и сотр.) при генуинных формах гемолитический процесс был приостановлен на 2—4 неделях лечения. Течение вторичной формы аутоиммунной гемолитической анемии (ДКВ или лимфопролиферация) зависит от реакции первичного заболевания на проводимую терапию. Даже если назначение кортикоидов обусловливает обратное течение гемолитического процесса, в случае неподдающейся лечению злокачественной лимфопролиферации или сложности ее терапии — например в устарелых формах РКВ — расплавление крови возобновляется непосредственно после уменьшения дозы кортизона. По Leddy кортизонотерапия дает положительный результат примерно в 2/3 случаев с первичными заболеваниями, а в 1/3 — лишь относительный результат, причем из них 5—10% составляют безответные случаи. В группе случаев, не реагирующих на лечение или дающих посредственный результат с повторными рецидивами после непрерывной 5—6-месячной кортикотерапии, показана спленэктомия. Этот хирургический метод лечения дает хорошие результаты у больных, у которых наблюдается преимущественно селезеночная секвестрация.
Тем не менее удаление селезенки следует применять и больным с преимущественно печеночной секвестрацией, поскольку этим приемом устраняются важная иммунологическая система выделения аутоантител и значительная масса макрофаговой ткани гемолитичской активности. Спленэктомия также показана при тяжелом гемолитическом заболевании за счет гиперспленизма в результате злокачественной лимфомы и даже при РКВ или хроническом агрессивном гепатите, конечно когда это допускает общее состояние больного. Во всех отмеченных случаях силен-эктомия рассматривается как биологический иммуносупрессорный метод, устраняющий значительную массу лимфоретикулярных клеток с иммуной патологической реакцией. Известно, что, в отдельных случаях, наличие антител отмечается и после удаления селезенки, даже если процесс расплавления крови не возобновляется. Итак, положительный результат объясняется, в основном, устранением пожирающей эритроциты макрофаговой ткани. В нашем опыте, охватившем 100 случаев спленэктомии у страдающих гемолитической анемией (Теодореску и Берчану) в 25% случаев гемоцитопений по различным причинам наблюдались положительные результаты. При гемолитической анемии с холодовыми антителами, развивающейся после вирусной инфекции, нередко специфическая терапия оказывается лишней, поскольку гемолитический эпизод исчезает по истечении периода выздоровления, когда сокращается число аутоантител. При генуинных или первичных, равно как и вторичных послевирусных формах, которые самоподдерживаются, также в заболеваниях за счет злокачественной лимфомы показана кортикотерапия крупными дозами, в связи с тем, что в этих случаях реакция слабее, чем при формах болезни с холодовыми антителами. По истечении 5—6-месячного периода лечения испробовать спленэктомию, хотя положительный результат редкое явление. После непродолжительного улучшения гемолитической анемии процесс расплавления крови возобновляется, болезнь продолжает свое течение и антитела остаются неизменными. В большинстве случаев гемолитической анемии с холодовыми антителами, не поддающейся кортикотерапии и спленэктомии назначать, в принципе, краткосрочную умеренную иммуносупрессорную терапию. Так, иммуран 100 мг в сутки, эндоксан 50—100 мг и лейкеран 4—6 мг за 1—3 месяца сокращают коэффициент антител и интенсивность расплавления крови, вообще устраняя острые приступы. Болезнь приобретает хроническое течение, чередуются периоды хорошого состояния и умеренного гемолиза, что напоминает хроническую гемолитическую желтуху с компенсированной или умеренной анемией. Иные виды терапии симптоматического или патогенетического характера в аутоиммунной гемолитической болезни не оправдываются положительными результатами. В хронических, устойчивых к лечению формах, которые в основном развиваются за счет холодовых антител, следует избегать способствующие усугублению гемолиза условия, в том числе, инфекции, большую физическую нагрузку и стресс от волнения. В частности избегать воздействие холода, холодные ваны и даже контакт с определенными холодными предметами. При аутоиммунной гемолитической анемии с богатым эритробластами регенеративным костным мозгом переливание крови в принципе не представляется необходимым. Когда в костном мозге, особенно на остром периоде, отмечаются заниженный ретикулоцитоз и мегалобластические отклонения назначать фолиевую кислоту и витамин В12, способствующих восстановлению процесса регенерации костного мозга. В очень тяжелых случаях, с острым гемолизом, падением гемоглобина до 3—4 г., когда тканевая аноксия ставит под угрозу жизнь больного помимо кортизонотерапии крупными дозами, включительно внутривенным введением гемисукцината гидрокортизона, также назначать переливание массы промытых гематий, которые, вообще, хорошо переносимы. В периоды приступов эритробластопении проводить повторные переливания промытыми эритроцитами, одновременно с кортикотерапией до восстановления нормального кроветворения, роста показателей гемоглобина, гематокрита и ретикулоцитов. Противопоказано переливание цельной крови, поскольку подвоз ею комплемента и собственно жидкая плазматическобелковая среда усугубляют явления агглютинации и внутрисосудистого расплавления крови. Более сложные условия лечения при аутоиммунных антителах с характеристикой паиагглютинина и пангемолизина, отмечены нами, в основном, при острой анемии лекарственных средств, острой недифференцированной лейкемии и волчанке. На остром периоде болезни больной не переносит ни одной из групп красных кровяных телец, в связи с чем, в первую очередь, помимо кортикоретапии крупными дозами, проводить характерную для злокачественного разрастания цитостатическую терапию — особенно непродолжительными комбинациями синхронизирующего эффекта, в целях быстрого сокращения массы злокачественных клеток. В принципе это обусловливает ослабление процесса аутогемолиза, сокращение коэффициента паиагглютинина и делает возможным переливание промытыми гематиями после их тщательного отбора от доноров, посредством прямого испытания. Впрочем, проведение любого переливания страдающим острым аутоиммуным расплавлением крови требует особой осторожности и наблюдения непосредственного результата гемолиза, наступающего с началом переливания. Значительная концентрация гемолитических антител у больного может обусловить развитие резкого расплавления переливаемых гематий в условиях оптимального испытания в пробирке. Появление клинических признаков даже незначительного гемолиза требует немедленной проверки выделяемого в кровообращение гемоглобина и прекращения переливания при любом незначительном росте. – Также рекомендуем “Пароксизмальная гемолитическая анемия в условиях холода – клиника, диагостика, лечение” Оглавление темы “Гемолитические анемии”:
|
