Гемоглобин ребенка у курящей матери


Гемоглобин у грудного ребенка может снизиться по нескольким причинам. И прежде чем паниковать, увидев показатель ниже нормы в бланке анализа крови, родителям следует узнать, чем это опасно для младенцев и как поднять гемоглобин у ребенка до года.
Какой гемоглобин считают пониженным
Гемоглобином называют сложный железосодержащий белок, жизненно важный для человека в любом возрасте, а для грудного малыша – особенно. Он содержится в красных кровяных клетках и предназначен для связывания кислорода и переноса его в ткани, а затем для связывания углекислого газа и транспортировки его к легким. Таким образом, без достаточного количества гемоглобина газообмен в теле ребенка будет нарушен. Именно поэтому его количество важно контролировать, не допуская сильного понижения.

В норме у только что появившегося на свет малыша гемоглобин очень высокий и составляет 180-220 г/л, а со второй недели жизни он начинает снижаться, достигая к 12 месяцам показателя 110-130 г/л.
Нижней границей нормы гемоглобина в крови ребенка первого года жизни считают такие показатели:
Если гемоглобин понижен незначительно, это насторожит врача, но еще не потребует лечения, поскольку небольшое отклонение может быть скорректировано некоторыми изменениями в питании и образе жизни. Если же уровень гемоглобина у деток первого года жизни сильно занижен, например, сразу после рождения ниже 130 г/л или в 9 месяцев ниже 100 г/л, это является поводом более детального обследования с целью выявить причину понижения, после чего назначить подходящую терапию.

Причины понижения
Самой частой причиной пониженного гемоглобина в крови ребенка выступает анемия, спровоцированная нехваткой железа.
У грудных младенцев такой дефицит нередко вызывает анемия у мамы, которая появляется при беременности или в период грудного вскармливания. Из-за такого состояния кроха не может накопить железо во время внутриутробного развития и недополучает его с грудным молоком, что и приводит к снижению уровня гемоглобина.
Мнение доктора Комаровского об уровне гемоглобина у беременной и кормящей мамы, смотрите в выпуске ниже:
Также дефицит железа у грудничка может быть вызван слишком поздним введением прикорма, отказом ребенка старше 6 месяцев от мясного или фруктового прикорма, вегетарианской диетой кормящей мамы и недостаточной активностью младенца.
Другими причинами низкого гемоглобина у деток младше года бывают:
- Осложнения беременности и родов.
- Поспешное обрезание пуповины.
- Недоношенность.
- Многоплодная беременность.
- Анемия, вызванная дефицитом витаминов В9 и В12.
- Гемолитическая анемия.
- Кровотечения – как острые, так и хронические.
- Перенесенная операция.
- Генетические аномалии образования эритроцитов.
- Инфекционная болезнь.
- Патологии развития ребенка.

Симптомы анемии
Заподозрить слишком низкий уровень гемоглобина у грудного ребенка помогут такие признаки:
- Вялость, сонливость и быстрое появление усталости.
- Бледный цвет кожи щек и ладоней.
- Капризное поведение.
- Сухость кожи и ее шелушение.
- Ухудшение сна.
- Отказ от пищи.
- Появление на ногтях белых пятнышек и полосочек.
- Появление кругов под глазами.
- Повышенная температура тела без ОРЗ, аллергий или других болезней.
- Частые простуды и ОРВИ.
Чем опасен низкий гемоглобин
Недостаточное количество гемоглобина в крови приводит к тому, что тканям поступает меньше кислорода. Это отрицательно сказывается на развитии ребенка, его общем состоянии, сне и аппетите. Если вовремя не отреагировать на низкий гемоглобин, это приведет к отставанию в психическом и физическом развитии, а также к нарушениям мозговой деятельности.

Лечение
Чтобы повысить гемоглобин у грудного младенца, важен комплексный подход. Установив причину такой ситуации, врач назначит медикаментозные препараты, а также порекомендует, как изменить питание малютки или его мамы. Немаловажно также часто гулять с крохой и ограничить ребенка от стрессов.
Лекарства
Если уровень гемоглобина критически низкий, ребенка госпитализируют и будут лечить в больнице. В иной ситуации врач предпишет препараты, принимаемые дома.
При железодефицитной анемии такими препаратами будут лекарства, содержащие железо. Примерами таких медикаментов являются Актиферрин, Мальтофер, Феррум Лек или Ферронал 35. Их назначают на длительный период – минимум на 1-3 месяца.
Витамин В12 и фолиевая кислота при низком гемоглобине назначаются в тех случаях, если причиной анемии стал их дефицит.
Любой из таких препаратов должен назначать врач, убедившись в наличии показаний к их применению и отсутствии возможных противопоказаний.
Давать ребенку препараты железа самостоятельно недопустимо. Кроме того, у некоторых деток при приеме железосодержащих препаратов возникают побочные реакции, например, срыгивания, кожная сыпь, рвота и другие. В такой ситуации следует прекратить прием и рассказать о побочных эффектах педиатру для подбора другого лекарства.
Что кушать
При грудном вскармливании корректировать питание следует маме, добавив в него продукты, в которых содержится довольно много железа:
- Говядину.
- Печень.
- Нежирную свинину.
- Гранаты.
- Гречневую крупу.
- Пшеницу и ячневую крупу.
- Яблоки.
- Чечевицу.
- Фисташки и другие орехи.
- Овсяную крупу.
- Свеклу.
- Курагу.
- Чернику.
- Индейку.
Важно помнить, что всасывание железа из пищи улучшается под влиянием аскорбиновой или молочной кислоты. При этом лучше всего усваивается железо, содержащееся в мясных продуктах. Присутствие в пище соевого белка, полифенолов из бобовых, орехов, чая, а также избытка пищевых волокон и кальция, напротив, ухудшает всасывание железа.
При искусственном вскармливании следует обсудить с педиатром вопрос более раннего введения прикорма, в частности, фруктовых и мясных пюре.

Мнение Комаровского
Популярный педиатр подтверждает, что самой распространенной причиной понижения гемоглобина у грудного малыша выступает железодефицитная анемия. Он объясняет это истощением запасов железа у ребенка к 5-6-месячному возрасту. По этой причине Комаровский советует всем грудничкам в этом возрасте делать клинический анализ крови, особенно, если у мамы в период вынашивания был низкий гемоглобин.
Что касается лечения, то известный врач утверждает, что богатые железом продукты помогают лишь предотвратить снижение гемоглобина или задержать прогрессирование анемии. Если же уровень гемоглобина у грудного младенца уже понижен, Комаровский рекомендует придерживаться рекомендаций своего лечащего врача и давать малышу препараты железа.
Полный выпуск программы Евгения Комаровского, в котором подробно освещается тема низкого гемоглобина у детей, смотрите ниже:
Профилактика
Для предотвращения понижения гемоглобина у ребенка до года рекомендуют:
- Лечить анемию у будущей мамы во время вынашивания. Женщине следует уделять внимание своему рациону, обогащая его железосодержащей пищей, чтобы плод смог накопить достаточно железа к моменту рождения. Также беременным по показаниям назначают поливитамины и препараты железа.
- Кормить малютку грудью, поскольку в мамином молоке содержится железо, которое всасывается намного лучше, чем из обогащенной железом молочной смеси. Этому способствует и содержание в материнском молоке фермента лактоферрина. Его присутствие не только помогает усвоиться железу из женского молока, но и способствует лучшему усвоению железа из продуктов прикорма после его введения (это обуславливает рекомендацию продолжать кормить грудью хотя бы до 1-1,5 лет).
- Длительно регулярно гулять с малышом на улице. Благодаря таким прогулкам кровь будет обогащаться кислородом, что станет стимулом для выработки эритроцитов.
- Своевременно вводить прикорм, начиная с 6-месячного возраста, когда собственные запасы железа у младенца заканчиваются. При этом важно соблюдать современные рекомендации, поскольку присутствие в рационе ребенка до года манной каши и коровьего молока повышает риски развития анемии.
- Сделать ребенку анализ крови в 6 месяцев, чтобы оценить уровень гемоглобина. Также рекомендуется проверить содержание ферритина, поскольку это поможет определить, есть ли у крохи запасы железа.

Никотиновая зависимость делает многих женщин слабовольными: зачастую даже во время беременности они не могут бросить курить. Не в силах отказаться от вредной привычки раз и навсегда, женщины решают сократить количество выкуриваемых в течение дня сигарет.Врачи-гинекологи безуспешно пытаются достучаться до сознания будущих мам, рассказывая им, насколько каждая сигарета вредит развитию эмбриона, насколько сложными и необратимыми будут последствия, если вовремя не бросить пагубную привычку. Однако зависимость от курения зачастую побеждает все страхи за будущего ребенка.
Пока беременная женщина по привычке закуривает сигарету, здоровье ребенка подвергается огромному риску. Гинеколог Елена Авдеева называет самые распространенные последствия курения во время беременности:
Возникает риск заболевания детским лейкозом
В развитие эмбриона вмешивается токсичный никотин, который влияет на формирование костного мозга. У малыша появляются неполноценные клетки, которые не смогут окончательно «созреть».
Происходит цепная реакция, в которой здоровые клетки начинают замещаться больными. Чтобы спасти такого малыша, после его рождения медики делают пересадку костного мозга. Но из-за недостатка донорского материала жизнь ребенка не всегда удается спасти.
Может произойти разрыв плаценты
Из-за курения в организме беременной начинают происходить необратимые явления. Например, возникают патологии плаценты, которые ставят под угрозу жизнь будущего ребенка – может произойти даже разрыв плаценты.
При этом беременной необходима срочная медицинская помощь, иначе велика вероятность выкидыша.
Нарушается кровообращение в плаценте
Регулярное поступление никотина в организм беременной вызывает спазм кровеносных сосудов матки. Начинается химический процесс: окись углерода, которую вдыхает женщина с сигаретой, вступает в реакцию с гемоглобином.
Результат этого соединения – карбоксигемоглобин, который в отличие от гемоглобина не может переносить кислород по кровеносным сосудам, и малыш начинает ощущать его недостаток.
Курение – причина возникновения внутриутробной гипоксии и гипотрофии.
При нарушении кровообращения в плаценте ребенок ведет себя очень беспокойно, он вертится и толкается, так как из-за дефицита кислорода он чувствует себя некомфортно. Многие будущие мамы путают эту активность задыхающегося ребенка с тем, что малыш подрос и ему уже тесно в матке.
Ощущается острый дефицит питательных веществ
Полноценное развитие малыша зависит от притока крови. Однако карбоксигемоглобин блокирует поступление кислорода и сужает кровеносные сосуды матки. Это сказывается не только на кислородном голодании.
Ребенку не хватает питательных веществ, необходимых для полноценного роста и развития. Каждая выкуренная сигарета лишает будущего младенца важных микроэлементов. Это обуславливает то, что дети у курящих матерей рождаются с более низким весом.
Если малыш появился на свет маленьким и слабеньким, ему назначают интенсивную терапию: он медикаментозно получает питательные вещества, которые недополучил от матери.
Повышается риск преждевременных родов
Английские врачи проанализировали статистику по преждевременным родам среди некурящих рожениц и злоупотребляющих никотином. Оказалось, что курящие мамы в 5 раз чаще становятся жертвами преждевременных родов.
Если говорить языком цифр, частота преждевременных родов среди курящих составила 22%, а среди некурящих – 4,5%.
Есть риск врожденных пороков
Курение может стать причиной врожденных пороков у ребенка. Токсины, поступающие в организм малыша через плаценту, ведут к врожденному пороку сердца, дефектам носоглотки, появлению косоглазия.
Никотиновая зависимость становится причиной дефектов и во внешности ребенка: волчьей пасти и заячьей губы.
Возникает угроза аномалий умственного развития ребенка
По мере взросления малыши, матери которых курили во время беременности, часто отличаются от своих сверстников по умственному развитию. Это проявляется в задержке речи, неумении концентрироваться, неспособности выражать свои мысли в соответствии с возрастом.
Врожденные аномалии умственного развития чаще всего проявляются в первые шесть лет жизни ребенка. В это время идет активная подготовка к школе, и не все дети с ней, к сожалению, справляются. Они позднее осваивают тот материал, которые сверстники одолевают легко.
Такие дети в юном возрасте испытывают также трудности в социальной адаптации.
Развивается гиперкинетический синдром
Гиперкинез проявляется в виде непроизвольных движений, вызванных сокращением мышц лица, туловища и конечностей.
Медицине известны случаи, когда больные также страдали неконтролируемым сокращением гортани, мягкого неба, языка и наружных мышц глаз. А очаг заболевания – это пораженный головной мозг ребенка.
Увеличивается угроза смертности новорожденных
Гинекологи уверены, что смерть ребенка могут спровоцировать даже 5 сигарет в день.
По мнению гинеколога Елены Авдеевой, об этом необходимо знать всем курящим беременным, которые считают, что сократив количество выкуриваемых сигарет, они не нанесут вреда своему будущему ребенку.
Эти девять угроз и последствий курения во время беременности – лишь самые распространенные. Символично, что и период вынашивания ребенка длится девять месяцев. То есть, по одному последствию на каждый месяц беременности.
Если найти в себе силы и отказаться от курения, можно родить здорового малыша. Гинеколог Елена Авдеева считает надуманными заявления многих беременных, что их отказ от сигаретыстанет стрессом для малыша, так как он уже привык находиться в никотиновой среде.
Напротив, ребенок, наконец, получит возможность здорового развития, насколько это возможно в уже отравленном никотином организме будущей мамы.
Если вы планируете рождение малыша, отказываться от курения необходимо заблаговременно до зачатия. Женский организм должен избавиться от накопившихся токсинов, чтобы к моменту зарождения в нем новой жизни он не представлял собой заполненную пепельницу.
Елена Авдеева выделяет и такую категорию курящих будущих мам, которые и хотели бы отказаться от пагубной привычки, но опасаются это делать из-за возникновения стресса. Действительно, от курения избавиться непросто.
Не всем это удается с первого раза. Но если одержать над собой верх и очень сильно захотеть родить здорового ребенка, можно остановиться даже в тот момент, когда рука привычно потянется за сигаретой.
А стресс чаще всего бывает надуманным. На самом деле от него можно избавиться, если прислушиваться лишь к своим ощущениям, ощущениям будущей матери.
тобы поднять борьбу с женским курением на новый уровень, сторонники здорового образа жизни даже предлагают сделать на пачках сигарет надпись, которая поможет остановить от курения потенциальных мам: вместо привычной фразы «Курение убивает» написать «Курение убивает твоего будущего ребенка».
Если бы такая надпись появилась раньше, возможно, она могла сделать здоровее тысячи детей, чьи мамы во время беременности не могли отказаться от сигареты.
Многие из них горько сожалеют о своем эгоизме, неосмотрительности и оставляют на тематических форумах полные грусти сообщения. Но есть и противоположные, в которых будущие мамы пишут о том, что сумели побороть пагубную привычку.
Kupalinka: «Я больше всего на свете хочу иметь детей! Я не могу их лишить матери. Это в моих силах. Я знаю, не все так трагично и бывают истории, когда люди и здоровых детей рожают, и живут до 100 лет, и при этом курят. Но я не хочу рисковать тем, что мне важнее всего на свете».
Леди Марион: «Бросать курить надо не только ради будущего ребенка, но и ради самих себя. Разве вы не заслуживаете быть здоровыми? Разве вы сами не стоите того, чтобы побороть плохую привычку и продлить себе жизнь?»
Foxik: «Когда я просто так хотела бросить курить, ничего не получалось, тоже постоянно тянуло, находились отговорки. А как только это связала с ребенком – в момент бросила».
***
Радует, что есть будущие мамы, которые сумели побороть пагубную привычку. Не хотелось бы думать, что они больше заботятся о своих детях, чем те, кто продолжает курить.
И поэтому если вы и сегодня по привычке тянетесь за сигаретой, но уже планируете беременность или даже ждете малыша, достаньте из сумочки пачку сигарет и уверенно выбросите ее как можно дальше.
Табачный синдром плода – это совокупность симптомов, развивающихся у ребенка при воздействии токсичных компонентов сигаретного дыма на организм беременной женщины. Синдром характеризуется многообразием клинических проявлений: недостатком массы тела, пороками развития, симптомами гипервозбудимости. Диагностика основывается на анамнестических сведениях, исследовании газового состава крови и количества гемоглобина у новорожденного. При лечении исключается курение как причина табачного синдрома, проводится хирургическая (при пороках) или консервативная симптоматическая помощь (оксигенотерапия, введение антигипоксантов, ИВЛ).
Общие сведения
По данным ВОЗ, в России курит треть женщин репродуктивного возраста, лишь половина из них бросает пагубную привычку после наступления беременности. Проникая через плаценту, никотин и остальные продукты табачного дыма вызывают кислородное голодание тканей, оказывают прямое повреждающее действие на нервную и иммунную систему плода. Курение будущей матери приводит к развитию табачного синдрома у 62,3% новорожденных, значится причиной синдрома внезапной смерти ребенка в 30-50% случаев.
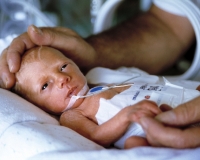
Табачный синдром плода
Причины
Главный этиологический фактор развития фетального табачного синдрома – курение женщины во время беременности: вне зависимости, активное или пассивное. Риск развития синдрома повышен у детей, чьи матери являются активными потребителями никотина, выкуривающими 5 и более сигарет в день. Пассивное систематическое вдыхание табачного дыма происходит, если женщина живет в семье, где есть курящие родственники.
Факторы риска возникновения табачного синдрома изучены недостаточно. Утяжеляют состояние ребенка сопутствующие заболевания матери, ухудшающие фетоплацентарный кровоток:
- сахарный диабет;
- артериальная гипертензия;
- гинекологические патологии;
- осложнения беременности и др.
Патогенез
Большая часть соединений, образующихся при курении, проникает через плаценту. Сосуды под их влиянием сужаются, поступление кислорода и питательных веществ к плоду с током крови ухудшается – развивается внутриутробная гипоксия.
Нарушение маточно-плацентарного кровотока сочетается с токсическими эффектами веществ, образующихся в процессе курения. Окись углерода (угарный газ) имеет повышенное сродство с гемоглобином крови (в 250 раз выше, чем кислород), она легко соединяется с ним, образуя устойчивое соединение – карбоксигемоглобин. Кислород не присоединяется к карбоксигемоглобину, не попадает к тканям, что усугубляет гипоксию. Уровень карбоксигемоглобина в крови беременной коррелирует с количеством выкуренных сигарет.
На начальных стадиях компенсаторно происходит увеличение кровенаполнения сосудов головного мозга: они особо чувствительны к дефициту кислорода. Длительная никотиновая интоксикация вызывает истощение адаптационных механизмов, сосуды не могут обеспечить достаточный приток крови к органам и тканям.
Симптомы
Ранние проявления
Признаки никотинового отравления организма ребенка начинают проявляться еще до рождения. У женщины повышается риск возникновения преждевременных родов, отслойки плаценты и кровотечения. У плода обнаруживается задержка внутриутробного развития по гипотрофическому типу, когда имеется дефицит массы и размеров тела. Определяется дефицит фолиевой кислоты, нехватка витамина D. Из-за накопления карбоксигемоглобина может произойти рождение ребенка в асфиксии, что без оказания экстренной специализированной помощи заканчивается летальным исходом.
Под влиянием канцерогенных веществ, образующихся при горении, у ребенка формируются внутриутробные пороки развития: челюстно-лицевые аномалии (расщепление губы, неба), врожденные аномалии строения органов дыхания, сердца. О табачном синдроме также свидетельствует атрезия пищевода и прямой кишки, недоразвитие конечностей.
При рождении младенца от курящей матери обращает на себя внимание малый вес – ниже 2500 грамм. Из-за прекращения поступления табачного дыма возникает абстинентный синдром ‒ «никотиновый голод». Ребенок проявляет признаки беспокойства, плачет, не может уснуть. Кожные покровы приобретают синюшную окраску, развивается одышка.
У новорожденного с табачным синдромом увеличивается срок адаптации к внеутробным условиям жизни. Физиологические пограничные состояния (желтуха или транзиторная потеря массы тела) затягиваются с 1-2 недели до месяца.
Отдаленные последствия
В течение первого года жизни у детей, родившиеся от курящих матерей, отмечается замедленная прибавка веса. Компоненты сигаретного дыма обнаруживаются в материнском молоке, его количество и качество снижается. Трофические нарушения у ребенка усугубляются.
С периода новорожденности ребенок подвержен развитию легочных патологий. Дети с табачным синдромом чаще болеют ОРВИ, бронхитами на первом году жизни, имеют повышенный риск возникновения нарушений дыхания во сне. Приверженность к никотину возникает внутриутробно, в старшем возрасте дети отстают в интеллектуальном и психоэмоциональном развитии, начинают рано курить. Они чаще переносят инфекционные заболевания (ангину, грипп), подвержены аллергическим реакциям.
Осложнения
При развившемся табачном синдроме повышается частота самопроизвольных выкидышей, неонатальной смертности вследствие гипоксии плода, преждевременной отслойки или обширного инфаркта плаценты.
В современной педиатрии считается, что до половины всех случаев синдрома внезапной детской смерти сопряжены с негативным действием токсичных продуктов табачного дыма на организм младенца. Вскрытие не определяет точную причину смерти, предшествующие симптомы отсутствуют, ребенок умирает от остановки сердца во сне.
Диагностика
Табачный синдром можно предположить на основании анамнеза, жалоб матери на симптомы повышенной возбудимости ЦНС у ребенка (беспокойство, тремор, бессонницу или поверхностный сон, надсадный плач), малый вес, затрудненное дыхание, одышку, приступы апноэ во сне.
На табачный синдром плода указывают пороки развития и стигмы дизэмбриогенеза, частые инфекции, простудные заболевания. Неудовлеторительная прибавка веса требует проведения дополнительных обследований. Диагностикой табачного синдрома занимается врач-неонатолог акушерского стационара или педиатр. Выполняются:
- Лабораторные исследования крови. О сохраняющейся гипоксии у плода говорит анемия (снижение эритроцитов, гемоглобина в сравнении с возрастными нормами), увеличение числа лейкоцитов, полицитемический синдром. Определяется повышенное количество фетального гемоглобина и карбоксигемоглобина;
- Пульсоксиметрия. Простым в выполнении и информативным методом диагностики кислородного голодания при табачном синдроме является оксигемометрия. Она показывает снижение сатурации вплоть до 93%.
В программу обследования детей первых суток жизни, родившихся от матерей с зависимостью от никотина, входит определение уровня глюкозы. Симптомы гипервозбудимости требуют проведения дифференциальной диагностики с неонатальной гипогликемией, когда показано экстренное введение раствора глюкозы.
Лечение табачного синдрома плода
В основе лечения табачного синдрома лежит прекращение курения беременной женщиной. После рождения младенца с фетальным табачным синдромом помещают в кувез, где поддерживается постоянство температуры, подается кислород в заданном количестве для обеспечения адекватного газообмена.
В зависимости от клинических проявлений выполняется консервативное или хирургическое лечение. Применяются антигипоксанты для улучшения метаболизма, витамины (рибофлавин, фолиевая и аскорбиновая кислота). Декомпенсированные дыхательные расстройства требуют подключения ребенка к аппарату искусственной вентиляции легких.
Радикальная коррекция проводится при врожденных пороках развития. Сроки, методы оперативного вмешательства определяются хирургом после комплексного обследования.
Прогноз и профилактика
Устранение симптомов гипоксии, хирургическое лечение аномалий развития и стабильное состояние ребенка обеспечивает благоприятный прогноз для жизни и здоровья. Профилактика табачного синдрома осуществляется с помощью отказа будущей матери от курения. Следует исключить контакты с курящими людьми, избегать накуренных помещений: для плода пассивное и активное курение равнозначно по вредности.
Ежедневные прогулки на свежем воздухе способствуют насыщению крови кислородом, признаны эффективной профилактикой гипоксических состояний. Сбалансированное питание беременной женщины обеспечивает поступление витаминов, микроэлементов для полноценного развития плода.
