Гемоглобин в моче у больных сахарным диабетом
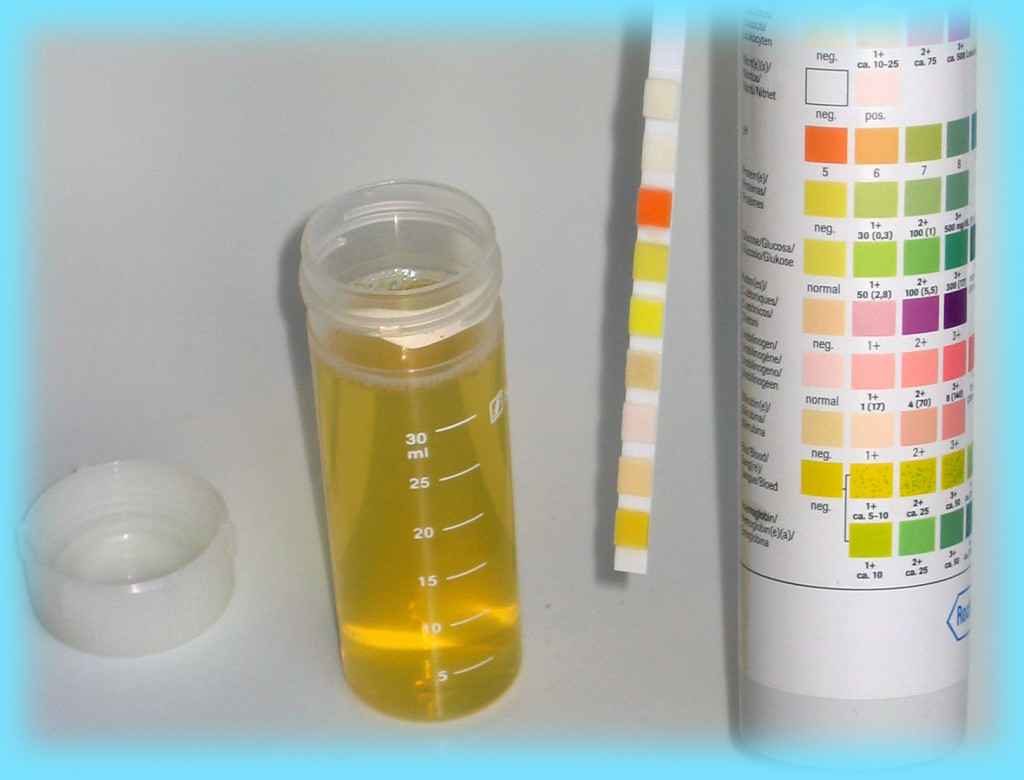
Проведение анализа мочи при диабете в настоящее время является широко распространенной процедурой. Моча при сахарном диабете отражают изменения, происходящие во внутренней среде организма, в том числе и при сахарном диабете 1 или 2 типа. Используются проведение общего анализа мочи, анализов мочи по Нечипоренко, исследование суточного анализа мочи, трехстаканная проба.
Почему важен регулярный анализ мочи при сахарном диабете
Помимо наличия избыточного количества сахара в моче, данное лабораторное исследование при диабете позволяет определить наличие проблем с почками. Патологии или недостаточность мочевыделительной системы возникают у 40% людей с нарушениями углеводного обмена.
На болезни почек указывает наличие избыточного количества белка в моче. Данное состояние называется микроальбуминурией: оно развивается, когда белок из крови (альбумин) попадает в мочу. Утечка белка, если не проводить терапию, может привести к стойкой недостаточности почек. Анализ мочи должен проводиться каждые полгода с момента установления диагноза.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Однако наличие белка – не единственная проблема, которая выявляется с помощью анализа мочи. Это исследование выявляет и другие отклонения (осложнения), возникающие у больных СД.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Анализ мочи оценивает:
- Физические свойства мочи (цвет, прозрачность, наличие осадка) – косвенным показателем многих заболеваний служит наличие примесей;
- Химические свойства (кислотность, косвенно отражающая изменение состава);
- Удельный вес: показатель, отражающий способность почек концентрировать мочу;
- Показатели белка, сахара, ацетона (кетоновых тел): наличие этих соединений в избыточных количествах говорит о серьезных обменных нарушениях (так, наличие ацетона свидетельствует о стадии декомпенсации диабета);
- Осадок мочи с применением микроскопического лабораторного исследования (методика позволяет выявить сопутствующие воспаления в мочевыделительной системе).
Иногда назначают исследование, позволяющее определить содержание диастазы в моче. Этот фермент синтезируется поджелудочной железой и расщепляет углеводы (главным образом, крахмал). Высокий уровень диастазы обычно свидетельствует о наличии панкреатита – воспалительного процесса в поджелудочной железе.
Источник: saydiabetu.net
Показания к проведению
Показаниями к проведению является:
- Впервые выявленные нарушения углеводного обмена.
- Плановое наблюдение за состоянием и компенсацией течения сахарного диабета.
- Признаки декомпенсации сахарного диабета: неконтролируемые колебания уровня глюкозы, изменение массы тела, снижение обычной работоспособности, переносимости физической нагрузки, изменения уровня сознания и прочие критерии.
Вообще, каждый может пройти исследования анализов мочи, по собственному желанию. В настоящее время лабораторные исследования такого уровня достаточно доступны многим. Но следует помнить, что правомерно оценить способен только специалист с хорошей квалификацией.
Анализ мочи при сахарном диабете показатели
| показатели | норма | при диабете |
| общие свойства мочи | ||
| цвет (COL) | светло-желтый или соломенно-желтый | прозрачный, бесцветный |
| прозрачность (CLA) | абсолютно прозрачная | абсолютно прозрачная |
| запах | неспецифический | ацетоновый, яблочный запах |
| плотность (SG) | 1.010 — 1.022 | >1.022 при длительной гепергликемии (анализ крови на гликированный гемоглобин будет положительным)<1.010 при почечной недостаточности |
| реакция на кислотность (pH) | слабокислая (5.0 — 7.0) | <5.0 |
| белок (PRO) | нет | >0.033 г/л |
| глюкозы (GLU) | нет | может присутствовать |
| кетоны (KET) | нет | есть |
| билирубин (BIL) | нет | нет |
| уробилин (UBG) или уробилиноген | нет, либо очень мало утром | нет, либо очень мало утром |
| нитриты | нет | нет |
| гемоглобин | нет | нет |
| свойства осадка мочи | ||
| эпителий плоский | допустимо до 3 в п/зр | допустимо до 3 в п/зр |
| эпителий переходный | мало (1 в п/зр) | мало (1 в п/зр) |
| эпителий почечный | нет | нет |
| лейкоциты (LEU) | 0.0 — 6.0 | 0.0 — 6.0 |
| эритроциты неизмененные (RBC, BLD) | допустимо до 2 в п/зр | допустимо до 2 в п/зр |
| эритроциты измененные | допустимо до 2 в п/зр | допустимо до 2 в п/зр |
| цилиндры | нет, либо гиалиновых до 2-х в п/зр | нет, либо гиалиновых до 2-х в п/зр |
| соляные компоненты | нет, либо крайне мало | выше нормы |
| слизь | нет | нет |
| бактерии | нет | нет |
| грибки | нет | нет |
Источник netdia.ru
Анализ мочи на микроальбуминурию при сахарном диабете

Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Позитивный анализ на микроальбуминурию указывает на повреждение сосудистой системы почек. Косвенно высокое содержание белка свидетельствует о проблемах всех кровеносных сосудов в организме, что повышает риск сердечных заболеваний.
Если после проведения такого рода исследования было установлено, что результат положительный, это свидетельствует о серьезном повреждении почек. Помимо этого, проведение этого анализа позволяет диагностировать другие заболевания кровеносной системы, которые вызывают проблемы в функционировании сердца. В связи с этим врач будет выполнять ряд действий:
- Назначит медицинские препараты, позволяющие снизить процесс повреждения почек.
- Проведет ускоренное лечение сахарного диабета.
- Назначит проверку артериального давления, причем сам процесс измерения давления будет проводиться при каждом посещении врача.
- Проведет контроль уровня холестерина в организме больного (должна быть соблюдена норма значений). Данный пункт является наиболее важным для корректного определения состояния.
Заключение
Изменения в моче не всегда присутствуют при сахарном диабете. Они могут возникать только в период кризов. Если же заболевание находится в стадии стойкой компенсации, то причиной появления изменений в моче становятся совершенно другие процессы. Однако полное плановое обследование при сахарном диабете необходимо проходить не реже, чем каждые полгода.
Источник
Tрадиционными компонентами лечения сахарного диабета принято считать диету, таблетированные сахароснижающие препараты, инсулин. В последние годы получает развитие еще один полноправный компонент лечения — речь идет об обучении больных. Самые подробные рекомендации, полученные от врача, не могут учесть все разнообразные ситуации, в которых может оказаться пациент. Поэтому успешное лечение многих хронических заболеваний, в том числе и сахарного диабета, невозможно без активного, грамотного и самостоятельного проведения лечения самими больными в амбулаторных условиях. С 70-х годов обучение больных было официально включено в терапевтический арсенал и в настоящее время стало неотъемлемой частью организации диабетологической помощи во многих странах. Во многом это стало возможно благодаря техническому прогрессу, в частности появлению доступных средств самоконтроля обмена (СК) веществ.
Самоконтроль в широком смысле слова — это учет больными сахарным диабетом, прошедшими обучение, субъективных ощущений, уровня гликемии, глюкозурии и других показателей, а также режима питания и физической активности. Термин “самоконтроль”, в узком смысле, используется для обозначения СК обмена веществ, т. е. самостоятельного определения больными некоторых показателей в крови или моче
Современные методы экспресс-анализа позволяют больным самостоятельно оценить важнейшие параметры обмена веществ с точностью, близкой к лабораторной. Поскольку эти показатели определяются в повседневных, привычных для больного условиях, они имеют большую ценность для коррекции терапии, чем гликемические и глюкозурические профили, исследованные в стационаре или поликлинике.
Как показало многолетнее исследование, связанное с контролем диабета и развития осложнений (DCCT, 1993), основное условие профилактики и лечения диабетических микроангиопатий — стабильное поддержание близкого к нормальному уровня гликемии (у здорового человека он составляет натощак 3,3-5,5 ммоль/л, после еды до 7,8 ммоль/л). Но лишь единичные больные способны чувствовать перепады гликемии от 4 до 10 ммоль/л, а именно в этих пределах приходится “работать” над достижением хорошего метаболического контроля. Кроме того, длительно декомпенсированные больные адаптируются к гипергликемии и чувствуют себя удовлетворительно, а снижение ее до нормы воспринимают на первых этапах лечения как гипогликемию. Следовательно, полагаться на субъективные ощущения при попытках достижения нормогликемии нельзя. Объективная же оценка состояния стала возможной лишь после внедрения тест-полосок (ТП) и приборов для экспресс-анализа гликемии и глюкозурии.
- Самоконтроль гликемии
Для взятия крови больным рекомендуется пользоваться специальными ланцетами или тонкими иглами от одноразовых инсулиновых шприцев и шприцев-ручек. Существуют и устройства для автоматического прокола кожи этими ланцетами. Главное, чтобы игла имела круглое сечение: при этом травма кожи гораздо меньше, укол менее болезнен и быстрее заживает. Традиционные ланцеты-скарификаторы с треугольным кончиком абсолютно непригодны для регулярного, частого СК.
Для определения гликемии больные могут использовать ТП как визуально (путем сравнения со шкалой-эталоном, например Глюкохром Д, Betachek), так и вставляя их в портативные приборы — глюкометры. Существуют глюкометры двух типов. Первые относятся к фотометрическим приборам — Glucotrend, Reflolux, One Touch, Betachek, Diascan, Глюкохром М, Accutrend, Accu-Check Easy, CheckMate, Supreme. Они, так же как человеческий глаз, определяют изменение окраски тест-зоны, возникающее в результате реакции глюкозы крови с ферментом глюкозооксидазой и специальными красителями. В других глюкометрах — Glucometer Elite, ExacTech, Glucocard II, Сателлит — используется электрохимический метод, основанный на измерении тока, появляющегося при той же реакции глюкозы крови с глюкозооксидазой. Необходимое для анализа время занимает от 12 секунд до 2 минут. Прибор Accutrend GC определяет также и уровень холестерина, что может быть важно для больных с гиперлипидемией.
Требования к точности визуального определения гликемии по ТП (без прибора): коэффициент корреляции с лабораторными данными не должен быть ниже 0,91, а расхождение — не более 15-20%. Для глюкометров допустимое расхождение с лабораторным методом не должно превышать 10-15%, а коэффициент корреляции между данными прибора и лабораторным результатом не должен быть ниже 0,95. Точность измерения зависит от вида ТП, срока и условий их хранения (температура, влажность), навыков больного и других факторов (например, гематокрит, прием лекарственных препаратов). Так, при изменении гематокрита на 10% расхождение результатов с лабораторным методом, в зависимости от типа ТП, достигает 4-30%. При низких значениях гематокрита (анемия, больные на диализе) результаты завышаются, при высоких (полицитемия, тяжелая дегидратация) — занижаются. Некоторые лекарственные препараты, являясь сильными восстановителями, могут подавлять пероксидазную реакцию, вызывая ошибки в измерении уровня гликемии. Например, аскорбиновая кислота, находясь в крови в концентрациях, значительно превышающих физиологические, способствует занижению результатов. Повышенный уровень билирубина также может привести к занижению уровня гликемии. Высокие концентрации триглицеридов в крови могут привести к помутнению пробы крови, что затруднит получение правильных результатов при использовании некоторых ТП и глюкометров.
Нередко полагают, что визуальный метод СК гликемии менее точен и надежен, чем приборный. Психологически это вполне понятно: цифра на дисплее прибора, например, 8,6 ммоль/л, внушает больше доверия, чем собственные наблюдения, основанные на показаниях шкалы-эталона (“между 7 и 9 ммоль/л, ближе к 9”). Однако эта разница обманчива: во-первых, она не имеет клинического значения (не существенна для последующей коррекции терапии — дозы инсулина и т. д.), а во-вторых, если учесть возможность погрешности прибора, становится понятно, что различие это лишь кажущееся. К тому же при использовании приборов, особенно первого поколения, точность результатов иногда находится в прямой зависимости от умения и навыков больного (возрастает число потенциальных ошибок); кроме того, необходима калибровка прибора, возможны и погрешности в его работе. Приборы второго поколения сводят вышеперечисленные ошибки к минимуму: они калибруются автоматически, для их работы требуется минимальное количество крови, полоска сама равномерно впитывает ее, не нужно производить стирание крови (Glucotrend, One Touch, Glucometer Elite). Как при визуальном методе, так и при определении гликемии с помощью приборов самое минимальное расхождение с лабораторными данными наблюдается в интервале от 3 до 14 ммоль/л.
Накопленные в литературе данные и наш собственный многолетний опыт показывают, что больные могут визуально оценивать гликемию по ТП с требуемым качеством; естественно, для этого необходимо не просто информировать больных о методике или предлагать им прочесть инструкцию, но и провести тренировочный цикл обучения с закреплением практических навыков. Таким образом, визуальный метод СК может быть рекомендован как адекватный и приемлемый наряду с использованием глюкометров. Однако визуальный метод дешевле, что имеет важное значение, так как в большинстве регионов нашей страны больные не обеспечиваются средствами СК бесплатно, за исключением ряда территорий, например Москвы. В обязательном порядке приборы нужны тем больным, которые не различают соответствующих оттенков окрашивания полосок из-за нарушений зрения (будь то следствием диабетической ретинопатии, других заболеваний глаз или дальтонизма). Но многие больные отдают предпочтение приборам из-за удобства и простоты эксплуатации.
Основной вывод, который можно сделать из всего вышесказанного: гораздо важнее не то, каким образом определяет больной уровень гликемии, а то, насколько часто он это делает и как корректирует свое лечение на основании результатов СК.
- Самоконтроль глюкозурии
Определение глюкозы в моче применяется уже на протяжении нескольких десятилетий. Наряду с такими преимуществами, как дешевизна, неинвазивность, безболезненность, он имеет и ряд недостатков.
Неудовлетворительная корреляция между глюкозурией и гликемией связана обычно с незнанием больным своего “почечного порога” для глюкозы (ППГ), с колебаниями времени после последнего мочеиспускания и с колебаниями гликемии в течение этого времени. Данный метод неприемлем для больных с аномалиями ППГ, например с почечной глюкозурией. СК по глюкозурии не информативен при очень низком и очень высоком ППГ, при терминальной стадии диабетической нефропатии, при сопутствующих заболеваниях почек из-за изменения реабсорбции в почечных канальцах, при заболеваниях мочевого пузыря с его неполным опорожнениеми и искажением результата за счет остаточной мочи. На точность определения глюкозурии также влияет ряд лекарственных препаратов: аскорбиновая кислота, цефалоспорины, пенициллин, салицилаты, рентгеноконтрастные вещества. Такие ТП, как Diabur-Test 5000, Глюкоурихром-Дв БП-”М”, специфически определяют не все восстанавливающие вещества, а только глюкозу, поэтому они менее подвержены лекарственным воздействиям. Более точны ТП для глюкозурии, обладающие двойным тест-полем.
- Самоконтроль кетонурии
Кетоновые тела (ацетон) в моче больные должны определять при высокой гликемии и глюкозурии (несколько результатов подряд выше
14 ммоль/л в крови или 3% в моче), сопутствующих заболеваниях, особенно с повышением температуры, при тошноте и рвоте, что позволяет своевременно диагностировать декомпенсацию сахарного диабета и предотвратить диабетическую кому. Для определения кетоновых тел существует множество ТП, в частности Ketur-Test, Кетоурихром БП-”М”, Combur-Test (комбинированное определение глюкозурии и кетонурии) и др.
- Цели и частота самоконтроля
Как и когда контролировать обмен веществ? Терапевтические цели у больных сахарным диабетом различны. Для больных обоими типами диабета моложе 65 лет цель лечения в отношении углеводного обмена — достижение близкого к нормальному уровня гликемии, необходимого для профилактики микроангиопатий. Согласно европейским рекомендациям (European IDDM Policy Group, 1993), хорошей компенсацией этих больных считается, если уровень гликемии перед каждым приемом пищи достигает 4,4-6,1 ммоль/л, после еды — 5,5-8,0 ммоль/л. Целью лечения больных сахарным диабетом второго типа старше 65 лет будет устранение субъективных симптомов гипергликемии, профилактика диабетической комы и кетоацидоза, но не достижение нормогликемии, поскольку ожидаемая продолжительность предстоящей жизни этой группы больных, как правило, недостаточна для развития диабетических микроангиопатий.
Методом СК гликемии должны овладеть все больные, получающие инсулин: любому из них в определенной ситуации может срочно понадобиться определение глюкозы крови, например, чтобы уточнить, нет ли гипогликемии. Больные, желающие добиться истинной нормогликемии (3,5-7,8 ммоль/л), должны использовать исключительно СК гликемии. Это особенно относится к беременным с диабетом, у которых поддержание уровня глюкозы крови лишь чуть ниже почечного порога недопустимо. Величину гликемии измеряют для того, чтобы оценить действие предшествующей инъекции инсулина и решить, какой должна быть следующая доза, поэтому определение нужно проводить перед каждым основным приемом пищи (или перед каждой инъекцией, что во многих случаях совпадает с приемом пищи). Если перед ужином больной делает инъекцию инсулина короткого действия, то необходимо измерить гликемию и перед отходом ко сну, чтобы оценить адекватность этой вечерней дозы. Таким образом, больной сахарным диабетом первого типа должен ежедневно проводить гликемический профиль: минимальное число измерений — 3-4 раза в сутки.
На начальном этапе лечения больных сахарным диабетом первого типа и больных сахарным диабетом второго типа моложе 65 лет главной задачей является нормализация глюкозы крови перед едой. После того как эта цель достигнута, целесообразно приступить к определению гликемии через 1-1,5 часа после еды. Полученные цифры показывают, насколько адекватны дозы инсулина короткого действия у больных, которым проводится интенсивная инсулинотерапия (режим многократных инъекций инсулина). По мере приобретения навыков и опыта путем анализа своих записей в “дневнике диабета” пациенту все легче будет принимать решение, какая доза инсулина требуется для поддержания нормогликемии после приема того или иного количества углеводов (хлебных единиц). Периодически необходимо определять гликемию ночью (приблизительно в 3 часа) для исключения передозировки инсулина продленного действия в вечерней инъекции.
Во время стационарного лечения результаты определения гликемии должны быть готовы сразу же перед тем, как пациент сделает очередную инъекцию. Если коррекцию дозы инсулина выполняют “на завтра”, исходя из “вчерашних” показателей гликемии, это служит источником многочисленных “необъяснимых” трудностей и ошибок, препятствующих компенсации заболевания. Но и в тех специализированных отделениях, где имеются методы экспресс-диагностики, больному либо не сообщают результаты сразу, либо он, даже зная результат, не успевает обсудить с врачом, что необходимо сделать с дозой инсулина в данный момент.
| Дата | Инсулин | Сахар крови | Примечания | |||||||
| Утро | Обед | Вечер | ||||||||
| Короткий | Продлжи- тельный | Короткий | Короткий | Продлжи- тельный | Утро | Обед | Ужин | На ночь | ||
| 2.10 | 12 | 12 | 10 | 8 | 14 | 6.1 | 5.9 | 7.2 | 6.3 | Гипо в 10 ч |
| 3.10 | 12 | 12 | 10 | 8 | 14 | 5.9 | 4.8 | 7.0 | 6.5 | Гипо в 11 ч |
| 4.10 | 11 | 12 | 10 | 8 | 14 | 6.6 | 5.0 | 6.1 | 4.7 | Гипо нет |
| 5.10 | 11 | 12 | 10 | 8 | 14 | 6.1 | 5.8 | 6.7 | 7.0 | АД 135/80 |
При определении глюкозурии больной не может различить нормо- и гипогликемический уровень гликемии; в обоих случаях в моче глюкозы не будет. Это и есть причина, по которой более надежным методом оценки обмена веществ у больных диабетом в принципе считается СК по гликемии. По этой же причине СК глюкозурии был признан недостаточным в случае, если целью лечения больного диабетом является достижение близкого к нормальному уровня гликемии. Однако СК по глюкозурии вполне достаточен для амбулаторного ведения больных сахарным диабетом второго типа пожилого возраста, не получающих инсулинотерапии. У этих больных (как правило, они имеют более высокий почечный порог для глюкозы) добиваются аглюкозурии в посталиментарных (через 1,5-2 часа после еды) порциях мочи. Когда эта цель достигнута, СК проводят два-три раза в неделю в выборочных порциях. При появлении глюкозурии анализы проводят ежедневно. Если такой больной проводит СК по гликемии, то бывает достаточно измерить ее 2-3 раза в неделю в разное время суток или в один из дней провести полный гликемический профиль. В случае высокой гликемии также переходят на ежедневное определение.
- Дневник самоконтроля
Результаты СК больной заносит в дневник (см. таблицу), создавая таким образом базис для самостоятельного лечения и его последующего обсуждения с врачом. Определяя сахар постоянно в разное время в течение суток, имеющий необходимые навыки больной сам может менять дозы инсулина или корректировать свое питание, добиваясь приемлемых значений сахара, позволяющих предотвратить в будущем развитие тяжелых осложнений.
Определение гликированного гемоглобина. Важнейший параметр метаболического контроля — гликированный гемоглобин (HbA1 или HbA1c), который является усредненным по времени интегральным показателем концентрации глюкозы за 6-8 недель, предшествующих измерению. Его определение может рассматриваться как своего рода оценка совместных усилий врача и больного по достижению максимальной компенсации, помогающая в динамике видеть эффективность проводимого лечения. Действительно, отдельно взятые показатели гликемии или глюкозурии, даже в виде “профиля”, не всегда служат надежным критерием оценки углеводного обмена, хотя существует достаточно четкая корреляция между уровнями гликированного гемоглобина и среднесуточной гликемии. Даже при ежедневном СК определение HbA1 остается высокоинформативным. Высокий HbA1 при нормальных значениях гликемии, полученных при СК, наблюдается в следующих ситуациях: а) больной действительно проводит СК, но результаты занижены по техническим причинам (низкое качество полосок, ошибки в технике выполнения); б) скрытая гипергликемия, когда больной определяет гликемию один-два раза в сутки, получает удовлетворительные результаты, а гипергликемический период упускается из поля зрения; в) больной не проводит СК, но записывает в дневнике удовлетворительные показатели (“для врача”). Низкий HbA1 может свидетельствовать о большем числе гипогликемических эпизодов.
Учитывая, что сахарный диабет является хроническим заболеванием, которое требует длительного амбулаторного наблюдения за больными, эффективная его терапия на современном уровне предусматривает обязательное проведение СК. Однако необходимо помнить, что сам по себе СК не влияет на уровень компенсации, если прошедший обучение больной не использует его результаты в качестве отправной точки для адекватной адаптации дозы инсулина или сахароснижающих таблеток и питания.
Наиболее типичные ошибки при работе с ТП:
- Обильно протирают палец спиртом, его примесь может повлиять на результат анализа. Достаточно предварительно вымыть руки теплой водой и насухо вытереть; специальные антисептики использовать не нужно
- Делают прокол не на боковой поверхности дистальной фаланги пальца, а на ее подушечке. Поскольку к окружающим предметам прикасаются, как правило, именно подушечками пальцев, проколы в этом месте более чувствительны и могут создать у больного отрицательное отношение к СК
- Формируют недостаточно большую каплю крови. Размер капли крови при визуальной работе с ТП и при работе с некоторыми глюкометрами может быть разным. При визуальной оценке не обязательно, чтобы капля крови покрывала все тест-поле целиком, поскольку глаз человека в любом случае может оценить его окраску
- Размазывают кровь по тест-полю или “докапывают” вторую каплю. При этом нельзя точно отметить исходное время отсчета, вследствие чего результат измерения может быть ошибочным
- При работе с визуальными ТП и глюкометрами первого поколения не соблюдают время выдержки крови на ТП. Необходимо точно следовать звуковым сигналам глюкометра или иметь часы с секундной стрелкой
- Недостаточно аккуратно стирают кровь с тест-поля. Оставшиеся на тест-поле кровь или вата при использовании прибора снижают точность измерений и загрязняют светочувствительное окошко глюкометра
Source: www.lvrach.ru
Источник
