Гемолитическая анемия у детей лекция
Педиатрия лекция
5
Тема Гемолитические
анемии у детей.
Из болезней крови
гемолитические анемии составляют 5%, а
среди анемических состояний 11%.
Гемолитические
анемии – группы разных болезней с точки
зрения своей природы, но объединенных
единым симптомом – гемолизом эритроцитов.
Физиология
эритроцита.
Эритроцит живет в среднем 120 дней, и за
это время он проделывает путь по
кровеносному руслу около 180 км, и 160 тыс.
оксигенаций, то есть эритроцит несет
колоссальную функциональную нагрузку,
а значит характеризуется мощным
метаболизмом.
Функциональная
активность эритроцита определяется
следующим факторами:
Сохранностью
структуры эритроцита (“композиция
эритроцита”)Сохранностью
формы эритроцита (двояковогнутый диск)Сохранность
процессов обеспечивающих метаболизм
гемоглобина (является составной частью
эритроцита).
Важнейшим
показателем, фактором обеспечивающим
активную функциональную полноценность
является биохимическая активность,
биохимические процессы – гликолиз,
который обеспечивает синтез АТФ
(макроэргов) который распадаясь
обеспечивает энергией эритроцит.
Глутатионовый
щит. Из структуры эритроцита выделен
уникальный белок трипептид – глутатион.
Именно он участвует во всех основных
процессах жизнедеятельности эритроцита
обеспечивая сохранность его структуры
участвует в обеспечении нормального
метаболизма гемоглобина.
Важнейшим
компонентом обеспечивающим сохранность
формы, структуры эритроцита является
липопротеиды мембраны эритроцита. В
определенной мере участвуют в процессах
эндо и экзоцитоза.
Огромное значение
в обеспечении полноценности мембран
эритроцитов придается ее белковым
структурам. Важную роль играет способность
эритроцита к деформируемости, то есть
способность не застревать при входе в
микрокапилляры и при выходе из синусов
селезенки. Деформируемость зависит от:
Внутренних
факторов:
внутриэритроцитарная
вязкость, которая обеспечивается
оптимальной концентрацией гемоглобина
который заполняет среднюю часть
эритроцитавнутриэритроцитарное
онкотическое давление, которое должно
быть уравнено с онкотическим давлением
плазмы крови. Если онкотическое давление
снаружи выше, то элементы плазмы
устремляется во внутрь эритроцита и
он лопается. Внутриэритроцитарное
онкотическое давление зависит от
содержания в эритроците катионов калия
и магния. В свою очередь оптимальное
содержание калия и магния зависит от
соответствующих механизмов транспорта
– белков, а их содержание и активность
зависит от состояния мембраны эритроцита.
Состояние мембраны эритроцита
определяется вязкоэластичными
свойствами, которые определяются
гармоничным соотношением в мембране
фосфолипидов, белковых компонентов.
То есть как бы все мембранные факторы
завязаны друг на друге. Если нарушается
какие-то элементы генетической программы
эритроцита – контроль синтеза мембраны
эритроцита, синтеза транспортных белков
– то будет страдать композиция внутренних
факторов и эритроцит будет погибать.
Внешние факторы
(факторы, которые находятся вне
эритроцита):
онкотическое
давление плазмы кровитранспортные
белки, которые обеспечивают перенос
гемоглобинамеханизмы
обеспечивающие метаболизм гемоглобина
(преимущественно печеночные факторы)иммунные факторы
витамины
Нарушения этих
факторов встречаются, например, при
ожоговой болезни.
К внешним факторам
можно отнести паразитарные факторы
(малярия)
Итак, сочетание
внешних и внутренних факторов обеспечивает
активность эритроцита.
Рабочий
вариант классификации гемолитических
анемий у детей.
1 группа –
наследственно-обусловленные анемии:
Анемии связанные
с нарушением структуры мембраны
эритроцита: болезнь Минковского-Шоффара,
пикноцитоз, овалоцитоз.Анемии связанные
с дефицитом или дефектом ферментных
систем эритроцита: дефицит
глюкозо-6-фосфатидегидрогеназы,
пируваткиназы, глутатионзависимых
ферментов.Анемии связанные
с нарушением структуры и синтеза
гемоглобина: таласемия (малая и большая),
гемоглобинозы (серповидноклеточная
анемия), метгемоглобинемия.
2 группа –
приобретенные анемии:
Иммунные:
гемолитическая болезнь новорожденных,
аутоиммунные гемолитические анемииНеиммунные анемии:
паразитарная, ожоговая.
Наследственно
обусловленные гемолитические анемии
связанные с дефектом структуры мембраны
эритроцита.
Болезнь Минковского
– Шоффара (наследственный микросфероцитоз).
Тип наследования – аутосомно-доминантный,
то есть если одни из родителей носитель
значит у ребенка буде болезнь. Однако
каждый четвертый случай ненаследуемый,
по-видимому, в основе этого типа лежит
некая мутация развившаяся под действием
тератогенных факторов, возникает
спонтанно). Главный признак этого
заболевания – повышение содержания
микросфероцитом, которая является
предгемолитической. Выделен целый ряд
факторов генетически обусловленных,
которые приводят к ускорению жизни
эритроцита:
эритроцит имеет
дефект липидов мембраны, который
приводит к некоторому сокращению
мембраны, что обеспечивает нарушение
его формыаномальный
транспортный белок, которые обеспечивается
перенос калия и магния, а значит эритроцит
страдает от неоптимального онкотического
давлениянарушается
формирование нормальных контрактильных
фибрилл эритроцитав силу непонятных
причин оказывается что интенсивность
метаболизма микросфероцита чрезвычайно
велика (значительно выше чем у здорового)доказано более
высокое содержание в эритроците
гемоглобина, (а он обеспечивает
внутриэритроцитарную вязкость) то есть
внутриэритроцитарная вязкость
повышается.
Все это объясняет
природу гемолиза, как следствие развитие
гипоксии, гипербилирубинемии, анемии.
Заболевание
протекает по типу чередования обострений
и ремиссий. Обострение называется
кризом. К кризу предрасполагают:
переохлаждение
перегревание
психическая травма
интеркурентные
инфекциивакцинация
обострение
хронической инфекции
Клинические
проявления наследственного микросфероцитоза.
Ухудшение общего
состояния: слабость, головная боль,
повышенная утомляемость при физической
нагрузке, сердцебиение. Иногда боли в
животе, жидкий стул. Но главные симптомы:
желтуха
(лимонно-желтого цвета), спленомегалия,
у части детей может быть увеличение
печени. При объективном осмотре кроме
желтухи, спленомегалии можно отметить
приглушенность тонов, систолический
шум, расширение границ относительной
сердечной тупости.
Желтуха
гемолитического генеза и в отличие от
механической и паренхиматозной не
характеризуется появлением обесцвеченного
кала и мочи цвета пива.
Диагноз
подтверждается лабораторными данными:
в клиническом анализе крови: уменьшение
количества эритроцитов и гемоглобина,
но содержание гемоглобина в эритроците
не изменяется, поэтому цветной показатель
или в норме или повышен, что отличает
эту анемию от гемолитической.
Увеличение
содержание микросфероцитов до 20-30%.
Нередко для дифференциальной диагностики
используется кривая Прайс-Джонса (кривая
отражающая наличие эритроцитов различного
диаметра) по которой идет сдвиг к
микросфероцитам. В периферической крови
появляются незрелые клетки эритроидного
ряда, увеличивается количество
ретикулоцитов до 50 промилле (в норме
12). Одной из характерных особенностей
этой анемии является снижение осмотической
минимальной резистентности, а максимальная
резистентность остается нормальной.
Этой болезни все
возрасты покорны: даже в периоде
новорожденности. Первый симптомы,
который должен вызвать подозрение у
новорожденных детей это затянувшаяся
во времени желтуха (кстати, при желтухе
есть риск возникновения ядерной желтухи
– поражение подкорковых ядер ЦНС). Чаще
кризы развиваются в возрасте 3-5 лет, так
как в этом возрасте становится больше
провоцирующих факторов.
Дифференциальный
диагноз анемии Минковского-Шоффара в
периоде новорожденности:
гемолитическая
болезнь новорожденныхврожденный гепатит
атрезия желчных
ходоввнутриутробная
инфекция (при внутриутробной инфекции
чаще всего поражается печень)
В грудном возрасте:
вирусный гепатит
лейкоз
гемосидероз
ЛЕЧЕНИЕ
симптоматическое
(витамины и т.п.)при выраженной
анемии – гемотрансфузии, переливание
эритроцитарной массыспленэктомия. Эта
операция считается методом выбора,
позволяющим резко оборвать в перспективе
появление криза. Так как гемолиз
развивается в связи с тем что эритроциты
застревают в синусах селезенки.
ОВАЛОЦИТОЗ. При
овалоцитозе в периферической крови
выявляются эритроциты овальной формы.
Это благоприятная форма болезни. Может
быть три формы болезни:
без гемолиза
с компенсированным
гемолизом (гемолиз есть, но клинические
он не проявляется)в 10-11% случаев
овалоцитоз протекает по типу гемолитической
анемии.
Тактика абсолютно
такая же, как при микросфероцитозе: при
тяжелой анемии – гемотрансфузия,
спленэктомия.
Наследственно-обусловленные
анемии связанные с дефектом или дефицитом
ферментных систем эритроцита.
Главные представитель
этой группы анемий – гемолитическая
анемия, связанная с недостатком фермента
– глюкозо-6-фосфатдегидрогеназы (Г6ФДГ).
Установлено что дефицит этого фермента
отражается на синтезе АТФ, состояние
тиолового щита, метаболизма, глутатиона.
Тип наследования частично
аутосомно-доминантный и частично
сцепленный с полом. Заболевание также
протекает по типу ремиссий и кризов.
Причины кризов: значительное место
придается химическим факторам и в
частности лекарствам. Описаны кризы у
больных принимавших нестероидные
противовоспалительные средства,
некоторые антибиотики, витаминные
препараты, сульфаниламиды и др.
Провоцирующим фактором может быть
инфекция, переохлаждение.
Фавизм – вариант
этой патологии, у нас встречается редко
(в основном в юго-восточной Азии). Криз
провоцируется приемом в пищу бобов.
Клинически
заболевание может обнаруживаться в
любом возрасте. У новорожденных высок
риск развития ядерной желтухи. Течение
имеет хронический характер. Во время
криза желтуха, которая сочетается с
обесцвеченным стулом, с выделением
темной мочи. Общая симптоматика:
сердцебиение, вялость, снижение аппетита.
Лабораторная
диагностика:
снижение количества
эритроцитов, гемоглобинанормальный цветной
показательвысокий ретикулоцитоз
(до 100 промилле)
Решающим методом
диагностики является исследование
активности Г6ФДГ в эритроците.
ЛЕЧЕНИЕ:
Убрать препарат
который спровоцировал кризИнфузионная
терапияГемотрансфузия
Спленэктомия в
данном случае не применяется
Группа анемий
связанных с дефицитом ферментом
обеспечивающих обмен глутатиона:
глутатионпероксидаза, редуктаза,
синтетаза. Описаны варианты недостатка
одного или нескольких ферментом. Клиника
см. выше. Факторы вызывающие криз:
Прием медикаментов
Физическая нагрузка
и др.
У части людей
возникает спонтанный гемолиз. Существуют
методы для определения активности этих
ферментов. Лечение – гемотрансфузия,
спленэктомия.
Анемии
обусловленные наследственным дефектом
метаболизма гемоглобина.
У человека выделено
7 вариантом гемоглобина. Гемоглобин
состоит из 2-х параллельных пар альфа и
бета цепей. В случае точечных мутаций
смысл дефекта гемоглобина заключается
в нарушении последовательности размещения
аминокислотных остатков в бета-цепи.
В случае мутации
в области регуляторных локусов будет
более грубой нарушение: не синтезируется
вообще какая-либо цепь или сокращается
длина цепи.
Таким образом, в
обоих случаях нарушается гармоничная
структура гемоглобина, во втором случае
возникает крайне тяжелый вариант –
талласемия.
Гемоглобиноз
возникает при точечных мутациях.
Например: серповидноклеточная анемия
(S-клеточная анемия) – наследственное
заболевание. Кризы вызываются теми же
факторами. Под влиянием этих факторов
идет срыв компенсации и еще в большей
степени усилвается внутриэритрцитарная
вязкость обусловленная порочным
гемоглобином (образует веретенообразные
формы которые распирают клетки нарушая
форму и этим самым создают ситуацию
приводящую к гемолизу).
КЛИНИКА: клиника
серповидно-клеточной анемии напоминает
клинику любой другой гемолитической
анемии: желтуха, гепатоспленомегалия,
в связи с тем, что эритроцит изменяет
форму он теряет способность застревать,
поэтому возникает гематурия, параличи
и парезы, рвота, понос, выраженные боли.
В клиническом
анализе крови обнаруживают ретикулоцитоз
до 200 промилле, лейкоцитоз, нейтрофилез
со сдвигом влево, иногда лихорадочные
состояния. Часть детей проявляет жалобы
вне криза на утомляемость, снижение
аппетита.
Метгемоглобинемия.
Среди причин выделяют идиопатические
(развиваются под влиянием непонятных
причин, но чаще считается что это связано
со злоупотреблением в питании пищей
богатой нитратами и нитритами. Нитриты
и нитраты усугубляют переход метгемоглобина
в гемоглобин и как следствие в крови
увеличивается содержание метгемоглобина
(более 1-2%), а метгемоглобин прочно
связывает кислород и в тканях не
диссоциирует что и вызывает гипоксию
тканей. Наследственные формы
метгемоглобинемия обусловленны
недостатком восстанавливающих систем.
При таких формах уже в периоде
новорожденности наблюдается выраженный
цианоз, сердечная и дыхательная
недостаточность, гепатомегалия.
Лечение:
метиленовый синий
с глюкозой (хромосмон)витамин С длительно
(во время криза и длительно во время
ремиссии)оксигенотерапия
на высоте криза
Источник
Среди всех болезней крови особое место занимает гемолитическая анемия. Согласно данным статистики, эта патология регистрируется у 11,5% детей по всему миру, при этом мальчики страдают чаще девочек. Особенностью недуга является многообразие факторов, которые могут вызывать его развитие: болезнь носит как врожденный, так и приобретенный характер. Гемолитическая анемия у детей протекает довольно тяжело и может привести к крайне неблагоприятным последствиям для растущего организма. Каким же образом осуществляется лечение болезни?
Гемолитическая анемия: определение и причины возникновения
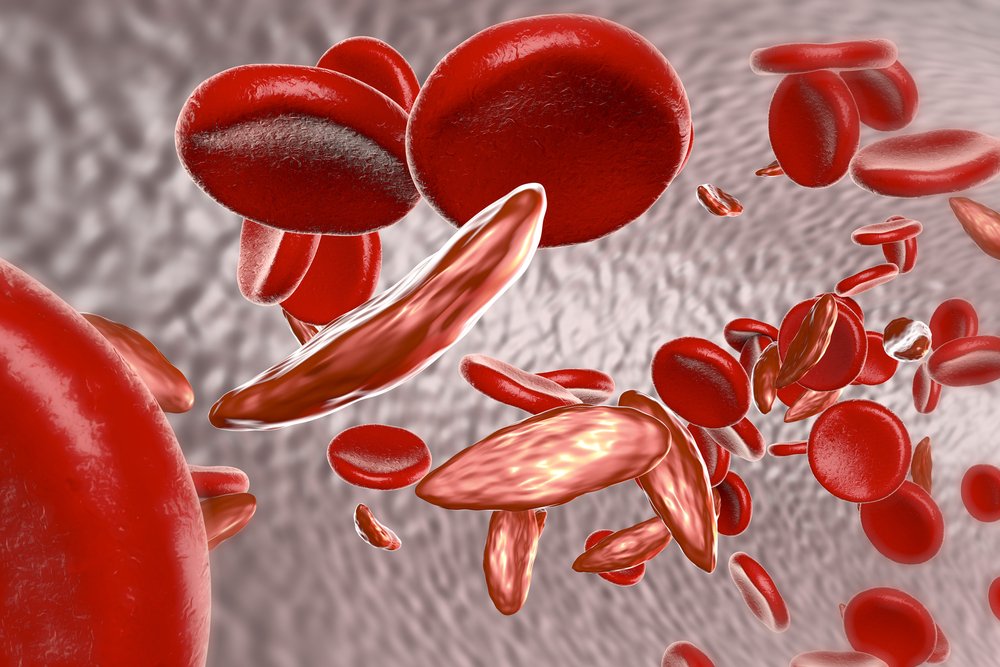
Гемолитическая анемия представляет собой заболевание, в основе которого лежит укорочение продолжительности жизни красных клеток крови (эритроцитов), а также формирование гемолиза. Этиология и патогенез врожденных и приобретенных форм болезни отличаются. Для наследственной анемии характерно наличие дефектов в строении эритроцитов, которые запрограммированы на генетическом уровне. Они могут наследоваться как по аутосомно-доминантному, аутосомно-рецессивному и сцепленному с полом типу.
Приобретенная гемолитическая анемия у детей развивается на фоне воздействия на нормальные эритроциты повреждающих факторов. К ним относят:
- паразитарные инвазии;
- отравление соединениями мышьяка, тяжелых металлов, уксусной кислотой, алкоголем и ядом грибов;
- укус ядовитой змеи;
- прием определенных лекарственных препаратов (против малярии, сульфаниламидов, некоторых анальгетиков, производных нитрофурана);
- ДВС-синдром;
- тяжелые физические нагрузки (длительная ходьба, перенос тяжестей);
- операции по протезированию клапанов сердца или сосудов;
- проведение гипербарической оксигенации;
- сепсис или инфекционно-токсический шок;
- малярию;
- гиперспленизм.
В основе патогенеза наследственных форм заболевания лежит внесосудистый гемолиз (разрушение красных кровяных клеток в ретикулоэндотелиальной системе). Высвобождаемый в ходе этого процесса гем распадается до непрямого билирубина, большое количество которого не может утилизироваться организмом. Приобретенная анемия характеризуется развитием внутрисосудистого гемолиза: эритроциты начинают распадаться прямо в кровотоке, в результате чего накапливается избыток гемоглобина.
Основные признаки анемии
Клинические проявления, наблюдаемые как при внутрисосудистом, так и при внесосудистом гемолизе, имеют общие черты. Приобретенная анемияхарактеризуется преимущественно быстрым развитием основных симптомов. Наследственные формы болезни имеют кризовое течение, а для возникновения криза необходимо воздействие триггера. В его роли могут выступать перенесенные ОРВИ или грипп, переохлаждение, стресс, употребление токсичных средств. Первые признаки анемии включают появление нарастающей слабости, лихорадки и головной боли, диспепсических расстройств. С течением времени проявляется билирубиновая интоксикация: желтушность кожи и слизистых оболочек, боль и тяжесть в области правого подреберья и в верхних отделах живота, изменение цвета мочи (от розоватого до почти черного). Кожа маленького пациента становится бледной, отмечаются нарушения в работе сердца. В тяжелых случаях резко уменьшается количество выделяемой мочи (вплоть до полного ее отсутствия).
Признаки анемии наследственного характера включают стигмы дизэмбриогенеза. Среди них чаще всего наблюдаются деформации черепа и переносицы, зубов, «готическое» высокое небо, гиперхромия радужной оболочки глаз, аномалии прикуса, полидактилия.
Источник
Гемолитические анемии – это группа заболеваний, которые объединены одним общим признаком, а именно, укороченным циклом жизни эритроцитов. В ходе гибели красных кровяных телец происходит потеря клетками гемоглобина. Он, оказавшись в свободном состоянии, тоже подвергается разрушению. Этот процесс носит название гемолиза. Гемолиз является основной гемолитической анемии. Это единственное, что объединяет два этих патологических процесса, этиология и патогенез гемолиза и гемолитической анемии различаются. Это же касается их симптомов и прогноза.
«Гемолитическая анемия – что это простыми словами?» – вот один из частых вопросов, которые задают пациенты врачу, впервые столкнувшись с подобным диагнозом. Это не удивительно, ведь патология встречается редко, не более, чем у 1% населения всего мира. Однако в структуре остальных видов анемий, гемолитические анемии занимают 11%. Итак, гемолитическая анемия, говоря простыми словами, – это болезнь эритроцитов (красных кровяных телец), которые в результате этой болезни разрушаются и высвобождают в кровь большое количество непрямого билирубина.
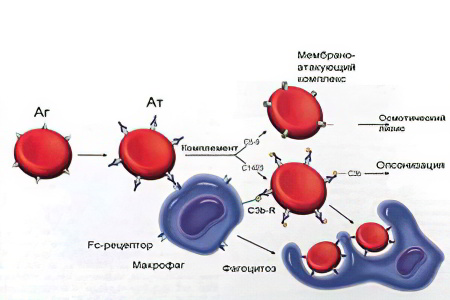
На картинке ниже изображен гемолиз эритроцита:

Содержание:
- Гемолитическая анемия – что это?
- Классификация гемолитической анемии
- Гемолитическая анемия, передающаяся по наследству
- Аутоиммунная гемолитическая анемия
Гемолитическая анемия – что это?
Продолжительность жизни эритроцитов у здорового человека составляет от 80 дней до 4 месяцев. Если у него развивается гемолитическая анемия, то максимальный срок жизни красных кровяных телец сокращается до 50 дней. При тяжелом течении заболевания, этот период вовсе составляет 14 дней.
Гемолиз – это процесс, который означается массовую раннюю гибель эритроцитов. Он не является нормой для человека.
Гемолиз может протекать внутри клеток органов и тканей, то есть вне сосудистого русла. Страдает в первую очередь, печень, селезенка, красный костный мозг. Также гемолиз может стартовать внеклеточно, внутри сосудистого русла. Еще этот процесс называют интраваскулярным гемолизом.
Естественно, что досрочная гибель эритроцитов не может протекать бессимптомно. Признаки болезни легко определить как во время осмотра пациента, так и с помощью лабораторных тестов.
Гемолитическая анемия с внутриклеточным гемолизом
Разрушение эритроцитов вне сосудистого русла осуществляется преимущественно в селезенке. Они гибнут, так как на них оказывают воздействие мононуклеарные фагоциты (макрофаги). Обратить внимание на то, что с организмом не все в порядке может сам человек. Ведь его кожные покровы и испражнения меняют цвет. Обращение к доктору позволит подтвердить диагноз.
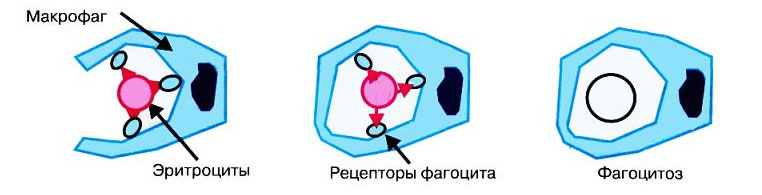
Итак, симптомы, которые указывают на внутриклеточный гемолиз при анемии:
Кожные покровы и слизистые оболочки становятся желтого цвета. Интенсивность окраса зависит от массивности разрушения эритроцитов. В крови будет заметно значительное повышение уровня свободного билирубина.
Так как уровень билирубина отличается патологическим ростом, печень направляет усилия на его нейтрализацию. Это приводит к тому, что желчь окрашивается в яркий насыщенный цвет. Уровень желчных пигментов в ней повышается, что влечет за собой высокую вероятность появления камней в желчном пузыре.
Высококонцентрированная желчь попадает в кишечник, что приводит к увеличению уровня уробилиногена и стеркобилина. В результате, кал приобретает очень темный цвет.
Моча темнеет по причине повышения в ней концентрации уробилина.
В крови снижается уровень эритроцитов. Красный костный мозг пытается перекрыть потребности организма и начинает с удвоенной силой синтезировать молодые эритроциты, которые называются ретикулоцитами. Это приводит к тому, что их уровень в крови повышается.
Гемолитическая анемия с внутрисосудистым гемолизом
Если эритроциты начинают разрушаться в кровеносных сосудах, то это выражается следующими симптомами:
Повышается уровень гемоглобина в крови, он высвобождается из разрушенных эритроцитов.
В крови гемоглобин может оставаться в неизменном виде или в форме гемосидерина. Из крови он попадает в мочу, придавая ей нехарактерный цвет: черный, бурый или красный.
Часть гемоглобина, который распадается, не выводится с мочой, он сохраняется в организме. Этот пигмент, содержащий железо, накапливается в костном мозге и во внутренних органах.
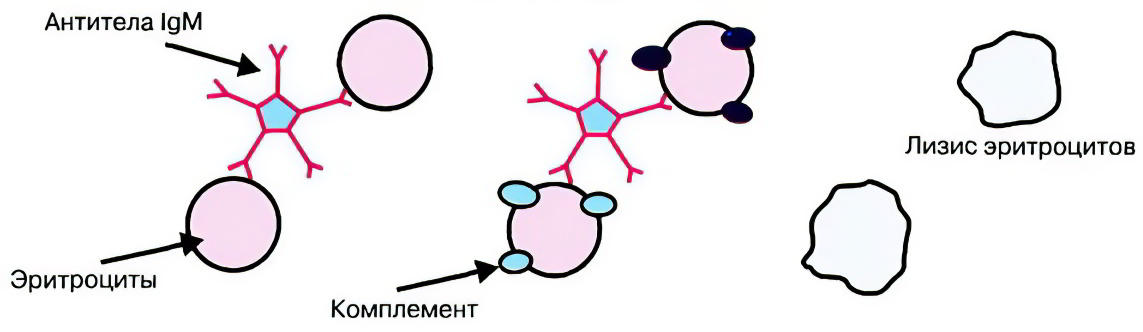
Ранее существовала классификация гемолитической анемии лишь по месту разрушения эритроцитов. То есть, выделяли внутрисосудистую и внутриклеточную анемию. Современная медицина рассматривает гемолитическую анемию несколько с иной точки зрения.
Классификация гемолитической анемии
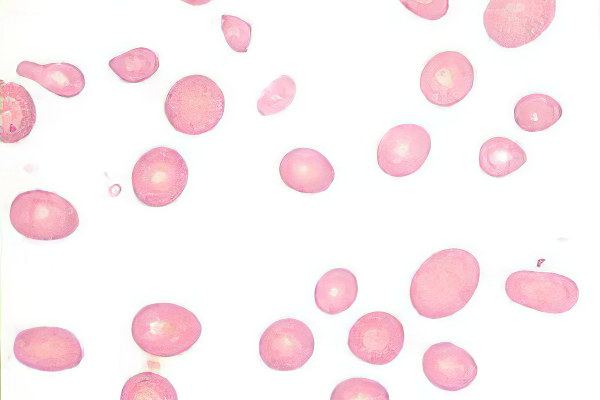
В зависимости от того, какова этиология и патогенез гемолитической анемии, различают следующие ее разновидности:
Гемолитические анемии, полученные по наследству. Они, в свою очередь, делятся на: мембранопатии (микросфероцитоз и овалоцитоз), гемоглобинопатии (серповидно-клеточная анемия и талассемия) и на анемии, обусловленные дефектами ферментов с дефицитом Г-6-ФДС.
Приобретенные в течение жизни гемолитические анемии разграничивают в зависимости от того, по причине влияния какого патологического фактора они развились. Так, к разрушению эритроцитов могут приводить воздействие на них антител, ядовитые соединения, их механические повреждения.
Чаще остальных, у людей развиваются гемолитические анемии, обусловленные аутоиммунными процессами в организме.
Итак, приобретенные в течение жизни гемолитические анемии имеют ряд различий, а именно:
Анемии, которые манифестируют на фоне воздействия антиэритроцитарных антител на эритроциты (аутоиммунная гемолитическая анемия). Также сюда относится гемолитическая болезнь новорожденных, которая манифестирует при попадании в организм ребенка изоантител.
Анемии, которые развиваются при соматических мутациях, которые нарушают мембрану эритроцитов. Ярким примером такой анемии является пароксизмальная холодовая ночная гемоглобинурия.
Анемия, развивающаяся по причине воздействия на организм человека различными химическими соединениями. Опасность в этом плане представляют яды, соли тяжелых металлов, органические кислоты.
Нехватка витамина Е может приводить к развитию гемолитической анемии.
Гемолитическая анемия может выступать в качестве симптома болотной лихорадки. Приводят к ней паразитарная болезнь – малярия, которой человек заражается из-за проникновения в кровь малярийного плазмодия. Происходит это при укусе инфицированного комара.
Гемолитическая анемия, передающаяся по наследству
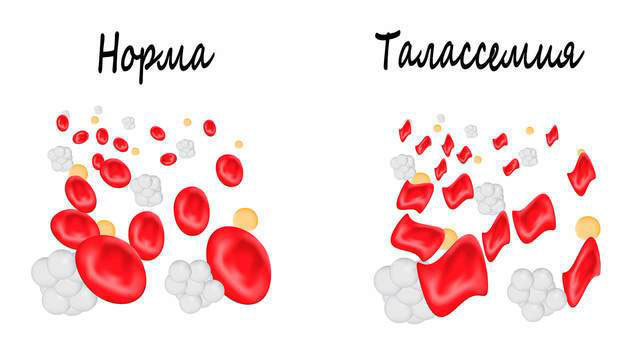
Талассемия у ребенка
Талассемия – это анемия, которая основывается на врожденном дефекте транспортной РНК или гена-регулятора. Также нарушается скорость выработки одного из цепей глобина – альфа, бета или гамма. Все это, в совокупности, приводит к развитию талассемии. Чаще остальных у людей встречается нарушение в продукции бета-цепей, поэтому выставленный диагноз звучит преимущественно, как бета-талассемия. Концентрация нормального гемоглобина при этом снижается, а концентрация аномального гемоглобина повышается (HbF и HbA2).
Эритроциты, которые являются транспортировщиками видоизмененного аномального гемоглобина, имеют очень тонкие стенки, они нежные и быстро распадаются. Часто они не в состоянии проникнуть в капилляры, так как их стенка оказывается слишком тонкой. Как итог, у человека развиваются симптомы талассемии.
Есть два варианта течения болезни:
Гомозиготная форма или болезнь Кули, которая развивается в детском возрасте.
Гетерозиготная форма или малая талассемия. Заболевание чаще всего обнаруживают случайно, во время проведения анализа крови. Диагностируется нарушение во взрослом возрасте.
Малая талассемия может вовсе себя не проявлять, поэтому человек иногда даже не подозревает об имеющихся нарушениях в его организме. Течение патологии легкое. Большая талассемия имеет тяжелое течение, развивается она у детей первого года жизни, дает множественные осложнения.
На болезнь Кули будут указывать следующие симптомы:
Бледная кожа, ее желтый окрас, который может быть весьма интенсивным.
Слабость, утомляемость и вялость.
Увеличение селезенки в размерах, что в детском возрасте особенно заметно. Также в размерах может увеличиваться печень.
Уровень эритроцитов в крови может сохраняться в норме, а уровень гемоглобина понижается.
Ребенок будет несколько отставать в развитии, такие дети позже начинают ползать, у них нарушен аппетит, ребенок плохо ходит.
Иногда болезнь Кули можно спутать с гепатитом. Чтобы выставить дифференциальный диагноз, необходимо изучить семейный анамнез, а также обратить внимание на такой показатель крови, как билирубин. При болезни Кули уровень свободного билирубина, а также уровень фракций билирубина HbF и HbA2 будет повышен. Кроме того, в крови увеличивается концентрация ретикулоцитов, а в моче появляется уробилин.
Терапия сводится к реализации следующих шагов:
Переливание эритроцитарной массы, при условии, если уровень гемоглобина значительно снижается.
Прохождение курса десфералотерапии, что позволяет не дать развиться гемосидерозу.
Удаление селезенки.
Прием фолиевой кислоты.
Пересадка костного мозга.
Ферротерапию не назначают при талассемии.
Болезнь Минковского-Шоффара
Болезнь Минковского-Шоффара (микросфероцитарная мембранопатия) передается по аутосомно-доминантному типу. При этом у больного имеется врожденный дефект оболочек эритроцитов, при котором они приобретают сферическую форму. В то время как нормальные здоровые эритроциты имеют форму диска. Это дает им возможность проникать через самые узкие проходы капиллярной сети. Эритроциты, имеющие сферическую форму, протиснуться через мелкие сосуды не могут, а при попытке сделать это, они разрушаются. Более того, сферические эритроциты пропускают внутрь себя большее количество ионов натрия, чем это необходимо. В результате, красные кровяные тельца тратят максимальное количество энергии, что также сокращает продолжительность их жизни.
Манифестировать патология может в любом возрасте, но чем младше ребенок, тем тяжелее будет ее течение. Особенно опасна болезнь Минковского-Шоффара в период новорожденности.
Гемолитический синдром является главным симптомом болезни Минковского-Шоффара. Развиваться он может без видимых на то причин, либо на фоне повышенных нагрузок, после полученных травм, либо после выраженного переохлаждения организма. Патология входит в фазу обострения, а затем сменяется периодом затишья. Кроме того, заболевание приводит к таким аномалиям развития, как: башенный череп, заячья губа, дефекты внутренних органов, пороки сердца.
Иные симптомы наследственного микросфероцитоза:
Выраженная желтизна кожных покровов. Если у больного развивается острая гемолитическая анемия, то не заметить изменение цвета кожи будет просто невозможно.
Необъяснимая слабость.
Высокая температура тела, которая достигает пиковых значений во время острой фазы.
Боли в мышцах, боли в правом подреберье, в животе.
Тахикардия, падение уровня артериального давления, шумы в сердце.
Увеличение селезенки в размерах.
Потемнение урины и каловых масс.
Если при первом осмотре больного врач может спутать анемию с вирусным гепатитом, то результаты лабораторных тестов этот диагноз опровергнут.
Проведенный общий анализ крови обнаружит снижение уровня гемоглобина и эритроцитов в крови. Причем большинство красных кровяных телец будут иметь форму сферы, а их размеры уменьшаются.
Кроме того повышается уровень ретикулоцитов, растет аутогемолиз, билирубина крови в крови становится больше, а осмотическая резистентность эритроцитов снижается. В анализе кала будет превышен уровень стеркобилина, а в анализе мочи – уровень уробилина.
Если заболевание протекает тяжело, то больному переливают эритроцитарную массу. Витамины группы В и препараты железа при этой разновидности анемии не назначают, так как их эффективность будет нулевой. Чтобы улучшить состояние больного требуется удаление селезенки, но полностью решить проблему эта операция не позволяет.
Иные наследственные причины
Безусловно, кроме двух описанных болезней, существуют и иные наследственные гемолитические анемии. Встречаются они достаточно редко.
К таким заболеваниям относят:
Серповидоклеточная анемия. Это заболевание имеет схожесть с талассемией, но при кризе серповидоклеточной анемии происходит массивное разрушение эритроцитов. Гемолиз также будет достаточно интенсивным. В детском возрасте этот вид анемии может быть спровоцирован инфекционными заболеваниями. Анемия сопряжена с риском таких осложнений, как: отек и инфаркт легкого, паралич, цирроз печени, кардиомегалия. Во взрослом возрасте кризы наблюдаются реже, но вероятность возникновения тяжелых последствий сохраняется.
Овалоцитоз. Это наследственное заболевание схоже с микросфероцитозом в плане развития симптомов анемии. Однако эритроциты при овалоцитозе имеют овальную форму.
Дефицит активности Г-6-ФДГ – это наследственное заболевание, которое базируется на нарушении выработки эритроцитов. Течение патологии может быть самым разнообразным. Иногда симптомы анемии выражены едва заметно, а иногда болезнь провоцирует тяжелейшие осложнения. Развивается она как у младенцев, так и у взрослых людей. Чем меньше ребенок, тем тяжелее будут нарушения со стороны нервной системы. Кризы чаще всего развиваются на фоне приема лекарственных препаратов, при беременности, после или во время инфекционных заболеваний, при попадании в организм аллергенов. Если вовремя не диагностировать такой криз, то возможно развитие ДВС-синдрома или острой почечной недостаточности, что может закончиться летальным исходом.
Видео: лекция по гемолитическим анемиям:
Аутоиммунная гемолитическая анемия

АИГА или аутоиммунная гемолитическая анемия – это патология, которая развивается на фоне продукции антител на антигены эритроцитов. По какой-то причине иммунная система воспринимает собственные красные кровяные тельца за вредоносных агентов и начинает атаковать их.
Существует 2 вида АИГА:
Симптоматическая анемия, которая манифестирует по причине иных заболеваний, например, на фоне гепатита, системной красной волчанки, ревматоидного артрита и пр.
Идиопатическая анемия, которая может быть спровоцирована самыми разнообразными причинами, но установить, какими именно, чаще всего не удается. Это могут быть перенесенные травмы, роды, инфекции, прием лекарственных средств и пр. Анемия развивается по причине того, что на эритроцитах оседают гаптены, но какой из них вызвал подобную реакцию, выяснить не представляется возможным.
Часто АИГА возникает после аборта, после пищевого отравления, либо после приема препаратов, которые не назначал доктор. В этом плане очень опасно самолечение.
Развивается аутоиммунная гемолитическая анемия согласно следующей схеме:
Антигенная структура красных кровяных телец изменяется из-за воздействия на нее патологических факторов. Это могут быть аллергены, бактерии, вирусы, лекарственные вещества.
На измененные эритроциты организм начинает направлять собственные антитела, с целью их уничтожения. Из поврежденных эритроцитов высвобожд?
