Гемолитическая анемия у грудного


Гемолитические анемии у детей – это группа разных по патогенезу заболеваний, главным признаком которых является уменьшение продолжительности жизни эритроцитов, развитие их гемолиза. Клиническая картина имеет общие симптомы: возникновение желтухи, спленомегалии, реже гепатомегалии, тёмное окрашивание мочи. Для лабораторных исследований характерно снижение гемоглобина, ретикулоцитоз, повышение уровня билирубина (в основном за счет непрямой фракции), повышение ЛДГ, уробилиногена мочи. Метод лечения зависит от этиологии анемии: возможна медикаментозная терапия, проведение гемотрансфузий, спленэктомия при гиперспленизме.
Общие сведения
Гемолитические анемии – это эритроцитопатии, при которых имеет место стойкое или массированное преобладание разрушения эритроцитов над их образованием. Среди всех анемий у детей встречаются в 11,5% случаев, в 5,3% ‒ от общего числа заболеваний крови. В числе больных незначительно преобладают лица мужского пола. Чаще диагностируются наследственные формы (76,6%) и особенно – наследственная сфероцитарная гемолитическая анемия (56,4%). Некоторые формы связывают с этнической принадлежностью: талассемия характерна для азиатов, жителей Кавказский республик, побережья Средиземного моря; серповидноклеточная анемия – для лиц негроидной расы, дефицит Г-6-ФД – для представителей еврейской национальности. Гемолитическая болезнь плода на территории РФ встречается у 0,6% новорожденных.
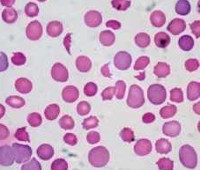
Гемолитическая анемия у детей
Причины
Этиология у наследственных и приобретенных гемолитических анемий различна. При наследственных анемиях патологии в строении эритроцитов запрограммированы на генетическом уровне: известно 16 вариантов с аутосомно-доминантным типом наследования, 29 – с рецессивным, 7 разновидностей – с Х-сцепленным. Все причины, которые приводят к гемолизу, разделяются на внеклеточные и внутриклеточные.
Внеклеточные причины типичны для анемий приобретенного характера. В этом случае эритроциты дефектов не имеют, а разрушаются под воздействием внешних факторов: ретикулоэндотелиальной гиперактивности (гиперспленизм), механических и химических нарушений целостности эритроцитов, иммунологических отклонений (под воздействием антител), паразитарной инвазии, витаминодефицита, некоторых инфекций. Внутриклеточные причины гемолиза – это нарушение структуры и функций эритроцитов, такие как дефекты эритроцитарного метаболизма, строения гемоглобина, мембран клеток.
Патогенез
В патогенезе наследственных гемолитические анемии главную роль играет внесосудистый гемолиз – разрушение эритроцитов происходит в клетках ретикулоэндотелиальной системы. Высвобождаемый гем распадается до несвязанного билирубина. В печени такое количество билирубина не может полностью связаться с глюкуроновой кислотой, развивается гипербилирубинемия. Клинически проявляется нарастанием желтухи, формированием у детей в раннем возрасте камней желчного пузыря, содержащих билирубинат кальция. В кишечнике билирубин метаболизируется в уробилин, избыток которого окрашивает мочу в темный цвет. Гиперактивность селезенки приводит к увеличению ее размеров с развитием гиперспленизма.
Внутрисосудистый гемолиз возникает при приобретенных гемолитических анемиях. Происходит распад эритроцитов в кровотоке, высвободившееся количество гемоглобина не связывается полностью с гаптоглобином в плазме, вследствие чего развивается гемоглобинурия. Избыток гемосидерина, который образуется в селезенке, почках, печени, способствует развитию гемосидероза данных органов и нарушению их функции. Компенсаторное усиление эритропоэза вызывает ретикулоцитоз. Гиперплазия костного мозга ведет к деформации черепа и скелета у детей.
Классификация
Общепринятая классификация гемолитических анемии у детей предложена Идельсоном Л.И. в 1975 году. Согласно ей выделяются две основные группы: наследственные и приобретенные, в каждой из которых обозначаются этиопатогенетические формы. Наследственные анемии классифицируются по локализации генетической аномалии, которая приводит к неполноценности эритроцитов. К ним относятся:
- Мембранопатии. Гемолитические анемии связаны с дефектами белковых и липидных комплексов мембран эритроцитов: врожденная эритропоэтическая порфирия, наследственные эллиптоцитоз и сфероцитоз – болезнь Минковского-Шоффара.
- Ферментопатии. Гемолиз обусловлен дефицитом эритроцитарных ферментов, которые обеспечивают пентозо-фосфатный цикл, гликолиз, синтез АТФ и порфиринов, обмен нуклеотидов и глютатиона.
- Гемоглобинопатии. Патологические состояния, вызванные структурными нарушениями гемоглобина и изменением синтеза его цепей: талассемия, серповидноклеточная анемия, эритропорфирия.
Приобретенные гемолитические анемии связаны с влиянием различных факторов, которые способствуют гемолизу в сосудистом русле и в органах ретикулоэндотелиальной системы. Среди них выделяют:
- Иммунные формы. Причиной гибели эритроцитов является выработка к ним антител. При изоиммунном варианте в организм проникают антиэритроцитарные антитела (гемолитическая болезнь новорожденных) или попадают красные кровяные клетки, к которым у больного есть сенсибилизация (посттрансфузионные анемии). Для гетероиммунных форм характерна фиксация на эритроцитах медикаментозных препаратов (пенициллины, сульфаниламиды, хинидин) или вирусов, что делает их антигеном. Аутоиммунные анемии вызваны образованием антител к собственным нормальным эритроцитам при онкологических заболеваниях, лимфолейкозе, миеломной болезни, системной красной волчанке, а также выработкой тепловых и холодовых антител.
- Механические формы. Гемолиз вызван механическим разрушением эритроцитов. Прямое повреждение возможно искусственными сердечными клапанами, паразитарной инвазией (малярийный плазмодий, токсоплазма), бактериальными токсинами (β-гемолитический стрептококк, менингококк), ядами змей, насекомых. При маршевой гемоглобинурии и анемии спортсменов после длительной интенсивной нагрузки гемолиз происходит в капиллярах нижних конечностей. Гиперспленизм является причиной разрушения нормальных эритроцитов в селезенке.
Симптомы
Клиническая картина, развивающаяся при разных типах гемолиза, имеет общие черты. Для приобретенных гемолитических анемий характерно острое нарастание симптоматики. Большинство наследственных анемий протекает хронически с периодическими гемолитическими кризами. Для развития криза необходимо воздействие триггера: переохлаждения, употребления токсичных препаратов, инфекционного заболевания. Первыми симптомами являются общая слабость, лихорадка, диспепсические расстройства, головная боль. В дальнейшем нарастают признаки билирубиновой интоксикации: иктеричность слизистых оболочек и желтушность кожи; появляются тяжесть, дискомфорт в верхних отделах живота из-за гепато- и спленомегалии, потемнение мочи – от розового до почти черного цвета. На фоне анемизации нарастает бледность с восковидным оттенком, появляются ощущения сердцебиения и перебоев в работе сердца. В тяжелых случаях развивается олигурия (уменьшение количества выделяемой мочи) и анурия, вплоть до шока.
Для наследственных форм характерно выявление стигм дизэмбриогенеза: челюстных и зубных деформаций, гиперхромии радужки, «башенного» черепа, западения переносицы, «готического» нёба; в анамнезе есть указания на гемолитические состояния у родственников, отягощена наследственность по желчнокаменной болезни. Клиническая картина изоиммунных анемий при конфликте «мать-плод» зависит от причины конфликта (резус-фактор, группа крови и другие). Высокий титр антител и их непосредственное влияние на плод на 20-29 неделе гестации приводят к водянке плода, попадание к плоду антител антенатально (после 29 недели) или в момент родов – к развитию гемолитической болезни.
Осложнения
При разных гемолитических анемиях возможны типичные только для них осложнения. Новорожденные с тяжелой гипербилирубинемией, вызванной наследственными формами, угрожаемы по развитию ядерной желтухи. К трем-четырем годам есть риск возникновения холестаза, хронического гепатита, цирроза печени. Большое количество гемотрансфузий у лиц с тяжелым течением способствует гемосидерозу селезенки, костного мозга, печени. Инфицирование парвовирусом В19 больных талассемией, серповидно-клеточной анемией ведет к фатальным последствиям – развитию арегенераторного криза. Для всех гемолитических состояний грозными осложнениями являются диссеминированное внутрисосудистое свертывание, острая сердечная и почечная недостаточность, анемическая кома.
Диагностика
Диагностика гемолитических анемий в педиатрии имеет некоторые особенности. После 12 месяцев в крови ребенка исчезают черты, характерные для неонатального типа кроветворения: макроцитоз, фетальный гемоглобин, пониженная минимальная осмотическая стойкость эритроцитов, нестабильность уровня ретикулоцитов. Поэтому точное типирование гемолитической анемии возможно только после этого возраста. В диагностике принимают участие педиатр и детский гематолог. В план обследования должны быть включены:
- Сбор анамнеза и общий осмотр. Выясняется этническая принадлежность, наличие у родственников гемолитических анемий, желчнокаменной болезни, история беременности и родов матери, группа крови, резус-фактор родителей. Педиатр осматривает ребенка на предмет выявления желтухи, типичной бледности, стигм дизэмбриогенеза; проводит пальпацию живота для выявления гепато-, спленомегалии, аускультацию сердца с целью выслушивания систолического шума на верхушке сердца, учащения сердцебиения.
- Клинические анализы. Общий анализ крови проводится с определением морфологии эритроцитов, лейкоцитов и тромбоцитов. При исследовании выявляются снижение гемоглобина, атипичные формы эритроцитов (при мембранопатиях и гемоглобинопатиях), наличие ретикулоцитов (как признака напряжения эритропоэза), тельца Гейнца-Эрлиха (при дефиците Г6ФД), повышение СОЭ. В общем анализе мочи отмечается повышение уробилина, гемоглобинурия.
- Биохимия крови. Для биохимического анализа типичны гипербилирубинемия, повышение ЛДГ, при внутрисосудистом гемолизе – гипергемоглобинемия, гипогаптоглобинемия. Прямая проба Кумбса (прямой антиглобулиновый тест) положительна при наличии аутоантител к поверхности эритроцитов, характерных для иммунных гемолитических анемий. Но при массивном гемолизе, а также при холодовых и гемолизиновых формах АИГА, вызванных IgА или IgM- аутоантителами, проба может быть отрицательной.
- Инструментальные методы. УЗИ либо КТ органов брюшной полости с высокой точностью определяют увеличения размер печени, селезенки, их структуру, состояние желчевыводящей системы. Трепанобиопсия костного мозга проводится с целью определения типа эритропоэза (нормо-, мегало- или сидеробластный), а также исключения патологии со стороны костного мозга (апластическая анемия, лейкоз, метастатическое поражение при злокачественных образованиях).
Специфические методы исследования. Определение длительности жизни эритроцитов может проводиться методами дифференциальной агглютинации, продукции угарного газа, проточной цитометрией (клеточное биотинилирование и др.), прямыми радиоизотопическими исследованиями. Генетические исследования и определение мутаций уточняют причины наследственного гемолиза.
Лечение
Лечение гемолитической анемии проводится в стационарных условиях, под наблюдением педиатра, гематолога, при переливаниях крови – трансфузиолога. Лечебный подход зависит от тяжести состояния пациента, периода заболевания (гемолитический криз или ремиссия), причины возникновения гемолиза. Методы терапии можно объединить в следующие группы:
- Медикаментозная терапия. Назначается как этиотропно, так и симптоматически. При увеличении селезенки и гепатомегалии применяют глюкокортикоидные гормоны. Аутоиммунные анемии требуют назначения цитостатиков, эритропоэтина. При дефиците фолатов назначают цианокобаламин и фолиевую кислоту. Гемолитический криз требует инфузионной терапии, снятия симптомов интоксикации. Для выведения избытка железа больным проводятся курсы хелаторной терапии (десферал). Во многих случаях с профилактической целью используются желчегонные средства.
- Гемотрансфузии. Переливание компонентов крови проводят в стационарных условиях при выраженной анемии по жизненным показаниям. Трансфузия эритроцитарной массы осуществляется строго по индивидуальному подбору, предпочтительно использовать отмытые и размороженные эритроциты. Длительная гемотрансфузионная терапия может осложниться избыточным отложением железа в тканях.
- Хирургическое лечение. Спленэктомия – хирургическое удаление селезенки – используется при спленомегалии, если лекарственная терапия не имеет эффекта. Метод особенно эффективен при гиперспленизме, когда секвестрация эритроцитов происходит в селезенке. При гемолитических анемиях часто развивается холелитиаз, который требует оперативного удаления желчного пузыря (холецистэктомии) или экстракции конкремента из желчных путей.
Прогноз и профилактика
Прогноз при гемолитических анемиях у детей зависит от этиологического фактора. Приобретенные формы и большинство наследственных имеют благоприятный исход при своевременно начатом лечении и соблюдении мер профилактики. В качестве системы питания используется диета №5 по Певзнеру, предназначенная для снижения нагрузки на билиарный тракт. Необходим охранительный режим: избегание перегрева и переохлаждений; исключение контактов с инфекционными больными; ознакомление со списком препаратов и веществ, которые могут вызвать гемолиз (хинин, сульфаниламиды, левомицетин, аспирин, нитрофураны и прочие); определение показаний и строгих противопоказаний к вакцинации (при дефиците глюкозо-6фосватдегидрогеназы, аутоиммунных анемиях иммунизация запрещена, при сфероцитозе – рекомендована).
Авторы: Березовская Е.П.
опубликовано 16/06/2015 14:23 в рубриках Беременность, Роды и роддом, новорожденный,Анализы и обследования, Болезни, врачи, лечение и лекарства, Врожденные и наследственные болезни, Женское здоровье
Вот уже пятнадцать лет мы живем не просто в новом столетии, а в новом тысячелетии. Вот уже двадцать лет мы пользуемся компьютерами и интернетом повсеместно. Казалось бы, что с прогрессом техники у людей есть колоссальные возможности обмена прогрессивной информацией, знаниями и передовым опытом. Логически напрашивается вывод, что современное поколение людей должно совершать меньше ошибок, пользоваться меньшим количеством псевдотеорий и ложной информации, не руководствоваться предрассудками и мифами, идти в ногу с достижениями науки, а заодно и прогрессом медицины. Но реальная картина почти противоположная: ложная, неправдивая информация, часто поданная «под соусом» запугивания и обмана, распространяется и принимается людьми быстрее и проще, чем правдивая и полезная.
Самое худшее, что сейчас наблюдается в медицине – это подача многих состояний, в том числе вполне нормальных, и некоторых диагнозов как чего-то страшного и опасного, угрожающего жизни человека, требующего агрессивного и объемного лечения незамедлительно. Акушерство здесь не исключение. Наоборот, за последние годы эта отрасль медицины переросла в ряде стран в некую машину умышленного нанесения вреда беременной женщине и ее неродившемуся ребенку.
Понятие «коммерческий диагноз», введенное мною в обиход десять лет тому назад, уже не отрицается многими людьми и даже используется ими в повседневной жизни, разговорах и обсуждениях ситуации в системе здравоохранения. Об акушерской агрессии начали говорить и писать как врачи, так и люди других специальностей. Тем не менее количество вымышленных диагнозов, которые не существуют в большинстве стран мира, поражает не только отсталостью, но и отсутствием логического анализа ситуации, признаков, результатов обследования при их постановке (точнее выдумывании).
Очередная порция писем моих виртуальных пациентов вынудила меня «взяться за перо» и обсудить самые распространенные, но не существующие нигде за пределами постсоветского пространства диагнозы.
НЕСОВМЕСТИМОСТЬ СУПРУГОВ
Обычно такой диагноз звучит при:
- неудачном планировании беременности и бесплодии;
- потере беременности, даже первой или одной;
- спонтанных привычных выкидышах;
- в исключительно «поразительных случаях» при наличии одного ребенка или нескольких здоровых детей.
Если вообще говорить о какой-то «несовместимости супругов», то речь может идти только о несовместимости психологической или же по сексуальным темпераментам, но никакой другой «несовместимости» не существует.
Аллергическая реакция на сперму – чрезвычайно редкое явление среди людей, но в диагнозе будет звучать слово аллергия, а не «несовместимость».
Если семейная пара не может зачать потомство, это может быть бесплодие, которое требует правильной диагностики. Есть разные виды бесплодия или факторы бесплодия, а значит, будет разный подход в обследовании семейной пары и лечении.
Очень модное коммерческое тестирование на HLA (человеческий лейкоцитарный антиген) в мире прогрессивной медицины используется при трансплантации органов и тканей, для диагностики ряда аутоиммунных заболеваний, подтверждения отцовства и контроля эффективности лечения ряда заболеваний, но не имеет ничего общего с зачатием детей, вынашиванием беременности, а тем более с «несовместимостью супругов». «Генетическая несовместимость партнеров» – это очередная выдумка для навязывания дорогостоящего обследования и лечения.
Если у кого-то из партнеров поражены гены, то есть имеются изменения в виде мутаций, то такие изменения могут быть связаны с проблемами зачатия и вынашивания потомства, однако это не является несовместимостью. Это может быть определенный диагноз (болезнь, синдром) со стороны одного или обоих партнеров. И не всегда профессионально звучат рекомендации некоторых врачей проводить в таких случаях ЭКО, используя все тот же половой материал, или же найти сексуального партнера вне брачных отношений с целью зачатия ребенка.
Дополнительная информация:
БЕСПЛОДИЕ
Мифы в лечении бесплодия
КРОВОТЕЧЕНИЕ И БОЛЬ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ
9.2. Потеря беременности на ранних сроках
9.3. Пустое плодное яйцо
9.5. Необходим ли поиск причины раннего выкидыша?
9.8. Повторные спонтанные выкидыши
ТОКСИКОЗ
Понятие «токсикоз» появилось в советском акушерстве в начале 1990-х, когда в мире прогрессивной медицины от такого понятия уже все полностью отошли. Токсикоз означает «состояние отравления» (токсины – отрава), и логически напрашивается вывод, что это отравление беременностью, то есть эмбрион/плод отравляет тело, а значит жизнь будущей матери. А разве мать не отравляет будущего ребенка некачественной едой, водой, приемом медикаментов, курением и даже употреблением алкоголя?
На Западе очень быстро поняли абсурдность такого «диагноза» и попробовали перейти на понятие «гестоз», то есть состояние, связанное с гестацией (беременностью). Однако и от этого определения отказались тоже очень быстро, потому что чем больше развивались наука и медицина, чем быстрее проходил обмен передовой информацией и опытом, тем быстрее врачи начали понимать, что многие «странные» явления при беременности – это не заболевания, а варианты нормы, и наоборот – все осложнения беременности имеют конкретные специфические названия, которые и должны фигурировать как диагнозы.
В постсоветской медицине до сих пор совершенно нормальное явление – тошноту и рвоту в начале беременности – называют ранним токсикозом (в остальном мире это – всего лишь неприятные симптомы данного состояния), а на поздний токсикоз «списывают» отеки, которые для преимущественного большинства женщин нормальны, гипертонию беременных, преэклампсию, эклампсию и еще около десяти других осложнений беременности, представляющих собой самостоятельные диагнозы, а не всеобъемлющий мифический токсикоз.
Запомните: нет такого диагноза – токсикоз!
Дополнительная информация:
НЕПРИЯТНЫЕ СИМПТОМЫ БЕРЕМЕННОСТИ
8.4. Тошнота и рвота беременных
8.6. Отеки и судороги у беременных
ЗАБОЛЕВАНИЯ МАТЕРИ И БЕРЕМЕННОСТЬ
ТОНУС/ГИПЕРТОНУС МАТКИ
Впервые нормальные сокращения матки с началом беременности и до ее окончания родами описал английский врач Джон Брекстон Хикс в 1872 году. Ошибочно такие сокращения называют «тренировочными схватками», что неправда. В публикации этого врача речь шла о нормальных сокращениях матки в течение всей беременности, а не перед родами.
Матка – мышечный орган, поэтому точно так же, как и любые мышцы, она имеет свой режим сокращений, который зависит от многих факторов и может наблюдаться как вне беременности, так и при беременности.
Диагноз «тонус» или «гипертонус» придуман постсоветскими УЗИ-врачами и в акушерстве остального мира не существует, поэтому не требует лечения, а тем более стационарного, с применением большого количества препаратов, которые тоже давно не используются в современном акушерстве («Папаверин», «Но-шпа», «Вибуркол», витамин Е, магнезия и др.).
Дополнительная информация:
НЕПРИЯТНЫЕ СИМПТОМЫ БЕРЕМЕННОСТИ
8.2. Сокращения матки и мифы о гипертонусе
О «гипертонусе» матки
РОДЫ И ВСЕ О НИХ
17.5.1.Токолитическая (сохраняющая) терапия
УГРОЗА ПОТЕРИ БЕРЕМЕННОСТИ
Тема «угрозы прерывания беременности» поднималась уже мною не раз, тем более что она созвучна теме «сохранение беременности». В реальности же угроза для беременной исходит больше от медперсонала, чем действительно от еще кого-то или чего-то (природы), потому что именно люди запугивают, давят на психику негативными сценариями, нагнетают обстановку, вредят небезопасным лечением.
Единственный диагноз в акушерстве, который имеет в своем составе корень слова, созвучный с «угроза», – «угрожающий аборт». Ставится этот диагноз по строгим критериям, а не из-за «тонуса/гипертонуса матки», лечения не требует, потому что лечения не существует.
Все остальные виды угроз – это вымышленные диагнозы. В акушерстве принято говорить офакторах риска и определять группу или степень риска по развитию того или иного осложнения беременности (низкий риск, высокий риск). На фоне наличия разных факторов риска беременность может протекать совершенно нормально и завершиться благополучно.
Дополнительная информация:
Угроза прерывания беременности
НЕПРИЯТНЫЕ СИМПТОМЫ БЕРЕМЕННОСТИ
8.1. Боль на ранних сроках беременности
КРОВОТЕЧЕНИЕ И БОЛЬ НА РАННИХ СРОКАХ БЕРЕМЕННОСТИ
9.1. Кровотечение имплантации, ложные месячные или месячные
9.2. Потеря беременности на ранних сроках
9.3. Пустое плодное яйцо
9.4. Субхорионическая гематома и прогноз беременности
Боль в животе при беременности
Об «угрожающем выкидыше» и его лечении
Десять заповедей беременной женщины
Тайны зачатия и имплантации
РЕЗУС- И ГРУППОВОЙ КОНФЛИКТ
В современном акушерстве нет такого понятия или диагноза, как «резус-конфликт» или «групповой конфликт». Хуже всего, что таким «диагнозом» запугивают семейную пару до такой степени, что она отказывается от зачатия детей: раз категорически нельзя беременеть, значит, и не пытаемся. Наличие разных групп крови, как и разных резус-факторов, – это нормальное явление в человеческой жизни и не считается никаким конфликтом.
В современном акушерстве насчитывается более 50 маркеров крови (антигенов), на которые могут вырабатываться антитела (иммуноглобулины), и такое состояние называетсяаллоиммунизацией, или сенсибилизацией.
При беременности антитела могут вырабатываться в организме матери на антигены плода, проникать через плаценту и разрушать красные кровяные тельца плода, что приводит к его анемии и появлению гемолитической болезни плода. Если возникла гемолитическая болезнь плода, то она завершится или гибелью плода, или рождением ребенка с гемолитической болезнью новорожденного. К сожалению, в видах желтух многие врачи не разбираются, не знают современой нормы уровней билирубина, поэтому диагноз «гемолитическая болезнь новорожденного» в большинстве случаев оказывается ложным, а значит, агрессивное лечение таких детей абсолютно нецелесообразно.
Если говорить о редких действительно «кровных конфликтах», то они возникают не между мужчиной и женщиной, а между матерью и плодом. Поэтому так удивляет увлечение некоторых врачей поиском антител в крови мужчины. Также удручает факт поиска антител в крови матери после родов с целью постановки диагноза «гемолитическая болезнь новорожденного». И шокирует использование такой опасной процедуры, как плазмаферез, якобы для «чистки крови» от антител. Эта процедура перешла в разряд коммерческих, ибо дорогостоящая и приносит немалый доход тем, кто ее проводит.
Для профилактики резусной сенсибилизации у матери давно используют вакцинацию иммуноглобулинами (Д-антителами), которую проводят при отсутствии собственных антител у женщины по ходу беременности, после родов, абортов, ряда процедур. Эта профилактика не защищает текущую беременность, но позволяет предупредить гемолитическую болезнь плода и новорожденного при последующих беременностях. Однако она неэффективна для предупреждения сенсибилизации по всем остальным маркерам крови.
Дополнительная информация:
ГРУППЫ КРОВИ И БЕРЕМЕННОСТЬ
НАСЛЕДСТВЕННАЯ (ГЕНЕТИЧЕСКАЯ) ТРОМБОФИЛИЯ
В постсоветском акушерстве за последнее десятилетие появилось чрезвычайно много ставок генетиков, которые не разбираются в пренатальных генетических скринингах и в генетике в целом, и гематологов (их модно называют гемостезиологами, гемастезологами), которые не разбираются в крови и совершенно ничего не знают о нормальных изменениях состава крови, особенно системы свертывания крови у беременных.
При беременности вязкость крови повышается, несмотря на увеличение объема (плазмы) крови и понижение концентрации многих веществ. Поэтому с первых же недель беременность сопровождается гиперкоагуляционным состоянием. Оно может сохраняться в течение нескольких недель не только после родов, но и после абортов и замерших беременностей. Это не патологическое состояние, а нормальные физиологические изменения.
Д-димер, по уровню которого всем подряд беременным назначают гепарин, является производным фибриногена. Эти оба показатели повышаются с первых недель беременности, что абсолютно нормально.
Коммерчески выгодное генетическое тестирование приводит к тому, что диагнозом «тромбофилия» чрезмерно злоупотребляют, хотя известно несколько десятков заболеваний, связанных с нарушениями процесса свертывания крови. Существует несколько видов наследственных тромбофилий, которые имеют четкое название, а не просто «генетическая тромбофилия». Также есть обретенные тромбофилии, которые часто оказываются не отдельным диагнозом, а лабораторным и клиническим симптомом других заболеваний.
Наличие генов и их комбинаций не означает, что у человека есть тромбофилия (и многие другие заболевания). Это может говорить о наследственной предрасположенности, но без подтверждения клинически и лабораторно, а тем более вне состояния беременности, такие диагнозы не ставятся и назначение препаратов, разжижающих кровь, не проводится.
Постельный режим в стационарах, где беременных женщин держат неделями и даже месяцами, признан самым опасным фактором образования тромбов. Также удивляет то, что до беременности многие женщины понятия не имели о своем «генетическом заболевании», принимали гормональные контрацептивы, которые несовместимы с тромбофилией, и потом после родов дальше принимают их, забыв о страшном диагнозе. Впрочем, врачи о нем быстро забывают тоже.
Дополнительная информация:
ЗАБОЛЕВАНИЯ МАТЕРИ И БЕРЕМЕННОСТЬ
11.3.3. Тромбофилии при беременности
11.3.4. Варикозное расширение вен при беременности
11.3.5. Варикозное расширение вен вульвы и промежности
11.3.6. Тромбоз глубоких вен ног
Госпитализация значительно повышает риск тромбоэмболии
СТАРАЯ ПЛАЦЕНТА
Диагноз «старая плацента», который нередко звучит в совокупности с диагнозом «маточно-плацентарная недостаточность», породили все те же УЗИ-специалисты.
Плацента – это динамичный орган, в котором происходят закономерные изменения по ходу прогресса беременности. Поэтому смело можно сказать, что стареет не только плацента, но и сам плод. Женщина тоже становится старше на 9 месяцев!
О недостаточности плаценты можно говорить только тогда, когда она не выполняет свою функцию. Точно так же, как есть сердечная или печеночная недостаточность, может существовать и плацентарная недостаточность. Но ее наличие можно определить только по состоянию плода. Если плод развивается нормально и не отстает в росте (для этого должны вестись графики роста и должен быть известен точный срок беременности), то о какой плацентарной недостаточности может идти речь?
Но удручает во всех этих историях с плацентами то, что женщине предлагаются разные схемы «омоложения» плаценты, которые обязательно включают два фуфломицина – «Курантил» и «Актовегин». Запомните: плаценту омолодить невозможно!
В дополнение вдруг стал модным диагноз «плацентит», который очень давно действительно использовался в ветеринарии, но в акушерстве – никогда! Превращаем беременных женщин в самок животных?
Дополнительная информация:
ПЛАЦЕНТА, ОКОЛОПЛОДНЫЕ ВОДЫ, ПУПОВИНА
13.1. Мифы о старении плаценты плаценты и ее толщине
Эффективность применения актовегина у беременных
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ И БЕРЕМЕННОСТЬ
20.4. Фуфломицины
ТЕНДЕНЦИЯ К МАЛОВОДИЮ/МНОГОВОДИЮ
Когда я слышу или читаю о диагнозе «тенденция к маловодию/многоводию», мне хочется ответить с большим чувством юмора: «Вы знаете, у нас всех есть множество тенденций. Например, реальная тенденция с возрастом получить старческое слабоумие. Можно купить лотерейный билет — появится тенденция к обогащению. Сядем в автомобиль, поедем по автотрассе – имеем тенденцию попасть в дорожно-транспортное происшествие и даже погибнуть». Совершенно верно, жизнь имеет тенденцию заканчиваться. Значит, беременность имеет тенденцию завершиться родами в срок и рождением здорового ребенка.
Чрезвычайно распространенный диагноз «тенденций» – это часто порождение УЗИ-специалистов, которые почему-то не включают логическое мышление акушеров-гинекологов, чтобы задать простой вопрос: что это за чушь?
Состояние околоплодных вод бывает только в виде нормы, многоводия и маловодия, но ни о каких тенденциях речь не идет. Определяют эти состояния по измерению одного кармашка (столбика) околоплодных вод в сантиметрах, но чаще всего по сумме четырех (именно четырех, а не двух или трех) кармашков, то есть определяя амниотических индекс околоплодной жидкости (АИЖ). После 20 недель в норме АИЖ составляет от 8 до 24 см, конечно же, с поправкой на состояние плода и другие УЗИ-находки.
Маловодие и многоводие практически не лечится, поэтому объемные схемы антибиотиков и фуфломицинов, тех же «Курантила», «Актовегина», «Хофитола», «Виферона», «Тиворина» и других подобных препаратов, причем с обязательным нахождением беременной женщины в стационаре, – это проявление врачебной малограмотности.
Дополнительная информация:
ПЛАЦЕНТА, ОКОЛОПЛОДНЫЕ ВОДЫ, ПУПОВИНА
13.3.1. Маловодие
13.3.2. Многоводие
13.4.4.Преждевременный разрыв плодных оболочек
АСФИКСИЯ ПЛОДА
Чаще всего диагноз «асфиксия плода» фигурирует в заключениях патологоанатомов после потери беременности, а также при мертворождении. Удивительно, но разницу между гипоксией и асфиксией не видят именно специалисты, которые как раз обязаны выяснить причину прерывания беременности и гибели плода.
Ребенок внутри матки не дышит. У него легкие не работают. Все, что он получает от матери в виде питательных веществ и кислорода, поступает через пуповину. Понятие гипоксии подразумевает нарушение кровотока в сосудах плода (нарушение гемодинамики) из-за наличия обычно двух параллельных состояний – анемии (малокровия) и ацидоза (повышения кислотности) из-за кислородного голодания тканей.
Под асфиксией понимают удушье, которое связано с уменьшением и даже прекращением поступления кислорода через дыхательную систему. При этом резко понижается содержание кислорода в крови, что приводит к гибели мозга и смерти. Поскольку плод не дышит, у него не может быть асфиксии.
Об асфиксии новорожденного говорят тогда, когда в дыхательные пути ребенка после рождения с первым или последующими вдохами попадает инородное тело (околоплодные воды, слизь, меконий, кровь и др.). Поэтому диагноза «асфиксия плода» просто не существует, и если он присутствует в заключениях патологоанатомического исследования (вскрытия), это говорит о непрофессионализме врача.
Дополнительная информация:
ОСЛОЖНЕНИЯ БЕРЕМЕННОСТИ СО СТОРОНЫ ПЛОДА
12.6. Гипоксия, анемия плода
Страница Елены Березовской в КлубКоме
