История болезни диагноз гемолитическая анемия


Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для данной группы заболеваний типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
Общие сведения
Гемолитическая анемия (ГА) – малокровие, обусловленное нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Данная группа анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных когортах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. Патология характеризуется укорочением жизненного цикла эритроцитов и их распадом (гемолизом) раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).
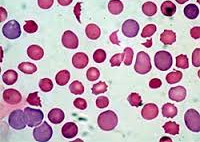
Гемолитическая анемия
Причины
Этиопатогенетическую основу наследственных гемолитических синдромов составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфофункциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды, среди которых:
- Аутоиммунные процессы. Образование антител, агглютинирующих эритроциты, возможно при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии). Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода.
- Токсическое действие на эритроциты. В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Вызывать разрушение клеток крови может прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков).
- Механическое повреждение эритроцитов. Гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.

Гемолитическая анемия
Патогенез
Центральным звеном патогенеза ГА является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. При аутоиммунном механизме анемии происходит образование антиэритроцитарных АТ (тепловых, холодовых), которые вызывают ферментативный лизис мембраны эритроцитов. Токсические вещества, являясь сильнейшими окислителями, разрушают эритроцит за счет развития метаболических, функциональных и морфологических изменений оболочки и стромы красных кровяных телец. Механические факторы оказывают прямое воздействие на клеточную мембрану. Под влиянием этих механизмов из эритроцитов выходят ионы калия и фосфора, а внутрь поступают ионы натрия. Клетка разбухает, при критическом увеличении ее объема наступает гемолиз. Распад эритроцитов сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
Классификация
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные. Наследственные ГА включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии – анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные ГА подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные) – обусловлены воздействием антител
- токсические – анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- механические – анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Симптомы
Наследственные мембранопатии, ферментопении и гемоглобинопатии
Наиболее распространенной формой данной группы анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке. Манифестация микросфероцитарной ГА возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом – обтурационная желтуха. При микросфероцитозе во всех случаях увеличена селезенка, а у половины пациентов – еще и печень. Кроме наследственной микросфероцитарной анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические анемии связаны с недостатком определенных ферментов эритроцитов (чаще – Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет. Особенностям клинического течения гемоглобинопатий – талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Приобретенные гемолитические анемии
Среди различных приобретенных вариантов чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер. Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка. При некоторых формах аутоиммунных анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия. Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Осложнения
Каждый вид ГА имеет свои специфические осложнения: например, ЖКБ – при микросфероцитозе, печеночная недостаточность – при токсических формах и т.д. К числу общих осложнений относятся гемолитические кризы, которые могут провоцироваться инфекциями, стрессами, родами у женщин. При остром массивном гемолизе возможно развитие гемолитической комы, характеризующейся коллапсом, спутанным сознанием, олигурией, усилением желтухи. Угрозу жизни больного несут ДВС-синдром, инфаркт селезенки или спонтанный разрыв органа. Неотложной медицинской помощи требуют острая сердечно-сосудистая и почечная недостаточность.
Диагностика
Определение формы ГА на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки. Лабораторный диагностический комплекс включает:
- Исследование крови. Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. При аутоиммунных анемиях большое диагностическое значение имеет положительная проба Кумбса.
- Анализы мочи и кала. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина.
- Миелограмму. Для цитологического подтверждения выполняется стернальная пункция. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, порфирии, гемобластозы. Пациента консультируют гастроэнтеролог, клинический фармаколог, инфекционист и другие специалисты.

Аутоиммунная гемолитическая анемия
Лечение
Различные формы ГА имеют свои особенности и подходы к лечению. При всех вариантах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной анемии выполняется спленэктомия. Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов.
Прогноз и профилактика
Течение и исход зависят от вида анемии, тяжести протекания кризов, полноты патогенетической терапии. При многих приобретенных вариантах устранение причин и полноценное лечение приводит к полному выздоровлению. Излечения врожденных анемий добиться нельзя, однако возможно достижение длительной ремиссии. При развитии почечной недостаточности и других фатальных осложнений прогноз неблагоприятен. Предупредить развитие ГА позволяет профилактика острых инфекционных заболеваний, интоксикаций, отравлений. Запрещается бесконтрольное самостоятельное использование лекарственных препаратов. Необходимо тщательная подготовка пациентов к гемотрансфузиям, вакцинации с проведением всего комплекса необходимых обследований.
Áèîõèìè÷åñêèå àíàëèçû. Ïðîôåññèîíàëüíûé àíàìíåç. Êîæà è ïîäêîæíî-æèðîâàÿ êëåò÷àòêà áîëüíîãî. Ïàëüïàöèÿ ãðóäíîé êëåòêè. Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ ëåãêèõ. Ïåðêóññèÿ ñåðäöà: ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè. Îáîñíîâàíèå ïðåäâàðèòåëüíîãî äèàãíîçà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìèíèñòåðñòâî Çäðàâîîõðàíåíèÿ Êûðãûçñêîé Ðåñïóáëèêè
Êûðãûçñêàÿ ãîñóäàðñòâåííàÿ ìåäèöèíñêàÿ àêàäåìèÿ èì. È.Ê. Àõóíáàåâà
Èñòîðèÿ áîëåçíè
Æåëåçîäåôèöèòíàÿ àíåìèÿ òÿæåëîé ñòåïåíè òÿæåñòè
Êóðàòîð: Ýñåíîâ Û.Ì.
Ïðîâåðèë: äîöåíò Äæàêûïáàåâ Î.À.
Áèøêåê-2016
1. Ïàñïîðòíàÿ ÷àñòü
1. Ô.È. Î: ****
2. Âîçðàñò: 93ã 11ìåñ (25.11.1922ã)
3. Ìåñòî æèòåëüñòâà: ã. Áèøêåê
4. Äàòà ïîñòóïëåíèÿ: 08.09.2016ã âðåìÿ 12:27
Æàëîáû.
Ïðè ïîñòóïëåíèè, íà âûðàæåííóþ îáùóþ ñëàáîñòü, áëåäíîñòü êîæíûõ ïîêðîâîâ, îäûøêó è ñåðäöåáèåíèå ïðè ôèçè÷åñêîé íàãðóçêå.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ (Anamnesismorbie)
Ñî ñëîâ áîëüíîãî, â òå÷åíèå ïîñëåäíåãî ìåñÿöà îòìå÷àåò ÷åðíûé ñòóë. Ê âðà÷àì íå îáðàùàëàñü. Èç-çà ðåçêîãî óõóäøåíèÿ ñîñòîÿíèÿ áûëà âûçâàíà ÑÌÏ, íàçíà÷åí Êàðäèîìàãíèë, Òðèãðèì íà ôîíå êîòîðûõ îòìå÷àåò óõóäøåíèÿ ñîñòîÿíèÿ. Ïî ëèíèè ÑÌÏ ïîñòóïèëà â ÊÍÖÃ. Äåæóðíûé âðà÷ ðåêîìåíäîâàë îáðàòèòüñÿ â ïëàíîâîì ïîðÿäêå.
ÎÀÊ îò 07.09.16ã ëåéê 4,8*/ë, Hb-46ã/ë, òð-217*/ë, ÑÎÝ-17ìì/÷àñ
Áèîõèìè÷åñêèå àíàëèçû îò 07.09.16ã. Îáùèé áåëîê-65,0; æåëåçî ñûâîðîòêè êðîâè -0,61 ìêìîëü/ë, êàëèé 5,78, îáù áèëèðóáèí -6,12ìêìîëü/ë, ñàõàð â êðîâè -5,3ììîëü/ë, êðåàòèíèí 180,7ìêìîëü/ë, ÀËÒ-10,0 Ó/Ë, ÀÑÒ-9,1 Ó/ë, õîëåñòåðèí 3,12, êàë íà ñêðûòóþ êðîâü – ïîëîæ.  ñâÿçè ñ ýòèì áûëà ãîñïèòàëèçèðîâàíà â ÊÍÖà îòä. ãåìàòîëîãèè ñ ÏÈÒ.
2. Àíàìíåç æèçíè
Êðàòêàÿ áèîãðàôèÿ: Ðîäèëàñü â Áèøêåêå â 1922 ãîäó, âòîðûì ðåáåíêîì â ñåìüå.  øêîëó ïîøëà â 7 ëåò, â óìñòâåííîì è ôèçè÷åñêîì ðàçâèòèè îò ñâåðñòíèêîâ íå îòñòàâàëà. Çàìóæ âûøëà â 21ãîä.. Èìååò òðåõ çäîðîâûõ äåòåé.
Ïðîôåññèîíàëüíûé àíàìíåç: Ðàáîòàëà 40 ëåò ëåíòî÷íèöåé íà ôàáðèêå.  íàñòîÿùèé ìîìåíò íà ïåíñèè.
Áûòîâîé àíàìíåç: ïðîæèâàåò â áëàãîóñòðîåííîé êâàðòèðå, ñî âñåìè óäîáñòâàìè. Ïèòàåòñÿ 3 ðàçà â äåíü ãîðÿ÷åé ïèùåé â äîñòàòî÷íîì êîëè÷åñòâå.
Ýïèäåìèîëîãè÷åñêèé àíàìíåç:  äåòñòâå ïåðåáîëåëà âåòðÿíêîé, êðàñíóõîé. Èíôåêöèîííûé ãåïàòèò, áðþøíîé è ñûïíîé òèôû, êèøå÷íûå èíôåêöèè îòðèöàåò. Òóáåðêóëåç, ñèôèëèñ, è âåíåðè÷åñêèå çàáîëåâàíèÿ îòðèöàåò. Çà ïðåäåëû ã. Áèøêåê ïîñëåäíèå 6 ìåñÿöåâ íå âûåçæàëà.
Ãèíåêîëîãè÷åñêèé àíàìíåç: ìåíñòðóàöèè ñ 13 ëåò, ìåíîïàóçà ñ 55 ëåò.
Âðåäíûå ïðèâû÷êè: àëêîãîëåì íå çëîóïîòðåáëÿåò, íå êóðèò, íàðêîòèêè íå óïîòðåáëÿëà.
Íàñëåäñòâåííîñòü: íå îòÿãîùåíà.
Àëëåðãîëîãè÷åñêèé àíàìíåç: íåïåðåíîñèìîñòü ëåêàðñòâåííûõ ñðåäñòâ, áûòîâûõ âåùåñòâ è ïèùåâûõ ïðîäóêòîâ íå îòìå÷àåò.
Îáúåêòèâíûé ñòàòóñ.
Ñîñòîÿíèå ñðåäíåé òÿæåñòè. Ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå, ïîâåäåíèå àäåêâàòíîå, ñàìî÷óâñòâèå óäîâëåòâîðèòåëüíîå.
Îáñëåäîâàíèå ïî ñèñòåìàì.
Êîæà è ïîäêîæíî-æèðîâàÿ êëåò÷àòêà. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà èñòîí÷åíà. Îòåêîâ íåò. Êîæíûå ïîêðîâû áëåäíûå, ÷èñòûå. Æåëòóøíîñòè íåò. Ñîñóäèñòûõ çâåçäî÷åê, ñûïè íåò. Èìåþòñÿ ïîñëåîïåðàöèîííûå ðóáöû íà æèâîòå. Òóðãîð êîæè ñîõðàíåí, êîæà ñóõàÿ, ýëàñòè÷íîñòü ñíèæåíà. Âèäèìûå ñëèçèñòûå áëåäíî-ðîçîâîãî öâåòà.
Ëèìôàòè÷åñêèå óçëû: çàòûëî÷íûå, ïåðåäíèå è çàäíèå øåéíûå, ïîä÷åëþñòíûå, ïîäìûøå÷íûå, ëîêòåâûå, ïàõîâûå, ïîäêîëåííûå – íå ïàëüïèðóþòñÿ.
Ýíäîêðèííàÿ ñèñòåìà. Ðàçìåðû ùèòîâèäíîé æåëåçû â ïðåäåëàõ íîðìû. Âòîðè÷íûå ïîëîâûå ïðèçíàêè ðàçâèòû ñîîòâåòñòâåííî âîçðàñòó.
Êîñòíî-ìûøå÷íàÿ ñèñòåìà. Îáùåå ðàçâèòèå ìûøå÷íîé ñèñòåìû óäîâëåòâîðèòåëüíîå, áîëåçíåííîñòè ïðè îùóïûâàíèè ìûøö íåò. Äåôîðìàöèé êîñòåé, áîëåçíåííîñòè ïðè îùóïûâàíèè ñóñòàâîâ íåò. Ñóñòàâû îáû÷íîé êîíôèãóðàöèè. Àêòèâíàÿ è ïàññèâíàÿ ïîäâèæíîñòü â ñóñòàâàõ â ïîëíîì îáúåìå, áåçáîëåçíåííà. Ôîðìà ãðóäíîé êëåòêè ïðàâèëüíàÿ.
Ñèñòåìà îðãàíîâ äûõàíèÿ. Ôîðìà ãðóäíîé êëåòêè ïðàâèëüíàÿ, îáå ïîëîâèíû ðàâíîìåðíî ó÷àñòâóþò â äûõàíèè. Äûõàíèå ñâîáîäíîå, ÷åðåç íîñ, ðèòìè÷íîå. ×àñòîòà äûõàíèÿ 18 â ìèíóòó. Îäûøêè â ïîêîå íåò.
Ïàëüïàöèÿ ãðóäíîé êëåòêè: ãðóäíàÿ êëåòêà íîðìîñòåíè÷åñêàÿ, áåçáîëåçíåííàÿ, ýëàñòè÷íàÿ, ãîëîñîâîå äðîæàíèå ïðîâîäèòñÿ íàä âñåé ïîâåðõíîñòüþ ëåãêèõ. Âñïîìîãàòåëüíûå ìûøöû â àêòå äûõàíèÿ íå ó÷àñòâóþò.
Ïåðêóññèÿ ëåãêèõ: ïðè ñðàâíèòåëüíîé ïåðêóññèè ëåãêèõ íàä âñåé ïîâåðõíîñòüþ ëåãî÷íûõ ïîëåé îäèíàêîâî îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ ëåãêèõ:
ëèíèÿ | ñïðàâà | ñëåâà |
l.parasternalis | 5 ðåáðî | – |
l.medioclavicularis | 6 ðåáðî | – |
l.axillaris anterior | 7 ðåáðî | 7 ðåáðî |
l.axillaris media | 8 ðåáðî | 9 ðåáðî |
l.axillaris posterior | 9 ðåáðî | 9 ðåáðî |
l. scapulars | 10 ìåæðåáåðüå | 10 ìåæðåáåðüå |
l.paravertebralis | íà óðîâíå îñòèñòîãî îòðîñòêà 11 ãðóäíîãî ïîçâîíêà | íà óðîâíå îñòèñòîãî îòðîñòêà 11 ãðóäíîãî ïîçâîíêà |
Âûñîòà ñòîÿíèÿ âåðõóøåê ëåãêèõ:
ñëåâà | ñïðàâà | |
ñïåðåäè | 5 ñì | 5 ñì |
ñçàäè | íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà | íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà |
Ïîäâèæíîñòü ëåãî÷íûõ êðàåâ:
-ñïðàâà 7 ñì;
-ñëåâà 7 ñì;
Àóñêóëüòàöèÿ ëåãêèõ: äûõàíèå âåçèêóëÿðíîå. Õðèïîâ è êðåïèòàöèè íåò.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà.
Ïàëüïàöèÿ îáëàñòè ñåðäöà: âåðõóøå÷íûé òîë÷îê â 5 ìåæðåáåðüå, ïî ëåâîé ñðåäèííî-êëþ÷è÷íîé ëèíèè, ïëîùàäü äèàìåòðîì 1 ñì, íîðìàëüíîé ñèëû, âûñîêèé. Ñèìïòîì “êîøà÷üåãî ìóðëûêàíüÿ” îòñóòñòâóåò.
Ïåðêóññèÿ ñåðäöà: ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè
ãðàíèöà | Ìåñòîíàõîæäåíèå |
ïðàâàÿ | ïðàâûé êðàé ãðóäèíû â 4 ìåæðåáåðüå |
âåðõíÿÿ | â 3-ì ìåæðåáåðüå ïî l.parasternalis |
ëåâàÿ | ïî ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè â 5 ìåæðåáåðüå |
Êîíôèãóðàöèÿ ñåðäöà íîðìàëüíàÿ. Ïîïåðå÷íèê îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè – 12ñì., äëèííèê ñåðäöà -14ñì.
Ïåðêóòîðíûå ãðàíèöû àáñîëþòíîé ñåðäå÷íîé òóïîñòè
ïðàâàÿ ó ëåâîãî êðàÿ ãðóäèíû â 4 ìåæðåáåðüå |
âåðõíÿÿ ó ëåâîãî êðàÿ ãðóäèíû íà 4 ðåáðå |
ëåâàÿ íà 1 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè â 5 ìåæðåá. |
Øèðèíà ñîñóäèñòîãî ïó÷êà 5 ñì.
Àóñêóëüòàöèÿ ñåðäöà: òîíû ñåðäöà ðèòìè÷íûå, íå ïðèãëóøåíû, ñîîòíîøåíèå òîíîâ ñîõðàíåíî âî âñåõ òî÷êàõ àóñêóëüòàöèè. Øóìîâ íåò.
Èññëåäîâàíèå ïóëüñà: ïóëüñ 70 óäàðîâ â ìèíóòó, ðèòìè÷íûé, íå íàïðÿæ¸í, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ, îäèíàêîâ íà ïðàâîé è ëåâîé ðóêàõ.
Ïàëüïàöèÿ ñîñóäîâ êîíå÷íîñòåé è øåè: ïóëüñ íà ìàãèñòðàëüíûõ àðòåðèÿõ âåðõíèõ è íèæíèõ êîíå÷íîñòåé (íà ïëå÷åâîé, áåäðåííîé, ïîäêîëåííîé, òûëüíîé àðòåðèè ñòîïû), à òàêæå íà øåå (íàðóæíàÿ ñîííàÿ àðòåðèÿ) è ãîëîâû (âèñî÷íàÿ àðòåðèÿ) íå îñëàáëåí. Ïóëüñ ïàëüïèðóåòñÿ íà êðóïíûõ àðòåðèÿõ âåðõíèõ è íèæíèõ êîíå÷íîñòåé, à òàêæå â ïðîåêöèÿõ âèñî÷íûõ è ñîííûõ àðòåðèé. Ïðè àóñêóëüòàöèè êðóïíûõ àðòåðèé øóìîâ íå âûÿâëåíî.
ÀÄ 135-/85 ìì.ðò.ñò. îäèíàêîâî íà îáåèõ ðóêàõ.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ.
Îñìîòð ðîòîâîé ïîëîñòè. Ãóáû ñóõèå, êðàñíàÿ êàéìà ãóá áëåäíàÿ, ñóõàÿ ïåðåõîä â ñëèçèñòóþ ÷àñòü ãóáû âûðàæåí, ÿçûê âëàæíûé, íå îáëîæåí. Äåñíû áëåäíûå, èìåþòñÿ ÿâëåíèÿ ãèíãèâèòà. Ó áîëüíîé çóáíîé ïðîòåç. Ìèíäàëèíû çà íåáíûå äóæêè íå âûñòóïàþò. Ñëèçèñòàÿ ãëîòêè âëàæíàÿ, áëåäíî-ðîçîâàÿ, ÷èñòàÿ.
Îñìîòð æèâîòà. Æèâîò ñèììåòðè÷íûé, áðþøíàÿ ñòåíêà â àêòå äûõàíèÿ ó÷àñòâóåò. Ðàñøèðåííûõ ïîäêîæíûõ âåí íåò. Ãðûæ íåò. Èìåþòñÿ ïîñëåîïåðàöèîííûå ðóáöû.
Ïàëüïàöèÿ æèâîòà. Ïðè ïîâåðõíîñòíîé ïàëüïàöèè áðþøíàÿ ñòåíêà ìÿãêàÿ, áåçáîëåçíåííàÿ, íåíàïðÿæåííàÿ. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Ïðè ãëóáîêîé ïàëüïàöèè ïî ìåòîäó Îáðàçöîâà-Ñòðàæåñêî è Âàñèëåíêî â ëåâîé ïîäâçäîøíîé îáëàñòè îïðåäåëÿåòñÿ áîëåçíåííàÿ, ïåðåïîëíåííàÿ, óð÷àùàÿ, ïëîòíîé êîíñèñòåíöèè ñèãìîâèäíàÿ êèøêà. Ñëåïàÿ è ïîïåðå÷íî-îáîäî÷íàÿ êèøêà áåçáîëåçíåíû. Îùóïûâàíèå ïî õîäó îáîäî÷íîé êèøêè ñëåãêà áîëåçíåííî, øóì ïëåñêà íå îïðåäåëÿåòñÿ. Ïðîïàëüïèðîâàòü æåëóäîê íå óäàëîñü. Âèäèìîé ïåðèñòàëüòèêè â îáëàñòè æåëóäêà íå íàáëþäàåòñÿ. Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ.
Ïåðêóññèÿ. Ïðè îðèåíòèðîâî÷íîé ïåðêóññèè ñâîáîäíûé ãàç è æèäêîñòü â áðþøíîé ïîëîñòè íå îïðåäåëÿþòñÿ. êëåò÷àòêà ïåðêóññèÿ ñåðäöå
Àóñêóëüòàöèÿ. Âûñëóøèâàþòñÿ óìåðåííûå ïåðèñòàëüòè÷åñêèå øóìû.
Èññëåäîâàíèå ïå÷åíè è æåë÷íîãî ïóçûðÿ. Ïåðêóññèÿ: âåðõíÿÿ ãðàíèöà – 5ðåáðî, íèæíÿÿ – ïî ïðàâîé ñðåäèííî-êëþ÷è÷íîé ëèíèè – íà óðîâíå íèæíåãî êðàÿ ðåáåðíîé äóãè, ïî ïåðåäíåé ñðåäèííîé ëèíèè – íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ðàññòîÿíèÿ ìåæäó ïóïêîì è ìå÷åâèäíûì îòðîñòêîì, ïî ëåâîé ðåáåðíîé äóãå – íà óðîâíå 7 ðåáðà. Ïàëüïàöèÿ: íèæíèé êðàé ïå÷åíè èç ïîä ðåáåðíîé äóãè íå âûõîäèò. Ðàçìåðû ïå÷åíè ïî Êóðëîâó: 9,8,7. Ïðè îñìîòðå îòñóòñòâóåò âûïÿ÷èâàíèå â îáëàñòè ïðîåêöèè æåë÷íîãî ïóçûðÿ. Æåë÷íûé ïóçûðü íå ïðîùóïûâàåòñÿ. Ñèìïòîìû Êóðâóàçüå, Êåðà, Ìýðôè, Îðòíåðà îòðèöàòåëüíûå.
Èññëåäîâàíèå ñåëåçåíêè. Ñåëåçåíêà íå ïàëüïèðóåòñÿ, ïåðêóòîðíî óñòàíîâëåíû ðàçìåðû: äëèííèê – 7 ñì, ïîïåðå÷íèê – 5 ñì.
Ìî÷åïîëîâàÿ ñèñòåìà. Ïî÷êè íå ïàëüïèðóþòñÿ, ïîêîëà÷èâàíèå ïî ïîÿñíè÷íîé îáëàñòè áåçáîëåçíåííî, ìî÷åòî÷íèêîâûå òî÷êè áåçáîëåçíåííû.
Íåðâíàÿ ñèñòåìà. Ñîçíàíèå ÿñíîå, ðå÷ü âíÿòíàÿ. Áîëüíàÿ îðèåíòèðîâàíà â ìåñòå, ïðîñòðàíñòâå è âðåìåíè. Ñîí ñîõðàíåí. Áîëüíàÿ îòìå÷àåò óõóäøåíèå ïàìÿòè êàê êðàòêîâðåìåííîé, òàê è äîëãîâðåìåííîé â ïîñëåäíèå ïÿòü ëåò. Ñóõîæèëüíûå ðåôëåêñû áåç ïàòîëîãèè. Íå âûïîëíÿåò ïàëüöå-íîñîâóþ ïðîáó. Íåóñòîé÷èâà â ïîçå Ðîìáåðãà.
3. Ïðåäâàðèòåëüíûé äèàãíîç
Æåëåçîäåôèöèòíàÿ àíåìèÿ òÿæåëîé ñòåïåíè òÿæåñòè.
Îáîñíîâàíèå ïðåäâàðèòåëüíîãî äèàãíîçà.
Äèàãíîç: æåëåçîäåôèöèòíàÿ àíåìèÿ ñðåäíåé ñòåïåíè òÿæåñòè ïîñòàâëåí íà îñíîâàíèè ïðåäúÿâëÿåìûõ áîëüíîé æàëîá íà ñëàáîñòü, ãîëîâîêðóæåíèå, îäûøêó, îùóùåíèå áûñòðîãî ñåðäöåáèåíèÿ; äàííûå ôèçèêàëüíîãî îñìîòðà: áëåäíîñòü êîæíûõ ïîêðîâîâ è ñëèçèñòûõ, ñóõîñòü è ñíèæåíèå ýëàñòè÷íîñòè êîæè; âîçðàñò áîëüíîé(÷àùå ðàçâèâàåòñÿ ïîñëå 65 ëåò); äàííûå ëàáîðàòîðíûõ èññëåäîâàíèé- Íâ 89 ã/ë
Ïëàí îáñëåäîâàíèÿ
1. Îáùèé àíàëèç êðîâè
2. Áèîõèìè÷åñêèé àíàëèç êðîâè
3. Êàë íà ñêðûòóþ êðîâü
4. Îáùèé àíàëèç ìî÷è
Äàííûå ëàáîðàòîðíûõ èññëåäîâàíèé
1. ÎÀÊ îò 07.09.2016ã
Ýðèòðîöèòû – 2,07*/ë
Hb – 46ã/ë
Òðîìáîöèòû- 217,0*/ë
Ëåéêîöèòû – 4,8*/ë
ï/ÿ – 6%
ñ/ÿ – 58%
ýîçîíîôèëû – 3%
ëèìôîöèòû – 23%
ìîíîöèòû – 10%
ÑÎÝ – 17ìì/÷àñ
2. Áèîõèìè÷åñêèå àíàëèçû îò 07.09.16ã.:
Òðèãëèöåðèäû – 1,06 ììîëü/ë
Õîëåñòåðèí – 3,12 ììîëü/ë
ËÏÂÏ – 1,62 ììîëü/ë
ËÏÍÏ – 1,30 ììîëü/ë
Áèëèðóáèí îáùèé – 6,12ìêìîëü/ë
ÀÑÒ – 9,1åä/ë
ÀËÒ – 10,0 åä/ë
Æåëåçî – 0,61ìêìîëü/ë
Îáùèé áåëîê – 65ã/ë
Ãëþêîçà – 5,3ììîëü/ë
3. Îáùèé àíàëèç ìî÷è îò 07.09.16ã
Öâåò – ñîëîìåííî-æåëòûé
Ðåàêöèÿ – êèñëàÿ
Óäåëüíûé âåñ – 1007
Ïðîçðà÷íîñòü – ïîëè.
Áåëîê – 0,04ã/ë
Ñàõàð – îòð.
Ýïèòåëèé ïëîñêèé -4-5-6 â ï/çð
Ëåéêîöèòû 20-25-28 â ï/çð
Áàêòåðèè +++
4. Êàë íà ñêðûòóþ êðîâü îò 07.09.16ã.:
Ïîëîæèòåëüíûé
4. Êëèíè÷åñêèé äèàãíîç
Îñíîâíîé: õðîíè÷åñêàÿ ïîñòãåìîððàãè÷åñêàÿ æåëåçîäåôèöèòíàÿ àíåìèÿ.
Ñîïóòñòâóþùèé: æåëóäî÷íî-êèøå÷íîå êðîâîòå÷åíèå íåóòî÷íåííîé ëîêàëèçàöèè. Õðîíè÷åñêèé ïèåëîíåôðèò, îáîñòðåíèå. ÕÏÍ, ñóáêëèíè÷åñêàÿ ñòàäèÿ.
Äèàãíîç âûñòàâëåí íà îñíîâàíèè:
· Àíåìè÷åñêîãî ñèíäðîìà, ñèäåðîïåíè÷åñêîãî ñèíäðîìà
· Ëàáîðàòîðíî-èíñòðóìåíòàëüíûõ äàííûõ:
-ÎÀÊ: ãèïîõðîìíàÿ, ìèêðîöèòàðíàÿ àíåìèÿ.
-æåëåçî – 0,61 ìêìîëü/ë
Äèôôåðåíöèàëüíûé äèàãíîç
 12-äåôèöèòíàÿ àíåìèÿ ñîïðîâîæäàåòñÿ íèçêèì óðîâíåì ýðèòðîöèòîâ (ìåíåå 3,0 * 1012 /ë), íî âûñîêèì óðîâíåì öâåòîâîãî ïîêàçàòåëÿ (âûøå 1,1), ïîýòîìó ýòîò äèàãíîç ó áîëüíîé èñêëþ÷àåòñÿ
Ëå÷åíèå
1. Ðåæèì – ïîëóïîñòåëüíûé
2. Äèåòà – ñòîë ¹15, áîãàòàÿ æåëåçîì
3. ÝÌÎËÒ À(II) â/â. êàï. ¹1
4. Äåìîòîí Å 10,0 íà ãëþêîçå 5% – 250,0ìë â/â êàïåëüíî
5. Ãèíîòàðäèôåðîí ïî 1 òàáë 2 ðàçà â äåíü âíóòðü
6. Òðàíåêñàì ïî 500 ìã, â/â. êàï. 2 ðàçà â äåíü
Ðàçìåùåíî íà Allbest.ru
