Клиника лечение гемолитической анемии
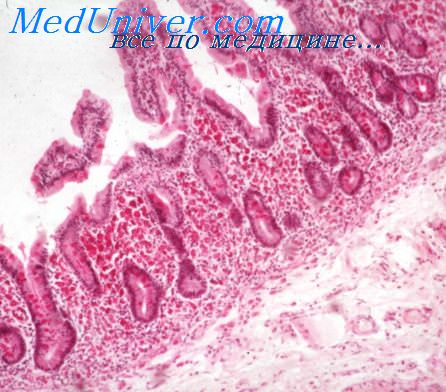
Гемолитическая анемия. Клиника и лечение гемолитической анемииСущестауют две формы гемолитической анемии — врожденная и приобретенная. В патогенезе заболевания центральное место занимает повышенный гемолиз в клетках ретикулоэндотелиальной системы, главным образом в селезенке и в меньшей степени в купферовских клетках печени, в костном мозге и лимфатических узлах. Причина повышенного гемолиза недостаточно ясна. Предполагают, что в основе болезни лежит неполноценность эритроцитов, быстро разрушающихся в селезенке, а также избыточная продукция селезенкой аутогемолизинов. Заболевание протекает циклично обычно уже с раннего детства, но нередко первые признаки болезни проявляются значительно позже. Заболевание может наблюдаться у нескольких членов семьи. В случае раннего развития болезни может отмечаться задержка физического и умственного развития. Клиника. Первоначальным симптомом заболевания является желтушность кожных покровов. Нередко наряду с желтухой у больного развиваются анемия, слабость, головокружение, потеря аппетита. В случае образования камней в желчном пузыре, что отмечается при продолжительном течении заболевания, гемолитическая анемия может осложниться приступами холецистита. Важный диагностический признак — увеличение селезенки. Печень не увеличена, функциональные ее тесты не изменены. Решающее значение в диагностике имеет исследование крови. Характерны микросфероцитоз, понижение осмотической резистентности эритроцитов и ретикулоцитоз. Наблюдается умеренное снижение содержания гемоглобина н эритроцитов. При миелографии выявляется значительное усиление кроветворения. Выражена билирубинемия, повышено содержание уробилина в моче и стеркобилина в кале.
При дифференциальной диагностике следует в первую очередь исключить гемолитические анемии, протекающие преимущественно с виутрисосуднетым гемолизом (ограбление ядами). Для последних наряду с анамнезом характерны гемоглобииемия и гемоглобинурия, малое изменение осмотической резистентности эритроцитов, острое начало, резко выраженная желтуха и анемия, отсутствие увеличения селезенки. Билиарный цирроз печени, протекающий с желтухой, в отличие от гемолитической анемии сопровождается более тяжелым состоянием больного, нарушением функциональных проб печени, положительной прямой реакцией па билирубин, нормальной осмотической резистентностью эритроцитов, макроцитозом и лейкопенией, тромбоцитопенней, выраженными симптомами портальной гипертензии. Лечение. Консервативная терапия приносит временное улучшение и не предупреждает рецидива гемолитического криза. Более эффективно хирургическое лечение — сплеиэктомня. Спленэктомия показана при выраженных явлениях гемолиза, особенно в случаях частых обострений и рецидивов гемолитического криза. Оперативное вмешательство лучше производить в период ремиссии. При наличии калькулезного холецистита операция может быть одномоментной: вначале производят спленэктомию, а затем, если позволяет состояние больного, холецистэктомию. Послеоперационный период обычно протекает без осложнений, однако возможен тромбоз портальной системы, в связи с чем необходим динамический контроль показателей свертывающей системы крови. Спленэктомия при врожденной гемолитической анемии может рассматриваться как патогенетический метод лечения. Приобретенная гемолитическая анемия связана с аутосененбилизацией организма и образованием антиэритроцитарных антител. Приобретенная и врожденная гемолитические анемии имеют много общих черт: циклическое течение, наличие желтухи, непрямая реакция билирубина в крови, высокое содержание уробилина в моче, анемия, рстикулоцнтоз, эритробластическая реакция костного мозга. Вместе с тем имеются н существенные различия в течении и исходе заболеваний. В отличие от врожденной гемолитической анемии, которая начинается в раннем детстве, приобретенная гемолитическая анемия наблюдается в более старшем возрасте. Течение заболевания при приобретенной гемолитической анемии характеризуется большей остротой и тяжестью. Гемолитический криз сопровождается лихорадкой, быстро нарастающей анемией, прогрессирующей слабостью, ухудшением общего состояния. Желтушность кожи и склер не всегда выражена даже в период гемолитического криза. Привлекает внимание значительная бледность кожных покровов. В крови отмечается высокий ретикулоцитоз, осмотическая резистентность эритроцитов изменена мало, часто имеют место макроцитоз и положительная реакция Кумбса на присутствие блокированных или свободных аутоантител в крови больного. Прогноз при приобретенной гемолитической анемии несравненно хуже, чем при врожденной. Лечение. Исходя из иммунологической природы приобретенной гемолитической анемии, наиболее успешной следует считать ту терапию, которая направлена на устранение моментов, ведущих к аутоиммунизации организма. К сожалению, в каждом конкретном случае очень редко удается установить причинный фактор заболевания, поэтому лечение приобретенной гемолитической анемии ограничивается применением средств, тормозящих выработку антител и тем самым предупреждающих повышенный распад эритроцитов. К таким препаратам относятся стероидные гормоны гипофнзарно-надпочечннковой группы, АКТГ, кортизон, гидрокортизон, преднизалон и др., т. е. вещества, подавляющие продукцию антител в селезенке. При неэффективности стероидной терапии н частых гемолитических кризах проводится хирургическое лечение — спленэктоиия. Спленэктомня еще более показана при развившихся явлениях гиперспленизма. Отдаленные результаты после спленэктомин не всегда стойки. Возможны рецидивы гемолитического криза, поскольку образование антител присуще не только селезенке, но н всей ре-тикулолнмфондной тканм. Вот почему нередко после спленэктомин приходится применять гормональные препараты. – Также рекомендуем “Болезнь Гоше. Анатомия и физиология артерий” Оглавление темы “Лечение патологии крови и сосудов в хирургии”: |

Гемолитические анемии – группа редких патологических состояний, которая характеризуется нарушением жизненного цикла эритроцитов, а точнее – преобладанием процессов их распада над формированием и развитием. В результате наблюдается большое количество продуктов их распада на фоне ускоренного эритропоэза – образования. В норме продолжительность жизни эритроцитов составляет от ста до ста двадцати суток, при анемии он сокращается до пятнадцати-двадцати дней. Деструктивные процессы происходят не только в сосудах, но и селезёнке, костном мозге и печени.
Пройти диагностику и лечение гемолитической анемии в Москве предлагает отделение гематологии ЦЭЛТ. Наша клиника – один из пионеров на рынке профессиональных платных медицинских услуг Российской Федерации. Уже третье десятилетие мы избавляем наших пациентов от серьёзных заболеваний, повышая качество их жизни. Наши гематологи располагают мощной лечебно-диагностической базой, которая позволяет им точно и быстро стравить диагноз и проводить лечение по международным стандартам. Узнать цену приёма и процедур можно в разделе «Услуги и цены». Во избежание недоразумений просим Вас уточнять цифры у операторов нашей информационной линии: +7 (495) 788 33 88.
Гемолитическая анемия: причины
Согласно этиологическим факторам, выделяют две подгруппы гемолитической анемии.
| Подгруппа | Причины развития |
| Врождённые/наследственные |
|
| Приобретённые | Влияние внутренних или внешних факторов, а именно:
|
Гемолитическая анемия: классификация
Группа гемолитических синдромов достаточно обширна и включает в себя разные формы, ознакомиться с которыми можно в нашей таблице:
| Подгруппа гемолитических анемий | Их формы |
| Врождённые/наследственные |
|
| Приобретённые |
|
Гемолитическая анемия: симптомы
Клинические проявления гемолитической анемии зависят от того, к какой группе и форме она относится.
| Подгруппа | Формы, их клинические проявления |
| Врождённые | Мембранопатии могут проявиться в любом возрасте, но чаще всего начинаются у подростков. Для них характерны регулярные гемолитические кризы со следующей симптоматикой:
|
Ферментопении связаны с дефицитом определённых ферментов, поэтому чаще всего проявляются после приёма фармакологических препаратов («Салициловая кислота», «Сульфаниламид») или интеркуррентные заболевания. Они проявляют себя:
| |
Гемоглобинопатии – это талассемия и серповидно-клеточная анемия. Первая проявляет себя в первый-второй год жизни ребёнка. Дети, поражённые ею, имеют характерные черты лица монголоидной расы и четырёхугольную форму черепа. У них гипертрофирована верхняя челюсть, имеются аномалии прикуса и аномальное увеличенная селезёнка. Анемия проявляется следующими признаками:
Серповидно-клеточная анемия проявляет себя на четвёртом-пятом месяце жизни ребёнка и нередко провоцируют задержку в развитии. Такие дети часто болеют, у них опухают суставы, болит спина и грудь, наблюдается желтушность кожных покровов. Во время криза развивается лихорадка, в урине появляется примесь крови. | |
| Приобретённые | Иммуногемолитические анемии – наиболее распространённые. Они характеризуются острым и внезапным развитием гемолитического криза, который проявляется следующем симптоматикой:
|
Мембранопатии:
| |
Механические: отличаются стёртыми клиническими проявлениями, которые возникают постепенно:
| |
Токсические:
|
Гемолитическая анемия: диагностика
Перед тем, как назначать лечение, гематологи ЦЭЛТ проводят всестороннее обследование для того, чтобы определить форму анемии и установить причины её развития. Для этого пациенту назначают:
- Лабораторные анализы крови, урины и кала;
- Цитологическое исследование пунктата костного мозга;
- УЗ-сканирование селезёнки и печени.
Гемолитическая анемия: лечение
Гемолитический синдром – проявление того или иного заболевания, поэтому в первую очередь, усилия нужно направить на его устранение. Гематологи ЦЭЛТ разрабатывают тактику лечения согласно результатам диагностики и индивидуальным показателям пациента. При иммуногемолитической форме ему назначают приём глюкокортикоидов или иммунодепрессантов. Если диагностированы формы, которые не поддаются лечению фармакологическими препаратами, проводят хирургическое удаление селезёнки. Лечение гемоглобинопатий требует трансфузий эритроцитов и заменителей плазмы, наряду с приёмом антикоагулянтов. При токсической форме нужна интенсивная терапия:
- Комплекс мер, направленных на снижение активности и концентрации токсинов в организме;
- Форсированный диурез для естественной детоксикации;
- Инъекции антидотов;
- Очищение крови аппаратом «искусственная почка».
В периоды гемолитических кризов пациентам вводят в кровоток индивидуально подобранные лекарственные растворы и плазму крови, назначают приём витаминных комплексов, а также гормонов и антибиотиков (при необходимости).
В отличие от врождённых, многие из приобретённых форм полностью излечиваются. В случае с первыми, при правильном подходе, можно добиться продолжительной ремиссии. Если у пациента развились серьёзные осложнения – прогноз неблагоприятный. В отделении гематологии ЦЭЛТ ведут приём кандидаты, доктора и профессоры медицинских наук с опытом практической и научной работы от двадцати пяти лет. Вы можете записаться к ним на приём онлайн, через наш сайт или обратившись к нашим операторам. Больные, страдающие от камней в почках, могут пройти в нашей клинике процедуру лазерной литотрипсии.
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация – 3 200
- Повторная консультация – 2 000
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Лабораторные исследования
- Клинический анализ крови – 950
руб. - Коагулограмма развернутая – 2 000
руб. - Обмен железа (железо несвязанное, трансферин) – 700
руб. - Витамин В 12 – 650
руб. - Фолиевая кислота – 650
руб. - Цитологическое исследование пунктатов (1 локализация) – 1 900
руб. - Цитологическое исследование пунктатов щитовидной железы и других органов и тканей
(1 локализация) – 1 900
руб. - Гистологическое исследование биопсийного материала лимфоузлов – 3 500
руб. - Гистологическое исследование биопсийного материала ткани костного мозга – 4 500
руб.
Рентгенологические исследования
- Рентгенография органов грудной клетки (обзорная) – 2 500 руб.
Компьютерная и магнитно-резонансная томография
- КТ гепато-панкреато-дуоденальной области и селезенки – 11 000 руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества – 14 000 руб.
Гематолог может дать вам рекомендации по профилактике заболеваний и улучшению общего состояния крови. Используемые в этом случае медикаменты активизируют природные процессы в организме, давая ему самому накопить силы для противостояния возможным болезням.
Содержание
- Гемолитическая анемия
- Классификация гемолитических анемий
- Причины гемолитических анемий
- Симптомы гемолитических анемий
- Наследственные мембранопатии, ферментопении и гемоглобинопатии
- Приобретенные гемолитические анемии
- Диагностика гемолитических анемий
- Лечение гемолитических анемий
Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для гемолитических анемий типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения гемолитической анемии используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
Гемолитическая анемия
Гемолитическая анемия — анемия, обусловленная нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Группа гемолитических анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных группах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. При гемолитической анемии жизненный цикл эритроцитов укорочен и их распад (гемолиз) происходит раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).
Классификация гемолитических анемий
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные.
Наследственные гемолитические анемии включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – гемолитические анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – гемолитические анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии — гемолитические анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные гемолитические анемии подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные анемии) – обусловлены воздействием антител
- токсические – гемолитические анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- гемолитические анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Причины гемолитических анемий
Патогенетическую основу наследственных гемолитических анемий составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфо-функциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды.
Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода, прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков). Аутоиммунные реакции с образованием антител, агглютинирующих эритроциты, возможны при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе, миеломной болезни), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии).
В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Механическое повреждение и гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.
Центральным звеном патогенеза гемолитических анемий является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. Эти процессы сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
Симптомы гемолитических анемий
Наследственные мембранопатии, ферментопении и гемоглобинопатии
Наиболее распространенной формой данной группы гемолитических анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке.
Манифестация микросфероцитарной гемолитической анемии возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом — обтурационная желтуха. При микросфероцитарной гемолитической анемии во всех случаях увеличена селезенка, а у половины пациентов – еще и печень.
Кроме наследственной микросфероцитарной гемолитической анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические гемолитические анемии связаны с недостатком определенных ферментов эритроцитов (чаще — Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет.
Особенностям клинического течения гемоглобинопатий — талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Приобретенные гемолитические анемии
Среди различных вариантов приобретенных гемолитических анемий чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер.
Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка.
При некоторых формах аутоиммунных гемолитических анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические гемолитические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия.
Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Диагностика гемолитических анемий
Определение формы гемолитической анемии на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки.
Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. При аутоиммунных гемолитических анемиях большое диагностическое значение имеет положительная проба Кумбса. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, гемобластозы.
Лечение гемолитических анемий
Различные формы гемолитической анемии имеют свои особенности и подходы к лечению. При всех формах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной гемолитической анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной гемолитической анемии выполняется спленэктомия.
Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов. При развитии почечной недостаточности прогноз неблагоприятен.