Липопротеины крови ниже нормы
Липопротеиды крови в норме. Что значат отклонения ЛПНП, ЛПВП?Ни для кого не секрет, что кровь выполняет одну из важнейших функций в нашем организме – выполняет доставку различных питательных и регуляторных веществ во все уголки тела. И если доставка таких веществ, как глюкоза, водорастворимые белки достаточно проста – они находятся в растворенном состоянии в плазме крови – то транспортировка жиров и жироподобных соединений таким же образом невозможна по причине практически полной их нерастворимости в воде. А между тем они играют важную роль в нашем обмене веществ, поэтому их доставка осуществляется с помощью специальных белков-переносчиков. Они образуют с липидами особые комплексы – липопротеиды, которые в виде дисперсионного раствора находятся в плазме крови во взвешенном состоянии и способны переноситься с током жидкости. В данных комплексах может наблюдаться различное соотношение липидов и белков, что сильно влияет на плотность всего комплекса – чем больше в них жироподобных веществ, тем меньше плотность липопротеидов. На этой основе принята классификация липопротеидов по плотности: – Липопротеиды очень низкой плотности (ЛПОНП) – норма содержания находится в пределах 0,2-0,5 ммоль/л. Содержат в основном холестерин и триглицериды (нейтральные жиры) с небольшим количеством белков.
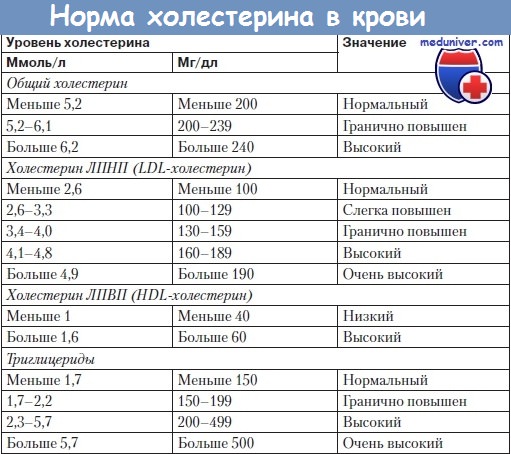
– Липопротеиды промежуточной плотности (ЛППП) – норма 0,21-0,45 ммоль/л. Переносят холестерин, фосфолипиды и нейтральные жиры. Особого диагностического значения не имеют. Интерпретация анализа крови на содержание и структуру липопротеидов тесно связано с уровнем холестерина в крови. Это и не удивительно, ведь почти весь холестерин находиться в составе различных липопротеидов. Из-за особенностей их строения и возникло понятие о “хорошем” и “плохом” холестерине – вещество, входящие в состав ЛПОНП и ЛПНП может считаться “плохим”, так как именно эти компоненты липидного профиля крови принимают важное участие в развитии атеросклероза, тогда как холестерин из липопротеидов высокой плотности является “хорошим”, поскольку не способствует изменению стенок кровеносных сосудов. Холестерин же, входящий в состав всех фракций липопротеидов составляет такой биохимический показатель как общий холестерин, норма которого – 3,5-7,5 ммоль/л. На основе всех этих данных была разработана формула, названная “коэффициент атерогенности”, показывающая склонность человека к развитию атеросклероза: Нормальное значение этого коэффициента не должно превышать 3, в противном случае риск развития сердечно-сосудистой патологии значительно увеличивается. Из этой же формулы следует, что при значительном увеличении фракции липопротеидов с низкой плотностью относительно высокой повышается вероятность развития атеросклероза. Показатели нормы холестрина крови По какой же причине возможно увеличение количества липопротеидов низкой плотности? В первую очередь в наше время частой причиной этого выступать несбалансированность питания – при увеличении удельного количества жиров в пище и одновременном снижении полноценных белков неизбежно возникает дисбаланс и в составе липопротеидов, которые представляют собой комплекс липидов и белков. Таким образом, в повышении уровня ЛПНП и развитии атеросклероза важную роль играет не повышение абсолютного количества жиров в пище, а их соотношение с белками. Другой немаловажной причиной повышения уровня ЛПНП выступает нарушение транспортных систем липидов. При различных обменных заболеваниях или наследственной предрасположенности может уменьшаться количество рецепторов к ЛПНП (которые служат для липопротеидов “посадочной площадкой”) и за счет этого липопротеиды низкой плотности не могут проникнуть из крови в ткани. Накапливаясь в крови, их концентрация достигает того критического значения, когда они начинают пропитывать стенку кровеносного сосуда с развитием атеросклеротической бляшки. При биохимическом анализе крови и выяснении липидного профиля человека всегда важно определять соотношения различных фракций липопротеидов между собой. Например, даже значительное повышение общего холестерина или жиров крови, но образованное за счет липопротеидов высокой плотности не представляет угрозы здоровью, но может быть признаком различных заболеваний печени (цирроз, гепатит), почек (гломерулонефрит), поджелудочной железы, эндокринной системы. С другой стороны даже при нормальном общем содержании липидов крови, но нарушенном балансе липопротеидных фракций и высоком коэффициенте атерогенности повышается вероятность развития атеросклероза, гипертонии и других заболеваний сердечно-сосудистой системы. Учебное видео расшифровки биохимического анализа кровиСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Рекомендуем посетить наш раздел с интересными материалами на аналогичные тематики “Профилактика заболеваний” Автор: Искандер Милевски |
Чтобы организм получал необходимую ему энергию, необходим целый комплекс сложных химических реакций – это процесс и называется жировой или липидный обмен. Если он нарушается, жиры или неправильно используются, или же с избытком откладываются, что приводит к развитию самых разных болезней. Одна из самых распространенных – это атеросклероз. Бета липопротеины или бета липопротеиды – вещества, которые имеют важнейшее значение в развитии этого опасного заболевания.
Зачем необходимы липопротеиды
В плазме крови человека среди прочих составляющих находится несколько видов жиров и жироподобных элементов. Но они не в свободной форме, а всегда связаны с белком-транспортировщиком – апопротеином. Такие соединения называются липопротеины. Они подвержены растворению в воде, а потому могут свободно передвигаться вместе с кровотоком по всему организму. Что это значит?
Жировые клетки могут находиться в составе таких соединений:
- Хиломикроны – это самые крупные элементы жира, состоят они из триглицеридов, холестерина, белка в небольшом количестве и фосфолипидов. Синтезируются они в тонком кишечнике после переваривания богатой жирами пищи. Затем они попадают в кровь, переносятся к печени, где ее клетки осуществляют последующую переработку и преобразование. Хиломикронам не присущи атерогенные свойства – другими словами, они не становятся причиной атеросклероза. Обусловлено это их крупным размером – это не позволяет им проникать через мембраны клеток сосудов.
- Пребета, в липопротеиды – это липопротеины низкой и очень низкой плотности. Именно они обычно и провоцируют развитие атеросклероза. В их составе содержится до 45% холестерина, они невелики по размерам и могут проникать в клетки сосудов. Они переносят частички жира к различным клеткам и органам. Своего рода это поставщики энергии для них, но при нарушении некоторых обменных процессов становятся провоцирующим атеросклероз фактором.
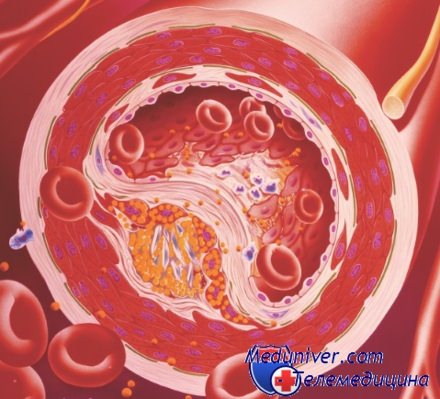
Если липопротеидов в крови становится слишком много, они откладываются на стенках сосудов в форме рыхлых жировых отложений. Потом отложения уплотняются, начинают разрастаться и перекрывать просвет сосуда – частично или полностью. Именно так образовывается атеросклеротическая бляшка – патология, которая приводит к самым разным осложнениям со стороны сердца и сосудов, существенно ухудшить самочувствие человека и даже стать причиной его смерти. Число бляшек не исчисляется в единицах, их может быть очень много. Чтобы снизить риск атеросклероза, уменьшают потребление жиров животного происхождения.
Существуют также альфа липопротеиды. Из всех жировых частиц они самые мелкие и отличаются доскообразной формой. Их синтезирует печень, затем они попадают в кровь, где начинают притягивать к себе частички жира со всех поверхностей. Когда альфа липопротеид полностью заполняется молекулами жира, его форма становится шарообразной. После этого он снова возвращается в печень и трансформируется в другие вещества. Это липопротеиды высокой плотности, они не наносят сосудам никакого вреда и часто именуются полезным холестерином. Но если по результатам анализов они сниженные, лучших последствий не стоит ожидать.
Кому необходимо пройти анализ
Увеличение уровня бета и пребета липопротеидов – основные предпосылки к формированию атеросклеротической бляшки. Если у пациента есть предрасположенность к атеросклерозу или склонность к патологиям сердца и сосудов, то контролировать уровень этих веществ в крови ему следует регулярно.
Исследование крови на содержание бета липопротеидов рекомендовано в таких случаях:
- Если при плановом или случайном обследовании пациента была установлена повышенная концентрация холестерина в плазме крови. Чтобы получить полную картину о том, как протекает липидный обмен в организме у пациента, назначается анализ на липидный спектр. После получения результатов исследования врач порекомендует необходимые меры по корректировке питания, образа жизни, возможно, если возникнет необходимость, назначит определенные медикаменты.
- Если пациенту уже поставлен диагноз стенокардия, ишемическая болезнь сердца или же он перенес инфаркт миокарда.
- Если имело место острое нарушение циркуляции крови в головном мозге – инсульт.
- Если у больного патологически высокое артериальное давление – инфаркт миокарда.
Также этот анализ для контроля состояния человека может назначаться тем, кто попадает в группу риска или имеет генетическую предрасположенность к патологиям сердца и сосудов. К группе риска относятся люди старше сорока лет, все, кто страдает ожирением или сахарной болезнью, регулярно употребляет алкоголь или курит.
Сдавать кровь на бета липопротеиды и общий уровень холестерина в крови рекомендуется всем один раз в пять лет по достижению 25-летнего возраста.
Такая мера позволяет вовремя выявить возможные отклонения и не допустить развития серьезной патологии. В этом случае достаточно будет просто откорректировать рацион и определить умеренную физическую активность. Если же человек находится в группе риска, то подобный анализ ему нужно сдавать не реже одного раза в двенадцать месяцев.

Подготовка к анализу
Очень важно правильно подготовиться к забору крови для этого исследования, в противном случае можно получить искаженную картину и упустить начало развития того или иного заболевания. Дело в том, что уровень бета липопротеинов может изменяться под воздействием самых разных факторов, и не всегда они говорят о наличии патологии. Повышают концентрацию этих соединений:
- Беременность. Когда женщина носит ребенка, в ее плазме крови уровень бета липопротеидов возрастает в 1,5-2 раза. В норму показатели возвращаются спустя несколько недель после родов. Если этого не происходит, пациентке потребуется дополнительное обследование и, вероятно, соответствующее лечение. На протяжении беременности повышенные показатели липопротеидов являются нормальным физиологическим явлением.
- Курение – поступление никотина в организм изменяет состав крови.
- Если кровь забиралась, когда человек стоял.
- Прием гормоносодержащих препаратов, анаболиков.
Есть также факторы, которые наоборот, способны понизить уровень бета липопротеинов в крови и тем самым нарушить достоверность анализа. К таким относятся:
- Физические нагрузки перед забором крови.
- Горизонтальное положение во время процедуры.
- Строгая диета, недоедание.
- Прием некоторых лекарственных препаратов, в частности, противогрибковых средств или содержащих эстроген, колхицины, статины.
Вот почему так важно правильно подготовиться к анализу и не нарушать рекомендаций врача – обычно такое исследование проводится в плановом порядке, и врач дает все необходимые указания. Подготовка заключается в следующем:
- на протяжении двух недель перед анализом рекомендуется не уклоняться от обычного образа жизни, придерживаться прежнего рациона, чтобы получить достоверную картину о происходящем в организме;
- анализ на бета липопротеины не сдается, если человек недавно перенес тяжелое заболевание;
- непосредственно перед забором крови нельзя ничего есть. Последняя трапеза должна быть не позднее, чем за восемь часов до анализа;
- сдавать кровь нужно в утренние часы только натощак. Нельзя пить чай, кофе, сок или воду с газом;
- минимум за полчаса до забора крови не стоит курить;
- перед самым анализом нужно спокойно посидеть несколько минут. Сдается кровь строго в положении сидя, берут ее из вены.
Конечно, никто не застрахован от оплошности лаборанта, который будет исследовать биологическое сырье. Но врачебные ошибки случаются крайне редко. А правильная подготовка к анализу позволяет свести к минимуму вероятность искажения картины. Само исследование проводится с использованием фотометрического и колориметрического методов, получить результаты можно уже через сутки.
Измеряются липопротеиды крови в миллимолях на литр. Если анализ покажет отклонения от нормы, пациент будет направлен на консультацию и обследование к узким специалистам – невропатологу, кардиологу, эндокринологу.
Нормы у мужчин и женщин
Обменные процессы в женском и мужском организмах протекают неодинаково. Именно поэтому в медицине существуют патологии, которые считаются «мужскими» или «женскими». Молодые женщины очень редко получают диагноз атеросклероз. Обусловлено это активной выработкой гормона эстрогена – он надежно оберегает сосуды женщины от скоплений вредного холестерина. Мужской же гормон не способен защитить сосуды, поэтому нужно чаще сдавать анализы, снижая уровень холестерина, если он повышен.
С возрастом выработка эстрогена снижается, а после наступления менопаузы прекращается вовсе. Поэтому после 40-45 лет и мужчины, и женщины одинаково рискуют получить какие-либо заболевания сердечно-сосудистой системы и сопутствующие им осложнения.
Показатели будут меняться не только в зависимости от пола, но и возраста пациента. Оценивается содержание липопротеинов очень низкой плотности и низкой плотности. Первые – это соединение жиров и белков, имеющее форму сферы. Они содержат преимущественно холестерин и являются главными провокаторами атеросклероза. Если их становится очень много, на стенках сосудов начинают формироваться холестериновые бляшки. Вот какие нормы установлены для содержания этого вещества:
- Возраст до 19 лет – для мужчин от 1,54 до 3,60 ммоль/литр, для женщин от 1,54 до 3,87 ммоль/литр.
- От 20 до 30 лет – для мужчин от 1,52 до 4,49 ммоль/литр и для женщин от 1,54 до 4,12 ммоль/литр.
- От 31 до 40 лет – для мужчин от 2,09 до 4,91 ммоль/литр и для женщин от 1,84 до 4,35 ммоль/литр.
- От 41 до 50 лет – для мужчин от 2,30 до 5,32 ммоль/литр, для женщин от 2,04 до 4,90 ммоль/литр.
- От 51 до 60 лет – для мужчин от 2,31 до 5,30 ммоль/литр и для женщин от 2,30 до 5,64 ммоль/литр.
- От 61 до 70 лет – для мужчин от 2,31 до 5,56 ммоль/литр и для женщин от 2,44 до 5,54 ммоль/литр.
Можно заметить, что концентрация этого вещества у женщин в молодом возрасте незначительно ниже, чем у мужчин такого же возраста. Но после пятидесяти лет ситуация меняется — теперь наоборот, у женщин уровень липопротеидов становится выше. Оптимальным считается уровень липопротеинов низкой плотности, если он не превышает 2,61 ммоль/литр. Допустимые значения – до 4,10 ммоль/литр. Если показатели достигают 4,90 ммоль/литр, можно говорить о повышенном содержании жиров в крови. Показатели свыше считаются экстремально высокими.
Установленные нормы уровня липопротеинов очень низкой плотности одинаковы и для мужского, и для женского пола. Показатели варьируются от 0,1 до 1,4 ммоль/литр. При этом в медицине до сих пор так точно и не установлено, какую же именно функцию выполняет эта фракция в организме человека. Если липопротеиды низкой плотности напрямую влияют на образование холестериновых бляшек и развитие атеросклероза, то липопротеины очень низкой плотности такого свойства не имеют.
Есть мнение, что эти соединения изначально относятся к вредным продуктам распада после жирового обмена и организму они не нужны. Ряд исследований подтверждает это предположение. Именно потому не существует четко установленных норм содержания липопротеинов очень низкой плотности в крови человека. Их снижение или повышение обычно никак не сказывается на общей клинической картине заболевания и самочувствии пациента.
Почему повышается уровень
Подобное явление не редкость в результатах анализов людей, возраст которых превышает 40-50 лет. Чем можно его объяснить, какие факторы влияют на изменение содержания этих веществ в крови человека?
- Застой желчи в печени или желчевыводящих протоках при таких патологиях, как гепатиты, циррозы, холециститы, опухоли разной природы.
- Дисфункции почек, влекущие за собой почечную недостаточность.
- Заболевания органов эндокринной системы, в частности, гипотиреоз.
- Сахарная болезнь некомпенсированной формы.
- Нарушение метаболизма, ожирение.
- Злоупотребление спиртным.
- Онкологические заболевания поджелудочной железы или предстательной железы.
- Несбалансированный рацион с преобладанием жирной пищи.
Бета липопротеиды откладываются на стенках сосудов постепенно. Поэтому долгое время у человека может не возникать вообще никаких жалоб.
Но кода их концентрация становится слишком высокой, начинают проявляться первые симптомы атеросклероза:
- за редким исключением увеличение массы тела;
- появление жировиков на теле и лице. Это небольшие уплотнения под кожей, наполненные холестерином, локализуются они по линиям сухожилий. В медицине такие образования называются ксантомы и ксантелазы;
- боли за грудиной ноющего характера – это симптом развивающейся ишемической болезни сердца и стенокардии. Неприятные ощущения могут отдавать в шею, плечо, руки, поначалу их легко снять, если принять препараты нитроглицерина. Но с прогрессированием заболевания боли учащаются, приступы становятся продолжительнее и плохо подавляются медикаментозными средствами;
- забывчивость, рассеянность, снижение работоспособности;
- онемение нижних конечностей, изменение походки – это говорит о том, что происходит поражение сосудов, отвечающих за кровоснабжение ног.
Атеросклероз относится к системным заболеваниям, поэтому в той или иной степени будут поражаться все внутренние органы. Но в первую очередь при нарушениях кровообращения будут страдать сердце и головной мозг, так как именно эти органы особенно нуждаются в достаточном количестве кислорода и питательных веществ для нормального функционирования.
Если происходит значительное разрастание атеросклеротических бляшек, ведущее к сужению сосудистых просветов, могут развиться такие опасные для жизни пациента осложнения, как инфаркт миокарда или инсульт.
Что такое острый инфаркт миокарда? если к сердечной мышце поступает недостаточно крови вместе со всеми необходимыми веществами, постепенно происходит отмирание ее клеток. Это необратимый процесс. Если вовремя не принять меры, наступает полный некроз тканей определенного участка сердечной мышцы – вот это и называется инфаркт миокарда. Патология развивается стремительно, иногда в течение нескольких минут. Вначале человек испытывает резкую, острую боль за грудиной, не позволяющую шелохнуться или глубоко вдохнуть. Нитроглицерин устранить эти симптомы не помогает. Следует уложить больного горизонтально с приподнятой головой, обеспечить доступ свежего воздуха и немедленно вызвать скорую помощь.
Инсульт возникает при остром нарушении внутримозгового кровообращения. Начинают отмирать ткани головного мозга по той же причине – острый дефицит кислорода и питательных веществ. Инсульт может проявляться по-разному:
- частичный паралич конечностей или одной половины лица;
- нарушения речи;
- дисфункции органов таза – непроизвольное мочеиспускание и дефекация.
В этом случае тоже очень высока угроза для жизни пациента, потому ему необходима срочная госпитализация.
Избежать подобных осложнений можно, если вовремя провести комплексное лечение, направленное на снижение уровня бета липопротеидов в крови. Заключается оно в таких мероприятиях:
- Соблюдение диеты с низким содержанием жиров и простых углеводов.
- Полный отказ от курения и алкоголя.
- Посильная физическая активность – подойдут такие виды спорта, как плавание, ходьба, йога, пилатес.
Не обойтись и без медикаментозных средств. Для снижения холестерина в организме используются комбинации статинов, секвестрантов и фибратов, принимать их нужно для получения ощутимого результата не менее трех месяцев. Соответственно, каждые три месяца больной сдает контрольный анализ крови на содержание липопротеинов, чтобы отследить динамику болезни и оценить эффективность проводимой медикаментозной терапии. Все назначения делает только врач, он же корректирует схему лечения на основании результатов анализов и общего состояния пациента.
Снижение бета липопротеидов в анализе крови
Такое явление встречается намного реже и не имеет весомого значения в диагностике тех или иных заболеваний. Спровоцировать снижение уровня липопротеинов в крови могут такие патологии и состояния:
- генетическая предрасположенность;
- декомпенсированная печеночная недостаточность в тяжелой форме;
- онкологические заболевания костного мозга;
- тяжелые ожоги;
- гипертиреоз;
- артриты аутоиммунной природы, различные артрозы;
- инфекционные заболевания в стадии обострения;
- бронхиальная астма.
Лечение должно быть направлено на устранение основного заболевания, никаких специальных медикаментов для повышения уровня бета липопротеидов и фракции липопротеидов, чтобы привести в норму их нормальный показатель, принимать не нужно.