Нарушение дыхания при анемии

Если исходить из медицинского определения, одышка — это нарушение частоты, глубины или ритма дыхательных движений, усиление активности мышц, участвующих в дыхательном акте. Возникает такое состояние при наличии каких-либо препятствий для тока воздуха или патологий сердца, легочной системы или некоторых заболеваний. У некоторых людей возникновение одышки является признаком невроза, нередко она формируется при анемии, наличии лишнего веса или иных патологий. Как же выяснить причину данного симптома?
Одышка: норма или патологии

Обычно под термином «одышка» люди понимают ощущение нехватки воздуха при тяжелых физических нагрузках, например, при попытках догнать отъезжающую маршрутку или бегом подняться на 10 этажей. В этих условиях тело начинает испытывать острую нехватку кислорода в крови для дыхания клеток, из-за чего к мозгу поступают сигналы о том, что нужно участить дыхание и увеличить объем вдыхаемой воздушной смеси. Отсюда возникает физиологическая одышка, которая быстро исчезает по мере того, как человек отдохнул. Чем сильнее тренирован человек, тем меньше у него шансов на развитие одышки при нагрузках, и никаких негативных последствий такое нарушение дыхания не несет. Другое дело — одышка патологическая, возникающая в покое или при малейших, привычных нагрузках. В этом случае необходима помощь врача и выяснение причины данного явления.
Эмоции, стрессы, невроз
В некоторых случаях, у людей холерического темперамента или склонных к истерии, одышка может возникать в периоды эмоционального напряжения. Кроме того, она может быть результатом колебаний давления при нейроциркуляторной дистонии. Нередко причиной одышки становится истерический невроз, когда при наличии негативных эмоций в стрессовых ситуациях нервная система перевозбуждает дыхательный центр. При наличии невроза, помимо одышки, могут быть и иные симптомы — приступы паники, слезы и истерики, страх смерти. Нередко возникновение одышки при стрессах или на фоне негативных эмоций относят к отдельному, дыхательному неврозу. Его проявления, особенно в острой стадии, тяжело переживаются пациентами — у них возникают приступы кашля без наличия простуды и воспаления дыхательной системы, одышка в покое или при малейшей нагрузке в период стрессов. Нередко такой невроз требует как помощи психотерапевта, так и медикаментозных мероприятий.
Анемия как причина
Нередко именно дыхательные расстройства становятся одним из первых тревожных сигналов при наличии анемии. Нередко при проведении анализа крови у молодой пациентки с одышкой выявляется выраженное снижение гемоглобина. Кроме того, анемия нередко проявляется еще и слабостью, бледностью, снижением аппетита и сна, нарушениями функций кожи, ломкостью и сухостью волос и ногтей. Наиболее часто анемия выявляется у подростков и женщин репродуктивного возраста. Для мужчин в связи с менее частыми кровопотерями и физиологическими особенностями, она менее типична. Помочь в устранении дефицита гемоглобина могут препараты железа в сочетании с качественным питанием, которое богато витаминами и железом.
Анемия приводит к одышке в силу того, что сниженное количество гемоглобина не способно полностью обеспечить организм кислородов, в связи с чем запускаются компенсаторные механизмы — учащение сердцебиения, чтобы быстрее гонять кровь по телу, и изменение частоты и глубины дыхания.
Наличие лишнего веса
Нарушение дыхания типично для людей с лишним весом и различными стадиями ожирения. Проблемы с дыханием связаны с тем, что организм вынужден носить на себе большой груз, иногда превышающий 50% от собственной нормальной массы и более. Важно понимать, что лишний вес приводит к отложению жира не только в области бедер и талии, но и в области внутренних органов. Избыток жира внутри брюшной полости приводит к давлению на диафрагму, из-за чего ее купол приподнимается, легкие сдавливаются, и объем их уменьшается. Могут «заплывать» жиром сердце и легкие, кровью нужно снабжать не только мышцы и внутренние органы, но и тот объем жира, который формирует лишний вес. Поэтому полные люди нередко страдают выраженной одышкой. Причем, чем больше у них лишнего веса, тем сильнее проблемы с дыханием.
Проблемы с сердцем

Нередко одышка является одним из проявлений патологий сердца, основными из которых становятся ИБС (ишемическая болезнь сердца), а также пороки, гипертензия или астма сердечного происхождения. Основа патологии — формирование застойной недостаточности сердца, когда оно не в силах перекачивать тот объем поступающей к нему крови в силу слабости или поражения миокарда. Если сердце пережило инфаркт с формированием нефункционального рубца, в нем активно развиваются склеротические явления на фоне хронической ишемии и гипоксии, его мышцы не могут сокращаться так же активно, как это делал бы здоровый миокард. Тот объем крови, который нужно перекачать, сердце просто не в состоянии продавить под давлением в аорту и остальные сосуды, из-за чего часть крови застаивается в области легочного круга, приводя к нарушениям дыхания.
Такие состояния опасны для жизни, на фоне застоя в легочном круге возможно развитие отека легких и удушья, при которых жизнь спасут только реанимационные мероприятия. Основными признаками подобных состояний будут нарастающая одышка, синюшность лица и конечностей, резкое недомогание.
Опасная одышка: ТЭЛА
Если одышка возникла резко, на фоне, казалось бы, полного здоровья, причиной ее может стать ТЭЛА (расшифровывается тромбоэмболия легочной артерии). Такое возможно у людей с варикозным расширением вен и тромбофлебитами, при наличии нарушений свертывания крови, операциях на сосудах, при родах. Образующийся в венах тромб отрывается, с током крови попадая в область легочной артерии, и закупоривает ее просвет. Данное состояние требует немедленной помощи врачей и проявляется резко возникшей и нарастающей одышкой, посинением лица, удушьем, судорогами мышц и отеками ног. Все эти признаки требуют немедленного вызова неотложки и госпитализации.
Источник
Острая дыхательная недостаточность (ОДН) у гематологических больных – диагностика, лечение
Острая дыхательная недостаточность (ОДН) — самая частая причина, по которой больные со злокачественными новообразованиями переводятся в отделения интенсивной терапии. Главные этиологические факторы развития тяжелой, опасной для жизни дыхательной недостаточности у больных со злокачественными опухолями — легочная инфекция, тромбоэмболия легочной артерии, острое токсическое повреждение легких как следствие агрессивной полихимиотерапии, специфическое (опухолевое) поражение легких.
Тяжелая острая дыхательная недостаточность резко ухудшает ближайший прогноз онкологических больных, в популяции которых от дыхательной недостаточности погибают до 74 % пациентов, нуждающихся в проведении ИВЛ. В противоположность этому летальность при сравнимой по тяжести острой дыхательной недостаточности у больных с неопухолевыми заболеваниями составляет около 20 %.
Такое малоутешительное сравнение обусловлено в значительной мере тем, что диагностика острой дыхательной недостаточности у онкологических больных запаздывает, а квалифицированная помощь специалистом по респираторной поддержке (в нашей стране эту функцию выполняет обычно анестезиолог-реаниматолог) оказывается очень редко. В авторитетном зарубежном руководстве с сожалением констатируется, что «онкологические больные переводятся в ОРИТ лишь в случае крайней степени выраженности острой дыхательной недостаточности», тогда как «раннее распознание и активное лечение … могли бы предотвратить многие случаи смерти от дыхательной недостаточности».
Положительную роль активной диагностической и лечебной тактики подтверждают данные о парадоксальном снижении летальности от острой дыхательной недостаточности после высокодозной химиотерапии с трансплантацией костного мозга (пациенты наблюдаются специалистами по интенсивной терапии) в сравнении со всеми больными с лимфомами и острыми лейкозами (пациенты наблюдаются гематологами) — 54 % против 80 % летальности.
Общепринятого определения острой дыхательной недостаточности нет. Для оценки дыхательной функции легких на практике удобно пользоваться определением А. П. Зильбера, согласно которому компенсированная дыхательная недостаточность диагностируется при напряженной работе системы дыхания, обеспечивающей достаточную оксигенацию артериальной крови, а декомпенсированная дыхательная недостаточность — при снижении парциального давления кислорода в артериальной крови (РаО2) ниже 60 мм рт. ст. (что соответствует насыщению крови кислородом менее чем на 90 %) и/или повышению парциального напряжения углекислого газа (РаСО2) выше 49 мм рт. ст..
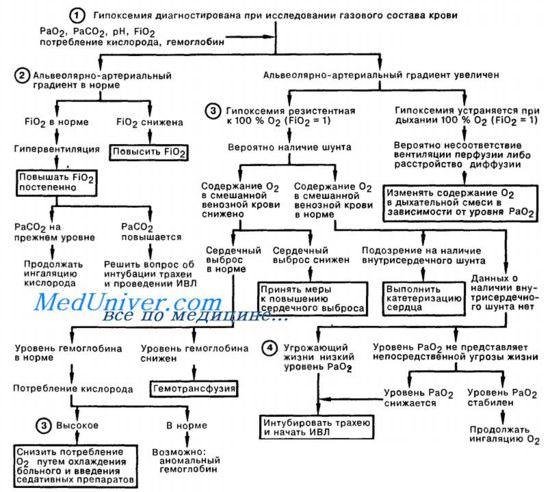
Гипоксемия — самый надежный признак декомпенсированной острой дыхательной недостаточности. Достаточное насыщение артериальной крови кислородом — необходимое условие адекватного транспорта кислорода к периферическим тканям, «первичной доминанты» лечения любого критического состояния. На практике анализ газового состава артериальной крови не всегда доступен вне специализированного отделения (реанимации), к тому же выявление гипоксемии свидетельствует о далеко зашедшей, декомпенсированной острой дыхательной недостаточности. Однако в настоящее время вполне доступны неинвазивные методы оценки насыщения крови кислородом (например, пульсоксиметрия — SpО2).
Ранний клинический симптом острой дыхательной недостаточности — тахипноэ, усиливающееся при физической нагрузке; при этом одышки (т. е. ощущения нехватки воздуха) в покое, на ранней стадии острой дыхательной недостаточности, может не быть. При нарастании гипоксемии закономерно усиливается тахипноэ, появляются тахикардия, потливость, артериальная гипертензия (как следствие периферической вазоконстрикции), беспокойство, возбуждение, психические нарушения.
Дальнейшее ухудшение оксигенации приводит к артериальной гипотензии, диффузному цианозу, появлению аритмий, коме, необратимому повреждению головного мозга и смерти.
Синдром острой дыхательной недостаточности может быть следствием многих заболеваний, нарушающих нормальную регуляцию системы дыхания (периферические рецепторы «обратной связи»—дыхательный центр—афферентные проводящие пути), механику дыхания (целостность грудной клетки—дыхательная мускулатура), повреждающих воздухоносные пути и нормальную вентиляцию в легких (воздухопроводящие пути от носоглотки до бронхов—бронхиолы—альвеолы), альвеолокапиллярный обмен (клеточные мембраны и интерстиций легких), перфузию крови через легочные сосуды (малый круг кровообращения).
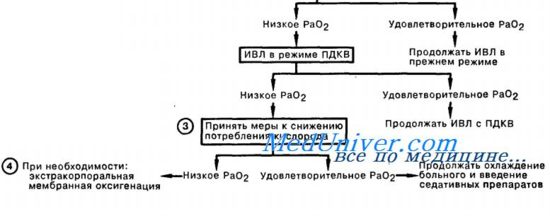
При обследовании пациента с острой дыхательной недостаточностью важно определить топику патологического процесса, вызвавшего нарушение функциональной системы дыхания, и соотнести ее с предполагаемой причиной (этиологическим фактором).
Необходимое условие успешного лечения — выявление причины острой дыхательной недостаточности и воздействие на эту причину. Постельный режим и функциональный покой обеспечивают снижение потребности в кислороде. Положение в кровати с приподнятым головным концом облегчает экскурсию диафрагмы и улучшает вентиляцию в средних отделах легких, а периодическое применение дренажных положений (на боку, на животе, с опущенным головным концом) может облегчить эвакуацию бронхиального секрета.
Желательна коррекция анемии; приемлемым минимальным уровнем гемоглобина крови при острой дыхательной недостаточности считают 100 г/л.
Оксигенотерапия необходима при декомпенсированной острой дыхательной недостаточности. Цель оксигенотерапии — по крайней мере 90 % насыщение артериальной крови кислородом. При подборе потока кислорода во вдыхаемом воздухе лучше ориентироваться на показатели неинвазивного мониторинга (SpО2). Необходимым и достаточным при этом является 92— 97 % насыщение крови кислородом. Избыточное количество кислорода во вдыхаемой смеси может привести к угнетению сократительной способности миокарда и снижению сердечного выброса, а в результате к снижению транспорта кислорода к периферическим тканям.
При длительном дыхании обогащенной кислородом смесью с содержанием О2 более 50 % могут возникать токсические повреждения воздухоносных путей и легких. Искусственная вентиляция легких должна проводиться, если консервативное лечение дыхательной недостаточности неэффективно, а причина острой дыхательной недостаточности потенциально обратима.
– Также рекомендуем “Поражения сердечно-сосудистой системы у гематологических больных – диагностика, лечение”
Далее рекомендуем для ознакомления следующие статьи:
- Лечение гепатитов В и С у гематологических больных – схемы ИФН-терапии
- Ламивудин (зеффикс) в лечении гепатитов В и С у гематологических больных – эффективность
- Рибавирин и ремантадин в лечении гепатитов В и С у гематологических больных – эффективность
- Гептрал в лечении гепатитов В и С у гематологических больных – эффективность
- Профилактика гепатитов В и С у гематологических больных
- Шок у гематологических больных – диагностика, лечение
- Острая дыхательная недостаточность (ОДН) у гематологических больных – диагностика, лечение
- Поражения сердечно-сосудистой системы у гематологических больных – диагностика, лечение
- Острая кровопотеря у гематологических больных – классификация, неотложная помощь
- Перикардит и тампонада сердца у гематологических больных – диагностика, лечение
Источник
Что такое анемия и к чему она приводит
У здорового человека кровь переносит кислород с помощью гемоглобина — богатого железом белка. Он содержится в красных кровяных клетках — эритроцитах. Если в крови снижается количество эритроцитов, гемоглобина или железа — тело не получает достаточно кислорода. Врачи называют это состояние анемией или малокровием.
В легких случаях анемия вообще незаметна или вызывает небольшую слабость и усталость. В тяжелых — нарушает работу сердца и даже приводит к смерти.
По данным Всемирной организации здравоохранения, анемией болеют 1,62 млрд людей — это почти 25% населения планеты.
У кого чаще бывает анемия
Анемия есть у каждой третьей женщины, а у беременных она встречается почти у каждой второй. Риск снижается после менопаузы, когда прекращаются менструации. Также эта болезнь возникает у 40% детей до 5 лет.
Есть и другие признаки, которые указывают на высокую вероятность заболеть малокровием:
- Вам больше 65 лет.
- В рационе мало железа, витаминов В12 и В9.
- У вас есть заболевания тонкого кишечника: болезнь Крона или целиакия.
- У вас есть хронические болезни почек, печени, диабет или рак.
- Кто-то из близких родственников болел наследственным малокровием, например, серповидноклеточной анемией.
Семь признаков анемии
В легкой форме не будет никаких проявлений. Анемия может спрятаться за симптомами хронических заболеваний. В этих случаях обнаружить малокровие можно только с помощью анализа крови.
Существует много форм анемии, но поскольку все они нарушают доставку кислорода, у них есть общие признаки.
Слабость и утомляемость
Вы чувствуете постоянную слабость или быстро устаете от привычной работы, с которой раньше легко справлялись.
Ваши мышцы получают меньше кислорода, из-за чего им не хватает энергии. Также сердцу приходится работать сильнее, чтобы перекачивать больше крови и компенсировать недостаток кислорода в эритроцитах. В результате вы быстро устаете.
Бледная кожа
Гемоглобин делает кровь красной. Когда его мало, она розовеет. Из-за этого кожа и слизистые оболочки становятся бледными. Эту бледность легче всего заметить на внутренней поверхности нижнего века. У здорового человека она ярко-красная. Если цвет стал бледно-розовым, вероятно у вас анемия.
Одышка
Обычно появляется при физической нагрузке, например ходьбе. Когда мышцы активно работают, им нужно много кислорода. Но при анемии они получают меньше необходимого. Тогда мозг отдает приказ дышать чаще, чтобы насытить эритроциты большим количеством кислорода. Если вы раньше спокойно ходили на длинные расстояния, а теперь чувствуете, что задыхаетесь, как при быстром беге, — это признак малокровия.
Будьте осторожны: одышка может быть симптомом COVID-19. Смотрите нашу галерею о новом коронавирусе:
Головная боль и головокружение
Они также могут сопровождаться шумом в ушах. Из-за низкого гемоглобина в мозг попадает мало кислорода. Это вызывает головокружение и шум в ушах. Также в кровеносных сосудах повышается давление, они набухают, из-за чего возникает головная боль. Существуют десятки причин головной боли, но если она появляется часто и сопровождается головокружением — это может указывать на анемию.
Обмороки
В тяжелых случаях из-за недостатка кислорода в мозге вы можете терять сознание на несколько минут.
Аритмия
Это нарушение сердечного ритма. Чаще всего при анемии бывает тахикардия — учащенное сердцебиение. У вас наверняка было такое при занятиях спортом или эмоциональном стрессе. Но если сердцебиение появляется, когда вы ничего не делаете — это тревожный признак. Он говорит, что сердцу приходится работать интенсивней, чтобы обеспечить клетки достаточным количеством кислорода.
Также при анемии сердце может биться неправильно — периодически учащаться или замедляться.
Холодные руки и ноги
Чем меньше кислорода попадает в клетки, тем меньше тепла они выделяют. Поэтому многие пациенты с анемией жалуются, что у них быстро мерзнут руки и ноги даже в теплое время.
Эти симптомы бывают при любой анемии, будь то вызванной недостатком железа или разрушением эритроцитов. Но есть и другие признаки, которые относятся только к отдельным видам малокровия.
Железодефицитная анемия
Она возникает из-за недостатка железа, из которого построен гемоглобин. Вот ее отличительные признаки:
- Кожа становится сухой и шелушится.
- Волосы легко ломаются и выпадают.
- В уголках рта появляются ранки.
- У вас меняется вкус еды, тяжело глотать обычную пищу.
- Ноги непроизвольно дергаются во сне.
Все эти симптомы называют сидеропенией. Они могут появиться, даже когда анемии еще нет и гемоглобин нормальный, но запасы железа уже истощаются. Это так называемый латентный дефицит железа, своего рода переходная стадия от здоровья к анемии. Чтобы обнаружить это состояние, нужно сделать анализ на уровень ферритина — белка, который запасает железо. Обычный анализ крови не покажет никаких изменений.
Эту анемию лечить проще всего: в легких случаях нужно есть больше мяса, в тяжелых — пропить таблетки с железом.
Смотрите в нашей галерее 8 противоречивых фактов о вреде и пользе красного мяса:
B12-дефицитная анемия
Витамин В12 участвует в создании новых клеток крови. Когда его мало, клетки получаются слишком большими и нефункциональными, к тому же их становится меньше. В12 выполняет и другие задачи, поэтому при недостатке витамина возникают эти симптомы:
- Язык становится красным или малиновым и воспаляется.
- Во рту появляются небольшие ранки.
- Вы чувствуете покалывание и беганье мурашек по коже.
- Меняется настроение, вы становитесь раздражительными, иногда возникает депрессия.
- Ухудшается память, вам тяжело сосредоточиться и выполнять умственную работу.
- Возникают проблемы с координацией движений, нарушается походка.
Эту проблему легко решить приемом таблеток с витамином В12.
Гемолитическая анемия
Эритроциты живут 125 дней, а потом их разрушает селезенка.
Но иногда что-то идет не так и селезенка начинает утилизировать слишком много клеток крови — возникает анемия.
Помимо общих анемических симптомов, на нее указывают и другие признаки:
- Кожа и слизистые желтеют.
- Повышается температура.
- Увеличиваются селезенка и печень.
Эту анемию лечить сложнее всего: иногда приходится переливать кровь или удалять селезенку.
Что делать, если обнаружили эти признаки
Если вы подозреваете анемию, обратитесь к врачу — он сделает анализ крови. Но даже если с гемоглобином все в порядке — это не повод расслабляться. Если у вас постоянно возникают симптомы из списка — наверняка с организмом что-то не так. Это может быть латентный дефицит железа или другие болезни с похожими признаками. Поэтому лучше пройти комплексный медицинский осмотр и сделать дополнительные анализы.
Читайте также:
Смотрите наши видео:
Во время загрузки произошла ошибка.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
