Норма уровень липопротеида в крови у женщин после 50 лет

ЛПВП, или липопротеиды высокой плотности, относятся к классу сложных белков, которые играют важную роль в выведении холестерина из клеток в печень. В этом органе он превращается в желчные кислоты, а далее выходит вместе с фекалиями. Данную фракцию холестерина называют «полезной», так как она уменьшает риск развития сердечно-сосудистых заболеваний.
Норма у женщин по возрасту составляет большую величину, чем для мужчин. Превышение этого значения считается благоприятным фактором, однако в некоторых случаях оно может свидетельствовать о наличии патологий печени.
Что показывает анализ на ЛПВП
Сердечно-сосудистые заболевания являются основной причиной смерти людей во всем мире. Раскрытие механизма модификации ЛПВП позволило использовать новые возможности для диагностики и лечения атеросклероза.
Оценка свойств липопротеидов высокой плотности помогает предсказывать риск развития этой патологии, связанной с отложением холестерина в просвете кровеносных сосудов. В настоящее время основным направлением в терапии атеросклероза является разработка фармакологических средств, нормализующих функцию ЛПВП и повышающих их концентрацию в крови человека.
Уровень липопротеидов высокой плотности, а также другие данные о сопутствующих заболеваниях, возрасте и поле, кровяном давлении, наличии вредных привычек учитываются врачами для оценки индивидуального риска развития серьезных осложнений сердечно-сосудистых патологий: инфаркта миокарда и инсульта.
Для этих целей за рубежом была разработана шкала SCORE (Systematic COronary Risk Evaluation), в основу которой легли исследования, проведенные в 12 странах Европы с общим охватом более 200 тыс. пациентов.
ЛПВП, норма у женщин по возрасту которого рассмотрена в статье, обладает целым спектром атеропротективных свойств (антиоксидантное, противовоспалительное, противотромбозное). Эти вещества являются частью врожденного иммунитета. При системном воспалении в организме человека они могут утрачивать первоначальные характеристики.
Низкий уровень ЛПВП сигнализирует о высоком риске развития атеросклероза и сердечно-сосудистых патологий. Часто он сочетается с гипертриглицеридемией (повышенным уровнем триглицеридов в крови), инсулинорезистентностью, сахарным диабетом и другими нарушениями обмена веществ.
Когда назначают исследование
Анализ на ЛПВП проводится в следующих случаях:
- При атеросклерозе и патологиях сердечно-сосудистой системы, связанных с ним (ишемическая болезнь сердца, инфаркт миокарда). Исследование назначают для прогнозирования осложнений, а также с целью диагностики. Атеросклеротическое поражение сосудов часто протекает бессимптомно. У некоторых пациентов, наоборот, ишемия органов возникает уже при небольшом сужении просвета кровеносных сосудов. В зависимости от локализации поражения могут возникнуть такие осложнения, как гангрена конечностей, ишемия или инсульт мозга, кишечника и других органов.
- При заболеваниях печени.
- Для выявления дислипидемий – нарушения баланса липидных фракций в крови.
- Для оценки риска по шкале SCORE, позволяющей спрогнозировать вероятность летального исхода от последствий атеросклероза в течение ближайших 10 лет пациента.
Нормы показателей у женщин по возрасту
ЛПВП, норма у женщин по возрасту которого указана в таблице, в среднем составляет не менее 1,2 ммоль/л. Для мужчин этот показатель равен 1,0 ммоль/л. Если результаты анализа выше данного значения, то кардиориск находится на низком уровне, и наоборот.
 ЛПВП и другой холестерин норма у женщин по возрасту
ЛПВП и другой холестерин норма у женщин по возрасту
| Возраст женщины, лет | Диапазон нормальных значений ЛПВП, ммоль/л |
| 5-10 | 0,93-1,89 |
| 10-15 | 0,96-1,81 |
| 15 и старше | 0,91-1,91 |
Как подготовиться к исследованию
Для правильной подготовки к исследованию необходимо придерживаться следующих рекомендаций:
- Сдача анализа производится строго натощак, в утренние часы (с 8-00 до 11-00). Последний прием пищи должен быть не позже 12-14 ч до взятия биоматериала. Воду можно пить. При наличии особых указаний врача анализ может быть сдан в течение дня.
- Если пациент принимает лекарственные препараты, то необходимо заранее сообщить об этом лечащему врачу. По согласованию с ним некоторые из них должны быть отменены за 10-14 дней, иначе результаты анализа будут искажены.
- В день перед посещением лаборатории необходимо избегать больших физических и эмоциональных нагрузок, исключить спиртные напитки и жирные продукты. За 1-2 ч нужно отказаться от курения.
- За 15 мин. до взятия крови необходимо успокоиться, по возможности – отдохнуть.
- Если в этот же день назначены физиотерапевтические процедуры (массаж, УЗИ, рентгеноскопия и другие), то они должны проводиться после взятия крови.
В сомнительных случаях, когда необходимо пересдать анализ, лучше всего это делать в той же лаборатории и в то же время суток для исключения влияния случайных факторов.
Как происходит забор биоматериала
Для исследования уровня ЛПВП у пациента берут венозную кровь. Взятие из капилляра (из пальца или из пятки у маленьких детей) допускается в нескольких случаях:
- при обширных ожогах, когда забор из вены затруднен;
- при наличии очень мелких вен или при их труднодоступности;
- при ожирении высокой степени;
- у новорожденных;
- при склонности к тромбозу вен.
При заборе крови используются одноразовые стандартные системы (шприц-пробирка или устройство для вакуумного метода).
Процедура сдачи анализа заключается в следующем:
- Проводится идентификация пациента (ФИО, возраст, другие данные).
- Руку обследуемого выпрямляют и визуально исследуют на предмет доступности вен. Чаще всего кровь берут из локтевой вены, так как она более подвижна. Если это невозможно, то из запястья. Если в данную вену вводятся лекарства, то выбирают другую. Медсестра надевает одноразовые перчатки, которые она должна менять перед каждым пациентом.
- На руку накладывают жгут, готовят иглу, дезинфицирующие средства и ватный тампон.
- Место прокола дезинфицируют, дают немного подсохнуть и просят поработать рукой, то есть сжать и разжать кулак для более интенсивного притока крови.
- С одноразовой иглы убирают колпачок и прокалывают вену. Рука пациента при этом должна быть немного наклонена вниз.
- Сбор крови ведется в пробирку. Как только начинается ее ток, жгут ослабляют. Его нельзя держать на руке дольше 2 мин., так как это влияет на результаты анализов.
- После заполнения пробирки иглу убирают, а место укола плотно зажимают ватным тампоном. Держать его необходимо не менее 3-5 мин., пока кровь полностью не остановится.
Для идентификации белков ЛПВП в медицинской практике применяют 4 основных метода:
- Двумерный гель-электрофорез. Белки окрашиваются, извлекаются из геля, расщепляются и анализируются в масс-спектрометре.
- Лазерная десорбция и ионизация. На специальную поверхность наносят образец, а лазерный луч способствует транспортировке ионов, которые в дальнейшем анализируются.
- Метод с усиливаемой поверхностью, аналогичный предыдущему. Это способ используется для определения белков в сложных смесях. Исследование проводится в масс-спектрометрах.
- Метод жидкостной хроматографии в сочетании электроионизацией и масс-спектрометрией.
Сколько ждать результатов исследования
Результаты исследования на ЛПВП могут быть готовы в течение 1 рабочего дня. При сильной загруженности медицинского учреждения или при необходимости транспортировки биоматериала этот срок удлиняется до 2-3 суток.
Некоторые коммерческие лаборатории предлагают услуги для забора крови в домашних условиях, с выездом на дом к пациенту.
Расшифровка ответов анализа
ЛПВП имеет средние референтные значения в пределах 0,9-1,91 ммоль/л. При этом врач должен учитывать не только норму у женщин по возрасту, приведенную в таблице ранее, но и ее соотношение с общим холестерином и ЛПНП.
Уменьшение ЛПВП ниже уровня 0,9 ммоль/л трактуется как повышенный риск развития сердечно-сосудистых заболеваний. По некоторым оценкам, последующее снижение концентрации данной «полезной» фракции холестерина на каждые 0,13 ммоль/л увеличивает вероятность формирования ишемической болезни сердца на 25%.
В некоторых лабораториях результат анализа выдается в других единицах – мг/дл. Для их перевода в ммоль/л значение, указанное на медицинском бланке, необходимо умножить на 0,026.
Причины отклонений показателей от нормы
Результаты анализов не являются единственным критерием для определения атеросклероза и других сердечно-сосудистых заболеваний. Точный диагноз может быть установлен только лечащим врачом на основании совокупных данных, полученных при других видах лабораторных и инструментальных исследований, а также по информации из анамнеза пациента.
Снижение или повышение ЛПВП наблюдается при наследственных заболеваниях, метаболических нарушениях и других патологиях, перечисленных ниже. При устранении основной причины уровень «полезного» холестерина восстанавливается. У некоторых людей низкий уровень ЛПВП не коррелирует с высоким риском атеросклероза, а является индивидуальной особенностью организма.
Повышение
Повышение липопротеинов в сыворотке крови происходит в следующих случаях:
- Заболевания печени:
- первичный билиарный цирроз;
- хронический гепатит в активной стадии;
- обтурационная желтуха;
- острые отравления.
- Наследственное повышение уровня ЛПВП (наследственная гиперхолестеринемия IА и IIВ типов).
Понижение
Снижение уровня ЛПВП происходит при следующих заболеваниях и состояниях:
- Патологии почек:
- хроническая почечная недостаточность;

- нефротический синдром, при котором у больного возникают нарушения белково-липидного обмена и отеки.
- Холестаз (застой желчи).
- Наследственные патологии – первичная гипо-a-липопротеинемия.
- Нарушения обмена веществ:
- ожирение;
- гипертриглицеридемия;
- сахарный диабет в стадии декомпенсации.
- Вредные привычки:
- алкоголизм;
- курение.
- Общее истощение организма в результате инфекционных и других тяжелых заболеваний.
- Углеводная диета.
Изменение концентрации белков этого типа также выявляется у пациентов, которые принимают следующие виды лекарств:
- противоэпилептические средства (Карбамезепин, Карбалепсин ретард, Фенобарбитал, Фениотин);
- антигистаминные препараты (Циметидин и его аналоги);
- эстрогены и антиэстрогены, гормональные лекарства (Циклофенил, Даназол, оральные контрацептивы);
- препараты для лечения артериальной гипертензии (Доксазозин, Празозин, Теразозин);
- гиполипидемические средства (Ловастатин, Правастатин, Симвастатин и другие), повышающие уровень ЛПВП;
- другие препараты – бета-блокаторы, интерфероны, интерлейкины, мочегонные лекарства.
Сколько стоит исследование, где проводят?
ЛПВП, норма по возрасту у женщин которого приведена в статье, можно исследовать в любой медицинской сертифицированной лаборатории, специализирующейся на диагностике и лабораторных анализах.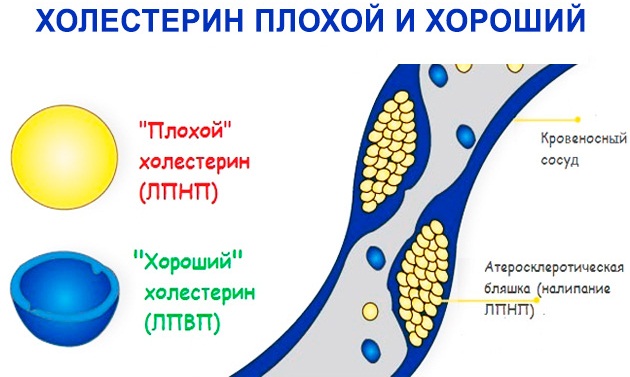
Стоимость такой услуги в коммерческих лечебно-диагностических центрах составляет в среднем 160-300 рублей. Дополнительно необходимо оплатить услуги лаборанта по забору венозной крови – 190-200 руб.
Методы нормализации показателей
Повышение уровня ЛПВП является одной из основных терапевтических целей при лечении атеросклероза.
Для этого можно использовать несколько методов:
- прием лекарственных препаратов;
- рецепты народной медицины;
- диетическое питание, направленное на уменьшение количества животных жиров и увеличение растительных.

Пациентам также следует придерживаться следующих рекомендаций для снижения риска осложнений:
- отказ от вредных привычек (курение, неумеренное употребление алкоголя);
- ведение активного образа жизни, выполнение умеренных физических нагрузок;
- устранение лишнего веса;
- поддержание психологически комфортной атмосферы, уменьшение стрессов.
Снижение уровня «полезного» холестерина в медицинской практике не предусмотрено, так как его высокая концентрация служит положительным фактором, уменьшающим риск сердечно-сосудистых заболеваний и их осложнений. Если в процессе диагностики установлено, что повышенная концентрация ЛПВП связана с заболеваниями печени, то проводят соответствующую терапию этих патологий.
Препараты
Лекарственные средства, способствующие увеличению концентрации ЛПВП, а также их основные характеристики, приведены в таблице ниже:
| Название | Основной эффект, особенности | Суточная дозировка для взрослых, мг/сут. | Средняя цена, руб. |
| Ниацин (никотиновая кислота, витамин РР) | Снижение распада липопротеинов в печени. Степень повышения уровня ЛПВП может достигать 30% | 15-50 в виде таблеток, при ишемическом инсульте вводится в/в | 30 (50 табл. по 50 мг.) |
| Поликоназол (аналоги – Нолипид, Поликсар, Фитостатин) | Снижает окисление липидов и образование тромбов. Концентрация ЛПВП при длительном приеме увеличивается на 15-25% | 10-20. Активное вещество выделено из сахарного тростника. Применяется в качестве добавки к пище | 2000 (60 таб. по 20 мг) |
| Аторвастатин (аналоги – Флувастатин, Ловастатин, Правастатин, Розувастатин, Симвастатин) | Повышают уровень ЛПВП на 5-10%. Являются препаратами выбора при сердечно-сосудистых заболеваниях | 10-80 | 120 (30 таб. по 10 мг) |
| Фенофибрат (аналоги – Трайкор, Липантил, Экслип) | Повышают концентрацию ЛПВП на 5-15%. | 145 | 400 (30 табл. по 145 мг) |
Народные средства
ЛПВП, норма у женщин по возрасту которого колеблется в определенном диапазоне, можно нормализовать при помощи следующих народных средств:
- Настой из цветков или плодов боярышника. Для его приготовления берут соответственно 1 или 2 ст. л. сырья, заливают 1,5 ст. кипятка и настаивают до полного охлаждения. Данное средство пьют в три приема в течение дня.

- Настой из листьев или плодов черной смородины. Листья заготавливают во время цветения растения. Плоды собирают полностью зрелыми. Настой из ягод готовят аналогично предыдущему рецепту. Листья берут в количестве 2-3 ст. л. на то же количество кипятка. Средство принимают 2-3 раза в день кратными порциями.
- Настой из травы донника лекарственного. Перед приготовлением данного лекарства необходимо срезать верхушку растения и боковые побеги. Траву сушат в проветриваемом помещении, затем обмолачивают. Настой готовят в пропорции 2-3 ч. л. сырья на 1,5 ст. кипятка. Пьют по 2-3 раза в день до еды.
- Настой из корней щавеля. Его заготавливают весной или осенью. Сырье сначала промывают, разрезают на части и просушивают. 1 ч. л. измельченных корней заливают 1 ст. кипятка, настаивают и процеживают. Пьют это средство по 1 ст. л. 3-5 раз в день.
Питание
Диета является важной составляющей в комплексной профилактике атеросклеротических осложнений.
Существует несколько рекомендаций, позволяющих повысить уровень ЛПВП при помощи сбалансированного питания:
- замена животных жиров на растительные (льняное, оливковое или рапсовое масло);
- отказ от алкоголя или употребление только столового вина не более 1 ст. в день;
- снижение потребления хлебобулочных изделий из муки высших сортов;
- увеличение употребления продуктов с высоким содержанием пищевых волокон и низким гликемическим индексом (овсянка, гречка, овощи, отруби, ржаной хлеб, ягоды – смородина, малина, клубника, орехи; овощи – редис, баклажаны, брокколи, брюссельская, белокочанная капуста, болгарский перец, помидоры, огурцы, листовой салат).

Пациентам из группы высокого риска необходимо больше употреблять рыбу и морепродукты (или рыбий жир), богатые полиненасыщенными кислотами, мясо можно есть только постное, а молочные продукты – обезжиренные.
ЛПВП является диагностическим критерием для оценки риска атеросклероза и связанных с ним осложнений. Норма у женщин по возрасту отличается незначительно. Определение тактики лечения и назначение лекарственных препаратов зависят от диагностированной причины снижения концентрации липопротеинов.
Корректировка высокого уровня в медицинской практике не проводится. Если это связано с заболеваниями печени или наследственными патологиями, то лечение направлено на устранение данных нарушений.
Оформление статьи: Владимир Великий
Видео про холестерин
ЛПНП и ЛПВП — что это:

Содержание:
- Плохой холестерин
- Свойства холестерина
- Расшифровка анализа
- Норма холестерина
- Повышеный холестерин
- Холестерином и сахар
Холестерин (холестерол) играет важную роль в построении нашего организма, образуя клеточные мембраны, содержится в каждой клетке, представляя собой жироподобное (липидное) органическое соединение.
Роль холестерина в организме:
- это кирпичики для построения нашего организма, клеток
- играет важную роль в пищеварении и формировании желчи.
- холестерин входит значительном количестве в состав молока матери, выполняя важную роль в формирование и развитие малыша.
- синтезирует разные гормоны, участвующие в формирование нашего иммунитета, обмена веществ, гормональной функции, в частности, например тестостерон, кортизон
- солнечные лучи способны превращать холестерин в витамин D под средством синтеза.
- входит в состав исключительно жиров животного происхождения.
Диета, основанная на растительной пище, хотя и понижает холестерин в крови, но не устраняет его.
Наш организм синтезирует холестерин примерно на 70-80% и только на 30-20% он получается из еды, которую мы употребляем в сутки.
Отказываясь полностью от жирной пищи, мы приносим один только вред организму, по крайней мере, если вы до этого часто ели богатую жирами пищу, а потом решили резко от нее отказаться.
В виду того что холестерин не растворяется в воде, а так же в крови, транспортировкой его клеткам осуществляется с помощью особого белкового соединения.
Эти белковые соединения разделяют холестерин на два вида: ЛПВП и ЛПНП. Если говорить кратко, то условно «плохой» холестерин разносится по клеткам тканей, а «хороший» выводит излишки его из организма.
Люди, садящиеся на всякие анти холестериновые диеты должны знать, что они не снижают его количества в организме, а лишь провоцируют рост плохого холестерина, при этом возможна закупорка сосудов холестериновыми бляшками.
Образование сосудистых бляшек происходит не вследствие высокого уровня холестерина в крови, а как следствие повреждение кровеносных сосудов. Холестерин используется как кирпичики для восстановления поврежденных сосудов. Важно устранять причину образования высокого уровня холестерина, а не следствие.
Хороший холестерин помогает выводить плохой из крови, предупреждая развитие артериосклероза сосудов. Появление бляшек не причина, а только следствие.
Холестерин плохой и хороший, в чем разница?
Многие люди, которые начитались научных статей и посетили множество форумов по проблеме высокого холестерина, обычно уже слышали, что такое плохой и хороший холестерин. Это определение уже стало у всех на устах.
В чем же разница между плохим холестерином и хорошим? Разницы между ними, по сути, нет. Однако как говориться, дьявол кроиться в деталях.
Дело в том, что холестерин в свободном чистом виде в организме не присутствует, а только в соединении со многими веществами. Это жиры, белки и др. элементы которые в комплексе именуют липопротеидами. Именно их состав и определяет, что считать плохим что хорошим холестерином.
Соединения из липопротеидов низкой плотности (ЛНП или ЛПНП) – это плохой. Он оседает на стенках сосудов закупоривая их, образуя бляшки. Так же действуют триглицериды (жиры), которые так же входят в соединения липопротеидов.
Хорошим холестерином можно назвать холестерин высокой плотности (ЛВП). Он транспортирует излишек обратно в печень, регулируя тем самым холестерина в крови. Его функция предупреждать атеросклероз сосудов, профилактика инсультов и инфарктов.
Как уже указывалось выше, большую часть холестерина образуется внутри самого организма, в частности в печени. Из пищеварительной системы его поступает не много не более 25%. Даже в таком виде он поступает не сразу и не весь. Сначала он всасывается в кишечнике, затем синтезируется печенью в виде желчи и потом часть его поступает обратно в пищеварительный тракт.
Диета сокращает уровень холестерина только на 9-16%
Это как вы понимаете, не решает проблему кардинально, поэтому медицина применяет лекарства, которые подавляют синтез холестерина в организме печенью.
Это эффективно снижает его уровень, но не решает проблему в корне.
Норма потребления холестерина в сутки не должна превышать 300 мг. В 100 г животных жиров включает 100-110 мг холестерина.
Полезные свойства холестерина
Многие заблуждаются думая, что вся причина недуга и развития атеросклероза кроиться только в неправильном питании, богатой холестерином еде.
Здоровое питание, диета это, несомненно, плюс, но это еще не все.
Лишая организм полностью животных жиров и белков вы подвергаете свой организм испытаниям и снижению, прежде всего иммунитета, влечения, постоянному упадку сил.
Организм человека не может существовать без поступления холестерина и белков. Холестерин участвует в образовании витамина группы D, ведает за эластичность мембран клеток. Он производит гормоны, которые непосредственно влияют на наш организм в целом, нервную систему и головной мозг.
Учитывая, что наш организм не может обходиться без холестерина важно не допускать его полного прекращения поступления, с пищей, составляя свое меню для диет. Диета обязательно должна, ограничено включать продукты содержащие жиры. Важно не то, что вы едите мясо, сладкое, жиры, а сколько вы этого едите.
Расшифровка результата анализа крови на холестерин
Общий холестерин
Общий холестерин (CHOL) в крови состоит из:
- Липопротеиды высокой плотности (ЛПВП),
- ЛПНП-холестерина
- Других липидных компонентов.
Общ. холестерин в крови должен быть не более 200 мг/дл.
Более 240 мг/дл – это очень высокое значение.
Больных, у которых выявлен высокий уровень общего холестерина в крови обязательно нужно, сдавать анализы на ЛПВП, ЛПНП.
Женщинам с высоким уровнем холестерина после 40 лет неукоснительно, нужно сдать анализы на сахар в крови (глюкозу), выяснить, не превышена ли норма сахара по возрасту.
Расшифровка липидограммы
Случается что пациенту, которому назначают анализы, и он видит в своем бланке непонятное слово липидограмма. Выясним, что это такое и кому назначают анализ на липидограмму.
Липидограмма – это тест на липидный спектр.
Является дополнительным диагностическим тестом призванным помочь лечащему врачу узнать о состоянии, прежде всего печени, а так же почек, сердца, функционирование вашей иммунной системы.
Липидный анализ состоит:
- общего холестерина,
- Липидов высокой плотности,
- низкой плотности,
- Уровень триглицеридов,
- индекс атерогенности.
Что такое коэффициент атерогенности
Индекс атерогенности выявляет различие между уровнем ЛПНП и ЛПВП.
Этот тест назначают, прежде всего, людям, у которых высокий риск развития инфаркта миокарда, инсульта.
При изменении пропорций ЛПНП и ЛПВП симптомы заболевания могут отсутствовать, поэтому анализ на индекс атерогенности очень важен.
Назначают биохимический анализ на липидный спектр так же следующим пациентам:
- Находящимся на диете с ограничением жиров
- Принимающие лекарственные препараты, влияющие на липидный обмен
У только родившихся детей этот уровень не превышает 3,0 ммоль/л. Затем этот показатель растет в зависимости от возраста и пола пациента.
У женщин индекс атерогенности может достигать высокого уровня во время климакса после прекращения действия женских гормонов, хотя до этого растем медленнее, чем у мужчин.
Содержание холестерина в крови зависимости от пола может быть от 3,6 ммоль/л до 7,8 ммоль/л.
| Холестерины | нормы |
Общ. холестерин | до 5 ммоль/л |
ЛПНП норма | до 3 ммоль/л |
ЛПВП норма в крови | до 1 ммоль/л |
триглицериды | до 2 ммоль/л |
Более 6 ммоль/л, тревожный показатель развития бляшек на сосудах. Хотя норма зависит от многих факторов, принято считать, что она не должна превышать более 5 ммоль/л.
Беременные молодые женщины могут не беспокоиться по этому поводу, у них допускается некоторое увеличение от среднего уровня.
Важно обращать внимание на норму липопротеидов низкой плотности.
Какого-то точного показателя жиров низкой плотности нет, но показатель должен быть не более 2,5 ммоль.
Если превышен, то пересмотрите свое питание и образ жизни.
Люди, находящиеся в группе риска, сердечно сосудистыми заболеваниями, инсультами – это показатель не должен превышать 1,6 ммоль.
Формула для вычисления Индекса атерогенности
КА = (общ. холестерин – ЛПВП) / ЛПВП
Нормальные показатели индекса атерогенности:
у молодых допустимая норма – около 2,8;
остальным людям, кому за 30 – 3-3,5;
Пациентов предрасположенных к развитию атеросклероза и острой форме, коэффициент варьируется от 4 до 7 единиц.
Норма триглицеридов
Величина уровня глицерина и его производных зависит от возраста пациента.
До последнего времени это показатель был в районе 1,7 до 2,26 ммоль/л, для людей с риском сердечно сосудистых болезней это было нормой. Сейчас вероятность атеросклероза и инфаркта может быть при 1,13 ммоль/л
- У мужчин 25-30 лет – 0,52-2,81
- Женщин 25-30 лет – 0,42-1,63
Причины, когда понижен уровень триглециридов может быть:
- Болезни печени
- Легких
- Сахарный диабет
- Гипертония
- Гепатиты
- Цирроз печени
Повышенный триглециридов уровень при:
- Ишемической болезни сердца.
Норма холестерина для женщин по возрасту
Норма холестерина у женщин по возрасту в крови изменяется в период климакса, когда идет активная перестройка организма, до этого процесса уровень хлестерина, как правило, стабилен на протяжении всего периода жизни женщин. В этот период отмечается повышенный холестерина у женщин.
Не редки случаи, когда неопытный врач не точно оценивал результат анализов, что приводило к неправильному диагнозу. На результат анализов, на холестерин может влиять не только пол пациента, возраст, но и ряд других условий и факторов.
Беременность – является очень значительным фактором повышение холестерин. В этот период происходит активный синтез жиров. Нормой холестерина в крови у беременных женщин является повышение не более чем на 12 – 15%.
Климакс – еще один из факторов
До 10% может повышаться холестерин в первую половину цикла, что не является отклонением. Это физиологическая норма, позднее может доходить до 6-8%, что обусловлено перестройкой гормональной системы и синтезом жировых соединений.
Уменьщение выработки гормонов эстрогенов в климактерическом периоде у женщин может начаться стремительное прогрессирование атеросклероза. Однако после 60 лет риск заболевания атеросклерозом у обоих полов уравнивается.
Сезонные колебания
Физиологической нормой допускают отклонение на 2-4 % во время холодов, осени и зимы. Уровень может повышаться и понижаться.
Рак
Характеризуется значительным понижением уровня жирных спиртов. Объясняется это ростом раковой опухоли усилено потребляющей питательные вещества, а также жирного спирта.
Различные болезни
Некоторые заболевания значительно снижают концентрацию холестерина. Это могут быть болезни: стенокардия, острая артериальная гипертензия, ОРЗ. Результат их воздействия сохраняется от суток до 30 дней, но в некоторых случаях и больше. Понижение составляет не более 15-13%.
Лекарства
Некоторые лекарства могут, приводит к нарушению синтеза холестерина (ЛПВП). К ним относятся такие препараты как: оральные контрацептивы, бета-блокаторы, стероидные гормональные препараты, диуретики.
Суточная норма в холестерина
Ученые подсчитали, что для полноценной работы органов и систем жизнеобеспечения суточное количество холестерина должно составлять 1000 мг. Из них 800 мг вырабатывает печень. Остальное количество поступает с едой, дополняя запасы организма. Однако если «съедать» больше нормы, то будет уменьшаться синтез холестерола и желчных кислот печенью.
Норма холестерина у женщин по возрасту в таблице.
Норма холестерина возрасту от 40 до 50 лет.
Норма холестерина в крови у женщин после 40 лет– 45 лет:
- Норма общего холестерина у женщин 40 лет— 3.81-6.53 ммоль/л,
- ЛПНП-холестерина — 1.92-4.51 ммоль/л,
- ЛПВП-холестерина — 0.88-2.28.
- Женщины 45-50 лет:
- Норма общего холестерина — 3.94-6.86 ммоль/л,
- ЛПНП-холестерина — 2.05-4.82 ммоль/л,
- ЛПВП-холестерина — 0.88-2.25.
Нормальный холестерин для возраста 50 60 лет
Норма холестерина в крови у женщин после 50 лет:
- Норма общего холестерина у женщин 50 лет — 4.20 – 7.38 ммоль/л,
- Нормальный холестерин ЛПНП — 2.28 – 5.21 ммоль/л,
- ЛПВП-холестерина — 0.96 – 2.38 ммоль/л.
55-60 лет.
- Норма общего холестерина — 4.45 – 7.77 ммоль/л,
- ЛПНП-холестерина — 2.31 – 5.44 ммоль/л,
- ЛПВП-холестерина — 0.96 – 2.35 ммоль/л.
Нормальный холестерин после 60 лет
Норма холестерина у женщин после 60 лет – 65 лет:
- Норма общего холестерина — 4.43 – 7.85 ммоль/л,
- ЛПНП-холестерина — 2.59 – 5.80 ммоль/л,
- ЛПВП-холестерина — 0.98 – 2.38 ммоль/л.
Женщины после 65-70 лет.
- Норма общего холестерина — 4.20 – 7.38 ммоль/л,
- ЛПНП-холестерина — 2.38 – 5.72 ммоль/л,
- ЛПВП-холестерина — 0.91 – 2.48 ммоль/л.
Женщины после 70 лет.
- Норма общего холестерина — 4.48 – 7.25 ммоль/л,
- ЛПНП-холестерина — 2.49 – 5.34 ммоль/л,
- ЛПВП-холестерина — 0.85 – 2.38 ммоль/л.
Что такое холестерин
От чего повышается холестерин в крови у женщин
Причины, повышающие уровень холестерина может быть одно из перечисленных ниже заболеваний. Диагностировав у себя заболевания, можно под руководством врача пройти курс лечения и устранить причину повышения.
Что это за болезни?
- В первую очередь нужно отметить наследственные заболевания:
- комбинированная гиперлипидемия
- полигенная гиперхолестеринемия
- наследственная дисбеталипопротеинемия
- Другие нарушения обмена веществ может происходит на фоне:
- цирроз печени,
- опухоли поджелудочной железы,
- панкреатит в острой и хронической формах,
- гепатиты разного происхождения
- гипотиреоз,
- сахарный диабет
- нефроптоз,
- хроническая недостаточность почек,
- гипертония.
Связь между холестерином и глюкозой в крови
Обратите внимание, что обмен веществ, углеводов и жиров очень взаимосвязан. Высокие показатели холестерина обнаруживаются у людей страдающих сахарным диабетом.
Злоупотреблением сладким, сахаром ведет к усиленному повышению жировой массы тела, избыточному весу. Избыточная масса тела частая причина развития сахарного диабета у женщин. В результате нарушения обмена веществ, страдают, прежде всего, сосуды, формируются бляшки, развивается атеросклероз.
Медицинские исследования выявили закономерность между сахаром и холестерином.
У всех больных сахарным диабетом 2 типа присутствует, как правило, в истории болезни, высокое кровяное давление (АД) или высокий уровень холестерина в крови.
Давление может повышаться также как следствие высокого уровня холестерина, есть риск развития сердечно сосудистых заболеваний.
Норма холестерина и сахар в крови у женщин зависит от возраста. Проверьте свой уровень глюкозы в крови!
Для больных с заболеванием сердца очень важно следить за показателями ЛПНП и триглицеридами.
Сахарный диабет нарушает баланс между плохим и хорошим холестерином.
Для больных сахарным диабетом характерно:
- У диабетиков очень часто повреждаются кровеносные сосуды, по этой причине у них часто концентрация вредного холестерина ЛПНП достаточно высокая.
- Высокая концентрация глюкозы в крови ведет к стойкому увеличению ЛПНП в крови на длительное время
- У диабетиков ЛПВП ниже нормы и высокий уровень триглицеридов в крови – что повышает риск появления атеросклероза и сердечно сосудистых заболеваний
- Ухудшено кровоснабжение в конечностях и за закупорки сосудов, что провоцирует различные заболевания ног и рук.
Таким больным нужно обратит особое внимание на свой образ жизни, в частности заняться физкультурой, посидеть на диете, уравновесить свое меню разнообразной, полезной пищей, а не только фаст фудами, бургерами. Пересмотреть свои привычки есть на ночь, и бросить кур
