Нормы второго скрининга крови в мом
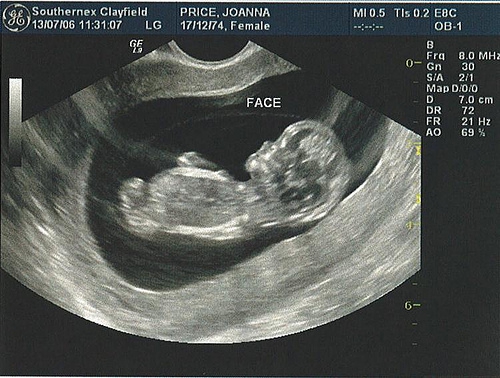
Рассматриваемое обследование проводят в промежутке между 16 и 20 неделями беременности, и оно состоит из двух этапов: УЗИ и биохимического скрининга. При отсутствии каких-либо отклонений на УЗИ тройной тест зачастую не назначается.
В целом же, скрининг второго триместра беременности – процедура добровольная. В некоторых случаях результаты могут оказаться ложноположительными, что провоцирует стресс и негативно сказывается на здоровье матери.
С другой же стороны, благодаря такой диагностике можно выявить и своевременно устранить факторы, мешающие нормальному течению беременности.
Пренатальный скрининг — все виды диагностики и описание
Ультразвуковое исследование
Указанный вид диагностики дает возможность сделать полную оценку уровня развития плода, подтвердить или опровергнуть наличие физиологических отклонений.

Благодаря возрасту малыша, посредством датчика УЗИ можно зафиксировать следующие показатели:
1. Пол
Половую принадлежность можно определить, если эмбрион будет расположен соответствующим образом.
В противном случае будущие родители останутся в неведении до следующего скрининга, либо до рождения ребенка.
2. Фетометрические данные плода
Включают несколько составляющих:
- Длина плечевой кости и кости предплечья. Доктор проверяет наличие всех костных тканей, симметричность предплечий.
- Размеры бедренных костей и костей голени. Берется во внимание количество пальцев на руках и ногах
- Окружность живота.
- Лобно-затылочный размер и бипариентальные параметры головы эмбриона.
- Окружность головы.
- Длина носовой кости. Нормы рассматриваемого объекта исследования составляют: 3,7-7,3 мм на 16-17 неделях беременности; 5,3-8,1 мм на 18-19 неделях; 5,8-8,3 мм на 20-21 неделях. Если предыдущие показатели в норме, но присутствуют отклонения со стороны данной составляющей, считается, что у плода отсутствуют какие-либо хромосомные аномалии.
При значительных отклонениях от нормы всех указанных показателей существует два варианта:
- Возраст плода изначально определен неправильно.
- Эмбрион развивается с определенными патологиями.
3. Анатомические сведения
Доктор фиксирует следующие нюансы:
- Наличие почек, их симметричность.
- Месторасположение внутренних органов: мочевого пузыря, легких, желудка и т.д.
- Структуру лицевых костей. На данном УЗИ можно выявить дефекты в анатомии верхней губы.
- Строение сердца в четырехкамерном срезе.
- Размеры мозжечка, боковых желудочков мозга, большой цистерны эмбриона.
4. Информация о плаценте
Наиболее удачное место крепления плаценты – задняя стенка матки, или зона, приближенная к ее дну.
В той ситуации, если плацента расположена на передней стенке матки, существует риск, что в будущем произойдет ее отслойка.
Структура плаценты с 16 по 20 неделю должна быть однородной. При наличии отклонений назначают лечение, нацеленное на нормализацию кровообращения.
5. Количество амниотической жидкости (околоплодных вод)
При незначительном маловодии лечебные мероприятия ограничиваются витаминотерапией, коррекцией рациона питания, ограничением физических нагрузок.
Как выполняется анализ амниотической жидкости?
Выраженное маловодие требует более серьезных мер, которые будут включать прием специальных медикаментов. Это связано с тем, что подобное явление может негативно сказаться на развитии конечностей и позвоночника эмбриона, спровоцировать аномалии в нервной системе. Зачастую детки, которые были выношены в условиях маловодия, страдают умственной отсталостью и худобой.
Не менее опасным для плода является выраженное многоводие. Беременную в таких ситуациях чаще всего госпитализируют и назначают комплексное лечение.
6. Количество сосудов пуповины
Нормой считается состояние, когда у плода фиксируется две артерии и одна вена.
В тех ситуациях, когда УЗИстом выявлено меньше сосудов, впадать в панику не стоит. Хорошие результаты биохимического анализа крови, а также отсутствие отклонений в развитии плода (согласно ультразвуковой диагностике) свидетельствует о том, что единственная артерия полностью компенсировала работу отсутствующей.
Если же на пуповине у ребенка диагностируют наличие всего одного сосуда — скорее всего, он родится с маленьким весом, и по мере его роста могут иметь место погрешности в работе сердца. Такая ситуация требует регулярного контроля со стороны соответствующего доктора.
В будущем родители должны следить за правильным питанием, укреплять защитные реакции организма малыша.
7. Параметры шейки и стенок матки
Доктор обращает внимание на размеры шейки матки.
Если, по сравнению с предыдущим скринингом, наблюдается ее укорочение (менее 30 мм), открытие или размягчение ее тканей, может назначаться установка пессария для сохранения беременности.
Тройной тест
После прохождения ультразвукового обследования беременную ожидает следующий этап скрининга: биохимический анализ венозной крови.
Главная задача указанного тестирования – определение трех показателей:
1.Свободного эстриола – полового гормона, который дает о себе знать с первых дней образования плаценты, и уровень которого с каждым месяцем увеличивается: 1,18-5, 52 нг/мл на 16-17 неделях беременности; 2,42-11,20 нг/мл на 18-19 неделях; 3,9-10,0 на 20-21 неделях.
Критическое (40% и более) снижение рассматриваемого гормона может быть следствием нескольких явлений:
- Существует угроза выкидыша.
- Присутствуют определенные аномалии в развитии нервной трубки эмбриона либо его внутренних органов. В частности, это касается надпочечников.
- В структуре плаценты произошли серьезные нарушения.
- Имеет место быть внутриутробная инфекция.
- У плода диагностируется синдром Дауна.
- На момент сдачи тройного теста беременная лечилась антибиотиками.
Уровень свободного эстриола в крови будущей мамы может повышаться при нескольких ситуациях:
- Беременность является многоплодной.
- Вес эмбриона превышает допустимую норму.
2.Свободный бета-ХГЧ. Именно данный показатель благоприятствует появлению второй полоски при прохождении теста на беременность.
Уровень хорионического гонадотропина человека во втором триместре беременности может меняться: 10-57 тыс. нг/мл на 16-й неделе; 8-57 тыс. нг/мл на 17-18 неделях; 7-48 тыс. нг/мл на 19-й неделе беременности.
Количество свободного бета-ХГЧ в крови может повышаться, если:
- Эмбрион развивается с синдромом Дауна (при отклонении от нормы в 2 раза).
- Женщина вынашивает более одного ребенка.
- Существуют патологии, связанные с повышением артериального давления, отечностью. Общий анализ мочи в таком случае констатирует наличие белка.
- У беременной диагностируют сахарный диабет.
- Плод развивается с определенными дефектами.
- В структуре плодного яйца присутствуют патологии. В 40% случаях подобное явление может спровоцировать появление хориокарциномы.
Низкий уровень ХГЧ может указывать на следующие явления:
- Существует угроза выкидыша.
- Эмбрион развивается не правильно или вообще не развивается.
- Произошла гибель эмбриона.
- Плацента не способна полностью выполнять свои функции в связи с нарушениями в ее структуре.
- У плода синдром Эдварса либо синдром Патау.
При неверно определенном сроке уровень ХГЧ также не будет соответствовать нормам.
3. Альфа-фетопротеин (АФП)— это белок ,который вырабатывается в синцитиотрофобласте и желточном мешке на ранних сроках, с 11-12 недель вырабатывается печенью плода.
В амниотическую жидкость этот белок попадает через почки плода, а в кровь матери — путем плацентарной диффузии. На 15-19 неделях беременности допустимая норма альфа-фетопротеина варьируется в пределах 15-95 Ед/мл, после 20-й недели – 28-125 Ед/мл.
Определение альфа-фетопротеина в крови беременной женщины помогает диагностировать пороки развития, связанные с дефектом нервной трубки: при этих заболеваниях уровень белка увеличивается. При хромосомной патологии — такой, как синдромы Дауна или Эдвардса — уровень белка снижен.
Сейчас этот показатель редко используется, особенно после внедрения первого биохимического скрининга ,включающий в себя хгч+ papp-a, который является более информативным и своевременным. Если первый скрининг пройден, то 2-й биохимический скрининг не проводится.
В настоящее время, наиболее достоверным методом для диагностики хромосомной патологии плода является неинвазивный пренатальный тест (НИПТ).
Низкое содержание рассматриваемого белка может свидетельствовать о нескольких факторах:
- Врач неправильно определил срок беременности (если отклонения от нормы не столь значительные).
- У плода синдром Эдвардса/синдром Дауна.
- Произошла гибель эмбриона.
- Существует риск прерывания беременности.
- Плодное яйцо имеет определенные аномалии (пузырный занос).
Повышение количества АФП в крови беременной может быть причиной следующих явлений:
- Существуют погрешности в строении нервной трубки плода.
- Кишечник либо 12-перстная кишка эмбриона имеют пороки в развитии.
- У малыша синдром Меккеля (в крайне редких случаях).
- Некроз печени, что стал следствием инфицирования организма беременной.
- Присутствуют аномалии в структуре передней брюшной стенки.
Если УЗИ подтверждает многоплодную беременность, врачи редко назначают биохимический скрининг: существующие показатели нормы применимы по отношению к одноплодной беременности.
Определить, как именно будут меняться показатели, если женщина вынашивает два и более плода — весьма проблематично.
Плохой второй скрининг — что делать и куда идти дальше?
Просчитать риск наличия у плода тех или иных патологий доктор может, внимательно изучив результаты всех тестов второго скрининга.
При положительных результатах будущим мамочкам не следует сразу впадать в панику — в 10% случаев такие результаты оказываются ложными.
Однако если по заключению скрининговой программы степень риска составляет 1:250, беременной следует обратиться к генетику. Данный специалист может назначать дополнительные неинвазивные методы диагностики, посредством которых определяется наличие/отсутствие у плода хромосомных или врожденных отклонений.
Если же риск оценивают как 1:100, рекомендуется проходить инвазивные методы исследований, либо пройти неинвазивный пренатальный тест:
- Амниоцентез. Предполагает тестирование околоплодной жидкости, для забора которой доктор прокалывает брюшину. Эффективность подобного анализа составляет 99%, но такая процедура может стать причиной выкидыша в скором времени.
- Кордоцентез. Исследуемым материалом служит пуповинная кровь эмбриона. Для ее забора врач внедряет иглу в матку посредством прокола передней брюшины. Данную процедуру целесообразно проводить в промежутках между 22 и 25 неделями, но не ранее 18 недели беременности. Рассматриваемая манипуляция в редких случаях может стать причиной внутриутробной инфекции или выкидыша.
- Неинвазивный пренатальный тест (НИПТ). Может назначаться уже с 10-й недели беременности. Для тестирования ДНК плода применяют венозную кровь мамы. Взятый посредством секвенирования образец ДНК эмбриона проверяют на наличие разнообразных хромосомных аномалий. Отрицательный результат – практически 100-процентная гарантия отсутствия аномалий в развитии. При положительных результатах требуется прохождение описанных выше инвазивных методик диагностики.
Если инвазивная диагностика подтвердит неблагополучные результаты второго скрининга, у женщины есть две опции:
- Прервать беременность. Чем больше срок, тем более тяжкими будут последствия для здоровья и психики женщины. Однако при грамотных реабилитационных мероприятиях родители вскоре смогут заняться планированием следующей беременности.
- Оставить ребенка. Принимая такое решение, будущие родители должны быть ознакомлены со всеми трудностями, с которыми они столкнутся при воспитании тяжелобольного малыша.
Источник
Скрининг второго триместра является логическим продолжением скрининга первого триместра беременности. Этот анализ помогает выявить риск рождения ребенка с аномалиями развития, такими как синдром Дауна, анэнцефалия, расщепление позвоночника и другие.
На каком сроке делают скрининг?
Скрининг второго триместра проводят на сроке беременности от 14 до 20 недель (лучше провести скрининг на 16-18 неделе беременности).
Какие анализы делают во 2 триместре?
Во втором триместре вы сдадите биохимический анализ крови на определение уровня:
- ХГЧ
- АФП
- Свободного эстриола
- Ингибина А
На этом этапе также учитываются данные УЗИ, проведенного еще в первом триместре беременности.
Что такое двойной, тройной и четверной тесты?
К сожалению, не во всех клиниках и лабораториях есть возможность определить уровень сразу всех 4 показателей. Если в скрининге второго триместра измеряется только уровень ХГЧ и АФП – то это двойной тест второго триместра. Тройной тест – это определение ХГЧ, АФП и свободного эстриола. Четверной тест – это определение ХГЧ, АФП, свободного эстриола и ингибина А.
Все эти тесты могут рассматриваться вместе с данными УЗИ первого триместра. Такой тест называют комбинированным.
Норма ХГЧ
Норма для ХГЧ зависит от срока беременности. С нормами для вашего срока вы можете ознакомиться тут.
Внимание! Нормы для ХГЧ могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
ХГЧ: что если он не в норме?
Если уровень ХГЧ выше нормы для вашего срока беременности, либо превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Клайнфельтера.
Если ХГЧ ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма АФП
АФП, или альфа-фетопротеин, это белок, который обнаруживается в крови всех беременных женщин. Уровень АФП постепенно повышается с 14 недели беременности, и растет до 32-34 недель, а затем начинает понижаться.
Норма для АФП зависит от срока беременности:
- 13-15 недель: 15-60 Ед/мл, либо от 0,5 до 2 МоМ
- 15-19 недель: 15-95 Ед/мл, либо от 0,5 до 2 МоМ
- 20-24 недели: 27-125 Ед/мл, либо от 0,5 до 2 МоМ
Внимание! Нормы в Ед/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
АФП: что, если он не в норме?
Если АФП выше нормы для вашего срока, либо превышает 2 МоМ, то у вашего ребенка повышен риск нарушений развития спинного и головного мозга (анэнцефалия и расщепление позвоночника). Также повышенный уровень АФП встречается при многоплодной беременности.
Если АФП ниже нормы для вашего срока, либо составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна, синдрома Эдвардса.
Норма свободного эстриола
Свободный эстриол – это вещество, которое обнаруживается в крови беременных женщин и является показателем благополучия ее будущего ребенка. Уровень свободного эстриола зависит от того, насколько хорошо работают надпочечники плода.
Норма свободного эстриола в крови сильно зависит от лаборатории, в которой вы сдаете анализ. В этой статье я не буду приводить нормы для эстриола, так как они слишком отличаются для разных лабораторий и это может только ввести вас в заблуждение.
Внимание: сдавая анализ крови в лаборатории, всегда требуйте нормы для каждого из показателей. Лаборатория обязана предоставить такую информацию.
Если же результат анализа выдан в единицах измерения МоМ, то норма свободного эстриола для любого срока беременности: от 0,5 до 2 МоМ.
Свободный эстриол: что, если он не в норме?
На уровень свободного эстриола в крови могут повлиять некоторые лекарства, принимаемые во время беременности: это Дексаметазон, Преднизолон, Метипред, антибиотики. Если вы принимаете какое-либо лекарство, обязательно укажите это в анкете, которую будете заполнять перед сдачей анализа, либо сообщите специалисту, который берет у вас кровь для анализа.
Если уровень свободного эстриола у вас ниже нормы для вашего срока беременности, либо составляет менее 0,5 МоМ, то у будущего ребенка повышен риск синдрома Дауна, синдрома Эдвардса. Пониженный эстриол может говорить о фето-плацентарной недостаточности, недоразвитии надпочечников у будущего ребенка, угрозе преждевременных родов и отсутствии головного мозга (анэнцефалии) у плода.
Повышенный эстриол (более 2 МоМ) встречается при многоплодной беременности, при заболеваниях печени и крупных размерх плода.
Норма Ингибина А
Ингибин А это вещество, которое присутствует в крови как во время беременности, так и у небеременных женщин. Норма для ингибина А может отличаться в разных лабораториях, поэтому обращайте внимание на результат анализа, указанный в МоМ. Нормальный уровень ингибина А не должен превышать 2 МоМ.
Ингибин А: что, если он не в норме?
Повышение уровня ингибина А сопряжено с повышенным риском синдрома Дауна у будущего ребенка. Также высокий ингибин А встречается при других хромосомных аномалиях у плода.
И тем не менее, описано немало случаев, когда уровень ингибина А во время беременности был повышен в несколько раз, но при этом остальные анализы были в норме, и ребенок в итоге рождался здоровым.
Это объясняется следующими факторами: на уровень ингибина А влияет ваш возраст, вес, срок беременности, курите ли вы, и некоторые другие особенности вашего организма и вашей беременности. Поэтому результаты четверного теста должны оцениваться в совокупности всех анализов (вместе с анализами на ХГЧ, свободный эстриол и АФП).
Что делать, если скрининг 2 триместра не в норме?
Если результаты скрининга второго триместра не так хороши, как хотелось бы, то вам нужно обратиться к врачу-генетику. Генетик еще раз просмотрит все данные анализов (в том числе, результаты УЗИ в первом триместре), тщательно расспросит вас о здоровье до беременности, здоровье вашего мужа и ваших родственников.
Если гинеколог сделает вывод, что имеется повышенный риск синдрома Дауна, либо других отклонений у вашего будущего ребенка, то он порекомендует вам пройти амниоцентез. Амниоцентез позволит расставить все точки над «и» и узнать, действительно ли болен ли будущий ребенок.
Источник
*
Есть ряд исследований, благодаря которым риск родить ребенка с такими патологиями, как синдром Дауна, Эдвардса и грубыми пороками развития, выявляется на самых ранних стадиях беременности. Речь идет о пренатальном скрининге.
Что же это такое?
Из всех прошедших обследование будущих мам выявляется группа женщин, чьи результаты значительно отличаются от нормы. Это говорит о том, что у их плода вероятность наличия каких-то патологий или дефектов выше, чем у остальных. Пренатальный скрининг- комплекс исследований, направленный на выявление аномалий развития или грубых пороков плода.
Комплекс включает в себя:
Биохимический скрининг – анализ крови, позволяющий определить наличие в крови специфических веществ («маркеров»), изменяющихся при определённых патологиях, таких как синдром Дауна, Эдвардса и пороки развития нервной трубки. Сам по себе биохимический скрининг- это только подтверждение вероятности, но не диагноз. Поэтому вместе с ним делаются дополнительные исследования;
Ультразвуковой скрининг (УЗИ) – проводится в каждом триместре беременности и позволяет выявить большинство анатомических дефектов и аномалий развития ребенка. Пренатальный скрининг складывается из нескольких этапов, каждый из которых важен, так как даёт информацию о развитии ребенка и возможных проблемах.
Факторы риска развития патологии у будущего ребенка:
– возраст женщины более 35 лет;
– наличие не менее двух самопроизвольных абортов на ранних сроках беременности;
– применение перед зачатием или на ранних сроках беременности рядафармакологических препаратов;
– перенесенные будущей мамой бактериальные, вирусные инфекции;
– наличие в семье ребенка с генетически подтвержденным синдромом Дауна, другими хромосомными болезнями, врожденными пороками развития;
– семейное носительство хромосомных аномалий;
– наследственные заболевания у ближайших родственников;
– радиационное облучение или другое вредное воздействие на одного из супругов до зачатия.
Обследования первого триместра
«Двойной тест»
Проводят с 10-й по 14-ю недели беременности (оптимальное время- с 11-й по 13-ю недели)
Комбинированный скрининг
– Ультразвуковое исследование, в ходе которого измеряются основные параметры: копчико- теменной размер(КТР) и толщина воротникового пространства(ТВП). ТВП более 3 мм может указывать на возможные нарушения развития плода. Для подтверждения (или опровержения) требуются дополнительные исследования. Скрининг информативен, только когда КТР плода равен или более 45,85 мм.
– Биохимический скрининг:
– анализ крови на ХГЧ
– РАРР-А (ПАПП-А).
Начинать обследование необходимо именно с УЗ-скрининга, поскольку полученные показатели могут выявить факторы, делающие неинформативными результаты биохимии, -например, более точные сроки беременности (не соответствующие сроку 11-13 недель), многоплодную беременность, проблемы с развитием беременности (например, остановку). Данные, полученные при проведении УЗИ, будут использованы для расчета рисков, как в первом, так и во втором триместре беременности.
Если результаты УЗИ соответствуют необходимым срокам его проведения, то можно делать биохимический скрининг (сдавать кровь). Оптимальные сроки для этого такие же, как и для УЗИ, – 11-13 недель. Важно уложиться в это время. Разрыв между УЗ- скринингом и биохимией должен быть максимум 3 дня.
Что исследует биохимический скрининг?
– Свободную субъединицу хорионического гормона человека (ХГЧ)
– РАРР-А- связанный с беременностью плпзменный протеин А.
Гормон ХГЧ вырабатывают клетки оболочки зародыша (хориона). Именно благодаря анализу на ХГЧ можно определить беременность уже на 6-10-й день после оплодотворения. Уровень этого гормона в первом триместреповышается и достигает своего максимума к 10-12-й неделе. Далее он постепенно снижается и остается постоянным в течение второй половины беременности.
Гормон ХГЧ состоит из двух единиц (альфа и бета). Из них уникальная бета, которая и используется в диагностике.
Если уровень бета- ХГЧ повышен, это может говорить о:
– многоплодии (норма ХГЧ увеличивается пропорционально числу плодов);
– синдроме Дауна и некоторых других патологиях;
– токсикозе;
– сахарном диабете у будущей мамы;
– неправильно установленном сроке беременности.
Если уровень бета- ХГЧ понижен, это может говорить о:
– наличии внематочной беременности;
– неразвивающейся беременности или угрозе самопроизвольного аборта;
– задержке развития будущего малыша;
– плацентарной недостаточности;
– гибели плода (во втором- третьем триместре беременности).
НОРМЫ ХГЧ В СЫВОРОТКЕ КРОВИ
Уровень ХГЧ при беременности Норма ХГЧ, мЕд/мл
1- 2-я неделя 25- 300
2- 3-я неделя 1500- 5000
3- 4-я неделя 10000- 30000
4- 5-я неделя 20000- 100000
5- 6-я неделя 50000- 200000
6- 7-я неделя 50000- 200000
7- 8-я неделя 20000- 200000
8- 9-я неделя 20000- 100000
9- 10-я неделя 20000- 95000
11- 12-я неделя 20000- 90000
13- 14-я неделя 15000- 60000
15- 25-я неделя 10000- 35000
26- 37-я неделя 10000-60000
РАРР-А (ПАПП-А) – белок, модулирующий иммунный ответ материнского организма и являющийся одним из факторов, обеспечивающих работу плаценты. Анализ проводится в первом триместре беременности.
Снижение уровня РАРР-А говорит о вероятности:
– хромосомных аномалий плода;
– синдрома Дауна, Эдвардса, Корнели де Ланге;
– угрозы выкидыша или остановки беременности.
НОРМЫ РАРР-А В СЫВОРОТКЕ КРОВИ
Неделя беременности Норма РАРР-А, мЕД/мл
8- 9-я неделя 0,17- 1,54
9- 10-я неделя 0,32- 2,42
10- 11-я неделя 0,46- 3,73
11- 12-я неделя 0,7- 4,76
12- 13-я неделя 1,03- 6,01
13- 14-я неделя 1,47- 8,54
МоМ – для расчета показателей риска применяются не конкретные полученные данные, а так называемый МоМ. Это коэффициент, показывающий степень отклонения значения того или иного показателя пренатального скрининга от среднего значения (медианы) для срока беременности.
Он рассчитывается по следующей формуле:
МоМ= значение показателя в сыворотке крови, деленное на значение медианы показателя для данного срока беременности
Нормой считается значение показателя, близкое к единице.
Существует ряд факторов, способных повлиять на значение полученных показателей:
– вес беременной
– прием лекарственных препаратов;
– сахарный диабет в анамнезе у будущей мамы;
– наступление беременности в результате ЭКО.
Поэтому при расчете рисков врачи используют скоррегированное с учетом всех особенностей и факторовзначение МоМ.
Норма уровня МоМ колеблется от 0,5 до 2,5. А в случае многоплодной беременности до 3,5 МоМ.
В зависимости от полученных результатов будет ясно, входит ли будущая мама в группу риска по хромосомным патологиям или нет. Если это так, то врач посоветует провести дальнейшие исследования.
Не стоит заранее волноваться, если вам назначили скрининг второго триместра- его рекомендуют проводить всем беременным, независимо от результатов первого этапа обследования. Береженого Бог бережет!
Обследования второго триместра
«Тройной тест»
Проводят с 16-й по 20-ю недели беременности (оптимальное время проведения с 16-й по 18-ю недели)
Комбинированный скрининг
– Ультразвуковое исследование (с использованием данных, полученных в первом триместре).
– Биохимический скрининг:
– анализ крови на АФП;
– свободный эстриол;
– хорионический гонадотропин (ХГЧ)
Второй скрининг также направлен на выявление степени риска рождения ребенка с синдромом Дауна, Эдвардса, дефектом развития нервной трубки и другими аномалиями. В ходе второго скрининга проводят исследования гормона плаценты и гормона печени плода, которые тоже несут необходимую информацию о развитии ребенка.
Альфа-фетопротеин (АФП)- белок, присутствующий в крови ребенка на ранних стадиях эмбрионального развития. Вырабатывается в печени и желудочно-кишечном тракте плода. Действие альфа-фетопротеина направлено на охрану плода от материнской иммунной системы.
Повышение уровня АФП говорит о вероятности существования:
– порока развития нервной трубки плода (анэнцефалия, расщелина позвоночника);
– синдрома Меккеля (признак- затылочная черепно-мозговая грыжа);
– атрезии пищевода (патология внутриутробного развития, когда пищевод у плода слепо заканчивается, не достигая желудка (ребенок не может принимать пищу через рот);
– пупочной грыжи;
– несращение передней брюшной стенки плода;
– некроза печени плода вследствие вирусной инфекции.
Понижение уровня АФП позволяет предположить:
– синдром Дауна- трисомию 21 (срок после 10 недель беременности);
– синдром Эдвардса- трисомию 18;
– неправильно определенный срок беременности (больший, чем нужно для исследования);
– смерть плода.
НОРМЫ АФП В СЫВОРОТКЕ КРОВИ
Неделя беременности Уровень АФП, Ед/мл
0- 12-я<15
13- 15-я 15- 60
15- 19-я 15- 95
20- 24-я 27- 125
25- 27-я 52- 140
28- 30-я 67- 150
31- 32-я 100- 250
Свободный эстриол- этот гормон вырабатывает сначала плацента, а впоследствии печень плода. При нормальном течении беременности уровень этого гормона постоянно растет.
Повышение уровня эстриола может говорить о:
– многоплодной беременности;
– крупном плоде;
– заболеваниях печени, почек у будущей мамы.
Снижение уровня эстриола может свидетельствовать о:
– фетоплацентарной недостаточности;
– синдроме Дауна;
– анэнцефалии плода;
– угрозе преждевременных родов;
– гипоплазии надпочечников плода;
– внутриутробной инфекции.
НОРМЫ ЭСТРИОЛА В СЫВОРОТКЕ КРОВИ
Неделя беременности Норма свободного эстриола
6- 7-я неделя 0,6- 2,5
8- 9-я неделя 0,8- 3,5
10- 12-я неделя 2,3- 8,5
13- 14-я неделя 5,7- 15,0
15- 16-я неделя 5,4- 21,0
17- 18-я неделя 6,6- 25,0
19- 20-я неделя 7,5- 28,0
21- 22-я неделя 12,0- 41,0
23- 24-я неделя 18,2- 51,0
25- 26-я неделя 20,0- 60,0
27- 28-я неделя 21,0- 63,5
29- 30-я неделя 20,0- 68,0
31- 32-я неделя 19,5- 70,0
33- 34-я неделя 23,0- 81,0
35- 36-я неделя 25,0- 101,0
37- 38-я неделя 30,0- 112,0
39- 40-я неделя 35,0- 111,0
Ультразвуковой скрининг третьего триместра
Проводят с 30-й по 34-ю недели беременности (оптимальное время- с 32-й по 33-ю недели)
В ходе УЗИ изучается состояние и расположение плаценты, определяется количество околоплодных вод и расположение плода в матке.
По показаниям врач может назначить проведение дополнительных исследований- допплерометрию и кардиотокографию.
Допплерометрия- это исследование делают, начиная с 24-й недели беременности, но чаще всего врачи назначают её после 30-й недели.
Показания для проведения:
– фетоплацентарная недостаточность;
– недостаточный прирост высоты стояния дна матки;
– обвитие пуповины;
– гестоз и др.
Допплерометрия- это метод ультразвукового исследования, дающий информацию о кровоснабжении плода. Исследуется скорость кровотока в сосудах матки, пуповины, средней мозговой артерии и аорте плода и сравниваются с показателями нормы для данного срока. По результатам делаются выводы о том, нормально ли происходит кровоснабжение плода, нет ли недостатка кислорода и питательных веществ. Если есть необходимость, то назначаются препараты для улучшения кровоснабжения плаценты.
Кардиотокография (КТГ)- метод регистрации сердцебиения плода и его изменения в ответ на сокращение матки. Рекомендуется проводить с 32-й недели беременности. Этот метод не имеет противопоказаний.
КТГ проводится с помощью ультразвукового датчика, который закрепляют на животе беременной (обычно применяется наружная, так называемая непрямая КТГ). Продолжительность КТГ (от 40 до 60 минут) зависит от фаз активности и покоя плода. КТГ может быть использована для наблюдения за состоянием малыша и во время беременности, и во время самих родов.
Показания для проведения КТГ:
– сахарный диабет у будущей мамы;
– беременность при отрицательном резус-факторе;
– обнаружение антифосфолипидных антител при беременности;
– задержка роста плода.
Только ваше решение
Врач направляет на скрининг и (при необходимости) рекомендует дальнейшее обследование, но он никак не должен влиять на решение женщины. Многие будущие мамыизначально отказываются от скрининговых исследований, мотивируя это тем, что рожать будут в любом случае, независимо от результатов исследования. Если вы входите в их число и не хотите делать скрининг, то это ваше право, и никто не может заставить вас.
Роль врача состоит в том, чтобы объяснить, зачем проводятся такие скрининги, какие диагнозы могут быть поставлены в результате проводимых исследований, а в случае применения инвазивных диагностических методов (биопсия хориона, амниоцентез, кордоцентез) рассказать о возможных рисках. Ведь опасность прерывания беременности после подобных обследований составляет около 2 %. Об этом доктор тоже должен вас предупредить.
К сожалению, у врачей не всегда хватает времени детально объяснить результаты скрининга.
Источник
