Объем кровопотери по гемоглобину и гематокриту
Способы определения объема кровопотери.
Для определения объема кровопотери используются различные способы.
1. Гравиметрический метод.
Интраоперационную кровопотерю определяют по разности массы пропитанных кровью и сухих сатфеток, тампонов, шариков, простыней, халатов. Полученную величину увеличивают на 50% и суммируют с объемом крови, находящейся в банке электроотсасывателя. Погрешность метода составляет 10-12%.
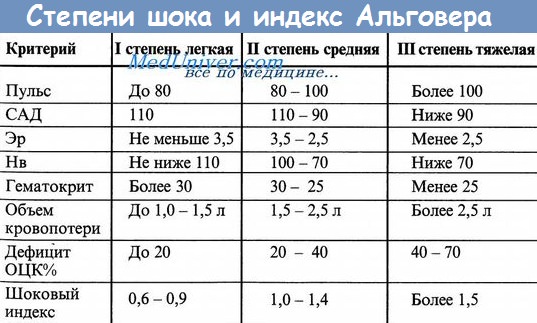
2. По индексу Альговера-Брубера (шоковый индекс).
Индекс Альговера-Брубера – отношение частоты сердечных сокращений к систолическому артериальному давлению. В норме он равен 0,5. Увеличение индекса на каждую 0,1 соответствует потери крови 0,2 л. Погрешность метода составляет 15%.

3. Ориентировочно объем кровопотери можно определить в зависимости от локализации травмы.
4. По плотности крови в соответствии с уровнем гемоглобина и/или гематокрита.
В развитии геморрагического шока различают компенсированный (синдром малого выброса), декомпенсированный и необратимьш шок.
При компенсированном геморрагическом шоке сознание Сохранено, больной спокоен или несколько возбужден, кожные покровы бледные, холодные. Пульс частый, слабого наполнения. Артериальное давление нормальное, ЦВД – близко к нулю. Темп диуреза снижен.
Декомпенсированный геморрагический шок характеризуется теми же симптомами, что и компенсированный шок (бледность, тахикардия, олигурия) с присоединением артериальной гипотензии. При осмотре выявляются акроцианоз, холодные конечности, усиливается тахикардия и одышка, тоны сердца глухие. Иногда при глубоком вдохе сердечные тона исчезают.
Необратимый шок клинически проявляется неэффективностью лечения, проводимого в полном объеме: ИВЛ в оптимальном режиме не увеличивает РаО 2, коррекция дефицита ОЦК инфузионной терапией и инотропная поддержка не стабилизируют показатели гемодинамики и не увеличивают сердечный выброс, отсутствует положительная динамика уровня сознания пациента в процессе терапии, сохраняется гиперосмолярный синдром, несмотря на использование методов эфферентной терапии.
Классификация геморрагического шока по степени его тяжести представлена в соответствующем разделе.
Учебное видео – шоковый индекс Альговера, степени кровопотери и анемии
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Лечение геморрагического шока.”
Оглавление темы “Язвы. Эмболии. Шок.”:
1. Стрессовые язвы желудка и двенадцатиперстной кишки
2. Диагностика стрессовых язв. Профилактика стрессовых язв у больных.
3. Тромбоэмболия легочной артерии. Клиника и диагностика тэла.
4. Лечение тромбоэмболии легочной артерии.
5. Профилактика тромбоэмболии легочной артерии.
6. Жировая эмболия. Диагностика и лечение жировой эмболии.
7. Геморрагический шок. Причины и механизмы развития геморрагического шока.
8. Способы определения объема кровопотери.
9. Лечение геморрагического шока.
10. Тактика ведения больного с геморрагическим шоком.
Источник
Клиническая оценка тяжести кровопотери является исторически самым ранним способом определения нарушений постгеморрагических нарушений гомеостаза, но в настоящее время – самым распространенным способом. Описание основополагающих клинических признаков травматического повреждения с острой кровопотерей мы находим уже в дневниках Н. И. Пирогова, относящихся к периоду Крымской кампании 1854 года: «Лежит такой окоченелый на перевязочном пункте неподвижно; он не кричит, не вопит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижен и обращен вдаль; пульс как нитка, едва заметен под пальцем и с частыми перемежками. На вопросы окоченелый или вовсе не отвечает, или только про себя, чуть слышным шепотом; дыхание тоже едва приметно… ». Клиническая характеристика кровопотери, основанная на оценке уровня сознания, окраски и температуры кожных покровов, тонуса периферических вен, частоты пульса и дыхания, актуальна и в настоящее время.
Скрининговым методом оценки тяжести кровопотери является предложенный в 1967 году Алговером и Бури шоковый индекс, представляющий собой отношение частоты сердечных сокращений к систоличекому артериальному давлению. Чем выше индекс, тем массивнее кровопотеряе и хуже прогноз. В норме индекс равен 0, 5. Нарастание индекса Альговера свидетельствует о прогрессировании тяжести кровопотери:
Величина шокового индекса | Ориентировочный дефицит ОЦК |
0, 8 | 10% |
0, 9 – 1, 2 | 20% |
1, 3 – 1, 4 | 30% |
1, 5 | 40% |
В связи с этим, все большему числу клиницистов представляются более физиологически обоснованными и клинически значимыми классификации кровопотери, основанные на клинически определяемой степени резистентности к ней организма. Именно уровень компенсации перенесенной кровопотери представляет несомненный практический интерес, ведь все последующие лечебные мероприятия направлены на стабилизацию функций организма, в той или иной степени нарушенных при кровотечении. Несомненно, к тому же, что в экстренной ситуации целесообразной и практически применимой является такая система оценки кровопотери, которая бы на основании минимального количества параметров позволяла адекватно и быстро определять тяжесть кровопотери не только в стационаре, но уже и на догоспитальных этапах медицинской помощи. Так, Н. А. Яицкий и соавт. (2002) разделяют острую кровопотерю на три степени только на основании величин АДсист и ЧСС (табл. 1)
Таблица 1. Изменения АД и ЧСС при различной степени кровопотери (по Н. А. Яицкому с соавт. , 2002).
Степень кровопотери | Лежа на спине | Сидя | ||
АДсист, мм Hg | ЧСС, в мин | АДсист, мм Hg | ЧСС, в мин | |
Легкая | 120 и более | 70 – 80 | 100 и более | 90 и менее |
Средняя | 100 и более | До 100 | 75 и более | До 120 |
Тяжелая | Менее 100 | Более 100 | Менее 75 | Более 120 |
Являясь отражением состояния макроциркуляции и, весьма ориентировочно, состояния микроциркуляции, измерение АД может служит быстрым методом оценки гемодинамики и проведения простого ее мониторинга.
К сожалению, предложенные классификации острой кровопотери, основанные на анализе только лабораторных данных, оказываются несостоятельными ввиду невозможности применения их в ранние сроки кровотечения. При массивном кровотечении в первые часы показатели гемоглобина, эритроцитов, гематокрита остаются в пределах исходных значений, т. к. не успевает развиться аутогемодилюция. В некоторых работах прямо указывается, что величина гематокрита лишь отражает проводимую инфузионную терапию, но не является показателям наличия и выраженности кровотечения. Лишь спустя 6-24 часа вследствие аутогемодилюции, проведения заместительной инфузионной терапии показатели красной крови снижаются и позволяют рассчитать предварительный объём кровопотери. Уровень эритроцитов, гемоглобина и гематокрита в периферической крови в ранние сроки кровотечения (1-2 сутки) не отражают истинной тяжести возникшей кровопотери, что затрудняет изолированное использование этих гематологических показателей на ранних этапах диагностики (В. Н. Липатов, 1969; Вострецов Ю. А. , 1997).
В современной клинической практике наибольшее распространение получили методы оценки тяжести кровопотери, имеющие в своей основе анализ комплекса клинических и рутинных лабораторных критериев.
В 1982 году Американская коллегия хирургов на основании интегрального анализа десятков тысяч случаев острых кровотечений различной этиологии, предложила дифференцировать кровопотерю на 4 класса кровотечений в зависимости от клинической симптоматики (по P. L. Marino, 1998):
класс I – при этом клинические симптомы отсутствуют или имеется тахикардия в покое, прежде всего в положении стоя; ортостатической тахикардия считается тогда, когда ЧСС увеличивается не менее, чем 20 ударов в 1 минуту, при переходе из горизонтального положения в вертикальное (соответствует потере 15% объема циркулирующей крови или менее) ;
класс II – основным клиническим признаком его является ортостатическая гипотензия или снижение АД не менее, чем на 15 мм. рт. ст при переходе из горизонтального положения в вертикальное, в положении лежа АД нормальное или несколько снижено, диурез сохранен (соответствует потере от 20 до 25% ОЦК) ;
класс III – проявляется гипотензией в положении лежа на спине, олигурией менее 400 мл/сутки (соответствует потере от 30 до 40% ОЦК) ;
класс IV – проявляется коллапсом и нарушением сознания до комы (потеря более 40% ОЦК).
В современной рациональной трансфузиологии основными ориентирами оценки тяжести кровопотери также являются адекватное сознание, достаточный диурез (> 0, 5 мл/кг/час), отсутствие гипервентиляции, показатели гемокоагуляции, динамика центрального венозного, пульсового и среднего динамического давления, изменение артерио-венозной разницы по кислороду (А. П. Зильбер, 1999; В. С. Ярочкин 1997, 2004).
Одной из последних отечественных классификаций острой кровопотери предложена А. И. Воробьевым (2002). Автор подчеркивает, что именно клинические, а не лабораторные показатели должны являться определяющими в оценке тяжести кровопотери (табл. 2).
Таблица 2. Оценка степени тяжести острой массивной кровопотери (по А. И. Воробьеву с соавт. , 2002).
Показатель | Степень тяжести | |||
I | II | III | IV | |
Пульс, в мин. | < 100 | > 100 | > 120 | > 140 |
АД | Нормальное | Нормальное | Понижено | Резко понижено |
Пульсовое давление | Нормальное или повышено | Понижено | Понижено | Резко понижено |
ЧДД, в мин. | 14 – 20 | 20 – 30 | 30 – 40 | > 40 |
Почасовой диурез, мл | > 30 | 20 – 30 | 5 – 15 | Отсутствует |
Состояние ЦНС | Легкое возбуждение | Возбуждение | Заторможенность | Прекома |
Объем кровопотери, мл (% ОЦК) | < 750 (< 15) | 750 – 1500 (15 – 30) | 1500 – 2000 (30 – 40) | > 2000 (> 40) |
В повседневной клинической практике мы используем классификацию тяжести кровопотери, основанную как на оценке клинических критериев (уровень сознания, признаки периферической дисциркуляции, АД, ЧСС, ЧДД, ортостатическая гипотензия, диурез), так и на оценке основополагающих показателей картины красной крови – величин гемоглобина и гематокрита (В. К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
I степень (легкая кровопотеря) – характерные клинические симптомы отсутствуют, может иметь место ортостатическая тахикардия, уровень гемоглобина выше 100 г/л, гематокрит – не менее 40%. Отражает величину дефицита ОЦК до 15%.
II степень (кровопотеря средней тяжести) – из клинических симптомов определяется ортостатическая гипотензия со снижением АД более чем на 15 мм рт. ст. и ортостатическая тахикардия с увеличением ЧСС более чем на 20 ударов в минуту, уровень гемоглобина в пределах 80 – 100 г/л, гематокрит – в пределах 30 – 40%. Отражает величину дефицита ОЦК 15 – 25%.
III степень (тяжелая кровопотеря) – клинически определяются признаки периферической дисциркуляции (дистальные отделы конечностей холодные наощупь, выраженная бледность кожи и слизистых), гипотония (АДсист находится в пределах 80 – 100 мм рт. ст. ), тахикардия (ЧСС более 100 в минуту), тахипноэ (ЧДД более 25 в минуту), явления ортостатического коллапса, диурез снижен (менее 20 мл/час), уровень гемоглобина находится в пределах 60 – 80 г/л, гематокрит – в пределах 20 – 30%. Отражает величину дефицита ОЦК 25 – 35%.
IV степень (кровопотеря крайней степени тяжести) – из клинических симптомов характерными являются нарушение сознания, глубокая гипотония (АДсист менее 80 мм рт. ст. ), выраженные тахикардия (ЧСС более 120 в минуту) и тахипноэ (ЧДД более 30 в минуту), признаки периферической дисциркуляции, анурия; уровень гемоглобина находится ниже 60 г/л, гематокрита – 20%. Отражает величину дефицита ОЦК больше 35%.
В основу данной классификации положена оценка наиболее значимых клинических симптомов, отражающих реакцию организма на кровопотерю. Определение уровня гемоглобина и гематокрита представляется также весьма важным в оценке тяжести кровопотери, особенно при III и IV степени тяжести, поскольку в данной ситуации гемический компонент постгеморрагической гипоксии становится весьма существенным. Кроме того, уровень гемоглобина по-прежнему является решающим критерием для определения показаний для трансфузии эритроцитарной массы.
Следует заметить, что срок от появления первых симптомов кровотечения и тем более от его действительного начала, составляющий, как правило, не менее суток, делает показатели гемоглобина и гематокрита вполне реальными в силу успевшей развивиться за данный период гемодилюции. В случае несоответствия клинических критериев показателям гемоглобина и гематокрита оценку тяжести кровопотери следует проводить, учитывая показатели, в наибольшей степени отличающиеся от нормальных значений.
Предложенная классификация тяжести кровопотери представляется нам приемлемой и удобной именно для клиники ургентной хирургии, как минимум, по двум причинам. Во-первых, оценка кровопотери не требует проведения сложных специальных исследований. Во-вторых, возможность определения степени кровопотери сразу же в приемном отделении позволяет решить вопрос о необходимости начала инфузионной терапии и госпитализации пациента в отделение интенсивной терапии.
По нашим наблюдениям из 1204 пациентов с ОГДЯК у большей части (35, 1%) пациентов при госпитализации была диагностирована кровопотеря II степени. С кровопотерей III и I степеней были госпитализированы соответственно 31, 2% и 24, 8% пациентов. Доля пациентов с кровопотерей IV степени составила 8, 9%. Доля пациентов с кровопотерей I степени с увеличением возраста пациентов имела тенденцию к снижению с 33, 5% у больных моложе 45 лет до 2, 3% у больных старческого возраста, что может быть объяснено уменьшающейся с возрастом резистентностью организма к кровопотере и возникновением выраженной клинической манифестации при сравнительно меньших темпах геморрагии. Напротив, массивная кровопотеря для больных пожилого и старческого возраста приобретает характер фатальной уже на догоспитальном этапе, о чем свидетельствует снижение доли больных с кровопотерей III и IV степеней в возрастных группах 60 – 74 лет и старше 75 лет.
Среди больных с кровопотерей I и II ст. наибольший удельный вес имели пациенты моложе 45 лет. Доля больных в возрасте 45 – 59 лет, составлявшая при кровопотере I ст. 31, 4%, достигает 40, 3% при кровопотере III ст. Данный возрастной контингент составлял практически половину больных с кровопотерей IV ст. Доля больных 60 – 74 лет достигает максимума при кровопотере II степени и уменьшается при усугублении тяжести кровопотери. Аналогичная картина распределения отмечается и у больных старческого возраста: 15, 9% среди больных со II ст. кровопотери и совсем незначительная среди больных с III (7, 5%) и IV (5, 5%) ст.
Сопоставление этиологической структуры и тяжести кровопотери в различных возрастных группах позволяют сделать следующие выводы. Пациенты 45 – 59 лет, составляя наибольшую долю из больных с кровопотерей III и IV ст. , одновременно имеют наибольший удельный вес в группе каллезных язв (36, 7%) и значительный (30, 8%) в группе хронических язв. Данный факт указывает именно на каллезную язву как на основной этиологический фактор возникновения острой массивной кровопотери при ОГДЯК. Существенная доля (35, 3%) больных в возрасте 60 – 74 лет от группы пациентов с каллезной язвой и существенной (хотя и меньшей по сравнению с предыдущей возрастной группой за счет уменьшения абсолютного числа больных) долей больных с кровопотерей III ст. (20, 4%) и IV ст. (19, 7%) также указывает на то, что каллезный характер язв – важный фактор возникновения массивного кровотечения. Незначительный удельный вес пациентов старше 75 лет среди всех с кровопотерей III и IV ст. (7, 5% и 5, 5%) даже при наличии у 20, 5% пациентов каллезных язв указывает на низкую резистентность больных данной группы к массивной кровопотере и их гибели еще на догоспитальном этапе.
Оценка нарушений системы гемостаза у больных с ОГДЯК. Помимо определения тяжести кровопотери принципиально важной задачей диагностики у пациентов с гастродуоденальными язвенными кровотечениями является количественная и качественная оценка нарушений системы гемостаза, поскольку расстройства гемокоагуляции являются важнейшим патогенетическим звеном синдрома острой массивной кровопотери, а их адекватная и своевременная коррекция – обязательным компонентом заместительной терапии. А. И. Воробьев и соавт. (2001) подчеркивают, что очень часто острая массивная кровопотеря происходит у больных с исходно существующими нарушениями в системе свертывания крови. Наиболее часто эти нарушения проявляются формированием гиперкоагуляционного синдрома, нередко определяющего тяжесть течения синдрома острой массивной кровопотери, трансфузиологическую тактику ее восполнения и предупреждения развития острого ДВС-синдрома.
Гиперкоагуляционный синдром характеризуется определенными клиническими проявлениями и лабораторными признаками повышенной готовности крови к свертыванию при отсутствии тромбозов. Общее состояние при гиперкоагуляционном синдроме чаще удовлетворительное, больные могут отмечать чувство «тяжести в голове» и головную боль, быструю утомляемость, слабость. Кровь при заборе из вены сворачивается прямо в игле, места венепункции легко тромбируются. Несмотря на то, что кровяной сгусток в пробирке формируется быстро, он рыхлый и нестойкий; отмечаются укорочение времени свертывания крови по Ли-Уайту и АЧТВ, повышены агрегационные показатели тромбоцитов, удлинен фибринолиз.
Принято считать, что массивная кровопотеря, сопровождающаяся выраженными нарушениями гемодинамики с расстройствами периферического кровотока, практически всегда сопровождается появлением гиперкоагуляционной фазы ДВС-синдрома. Гиперкоагуляционная фаза ДВС-синдрома часто бывает весьма скоротечной и не диагностируется. Тем не менее, при данной фазе ДВС-синдрома признаки гиперкоагуляции выражены весьма отчетливо: укорочены АЧТВ, протромбиновое время, снижены уровень фибриногена и число тромбоцитов. Скорость образования кровяного сгустка в пробирке по-прежнему ускорено, но он остается рыхлым и нестойким.
Для гипокоагуляционной фазы ДВС-синдрома характерны с одной стороны лабораторные маркеры коагулопатии потребления а с другой – наличием признаков гипокоагуляции и диффузного геморрагического диатеза (кровоточивость гематомно-петехиального типа). Приводим основные лабораторные и клинические признаки гиперкоагуляционного синдрома и фаз ДВС-синдрома (табл. 3).
Таблица 3. Лабораторные и клинические признаки нарушений гемокоагуляции (по А. И. Воробьеву и соавт. , 2001).
Форма нарушения гемокоагуляции | Лабораторные и клинические признаки |
Гиперкоагуляционный синдром | Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов; снижение активности фибринолиза. Клинические проявления: тромбирование иглы при венепункции, быстрое формирование рыхлого и нестойкого кровяного сгустка в пробирке. |
Гиперкоагуляционная фаза ДВС-синдрома | Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов при сниженном их количестве; снижение уровня фибриногена, АТ III, протеина С, активности фибринолиза. Клинические проявления: быстрое тромбирование иглы при венепункции, появлене признаков полиорганной недостаточности. |
Гипокоагуляционная фаза ДВС-синдрома | Лабораторные признаки: удлинение АЧТВ, протромбинового времени, снижение количества и активности тромбоцитов; снижение уровня фибриногена, факторов свертывания, АТ III, протеина С; ускорение фибринолиза; резкое повышение уровня продуктов деградации фибрина, D-димеров. Клинические проявления: трудноконтролируемая диффузная кровоточивость, развернутая картина полиорганной недостаточности. |
Статья добавлена 2 апреля 2016 г.
Источник
