Основная причина анемии при малярии

Анемия при малярии. Поражение органов при малярии
Третьим характерным признаком малярии является анемия гипохромного нормоцитарного типа. Анемия носит гемолитический характер, при затяжной малярии наблюдается функциональное угнетение костного мозга. В тяжелых случаях, в частности у беременных, может развиться анемия пернициозного типа. Степень анемии становится особенно очевидной после прекращения лихорадки, так как в периоде приступов процент гемоглобина и количество эритроцитов (а также лейкоцитов) могут увеличиваться за счет сгущения крови. В остром периоде малярии в крови много молодых, незрелых форм эритроцитов: ретикулоцитов (полихроматофилов), нормобластов, а также пойкило- и анизоцитов. В послелнхорадочном периоде увеличивается процент ретикулоцнтов, что свидетельствует об активной деятельности костного мозга.
Помимо трех основных признаков малярии — лихорадки, увеличения печени и селезенки и анемии, для острого периода малярии весьма характерны герпетические высыпания на губах, крыльях носа, реже других частях лица. Постоянны нарушения со стороны нервной системы: вегетативные расстройства, головные боли, бессонница, в тяжелых случаях малярии-поражения периферических нервов. Поражения центральной нервной системы приобретают особое значение при тропической малярии н молниеносном течении трехдневной малярии.
Расстройства сердечно-сосудистой системы носят главным образом функциональный характер. Наиболее резко они выражены во время лихорадочного приступа. Когда наблюдается учащение пульса, в периоде озноба — подъем артериального и особенно венозного давления, увеличение массы циркулирующей крови, в периоде жара и пота — падение артериального давления. Указанные гемодинамические сдвиги обусловлены резким перераспределением крови из депо в периферические сосуды и обратно а сзязи с лихорадкой, нарушениями нервной регуляции кровообращения, а при тяжелом течении малярии с анемией — также изменением сердечной мышцы дистрофического характера.

В связи с указанными гемодинамическими сдвигами в периоде озноба отмечается учащенное мочеиспускание с обильным количеством прозрачной, разведенной мочи. В периоде жара и особенно пота количество мочи становится скудным, в моче может появляться небольшое количество белка, эритроцитов, гиалиновых цилиндров.
При малярии, особенно тропической, нередко возникает острый диффузный нефрит, быстро исчезающий после специфического противомалярийного лечения. Значительно реже наблюдается липоидный и амилоидный нефроз. При злокачественной малярии возможно развитие острого некротического нефроза.
Поражении легких не характерны для малярии. Пневмонии возникают только при тяжелом течении инфекции. При злокачественном течении малярии возможны геморрагически-некротические поражения легких наряду с поражениями других органов гнперергического характера.
В лихорадочном периоде аппетит понижен, нередки извращении вкуса, запоры. Возможно возникновение кишечной колики и профузных поносов, связанных с вегетативно-сосудистыми расстройствами в кишечной стенке, по-видимому, аллергического характера. Тяжелые язвенно-некротические поражения кишечника обусловлены сопутствующей бациллярной или протозойной дизентерией.
В крови, помимо анемии, отмечается лейко- и нейтропения с ядерным сдвигом влево и характерным изменением лейкоцитарного профиля. Лимфоцитоз и моиоцптоз, описываемые как важные признаки малярии, имеют относительный характер. В тяжелых случаях наблюдаются анэозинофилия и моноцитоз. РОЭ повышена.
– Также рекомендуем “Билирубин при малярии. Врожденная и терапевтическая малярия”
Оглавление темы “Клиника и осложнения малярии”:
1. Шизонты и гамонты малярии. Пораженные малярией эритроциты
2. Исследование крови на малярию. Патогенез малярии
3. Малярийный приступ. Малярийная кома
4. Рецидивы малярии. Патологическая анатомия малярии
5. Стадии малярийного приступа. Печень при малярии
6. Анемия при малярии. Поражение органов при малярии
7. Билирубин при малярии. Врожденная и терапевтическая малярия
8. Трехдневная малярия. Четырехдневная малярия
9. Тропическая малярия. Клиника малярийной комы и малярийный алгид
10. Гемоглобинурийная лихорадка. Клиника гемоглобинурийной лихорадки
Источник
– гиперфункция селезенки с гиперпленизмом
– гемолиз эритроцитов в результате развития малярийных плазмодиев
– аутоиммунный гемолиз эритроцитов
– снижение осмотической резистентности эритроцитов с последующим их гемолизом
БЛИЖНИЕ РЕЦИДИВЫ ПРИ МАЛЯРИИ ОБУСЛОВЛЕНЫ
– спорогонией
– гаметоцитогонией
– тканевой шизогонией
– эритроцитарной шизогонией
ОТДАЛЕННЫЕ РЕЦИДИВЫ ПРИ МАЛЯРИИ ОБУСЛОВЛЕНЫ
– спорогонией
– гаметоцитогонией
– тканевой шизогонией
– эритроцитарной шизогонией
ОТДАЛЕННЫЕ РЕЦИДИВЫ ХАРАКТЕРНЫ ДЛЯ МАЛЯРИИ
– четырехдневной
– трехдневной
– тропической
ВРЕМЕННОЙ ИНТЕРВАЛ (В ЧАСАХ) МЕЖДУ ПАРОКСИЗМАМИ ЛИХОРАДКИ ПРИ ТРЕХДНЕВНОЙ МАЛЯРИИ
– 24
– 48
– 72
МАЛЯРИЙНАЯ КОМА ХАРАКТЕРНА ДЛЯ МАЛЯРИИ
– трехдневной
– четырехдневной
– тропической
– ovale
ЖЕЛТУХА ПРИ МАЛЯРИИ ОБУСЛОВЛЕНА ПРЕИМУЩЕСТВЕННО
– нарушением захвата и конъюгации билирубина в гепатоцитах
– развитием гепатита
– аутоиммунным гемолизом эритроцитов
– избыточным гемолизом эритроцитов в результате шизогонии
ОСЛОЖНЕНИЕ, СВОЙСТВЕННОЕ ТРОПИЧЕСКОЙ МАЛЯРИИ
– острая почечная недостаточность
- пневмония
– отек легких
– миокардит
ЛИХОРАДКА, ТИПИЧНАЯ ДЛЯ МАЛЯРИИ
– ремиттирующая
– постоянная
– интермиттирующая
– волнообразная
ГЕМОГЛОБИНУРИЙНАЯ ЛИХОРАДКА КАК ОСЛОЖНЕНИЕ МАЛЯРИИ, ОБУСЛОВЛЕНА
– гемолизом эритроцитов в результате шизогонии
– гемолизом эритроцитов в результате снижения их осмотической резистентности
– аутоиммунным гемолизом эритроцитов в результате гиперспленизма
– аутоиммунным гемолизом эритроцитов в результате повторного назначения хинина
ВЕДУЩИЙ МЕТОД ЛАБОРАТОРНОЙ ДИАГНОСТИКИ МАЛЯРИИ
– серологическое исследование крови
– паразитоскопия крови
– посев крови на питательные среды с последующей идентификацией возбудителя
ПАРАЗИТЕМИЯ ПРИ ОСЛОЖНЕНИИ МАЛЯРИИ ГЕМОГЛОБИНУРИЙНОЙ ЛИХОРАДКОЙ
– отсутствует
– незначительная
– умеренная
– значительная
ПРЕПАРАТ ДЛЯ СПЕЦИФИЧЕСКОЙ ЭТИОТРОПНОЙ ТЕРАПИИ МАЛЯРИИ
– левомицетин (хлорамфеникол)
– пенициллин
– хлорохин (делагил)
– метронидазол (трихопол)
ПРЕПАРАТ ВЫБОРА ДЛЯ ЛЕЧЕНИЯ ТЯЖЕЛОЙ ТРОПИЧЕСКОЙ МАЛЯРИИ
– амодиахин
– хлорохин (делагил)
– хинина дигидрохлорид
– хинина сульфат
ПРЕПАРАТ ДЛЯ ПРОФИЛАКТИКИ ОТДАЛЕННЫХ РЕЦИДИВОВ МАЛЯРИИ
– хлорохин (делагил)
– примахин
– хинина сульфат
– амодиахин
ОСЛОЖНЕНИЕ, СВОЙСТВЕННОЕ ПЕРИОДУ РАЗГАРА СЫПНОГО ТИФА
– пневмония
– тромбоэмболии
– инфекционно-токсический шок
– перитонит
ОСЛОЖНЕНИЕ, ХАРАКТЕРНОЕ ДЛЯ ПЕРИОДА РЕКОНВАЛЕСЦЕНЦИИ СЫПНОГО ТИФА
– тромбоэмболии
– менингоэнцефалит
– психоз
– пневмония
В ИНКУБАЦИОННОМ ПЕРИОДЕ СЫПНОГО ТИФА РАЗМНОЖЕНИЕ ВОЗБУДИТЕЛЯ ПРОИСХОДИТ В
– регионарных лимфатических узлах
– лимфоцитах периферической крови
– макрофагах глубокого слоя дермы
– эндотелии кровеносных капилляров
В ИНКУБАЦИОННОМ ПЕРИОДЕ КЛЕЩЕВОГО СЫПНОГО ТИФА СЕВЕРНОЙ АЗИИ РАЗМНОЖЕНИЕ ВОЗБУДИТЕЛЯ ПРОИСХОДИТВ
– регионарных лимфатических узлах
– эндотелии кровеносных капилляров
– макрофагах глубокого слоя дермы
– лимфоцитах периферической крови
ПОРАЖЕНИЕ ГОЛОВНОГО МОЗГА ПРИ СЫПНОМ ТИФЕ НОСИТ ХАРАКТЕР ЭНЦЕФАЛИТА
– диффузного гнойного
– диффузного серозного
– очагового гнойного
– очагового серозного
ТИПИЧНАЯ ЭКЗАНТЕМА ПРИ СЫПНОМ ТИФЕ
– розеолезно-петехиальная
– пятнисто-папулезная
– розеолезно-папулезная
– везикулезно-папулезная
ВЕДУЩИЙ ФАКТОР ПАТОГЕНЕЗА СЫПНОГО ТИФА
– риккетсемия
– токсинемия
– аутоаллергия
– иммуносупрессия
ИММУНИТЕТ ПОСЛЕ ПЕРЕНЕСЕННОГО СЫПНОГО ТИФА
– пассивный естественный
– пассивный искусственный
– активный естественный
– активный искусственный
СЫПНОТИФОЗНЫЙ БОЛЬНОЙ МОЖЕТ СЛУЖИТЬ ИСТОЧНИКОМ ИНФЕКЦИИ
– с последних 1-2 дней инкубации и весь лихорадочный период
– с начала клинических проявлений и до 21 дня нормальной температуры тела
– с конца инкубационного периода и до появления сыпи
– в начальном периоде болезни
ЛИХОРАДКА В ПЕРИОДЕ РАЗГАРА СЫПНОГО ТИФА
– постоянная
– интермиттирующая
– волнообразная
– ремитирующая
ПРЕПАРАТ ДЛЯ ЭТИОТРОПНОЙ ТЕРАПИИ СЫПНОГО ТИФА И БОЛЕЗНИ БРИЛЛЯ
– пенициллин
– стрептомицин
– фуразолидон
– тетрациклин
Источник
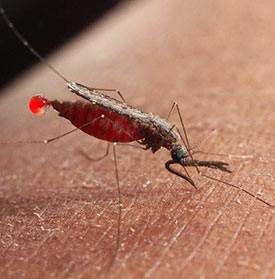 Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.
Патогенез (развитие болезни)
 Патогенез малярии во многом зависит от способа заражения инфекцией.
Патогенез малярии во многом зависит от способа заражения инфекцией.
Так, при непосредственном укусе малярийного комара, спорозоиты плазмодия с его слюной, с током крови попадают в клетки печени, где оседают, развиваются, превращаясь в тканевые шизонты, после вырастают и многократно делятся (процесс размножения, или шизогонии). Далее, вокруг новых ядер распределяется цитоплазма и образовывается многотысячная «армия» тканевых мерозоитов (подвижных спор плазмодиев). Весь цикл развития плазмодия в клетках печени называется – тканевая шизогония. После, возбудитель малярии частично остается в печени, а частично, внедряется в эритроциты, распространяясь с током крови в другие органы и системы, где также начинает проходить процесс развития и размножения.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Интересным моментом, к которому пришли ученые при экспериментах на мышах, что при инфицировании организма малярийным плазмодием, у «жертвы» комара меняется запах тела, которые в свою очередь приманивает к себе еще больше комаров.
Статистика
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
Малярия – МКБ
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии
 Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
Первые признаки малярии
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
Основные симптомы малярии
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии
 Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Как передается малярия?
Заражение происходит при укусе человека самкой малярийного комара (Anopheles), когда при кровососании, в кровь или лимфатическую систему вместе со слюной «комарихи» попадают спорозоиты (одна из стадий развития плазмодия).
Читайте также: Что делать при укусе комара?
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Ареал обитания малярийных комаров
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
В зависимости от возбудителя:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
По способу заражения:
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.
1. Противомикробная терапия (основные лекарства от малярии)
 Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Основные лекарства при малярии – хинин («Хинина гидрохлорид», «Хинина сульфат»), хлорохин («Делагил»), котрифазид, мефлохин («Мефлохин», «Лариам»), прогуанил («Саварин»), доксициклин («Доксициклин», «Доксилан»), а также комбинированные препараты — атовакуон/прогуанил («Маларон», «Маланил»), артеметер/люмефантрин («Коартем», «Риамет»), сульфадоксин/пириметамин («Фансидар»).
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
2. Симптоматическая терапия
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При стойкой высокой температуре 38,5 °С и выше применяются компрессы и нестероидные противовоспалительные препараты (НПВП) – «Парацетамол», «Ибупрофен», «Нимесил». Ацетилсалициловая кислота противопоказана.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Для поддержания здоровья печени, в том числе из-за применения противомикробных препаратов врач может назначить гепатопротекторы – «Фосфоглив», «Карсил», «Лив 52».
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии
 Профилактика малярии включает в себя:
Профилактика малярии включает в себя:
- Уничтожение комаров в местах пребывания, применение инсектицидов (например ДДТ – дихлордифенилтрихлорметилметан).
- Установка в домах противомоскитных средств защиты – сетки, ловушки для комаров и другие, особенно повышается эффективность в случае обработки москитной сетки инсектицидом.
- Применение противомоскитных репеллентов.
- Отказ от поездки в эндемичные на малярию страны – Центральная и Южная Африка, Центральная и Южная Америка, Юго-Западная Азия, Океания.
- Применение некоторых лекарственных противомикробных препаратов, которые могут входить в курс лечения при заражении малярийным плазмодием – примахин, хинакрин, мефлохин («Лариам»), артезунат/амодиахин. Однако, если человек все-равно заболеет малярией, применяемое для профилактики средство уже использовать нельзя. Кроме этого, данные препараты имеют ряд побочных эффектов. Профилактическое средство начинают принимать за 1 неделю до поездки в эндемичную зону и до 1 месяца после поездки.
- Экспериментальные (по состоянию на 2017 г) вакцинации – PfSPZ (которая применима к Plasmodium falciparum), а также «Москирикс» (Mosquirix™, «RTS,S/AS01»).
- Некоторые ученые на сегодняшний день разрабатывают генетические модификации комаров, устойчивых к малярии.
- Иммунитет против малярийной инфекции формируется медленно и по данным врачей практически не защищает от повторного заболевания малярией.
К какому врачу обратится?
- Инфекционист
- Иммунолог

Видео
Обсудить малярию на форуме…

Источник
