Основные проблемы пациента при анемии

 Сестринский уход при железодефицитной анемии включает в себя 5 этапов, в ходе которых медсестра планирует уход, реализует его, ставит сестринский диагноз, оценивает полученные результаты.
Сестринский уход при железодефицитной анемии включает в себя 5 этапов, в ходе которых медсестра планирует уход, реализует его, ставит сестринский диагноз, оценивает полученные результаты.
В статье подробно расскажем о содержании сестринского ухода и об основных проблемах пациентов с железодефицитной анемией (ЖДА).
↯
Больше статей в журнале
«Главная медицинская сестра»
Активировать доступ
Сестринский уход при железодефицитной анемии
Элементы ухода при железодефицитной анемии предполагают знание медсестрой особенностей этого состояния, на основании чего она планирует мероприятия по уходу.
К особенностям железодефицитной анемии можно отнести следующие:
- Анемия характеризуется утратой эритроцитов в костном мозге или их недостаточным образованием.
- По критериям ВОЗ ЖДА констатируется при уменьшении количества эритроцитов в единице объема крови и снижении гемоглобина у женщин <120 г/л и у мужчин <130 г/л.
- Дефицит железа в организме можно встретить у 1/3 населения планеты, поэтому профилактика и решение этой проблемы имеет большое социальное значение.
- Анемия может выступать как самостоятельное заболевание или как симптом другого заболевания.
✔ СОП «Порядок взятия крови у пациента из вены процедурной сестрой» скачайте в журнале «Главная медицинская сестра»
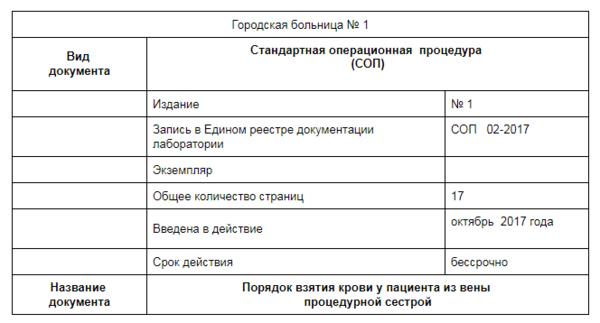 Скачать документ
Скачать документ
Причины ЖДА:
- нарушение образования эритроцитов в костном мозге или их разрушение;
- инфекции;
- дефицит железа, витаминов, белков;
- потеря крови.
Когда у пациента диагностирована анемия сестринский процесс включает в себя 5 этапов, на протяжении которых медсестра должна выявить основные проблемы пациента и разрешить их.
Задачи медсестры на всех этапах сестринского процесса:
- главная угроза для пациента – отсутствие информации о заболевании. В ходе беседы медсестра должна рассказать ему о проявлениях болезни, профилактике обострений и осложнений;
- при необходимости медсестра должна ознакомить пациента с необходимой литературой о заболевании;
- медсестра рассказывает пациенту об особенностях питания при заболевании, помогает ему пересмотреть вредные пищевые привычки;
- поощрение пациента при соблюдении диеты;
- профилактика падений, которые могут случаться из-за слабости, головокружения и онемения конечностей;
- контроль двигательной активности пациента, помощь в передвижениях;
- обеспечение обратной связи пациента и медперсонала;
- контроль за своевременным приемом лекарств;
- помощь в выполнении мероприятий по личной гигиене;
- обеспечение ухода за полостью рта;
- проведение бесед с родственниками по соблюдению режима питаний;
- создание комфортных условий приема пищи.
Проблемы пациента
При заболевании железодефицитной анемией проблемы пациента могут быть разными. В первую очередь необходимо проанализировать гематологические и клинические симптомы анемии.
Их можно разделить на две большие группы:
1. Симптомы, связанные с гипоксией тканей:
- шум в голове, головная боль, одышка;
- бледность кожных покровов и слизистых оболочек;
- сонливость, головокружение, повышенная утомляемость, слабость;
- боли в области сердца, артериальная гипотония, тахикардия.
2. Специфические симптомы:
- выпадение волос, исчерченность ногтей;
- трещины в уголках рта;
- сухость кожи;
- извращение вкусовых предпочтений – необходимость есть глину, мел, крупу, тесто, уголь и т.д.;
- извращение обоняния – пристрастие к запаху бензина, резины, ацетона, керосина и т.д.;
- койлонихия;
- запоры, блестящий язык, глоссит.
Осуществляя сестринский уход при железодефицитной анемии, медсестра может определить вид анемии по этиологическому фактору. Т.е. это анемия,
- возникшая из-за повышенного разрушения эритроцитов;
- возникшая из-за нарушения кровообразования;
- возникшая вследствие кровопотери.
Как выполнять сестринские манипуляции: СОПы и алгоритмы в Системе Главная медсестра
Также анемии подразделяются на микроцитарные, нормоцитарные, макроцитарные в зависимости от размера эритроцитов крови.
В зависимости от концентрации гемоглобина в эритроците выделяют анемию гиперхромную, нормохромную.
Железодефицитная анемия характеризуется нарушением утилизации железа из-за острой кровопотери, заболеваний ЖКТ или недостаточного поступления элемента с пищей.
Потребность организма в железе ежесуточно обеспечивается за счет пищевого микроэлемента (10%). Остальная часть железа, необходимая для кроветворения, обеспечивается процессами физиологического распада эритроцитов.
Клиническая картина болезни зависит от тяжести ее течения:
- легкая степень- уровень гемоглобина 100 г/л и выше;
- средняя степень – уровень гемоглобина 80-100 г/л;
- тяжелая степень – снижение уровня гемоглобина составляет 55-80 г/л;
- крайне тяжелая степень грозит развитием анемической комы, гемоглобин падает ниже уровня 55 г/л.
Основные проблемы пациента:
- ломкость ногтей и выпадение волос;
- затруднение при глотании;
- одышка и тахикардия;
- головная боль;
- головокружение;
- бледность;
- слабость, повышенная утомляемость.
Планирование и реализация ухода
Элементы ухода при железодефицитной анемии включают в себя:
- ежедневный уход за слизистыми и кожей пациента, уход за полостью рта, гигиену при физиологических отправлениях;
- выполнение врачебных назначений, контроль за правильным приемом лекарств;
- контроль развития побочных эффектов;
- контроль таких параметров, как пульс, ЧДД, АД.
В процессе ухода медсестра должна быть готова к возможному переливанию крови, а также сывороток для переливания крови. Кроме того, медсестра беседует с пациентом о значении приема препаратов против анемии, правильном питании и т.д.
Сестринский уход при анемии у детейи взрослых предполагает назначение специальной диеты. Большинству пациентов подходит диета № 15 – она включает продукты, богатые железом, продукты с высоким содержанием витамина и белка.
Также препаратам назначают препараты, содержащие железо:
- сульфат железа (Ферроградумент, Тардиферон);
- лактат железа;
- хлорид железа (Гемофер, Алоэ сироп с железом);
- железа сульфат + аскорбиновая кислота;
- феррокаль;
- таблетки Бло, Каферид, фитоферролактол;
- поливитамины и минералы.
Препараты необходимо принимать 1-3 раза в сутки после еды в зависимости от конкретного лекарства. Выбор останавливают на препаратах, которые содержат достаточное количества железа, а также облегчают его всасывание.
Препараты для беременных назначают вместе с фолиевой кислотой.
Если у пациента нарушено всасывание железа в ЖКТ или при плохой переносимости препаратов парентерально вводят железа (III) гидроксид декстран (Феррум Лек), фербитол, ферковен или железа (III) гидроксид сахарозный комплекс (Венофер) (Швейцария).
Внутримышечно по показаниям вводится 1-2 мл железа (III) гидроксид декстран (Феррум Лек) через день. Другой вариант –содержимое одной ампулы растворяют в 10 мл изотонического раствора натрия хлорида и медленно вводят внутривенно.
При тяжелой анемии по жизненным показаниям проводят переливание цельной крови, эритроцитарной массы. Клиническое улучшение при проведении лечения наступает обычно раньше возрастания уровня гемоглобина, которое начинается через 2–3 недели с момента начала лечения.
Также пациентам могут быть назначены фитопрепараты:
- заваренные в кипятке ягоды шиповника. Отвар перед употреблением настаивают 20-30 минут;
- сборы против анемии (например, с листьями земляники, черной смородины, череды, крапивы и т.д.).
Сестринский уход при ЖДА включает обучение пациентов. Каждый пациент должен понимать, как важно начать лечение непосредственно после диагностики болезни.
Как самостоятельный метод лечения можно рассматривать фитотерапию и диетотерапию.
Другие особенности лечения и сестринского ухода:
- Медперсонал должен организовать пациентам лечебное питание с преобладанием естественных источников витаминов (облепиха, лимоны, черна смородина) и мясных продуктов. Женщинам при обильных выделениях в период менструации показаны орехи и гранаты.
- Прогноз лечения будет сомнительный, если дополнительно не назначить лечение заболеваний почек, ЖКТ, геморроя или фибромиомы матки с частыми кровотечениями.
- В процессе ухода необходимо исключить медикаментозные, профессиональные и бытовые интоксикации.
✔ Как выполнять сестринские манипуляции: СОПы и алгоритмы в Системе Главная медсестра
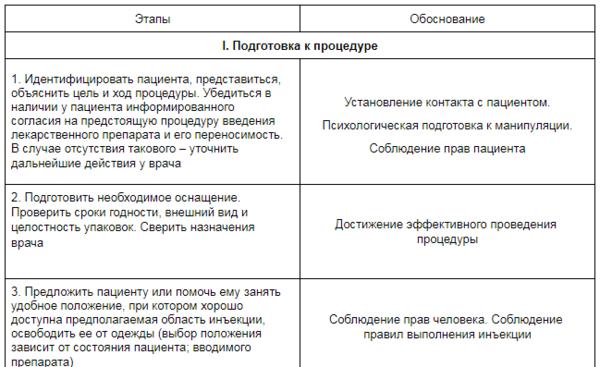 Скачать документ
Скачать документ
Железодефицитная анемия у детей: сестринский процесс
Сестринский уход при железодефицитной анемии у детей включает выявление проблем маленького пациента. После этого ставится сестринский диагноз, планируется и реализуется уход. Его результаты подлежат оценке.
У детей в норме наиболее часто встречается следующий уровень гемоглобина:
- у новорожденных – от 145 до 225 г/л;
- в возрасте 1 месяца – от 100 до 180 г/л;
- в возрасте от 2 месяцев до 2 лет – от 90 до 140 г/л;
- в возрасте 2-12 лет – от 110 до 150 г/л;
- в возрасте 13-16 лет – от 115 до 155 г/л.
В сутки дети теряют от 0,1 до 0,3 мг железа, к подростковому возрасту этот показатель возрастает до 1 мг в сутки.
Нормализации уровня гемоглобина – одна из важнейших задач в процессе ухода за пациентом. В детском и подростковом возрасте низкий уровень железа опасен следующими проблемами:
- нарушение поведенческих реакций и снижение интеллекта;
- задержка роста и развития;
- развития дистрофических изменений внутренних органов.
Вместе с тем, чрезмерные дозировки железа также несут определенные риски, поэтому назначение добавок возможно только по назначению врача.
Важнейшим фактором лечения, который должен учитывать сестринский процесс при железодефицитной анемии, является устранение причин, которые вызвали анемию. Пациентам рекомендуются ежедневные прогулки на свежем воздухе и активный образ жизни.
Диета при железодефицитной анемии у детей включает соблюдение следующих рекомендаций:
- прием пищи с высоким содержанием углеводов – изделия из муки, сахар, мед, варенье, крупы, бобовые, ягоды и фрукты;
- ограниченное употребление жиров – колбас, сала, рыбы, жирных сортов птицы и мяса. Выбирают жиры, которые легко усваиваются – оливковое, соевое, подсолнечное и сливочное масла;
- прием пищи с высоким содержанием белка – печень, почки, яичный белок, рыба, мясо, творог;
- ограниченное употребление молока до 0,5 литров в сутки и крепкого чая – эти продукты препятствуют всасыванию железа в кишечнике;
- употребление продуктов с высоким содержанием железа – черника, персики, крупы (пшено, ячневая, гречневая и т.д.), почти, печень, говяжий зык, икра рыб;
- употребление продуктов, содержащих высокое количествовитаминов В и С – творог, отруби, мясо, яичные желтки, бобовые, дрожжи, печень, почки, рыба и т.д.
В первые три месяца болезни назначают препараты с железом в лечебных дозах, далее – в профилактических дозах. Прием препаратов показан строго после еды. Их нельзя запивать молоком, преимущественно – водой и соками.
Также назначают медикаменты, которые улучшают всасывание железа – янтарная и аскорбиновая кислоты.
В тяжелых случаях препараты железа назначают пациентам в виде внутривенных и внутримышечных инъекций, а также назначают переливание эритроцитарной массы.
Профилактика ЖДА
Сестринский уход при железодефицитной анемии происходит на этапе, когда болезнь уже диагностирована. Однако другие пациенты должны знать о первичных методах профилактики ЖДА:
- своевременное лечение болезней, которые сопровождаются кровопотерей – геморрой, язва, обильные менструации;
- здоровый образ жизни;
- двигательная активность;
- рациональное питание.
Препараты, содержащие железо, назначают беременным женщинам для профилактики анемии.
Вторичные меры профилактики актуальны при ЖДА и постгеморрагической анемии:
- профилактический прием препаратов с железом 2 раза в год весной и осенью;
- наблюдение у врача-гематолога;
- периодическое профилактическое лечение по назначению врача.
Для профилактики болезни в состав продуктов вводится железо, цинк и медь.
Материал проверен экспертами Актион Медицина
Содержание
Введение…………………………………………………………………………3
1.
Классификация……………………………………………………………….4
2.Этиология и
патогенез……………………………………………………….6
3. Клиническая
картина………………………………………………………..7
4.
Диагностика………………………………………………………………….8
5.Лечение………………………………………………………………………..9
6. Сестринский процесс
при анемии…………………………………………10
Заключение…………………………………………………………………….11
Литература……………………………………………………………………..12
Введение
Анемия – уменьшение в
крови общего количества гемоглобина, которое, за исключением острых
кровопотерь, характеризуется снижением уровня гемоглобина в единице объема
крови.
В большинстве случаев при
анемии падает и уровень эритроцитов в крови. Однако при железодефицитных
состояниях, анемиях, связанных с нарушением синтеза порфиринов, талассемии
содержание эритроцитов в крови может оставаться нормальным (при талассемии –
нередко повышенным) при низком уровне гемоглобина.
Анемия может быть связана
с большой кровопотерей, понижением функции красного костного мозга, недостаточным
поступлением в организм необходимых для процессов кроветворения веществ, в
частности цианокобаламина или железа, а также с инфекционно-токсическим
воздействием на костный мозг.
По цветовому показателю
крови различают гипохромную и гиперхромную анемию. Гиперхромная анемия характеризуется
высоким цветовым показателем крови (более 1,2), При гипохромной – количество
гемоглобина в крови снижается в меньшей степени, чем количество эритроцитов
(гемоглобин – менее 0,9).
В механизме развития ряда
анемий общим, моментом является понижение регенеративной способности красного
костного мозга. Потеря способности костного мозга вырабатывать эритроциты
приводит к быстрому нарастанию анемии.
Анемии всегда вторичны,
т. е. являются одним из симптомов какого-то общего заболевания. Наряду с часто
встречающимися и легко диагностируемыми формами анемии имеются и очень редкие
анемические синдромы, требующие для диагностики сложных методических приемов.
Некоторые формы анемии можно диагностировать лишь в специализированных учреждениях.
1. Классификация
Из многочисленных
классификаций, строившихся по этиологическому, патогенетическому и клиническому
принципу, наиболее удачными оказались патогенетические.
I. Дефицитные
анемии
Преимущественно
белково-дефицитные.
Преимущественно
витамино-дефицитные.
Преимущественно
железодефицитные.
II. Постгеморрагические
анемии
Анемии вследствие острых
кровопотерь.
Анемии вследствие
хронических кровопотерь.
III. Гипо- и
апластические анемии А.
Врожденные формы
1. С поражением эритро-,
лейко- и тромбоцитопоэза:
а) с врожденными
аномалиями развития (тип Фанкони);
б) без врожденных
аномалий развития (тип Эстрена-Дамешека).
2. С парциальным
поражением гемопоэза:
а) избирательная
эритроидная аплазия (тип Блекфена-Даймонда)
Б. Приобретенные
формы
1.С поражением эритро-,
лейко- и тромбоцитопоэза: а) острая апластическая;
б) подострая
гипопластическая; в) хроническая гипопластическая;
г) хроническая
гипопластическая с гемолитическим компонентом на почве аутоиммунизации.
2.Парциальная
гипопластическая анемия с избирательным поражением эритропоэза.
IV. Гемолитические
анемии А.
Наследственные
1. Мембранопатии
(микросфероцитоз, элиптоцитоз, пиропойкилоцитоз, стоматоцитоз, ксероцитоз,
пароксизмальная ночная гемоглобинурия и др.);
2. Ферментопатии (дефекты
цикла Эмбдена – Мейергофа, пентозофосфатного цикла, обмена нуклетотидов,
метгемоглобинемия).
3. Дефекты структуры и
синтеза гемоглобина (серповидноклеточная болезнь и другие гемоглобинозы с
аномальными гемоглобинами; талассемии, эритропорфирии).
Б. Приобретенные
1. Иммунные и
иммунопатологические (изоиммунные – переливание несовместимой крови,
гемолитическая болезнь новорожденных; утоиммунные, гаптеновые медикаментозные и
др.);
2. Инфекционные
(цитомегаловирусная и другие вирусные инфекции, бактериальные инфекции –
менингококковая и др.);
3. Витаминодефицитные
(Е-витаминодефицитная анемия недоношенных) и анемии, обусловленные отравлениями
тяжелыми металлами, ядом змей.
4. ДВС-синдром разной
этиологии.
Выделяют следующие
наиболее часто встречающиеся формы анемии (классификация по В.Я. Шустова, 1988 г.):
Постгеморрагическая
анемия, возникающая в результате кровопотери (острая и хроническая),
Железодефицитная анемия,
развивающаяся в связи с недостатком в организме железа.
В12-дефицитная
анемия, связанная с недостатком антианемического фактора (цианокобаламина).
Гемолитическая анемия,
возникающая вследствие распада эритроцитов.
5. Гипопластическая
анемия, развивающаяся при угнете
нии функции костного мозга.
2. Этиология и патогенез
Анемии, возникающие в
результате недостаточного поступления в организм или нарушенного всасывания
продуктов, необходимых для построения молекулы гемоглобина, называются
дефицитными. Самую большую группу среди дефицитных анемий составляют анемии
алиментарные. Эти анемии, по данным ВОЗ и ФАО, являются наиболее
распространенными в мире, поражая до 60% населения развивающихся стран.
На этиологию указывает
само название этих анемий. Здесь играет роль, как полное голодание, так и дефицит
железа, белка и витаминов при частичном голодании. В некоторых случаях
этиологическими моментами, препятствующими нормальному всасыванию пищи из
кишечника являются патологические его состояния (целиакия, спру, потери белка
при белково-депривной энтеропатии, язвенном колите и др.).
Несмотря на тесную
взаимосвязь всех видов обмена, в большинстве случаев можно выделить ведущее
звено в патогенезе анемии. Наиболее часто выявляется дефицит железа, который
наряду с участием в транспорте кислорода, гемоглобином принимает участие в
синтезе 13 ферментных систем организма. Вследствие этого дефицит железа
наиболее отчетливо проявляется в клинике. Недостаточное поступление железа
приводит к обеднению им депо организма (печень, мышцы, костный мозг). Несмотря
на повышение резорбтивной функции кишечника при железодефицитной анемии и
усиление пассивного всасывания железа на всем протяжении тонких кишок,
потребность организма в железе остается неудовлетворенной и гемоглобинизация
клеток эритроцитного ряда происходит недостаточно.
Белковый дефицит в свою
очередь препятствует достаточной выработке белков, обеспечивающих транспорт
железа, связывающих железо в депо, и белков, образующих гемоглобин.
3.
Клиническая картина
Железодефицитная
анемия. При осмотре
иногда определяется мягкий край печени, выступающий из-под реберной дуги на 2-4
см, иногда удается пальпировать край селезенки. В крови снижен уровень
гемоглобина (до 80 г/л) и число эритроцитов (до 3,5-1012). Отмечается
гипохромия.
Методы обследования
анемии широко распространены; их причиной может быть патология эритроцитов
костного мозга, либо системное заболевание. Термин «анемия» означает снижение
количества циркулирующих эритроцитов; общепринятые критерии этого состояния НЬ
< 120 г/л (Н1 < 36%) у женщин и НЬ < 140 г/л (Н1 < 42%) у мужчин.
При тяжелой железодефицитной анемии бывают извращенные вкусовые пристрастия
употребление в пищу льда, крахмала и глины; в 510% случаев наблюдается
спленомегалия; изредка отмечается койлонихия (ложко-образные ногти).
Клинические проявления
зависят от этиологии, выраженности и скорости развития анемии. Сопутствующие
заболевания, в частности болезни сердца и легких, усугубляют тяжесть анемии.
Как правило, при НЬ < 70 г/л появляются признаки тканевой гипоксии
(утомляемость, головная боль, одышка, головокружение, стенокардия). При тяжелой
анемии отмечаются бледность и компенсаторная тахикардия. Даже тяжелая анемия
может хорошо переноситься, если она развивается постепенно.
Клиническая картина
острой постгеморрагической анемии: : довольно тяжелое общее состояние больного, слабость,
головокружение, шум в ушах, одышка, сердцебиение, тяжесть в области сердца,
зябкость, нарушение зрения, жажда (обезвоженность тканей), нередки обмороки, а
в тяжелых случаях – коллапс. Отмечаются бледность, светло-голубой оттенок
склер, зрачки расширены. Пульс частый, слабого наполнения, иногда аритмичный,
артериальное давление понижено. Тургор кожи, температура тела понижены. При
аускультации сердца отмечается систолический шум (в данном случае – анемический).
4.
Диагностика
Острая постгеморрагическая анемия
В терапевтической
практике острые кровопотери могут произойти в результате обширного
кровотечения из язвы желудка и двенадцатиперстной кишки, из варикозных вен
пищевода, при поражении легких туберкулезом или бронхоэктазами.
OAK – определяется лейкоцитоз,
ретикулоцитоз. Эритроциты и гемоглобин снижаются только через 4-6 часов после
кровопотери. Анемия имеет гипохромный характер.
Хроническая
постгеморрагическая анемия. Развивается анемия чаще всего в результате повторных желудочно-кишечных,
геморроидальных маточных кровотечений. OAK – лейкопения, относительный лимфоцитоз, цветной
показатель 0,5-0,7. СОЭ – увеличена.
Железодефицитная
анемия. При
небольшом дефиците железа СЭО обычно нормальный. При нарастании дефицита железа
возрастает анизоцитоз, появляются гипохромные микроцитарные клетки. Далее
происходит снижение СЭО и развивается анемия. Анализ мазка периферической крови
позволяет выявить также пойкилоцитоз с уродливыми формами эритроцитов, иногда
мишеневидные эритроциты. Возможно повышение числа тромбоцитов.
Для подтверждения
диагноза нужно оценить запасы железа в организме, что можно сделать косвенным
образом по уровню ферритина в сыворотке.
1.
Уровень
сывороточного ферритина ниже 12 мкг% (норма – от 12 до 300 мкг%) указывает на
малый запас железа в организме. Ферритин белок острой фазы воспаления, поэтому
при воспалении, заболеваниях печени и опухолях его содержание может быть
нормальным, несмотря на снижение запасов железа. В целом, уровень ферритина,
превышающий 200 мкг%, свидетельствует (независимо от сопутствующих заболеваний)
о достаточном запасе железа. При железодефицитной анемии содержание
сывороточного железа, как правило, низкое (< 60 мкг%), а общая
железосвязывающая способность сыворотки повышена (> 360 мкг%), но эти
показатели подвержены колебаниям и потому относятся к менее достоверным
индикаторам дефицита железа. 2. Уровень протопорфирина эритроцитов при дефиците
железа, как правило, повышен.
5. Лечение
При острой
постгеморрагической анемии проводится борьба с кровопотерей и острой
сосудистой недостаточностью, в случаях шока – внутривенно капельно вводятся
кровезаменители (полиглюкин, плазма крови, 5% раствор глюкозы и др.).
При хронической
постгеморрагической анемии лечение направлено на устранение источника
кровотечения, терапию основного заболевания. Из медикаментозных средств
назначаются препараты железа (гемостимулин, ферроцерон, ферроплекс и др.)-
Лечение назначает и контролирует гематолог.
Прогноз зависит от
величины и скорости кровотечения. У здоровых людей даже при незначительной
кровопотере состав крови восстанавливается через 4- 5 недель.
Для лечения железодефицитной
анемии необходимо выявить ее причину и восполнить запасы железа в
организме. Последнее достигается назначением препаратов железа внутрь либо
парентерально; обычное поступление железа с пищей способно лишь восполнить его
суточную нормальную потерю. После начала лечения количество ретикулоцитов резко
возрастает уже через 5-10 сут, а НЬ поднимается на протяжении 12 мес. Низкая
эффективность терапии чаще всего обусловлена тем, что больной не принимает
препараты, однако могут играть роль и другие факторы: нарушение всасывания,
продолжающаяся кровопотеря или полиэтиологический характер анемии. Другие
средства для лечения железодефицитной анемии глюконат или фумарат железа.
6.
Сестринский процесс при анемии
Проблема | Действия медсестры |
Потенциальная | Провести |
Трудности в | Провести Поощрять |
Риск | Проводить Оказывать |
Тошнота, изменение вкуса | Создать Следить, Рекомендовать |
Слабость, быстрая | Проводить контроль за соблюдением пациентом предписанного врачом режима активности. Проводить контроль за пациентом лекарственных |
Затруднения глотания | Рекомендовать Проводить |
Снижение аппетита тела; риск | Провести еды. |
Заключение
Анемия – патологическое
состояние, при котором уменьшено содержание гемоглобина в крови, чаще при одновременном
снижении количества эритроцитов.
Анемия может быть связана
с большой кровопотерей, понижением функции красного костного мозга, недостаточным
поступлением в организм необходимых для процессов кроветворения веществ, в
частности цианокобаламина или железа, а также с инфекционно-токсическим
воздействием на костный мозг.
Анемия возникает во все
периоды жизни человека не только при различных заболеваниях. Развитие анемии
может быть связано с климактерическим периодом, гормональными нарушениями,
характером питания, заболеваниями пищеварительного тракта, печени, почек,
нарушением всасывания, аутоиммунными состояниями, оперативным вмешательством и
другими факторами. Нередко анемия является самостоятельным или сопутствующим
симптомом многих внутренних заболеваний, инфекционных и онкологических
болезней.
Терапия зависит от
природы вызвавших анемию факторов. Наилучшие результаты наблюдаются при
введении отдельных недостающих веществ, например железа при железодефицитной
анемии, витамина B12 при пернициозной анемии и фолиевой кислоты при спру
(заболевании, характеризующемся нарушением процессов всасывания в кишечнике и
сопровождающегося мегалобластной анемией).
Анемия, обусловленная
снижением продукции эритроцитов и возникающая при таких хронических
заболеваниях, как рак, инфекции, артрит, болезни почек и гипотиреоз, зачастую
слабо выражена и не требует специального лечения. Лечение основного заболевания
должно благотворно повлиять и на анемию. В ряде случаев бывает необходима
отмена препаратов, подавляющих кроветворение, – антибиотиков или других
химиотерапевтических средств.
Литература
1.
Справочник
медицинской сестры. – М.: Изд-во Эксмо, 2002 -356с.
2.
Справочник врача
общей практики. В 2-х томах. / Под ред. Воробьева Н.С. –М.: Изд-во Эксмо, 2005
– 310с.
3.
Смолева Э.В.
Сестринское дело в терапии. – Ростов н/Д : Феникс, 2007 – 332с.
4.
Яромич И.В.
Сестринское дело. Учебное пособие./ 5-е изд. ООО «Оникс 21 век», 2005 – 414с.
