Переливание крови при анемии для новорожденных
Переливание крови при низком гемоглобине, последствия и особенности процесса каковы? Да, вопрос серьезный.
Мало кто догадывается, что такие названия, как «малокровие», «пониженный гемоглобин» и «анемия» являются названием одного и того же заболевания. Проблема заключается в том, что в крови уменьшается количество эритроцитов. В состав эритроцитов входит сложный железосодержащий белок. Он необходим для снабжения кислородом и своевременной очистки тканей от углекислого газа.
Много людей часто ощущают себя уставшими уже с утра, ночью не могут уснуть, имеют бледный цвет лица в не зависимости от сезона, чувствуют головокружения, но не придают этому особого значения. Это симптомы пониженного гемоглобина.
Норма гемоглобина абсолютно разная для мужчин и женщин, для молодых и пожилых. Указывают такие показатели нормы гемоглобина в крови для взрослого человека: от 120 до 160 г/л.
Понижение гемоглобина в крови в народе называют малокровием. Если заболевание не слишком запущено, то назначают специальную диету и при помощи продуктов стараются нормализовать количество гемоглобина в крови.
Переливание крови при низком гемоглобине делают только в крайнем случае, когда другого пути у человека нет и выбор стоит сложный: между жизнью и смертью. Такую процедуру назначают в случае, если показатели гемоглобина опустились ниже 60г/л. После того, как выполнено переливание крови при низком гемоглобине, наблюдается очень быстрое повышение как самого гемоглобина, так и улучшение самочувствия больного в целом.
Низкий гемоглобин: симптомы и признаки
- Сбой сердечного ритма. Может возникать учащенное сердцебиение или, наоборот, замедленное. У некоторых людей появляется ощущение, что сердце бьется очень быстро, а потом пропускает удары.
- Повышенная сонливость.
- Головокружение. Сначала наблюдаются при резком повороте головы. Со скоростью развития заболевания увеличивается и количество головокружений.
- Периодически возникает потеря сознания.
- Хроническая усталость. Человек с утра просыпается относительно бодрым, а уже к обеду – появляется чувство усталости.
- Головные боли.
- Одышка.
- Частые простудные заболевания.
- Ослабления иммунитета.
Очень редко бывают такие симптомы пониженного гемоглобина, как нарушение кровообращения в конечностях, ощущения холода в руках и ногах, судороги. Наблюдаются изменения в ногтевой пластине. Подросток при этом заболевании медленнее растет. В большом количестве выпадают волосы. К тому же становится очень бледной кожа, в уголках возникают ранки. Изменяется вкусовые качества еды, цвет языка. Легче малокровие переносится женщинами, чем мужчинами. Но радоваться женщинам не стоит, так как это заболевание серьезно поражает весь организм.
Положительная сторона гемотрансфузии
Переливание крови проводится при уровне гемоглобина ниже 60-65 г/л в зависимости от клинической ситуации. Цель этой манипуляции в том, чтобы как можно быстрее стабилизировать состояние пациента. Низкий уровень гемоглобина крайне негативно отражается на состоянии пациента, так как он приводит к следующим изменениям:
- Замедленное заживление тканей.
- Гипоксия органов – в первую очередь, головного мозга и сердца.
- Прогрессирование патологических процессов.
Итак, гемотрансфузия при низком гемоглобине позволяет восстановить нормальное или близкое к нормальному снабжение тканей и клеток кислородом. В итоге это благоприятно сказывается на их функционировании. На этом фоне выздоровление после основного заболевания, которое и привело к тяжелой анемии, протекает намного быстрее и лучше.
Данная манипуляции преследует четкие цели. В большинстве случаев вливание донорского материала обусловлено необходимостью восполнения потерянной крови при обширных кровотечениях. Также гемотрансфузия может быть единственным способом повышения уровня тромбоцитов для улучшения показателей свертываемости. Исходя из этого, показаниями к переливанию плазмы крови являются:
- смертельно опасная кровопотеря;
- шоковое состояние;
- анемия тяжелой степени;
- подготовка к плановому хирургическому вмешательству, предположительно сопровождающемуся внушительными кровопотерями и осуществляемому с использованием приборов для искусственного кровообращения (операции на сердце, сосудах).
Эти показания являются абсолютными. Кроме них, послужить поводом к проведению гемотрансфузии может сепсис, заболевания крови, химическое отравление организма.
Причины, которые приводят к анемии
«Дыма без огня не бывает», гласит народная пословица. У каждого заболевания всегда есть первопричина. А в случае белокровия причин существует великое множество.
Чаще всего к малокровию приводят:
- Хронические инфекционные заболевания.
- Воспалительные процессы в организме.
- Несбалансированное питание.
- Операции, во время которых было утеряно большое количество крови. В том числе и роды.
- Вследствие скрытых кровотечений внутренних органов или хроническом кровоточащем геморрое.
- Ранее перенесенная желтуха.
- Варикозное расширение вен.
- Прием в пищу продуктов, содержащих только углеводы. Для организма и кровообращения необходима белковая пища.
- Переходный возраст.
- Генетическая предрасположенность.
Бывает так, что организм сам показывает наличие заболевания в нем. В таком случае человеку нужно подкрепиться глиной или съесть кусочек мела. Некоторые люди наблюдают за собой и замечают, что им начинает нравиться запах масляной краски и бензина.
Коррекция высоких показателей лейкоцитов при раке
Уровень лейкоцитов при онкологии растет при многих типах лейкозов, во время которых назначается гормональная терапия. Прием кортикостероидов снижает интенсивность симптомов и увеличивает резерв костного мозга.
Гормонотерапия при тяжелой степени лейкоза, способна подавить митотические процессы в очагах поражения, оказывая при этом дополнительное сопротивление опухоли.
Изначально лечение проводится малыми дозами, но если у больного будет отмечаться отрицательная динамика, то вводимые дозы постепенно повышаются. При тяжелых стадиях болезни, а также при ярко протекающем геморрагическом синдроме, лечение проводится максимально допустимыми дозами стероидов.
Как проходит процедура переливания крови?
Для нормализации гемоглобина в крови на запущенной стадии заболевания может помочь только переливание крови. Во время проведения данной процедуры происходит переливание крови от здорового человека больному.
Конечно, такую процедуру не назначают при начальной стадии анемии. Когда показатели гемоглобина в крови не слишком низкие, врач рекомендует «сесть на диету» и снабдить свой рацион такими продуктами питания, как гранат, грецкие орехи и яблоки. Желательно навсегда освободиться от вредных привычек. Например, курения. Рекомендованы вечерние и утренние прогулки по свежему воздуху.
Но что происходит, если процедура переливания крови все же назначена?
- Врач проводит обследование.Необходимо сдать анализ крови, вследствие которого определяется уровень гемоглобина в крови. Если он низкий, то узнают следующие ответы на вопросы. У женщин выясняют наличие детей и симптоматику во время беременности, а также проходила ли раньше процедура переливания крови.
- Определяют группу крови. При этом для точности диагностики резус-фактор определяется не менее двух раз. Если наблюдаются разные показатели, проводят третье исследование и выставляют группу, которая повторилась два раза.
К тому же врач определяет донора по следующим критериям:
- в паспорте обязательно должны быть данные о доноре. Фамилия, имя, отчество. Номер и дата заготовки. Группа крови;
- какой добавлен консервант;
- насколько герметична упаковка;
- учреждения, в котором проходил процесс сбора крови;
- подпись врача;
- срок годности от 3 до 5 недель;
- внешняя характеристика качества крови.
Перепроверяется совпадение группы крови донора и больного.
Проверяют индивидуальную совместимость крови. Для этого на специальное стекло капают капельку крови донора и пациента.
Еще раз перепроверяют совместимость крови по резус-фактору.
Наблюдают индивидуальную реакцию организма. Для этого в организм вводят порционно, с интервалом в 3 минуты, 25 миллиграммов крови. Отслеживают реакцию организма на новую кровь. Замеряют пульс. Наблюдают кожные покровы на лице (нет ли покраснений), а также общее состояние организма.
После проведения всей подготовки наступает время переливания крови. Но при различных заболеваниях переливают не саму кровь, а ее разные ингредиенты. Например, при малокровии вводят эритроцитарную массу.
Кровь вводится потихоньку, медленно, приблизительно со скоростью в среднем 50 капель за минуту. На протяжении всей процедуры присутствует врач, он и следит за успешностью проведения операции. Периодически измеряют пульс, давление, температуру. Наблюдают за цветом кожи и самочувствием. Каждый показатель записывается в медицинскую карточку посетителя.
Небольшое количество крови оставляют на несколько дней в холодильнике.
Это необходимо в случае, если у пациента будут наблюдаться осложнения.
После переливания крови первый день пациент должен провести в состоянии покоя. На второй день необходимо сдать анализы. Если все складывается хорошо, то на третий – пациента выписывают домой.
Каждый, кто проходит эту процедуру, предварительно задается вопросом – опасно ли переливание крови? Для того чтобы чувствовать себя более спокойно, необходимо знать симптомы и последствия неудачной операции.
Негативные последствия переливания крови:
- Боль во всем теле.
- Высыпания на коже.
- Понижение давления.
- Повышение температуры.
- Сильная головная боль.
- Рвота и отечность.
- Сбой сердцебиения.
Показания
Самое распространённое показание к переливанию — это потеря крови. Острой потерей считается потеря пациентом в течение пары часов более 30 % объёма крови. Кроме этого, среди абсолютных показаний к гемотрансфузии — шоковое состояние, непрекращающиеся кровотечения, тяжёлое малокровие, хирургические вмешательства.
Частыми показаниями к переливанию компонентов крови являются анемия, гематологические заболевания, гнойно-септические болезни, тяжёлые токсикозы, острые интоксикации.
Гемотрансфузия была и остаётся крайне рискованной процедурой. Переливание крови может вызвать серьёзные нарушения жизненно важных процессов, поэтому даже при наличии показаний к этой процедуре медики всегда рассматривают наличие или отсутствие противопоказаний, среди которых — сердечная недостаточность при пороках, миокардите, кардиосклерозе, гнойное воспаление внутренней оболочки сердца, гипертония третьей стадии, нарушение кровотока головного мозга, общее нарушение белкового обмена, аллергическое состояние и другие заболевания.
Существует такое понятие как «кровяной допинг», иначе — аутогемотрансфузия. При этой процедуре производится переливание реципиенту его же собственной крови. Это достаточно распространенная методика в спорте, однако официальные структуры приравнивают её к применению допинга. «Кровяной допинг» ускоряет доставку кислорода к мышцам, увеличивая их производительность.
Большую роль играет информация о предыдущих переливаниях, если таковые были. Также в группу риска входят женщины, пережившие тяжёлые роды, выкидыши или рождение детей с желтухой, и пациенты с раковыми опухолями, патологиями крови, продолжительными септическими процессами.
Часто при абсолютных показаниях к переливанию крови процедуру производят несмотря на противопоказания, но при этом организуют профилактические мероприятия, например, для предупреждения аллергической реакции. Иногда при хирургических операциях применяется предварительно заготовленная собственная кровь пациента.
Определение противопоказаний — не менее важный этап в процессе подготовки к процедуре. Согласно правилам переливания плазмы крови, основными препятствиями к данной манипуляции относятся:
- сердечная недостаточность;
- перенесенный в недавнем прошлом инфаркт миокарда;
- ишемическая болезнь сердца;
- врожденные сердечные пороки;
- бактериальный эндокардит;
- гипертонический криз;
- острое нарушение мозгового кровообращения;
- тромбоэмболический синдром;
- отек легких;
- гломерулонефрит на стадии обострения;
- печеночная и почечная недостаточность;
- склонность к аллергии на множество раздражителей;
- бронхиальная астма.
В некоторых случаях, когда трансфузия – единственный способ сохранить больному жизнь, отдельные противопоказания могут игнорироваться. При этом ткани реципиента и донора с целью подтверждения совместимости должны пройти множество проб. Переливанию плазмы также должна предшествовать комплексная диагностика.
Как поднять гемоглобин новорожденным?
В случае если у ребенка определяют пониженный гемоглобин, то есть два варианта решения этой проблемы. Первый – это питание ( рекомендованы яблоки, гранат, печень, мясо крупного рогатого скота). Второй вариант – это медикаментозное лечение. Врачи стараются этот метод восстановления здоровья использовать только в критической ситуации.
Бывают случаи, при которых у беременных женщин наблюдается низкий гемоглобин. Восстанавливают организм в таком случае при помощи лекарств или специальных продуктов. Негативные последствия для организма возникают и тогда, если имеется высокий гемоглобин: кровь становится густой, хуже работают внутренние органы. Возникает предрасположенность к инсультам и инфарктам.
Для того чтобы нормализовать уровень гемоглобина, необходимо пересмотреть свой рацион. Если это не помогает, то следует обратиться к врачу, который припишет медикаментозное лечение.
Причины снижения гемоглобина в крови при онкологии
Уровень гемоглобина во время рака может изменяться по разным причинам
Важно установить причину уменьшения концентрации белка в каждом конкретном случае, чтобы знать, как поднять гемоглобин и предупредить осложнение течения болезни в будущем
Причина может быть связана с внутренним кровотечением. Онкопатология вызывает подобное осложнение часто, особенно при активном прогрессировании злокачественной опухоли или на фоне побочной реакции от назначенной терапии. Отдельно определяются и иные причины, которые могут способствовать снижению уровня сывороточного гемоглобина:
- дисфункция ЖКТ в результате проблем с усвоением железа;
- распространение метастазов в костный мозг;
- потеря возможности полноценного питания (при раке желудка, пищевода или кишечника), в результате возникает дефицит железа в организме;
- применение сильнодействующих лекарственных средств и процедур (химиотерапия или облучение), побочными реакциями которых является снижение способности к кроветворению;
- острая интоксикация организма, по причине постоянного роста и распада злокачественной опухоли на последних стадиях онкологии.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25–30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40–60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
Источник
Подготовка к обменному переливанию крови у новорожденных детей
Меры предосторожности для обменного переливания крови:
1. Необходимо стабилизировать состояние новорожденного перед началом процедуры обменного переливания.
2. Не начинают процедуру обменного переливания (ОП) без персонала, осуществляющего мониторинг жизненно важных функций, а также для других экстренных целей.
3. Используют препарат крови в соответствии с клиническими показаниями. Вводят наиболее свежую кровь из доступной, предпочтительно взятую не позже чем за 5-7 дней.
4. Проверяют концентрацию калия в донорской крови при гиперкалиемии или почечной недостаточности у пациента.
5. Тщательно следят за состоянием новорожденного во время и после процедуры.
6. Не ускоряют проведение процедуры:
а. Может потребоваться повторное ОП в связи со снижением эффективности в результате ускорения процедуры.
б. Останавливают или замедляют проведение процедуры в случае нестабильного состояния пациента.
7. Используют только термостатические управляемые устройства для согревания крови, прошедшие поверку на предмет поддержания температуры и тревоги. Следует проверить работу и безопасность отдельных устройств для согревания крови. Нельзя перегревать кровь (температура не должна быть выше 38 °С).
8. В случае трудностей с забором крови из катетера не применяют чрезмерное разрежение для аспирации. Меняют положение катетера или заменяют шприц, запорный краник и любые другие коннекторы.
9. Оставляют кровь с антикоагулянтом в катетере или промывают катетер гепаринизированным физиологическим раствором при прерывании процедуры.
10. Промывают катетер гепаринизированным физиологическим раствором при введении препарата кальция.
Подготовка к обменному переливанию крови
1. Препарат крови и его объем.
а. Связываются с учреждением, имеющим банк крови, трансфузиологом для определения наиболее подходящего препарата крови для переливания:
(1) В целях коррекции анемии и гипербилирубинемии используют цельную кровь с уменьшенным содержанием плазмы или эритроциты, восстановленные плазмой, с объемным содержанием клеток, доведенным до 0,5-0,6.
(2) В качестве антикоагулянта в кровь могут быть добавлены цитрат или глюко-зофосфат или гепарин. Дополнительных антикоагулянтных растворов следует избегать. Если доступны эритроциты только в дополнительном растворе, то его можно удалить путем отмывания или центрифугирования и удаления надосадочной жидкости до восстановления эритроцитов плазмой.
(3) Препараты крови должны быть приготовлены не позднее чем за 7 дней до введения.
(4) Следует использовать облученную кровь во всех случаях ОП для предотвращения реакции трансплантат против хозяина. Во время хранения облученных единиц крови значительно возрастает концентрация калия, поэтому облучение необходимо проводить непосредственно перед переливанием (не позднее 24 ч).
(5) Стандартный скрининг, проводимый банком крови, должен включать исследования на серповидноклеточную анемию, ВИЧ, гепатит В и цитомегаловирус.
(6) В эндемичных популяциях необходимо проверять донорскую кровь на недостаточность глюкозо-6-ФДГ и HbS.
б. При аллоиммунизации, например, по антигенам резус-фактора, АВО группе, необходимо уделить особое внимание исследованиям на совместимость:
(1) В случаях, когда предполагают рождение ребенка с тяжелой ГБН, до родов заготавливают резус-отрицательную кровь 0 (I) группы и проверяют на совместимость с кровью матери.
(2) Донорская кровь, заготовленная до рождения ребенка, должна быть отрицательна по антигену, вызвавшему гемолитическую болезнь, а также перекрестно проверена на совместимость с кровью новорожденного.
(3) При ГБН по системе АВО кровь должна быть 0 (I) группы и резус-отрицательной либо совместимой по резус-фактору с материнской кровью или кровью новорожденного. Кровь должна быть отмыта от свободной плазмы или иметь низкий титр анти-А- или анти-В-антител. Эффективность процедуры выше при использовании эритроцитов 0 (I) группы с плазмой AB(IV), но в таком случае необходимо применять компоненты крови от двух доноров при проведении одного ОП.
(4) При ГБН по системе резус-фактора кровь должна быть резус-отрицательной и 0 (I) группы или той же группы, что у новорожденного.
в. У новорожденных с полицитемией оптимальной средой для разведения при частичном ОП является изотонический раствор натрия хлорида, а не плазма или альбумин.

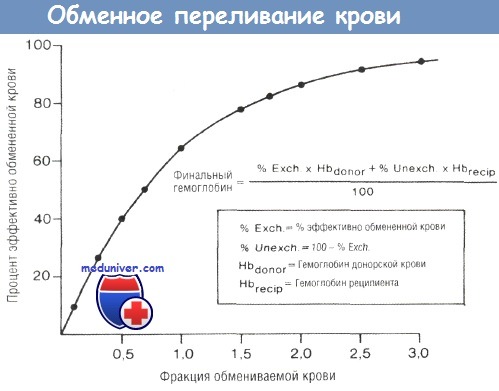
График, отражающий эффективность обменного переливания по сравнению с фракционным обменом крови.
По формуле возможно произвести расчет гемоглобина после окончания операции.
Объем необходимой донорской крови
а. Во всех возможных случаях используют не более одной целой единицы крови на каждую процедуру для уменьшения побочных эффектов введения донорской крови.
б. На всю процедуру обменного переливания (ОП) необходимо обычно 25-30 мл. Расчет проводят по формуле:
Общее количество = объем для текущего ОП + объем мертвого пространства трубок и нагревателя крови.
в. Двухобъемное обменное переливание для удаления билирубина, антител и т.д.:
2 х объем крови новорожденного = 2×80-120 мл/кг.
(1) Объем циркулирующей крови у недоношенных менее 100-120 мл/кг, у доношенных — менее 80-85 мл/кг.
(2) Во время ОП заменяют приблизительно 85% объема крови новорожденного.
г. Однообъемное обменное переливание. Заменяют примерно 60% объема крови новорожденного.
д. Частичное обменное переливание для коррекции тяжелой анемии:
Объем (мл) = [объем крови новорожденного х (Hb желаемый – Hb начальный)]/НЬЭМ -Hb начальный.
е. Однообъемное или частичное обменное переливание для коррекции полицитемии:
Объем (мл) = [объем крови новорожденного х желаемое изменение Ht]/начальный Ht.
2. Подготовка новорожденного:
а. Укладывают новорожденного в инкубатор с доступами со всех сторон и контролируемой средой. ОП у недоношенных новорожденных с низкой массой тела можно выполнять в согревающем инкубаторе при возможности обеспечения стерильности операционного поля и легкого доступа к катетерам.
б. Фиксируют новорожденного. Введение седативных и обезболивающих препаратов обычно не требуется. Новорожденным в сознании можно дать соску-пустышку на время процедуры.
в. Присоединяют монитор для слежения за жизненно важными функциями и устанавливают значение базального уровня (температура, ЧДД и ЧСС, оксигенация).
г. Опорожняют желудок новорожденного:
(1) Прекращают кормление за 4 ч до процедуры, если это возможно.
(2) Устанавливают орогастральный зонд и удаляют содержимое желудка. Оставляют зонд открытым.
д. Начинают внутривенное введение глюкозы и лекарственных препаратов:
(1) Если операция обменного переливания прервана прежде, чем достигнут необходимый уровень инфузии.
(2) Если появляются симптомы гипогликемии.
(3) Может понадобиться дополнительный внутривенный катетер для введения лекарственных средств по экстренным показаниям.
е. Перед началом процедуры обмена стабилизируют состояние новорожденного. Для этого выполняют, например, переливание препаратов форменных элементов крови при тяжелой гиповолемии и анемии или изменяют параметры вентиляции или концентрацию кислорода в случаях, где имеется декомпенсация функции дыхания.
3. Венозный доступ для обменного переливания:
а. Методика извлечения-вливания. Центральным доступом служит обычно катетер пупочной вены.
б. Изоволюметрический обмен с одновременным введением донорской крови через венозный катетер и удаление крови ребенка через артериальный катетер. При данной методике обменное переливание лучше переносят новорожденные в состоянии средней тяжести и в нестабильном состоянии, потому что в этом случае уменьшается колебание АД и церебрального кровотока. Также отдают ей предпочтение, когда доступен или предпочтителен только периферический венозный доступ:
(1) Инфузию донорской крови можно проводить через катетер пупочной вены или периферический внутривенный катетер.
(2) Забирать кровь новорожденного можно из катетера пупочной артерии, или венозного катетера, или периферического артериального катетера (обычно лучевой артерии).
4. Лабораторные исследования крови новорожденного перед обменным переливанием (проводят в соответствии с клиническими показаниями):
а. Диагностические исследования перед операцией обменного переливания. Перед ОП проводят серологические исследования крови новорожденного (например, исследования для определения причины гемолиза, титра антивирусных антител), метаболический скрининг или генетические исследования.
б. Определение гемоглобина, гематокрита, количества тромбоцитов.
в. Исследование концентрации электролитов, кальция, газов крови.
г. Определение уровня глюкозы.
д. Определение уровня билирубина.
е. Коагулограмма.
5. Подготовка крови.
а. Контролируют исследование препарата крови:
(1) Тип и данные перекрестной пробы.
(2) Срок годности.
(3) Идентификацию донора и реципиента.
б. Присоединяют набор для введения крови к трубке обогревателя и к пакету с донорским препаратом.
в. Дают крови протечь через обогреватель.
– Также рекомендуем “Методика обменного переливания крови у новорожденных детей”
Оглавление темы “Гемоотрансфузии у новорожденных детей”:
- Методика переливания тромбоцитов у новорожденных детей
- Переливание гранулоцитов у новорожденных детей – показания, методика
- Переливание свежезамороженной плазмы (СЗП) у новорожденных детей – показания, методика
- Прямое переливание крови от донора новорожденным детям – проблемы
- Показания и противопоказания для переливания аутологичной плодовой крови у новорожденных детей
- Осложнения переливания крови и ее компонентов
- Показания и противопоказания для обменного переливания крови у новорожденных детей
- Оборудование для обменного переливания крови у новорожденных детей
- Подготовка к обменному переливанию крови у новорожденных детей
- Методика обменного переливания крови у новорожденных детей
Источник
