Пнг клон апластическая анемия

Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пароксизмальная ночная гемоглобинурия (ПНГ) является редким (орфанным) заболеванием. Смертность при пароксизмальной ночной гемоглобинурии составляет около 35% в течение 5 лет от начала заболевания. К сожалению, большинство случаев остается недиагностированными. Клинические проявления разнообразны и пациенты могут наблюдаться с такими диагнозами, как апластическая анемия, тромбозы неясной этиологии, гемолитическая анемия, рефрактерная анемия (миелодиспластический синдром). Средний возраст пациентов 30-35 лет.
Ведущим звеном в патогенезе является потеря, вследствие соматической мутации, белка GPI-AP (glycosyl-phosphatidylinositol anchor protein) на поверхности клеток. Данный белок является якорем, при потере которого часть важных белков не могут присоединиться к мембране. Способность присоединиться теряют многие белки, что используется для диагностики пароксизмальной ночной гемоглобинурии методом иммунофенотипирования (эритроциты CD59-, гранулоциты CD16-, CD24-, моноциты CD14-). Клетки с признаками отсутствия исследуемых белков называют ПНГ-клон. Все эти белки должны взаимодействовать с белками системы комплемента, в частности с C3b и C4b, разрушая ферментативные комплексы классического и альтернативного путей комплемента, и тем самым останавливать цепную реакцию комплемента. Отсутствие вышеуказанных белков приводит к разрушению клеток при активации системы комплемента.
Различают три основных клинических синдрома при пароксизмальной ночной гемоглобинурии: гемолитический, тромботический, цитопенический. У каждого пациента может быть одно, два или все три синдрома.
«Классической» формой называют проявления заболевания в виде выраженного гемолиза ± тромбозы, костный мозг при этой форме – гиперклеточный. Выделяют отдельную форму сочетания пароксизмальной ночной гемоглобинурии и недостаточности костного мозга (пароксизмальная ночная гемоглобинурия + апластическая анемия, пароксизмальная ночная гемоглобинурия + миелодиспластический синдром), когда нет выраженных клинических проявлений, но есть косвенные лабораторные признаки гемолиза. Наконец, существует, третья, субклиническая форма, при которой нет клинических и лабораторных признаков гемолиза, но есть недостаточность костного мозга и небольшой (S 1%) ПНГ-клон.
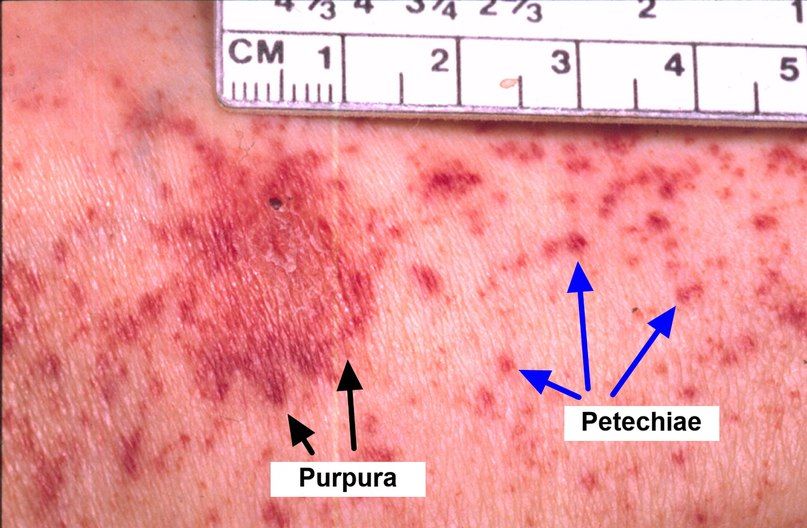
Гемолиз во многом связан с отсутствием белка CD59 (membrane inhibitor of reactive lysis (MIRL)) на поверхности эритроцитов. Гемолиз при пароксизмальной ночной гемоглобинурии внутрисосудистый, поэтому может появляться темная моча (гемосидеринурия) и сильная слабость. Лабораторно фиксируется снижение гаптоглобина (реакция физиологической защиты при гемолизе), повышение лактатдегидрогеназы (ЛДГ), положительной пробы на свободный гемоглобин в моче (гемосидеринурия), снижение гемоглобина с последующим увеличением ретикулоцитов, повышение несвязанной фракции билирубина. Проба Хема (гемолиз эритроцитов при добавлении к образцу крови нескольких капель кислоты) и сахарозная проба (добавление сукрозы активирует систему комплемента) используются для диагностики пароксизмальной ночной гемоглобинурии.
В настоящее время считается, что гемолиз течет практически постоянно, но имеет периоды усиления. Большое количество свободного гемоглобина запускается каскад клинических проявлений. Свободный гемоглобин активно связывается с оксидом азота (NO), приводя к нарушению регулирования тонуса гладких мышц, активации и агрегации тромбоцитов (боль в животе, дисфагия, импотенция, тромбоз, легочная гипертензия). Свободный гемоглобин, не связавшийся с гаптоглобином, повреждает почки (острый тубулонекроз, пигментная нефропатия) и через несколько лет может привести к почечной недостаточности. Темная моча утром объясняется активацией системы комплемента из-за дыхательного ацидоза во время сна. Отсутствие темной мочи у некоторых больных при наличии других лабораторных признаков гемолиза (повышение ЛДГ) не противоречит диагнозу и объясняется связыванием свободного гемоглобина с гаптоглобином и оксидом азота, реабсорбцией гемоглобина в почках.
Тромбозы диагностируются у 40% больных и являются основной причиной смерти, чаще случается тромбоз собственных вен печени (синдром Бадда-Киари) и ТЭЛА. Тромбозы при пароксизмальной ночной гемоглобинурии имеют особенности: часто совпадают с эпизодами гемолиза и происходят, несмотря на проводимую антикоагулянтную терапию и небольшой ПНГ-клон. В патофизиологическом обосновании тромбозов обсуждают активацию тромбоцитов ввиду недостатка CD59, активацию эндотелия, нарушенный фибринолиз, образование микрочастиц и попадание фосфолипидов в кровь в результате активации системы комплемента. Ряд авторов указывают на повышение Д-димеров и боль в животе, как основных предикторов тромбозов.
Патогенез синдрома недостаточности костного мозга при пароксизмальной ночной гемоглобинурии неясен. В костном мозге сосуществуют нормальные стволовые клетки(GPI+) и клетки с мутацией (GPI-). Часто наблюдается появление небольшого (менее 1%) ПНГ-клона у больных с апластической анемией и миелодиспластическим синдромом.
Золотым стандартом диагностики пароксизмальной ночной гемоглобинурии считается иммунофенотипирование клеток периферической крови на наличие ПНГ-клона. В заключении по исследованию указывается размер ПНГ-клона в эритроцитах (CD 59-), гранулоцитах (CD16-, CD24-) и моноцитах (CD14-). Другим методом диагностики является FLAER (fluorescently labeled inactive toxin aerolysin) – бактериальный токсин аэролизин, меченный флуоресцентными метками, который связывается с GPI белком и инициирует гемолиз. Преимуществом этого метода является возможность тестирования всех линий клеток в одной пробе, недостатком – невозможность теста при очень низком количестве гранулоцитов, что наблюдается при апластической анемии.
Лечение можно подразделить на поддерживающую терапию, профилактику тромбозов, иммуносупрессию, стимуляцию эритропоэза, трансплантацию стволовых клеток, лечение биологическими агентами. К поддерживающей терапии относятся трансфузии эритроцитов, назначение фолиевой кислоты, витамина В12, препаратов железа. Большинство пациентов с «классической» формой пароксизмальной ночной гемоглобинурии зависят от гемотрансфузий. Гемохроматоз с поражением сердца и печени у больных пароксизмальной ночной гемоглобинурией наблюдается редко, так как гемоглобин фильтруется в мочу. Описаны случаи гемосидероза почек.
Профилактика тромбозов проводится варфарином и низкомолекулярным гепарином, МНО должно быть на уровне 2.5-3.5. Риск тромбозов не зависит от величины ПНГ-клона.
Иммуносупрессия проводится циклоспорином и антитимоцитарным иммуноглобулином. Во время острого гемолиза применяют преднизолон коротким курсом.
Трансплантация стволовых клеток является единственным методом, дающим шанс полного излечения. К сожалению, осложнения и трудности подбора донора, связанные с аллогенной трансплантацией, ограничивают применение этого метода. Смертность больных пароксизмальной ночной гемоглобинурией при аллогенной трансплантации составляет 40%.
С 2002 года в мире применяется препарат экулизумаб, являющийся биологическим агентом. Препарат представляет собой антитела, блокирующие компонент С5 системы комплемента. Опыт применения показал повышение выживаемости, снижение гемолиза и тромбозов, повышение качества жизни.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Клинический случай «классического» варианта пароксизмальной ночной гемоглобинурии
Больная Д., 29 лет. Жалобы на слабость, желтую окраску склер, темную мочу по утрам, некоторые дни – моча желтая, но мутная, с неприятным запахом. В мае 2007 г. впервые появилась темная моча. В сентябре 2007 г. обследовалась в гематологическом научном центре (ГНЦ), г. Москва. На основании наличия положительной пробы Хема и сахарозной пробы, выявления в крови 37% (норма – 0) клона эритроцитов с иммунофенотипом CD55-/CD59-, гемосидеринурии, анемии, ретикулоцитоза в крови до 80% (норма – 0.7-1 %), гипербилирубинемии за счет непрямого билирубина был установлен диагноз: пароксизмальная ночная гемоглобинурия, вторичная фолиево- и железодефицитная анемия.
Гемолиз усилился на фоне беременности в 2008 г. В июне 2008 года на сроке 37 недель было проведено кесарево сечение в связи с частичной отслойкой плаценты и угрозой гипоксии плода. Послеоперационный период осложнился острой почечной недостаточностью, тяжелой гипопротеинемией. На фоне интенсивной терапии, ОПН разрешилась на четвертые сутки, нормализовались показатели крови, купирован отечный синдром. Через неделю повышение температуры до 38-39°С, слабость, озноб. Был установлен диагноз метроэндометрит. Проводимая терапия была неэффективна, произведена экстирпация матки с трубами. Послеоперационный период осложнился печеночной недостаточностью с синдромами холестаза, цитолиза, мезенхимального воспаления, тяжелой гипопротеинемией, тромбоцитопенией. По данным УЗИ диагностирован тромбоз собственных вен печени и воротной вены. Проводилась антибактериальная и антикоагулянтная терапия, введение гепатопротекторов, преднизолона, заместительная терапия СЗП, ЭМОЛТ, тромбоконцентратом.
Была повторно госпитализирована в ГНЦ в связи с тромбозами портальной и собственных вен печени, тромбозом мелких ветвей легочной артерии, развитием инфекционных осложнений, с быстро нарастающим асцитом. Проводимая интенсивная антикоагулянтная терапия, антибиотикотерапия привела к частичной реканализации портальной вены и собственных вен печени, было отмечено уменьшение асцита. В дальнейшем больной длительно вводили низкомолекулярный гепарин – клексан.
В настоящее время по лабораторным показателям у больной сохраняется гемолиз – снижение гемоглобина до 60-65 г/л (норма 120-150 г/л), ретикулоцитоз до 80% (норма – 0.7-1%), повышением уровня ЛДГ до 5608 Е/л (норма – 125-243 Е/л), гипербилирубинемия до 300 мкмоль/л (норма – 4-20 мкмоль/л). Иммунофенотипирование периферической крови – суммарная величина эритроцитарного ПНГ клона 41 % (норма – 0), гранулоциты – FLAER-/CD24- 97,6% (норма – 0), Моноциты – FLAER-/CD14 – 99,3% (норма – 0). Проводится постоянная заместительная терапия отмытыми эритроцитами (2-3 переливания каждые 2 месяца), фолиевой кислотой, препаратами железа, витамином В12. Учитывая очень высокий тромбогенным риск, проводится терапия варфарином (МНО – 2.5). Больная введена в национальный регистр ПНГ для планирования проведения терапии препаратом экулизумаб.
Клинический случай сочетания апластической анемии и пароксизмальной ночной гемоглобинурии
Больная Е., 22 года. Жалобы на общую слабость, шум в ушах, кровоточивость десен, синяки на теле, похудание на 3 кг, повышение температуры тела до 38 гр.
Начало заболевания постепенное, около 1 года, когда стали появляться синяки на теле. Полгода назад присоединилась кровоточивость десен, усилилась общая слабость. В апреле 2012 г. зарегистрировано снижение гемоглобина до 50 г/л. В ЦРБ проведенная терапия витамином В12, препаратами железа не дала положительного эффекта. В гематологическом отделении РКБ – анемия тяжелой степени, Нb – 60 г/л, лейкопения 2.8×109/л (норма – 4.5-9×109/л ), тромбопения 54х109/л (норма – 180-320×109 /л ), повышение ЛДГ – 349 Е/л (норма 125-243 Е/л).
По данным аспирационной биопсии костного мозга снижение мегакариоцитарного ростка. Иммунофенотипирование периферической крови – суммарная величина эритроцитарного ПНГ-клона 5,18%, гранулоциты – FLAER-/CD24 – 69,89%, Моноциты – FLAER-/CD14- 70,86%.
Больной трижды проводилось переливание эритроцитарной массы. В настоящее время рассматривается возможность аллогенной трансплантации стволовых клеток или назначение биологической терапии.
Ассистент кафедры госпитальной терапии КГМУ Костерина Анна Валентиновна. Современные методы диагностики и лечения пароксизмальной ночной гемоглобинурии // Практическая медицина. 8 (64) декабрь 2012 г. / том 1
 [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]

Апластическая анемия (АА) — это заболевание, характеризующееся панцитопенией, гипоклеточностью костного мозга при отсутствии аномальных клеток или фиброза костного мозга. Первое описание апластической анемии было получено в 1888 году Паулем Эрлихом — это была молодая беременная женщина, умершая от тяжелой анемии и нейтропении, на аутопсии было выявлено замещение межтрабекулярных пространств костного мозга жировой тканью, т. е. отсутствие гемопоэза. Термин «апластическая анемия» был введен французским гематологом А. М. Шоффаром в 1904 году и применен стохастически. Хоть АА и не является распространенным заболеванием, трагичность каждого отдельного случая и фатальные последствия вызывают к ней значительный интерес [1, 3, 4].
АА может носить как наследственный, так и приобретенный характер. Несколько редких врожденных заболеваний, включая анемию Фанкони, синдром Швахмана-Даймонда, врожденный дискератоз, первично характеризуются апластическим типом гемопоэза [2].
В большом количестве литературных источников начиная с XX века описаны различные химические и лекарственные соединения, вызывающие это заболевание; широко известно влияние на показатели крови бензола, а также случаи апластической анемии после введения хлорамфеникола. Хлорамфеникол является широко известным лекарством, документально зарегистрированным как фактор развития апластической анемии. Хотя этот препарат при очень высокой дозе оказывает непосредственно миелосупрессивное действие из-за его влияния на митохондриальную ДНК, возникновение апластической анемии носит идиосинкразический характер, предположительно связанный с унаследованной чувствительностью к нитрозосодержащим токсичным промежуточным продуктам. Риск развития апластической анемии у пациентов, получавших хлорамфеникол, составляет примерно 1 на 20 000, то есть в 25 раз больше, чем в общей популяции. Хотя в индустриальных странах его использование в качестве антибиотика прекращено, до сих пор появляются сообщения о фатальной апластической анемии при его топическом или системном использовании.
Известно, что некоторые препараты также могут вызывать селективные цитопении и агранулоцитоз, которые обычно обратимы и проходят после прекращения воздействия агента. Эти обратимые реакции не коррелируют с риском апластической анемии, ставя под сомнение эффективность рутинного мониторинга клинического анализа крови в качестве метода диагностики апластической анемии [1].
Исследования in vitro и данные клинических наблюдений привели к выводу, что основой для большинства случаев приобретенной апластической анемии служит атака цитотоксическими Т-лимфоцитами CD34+ клеток и стволовых клеток крови (СКК). Иммунное повреждение клеток костного мозга после лекарственной, вирусной или токсической аплазии костного мозга может быть результатом индукции неоантигенов, провоцирующих вторичную Т-опосредованную атаку на кроветворные клетки. Спонтанное или митоген-индуцированное увеличение продукции мононуклеарами интерферона-γ, IL-2 и фактора некроза опухолей-α (TNF-α) ингибирует дифференцировку гемопоэтических клеток [1]. Секреция интерферона-γ является результатом повышения регуляции транскрипционного фактора T-bet и апоптоза CD34+ клеток, частично опосредованного FAS-зависимым путем [3].
В ранних лабораторных экспериментах удаление лимфоцитов из апластического костного мозга увеличивало число колоний клеток в культуре тканей, а их внедрение в нормальный костный мозг подавляло гематопоэз in vitro. Эффекторные клетки были идентифицированы при помощи иммунофенотипирования активированных цитотоксических CD8+ Т-клеток, экспрессирующих Th1-цитокины, в частности γ-интерферон. CD8 клетки могут определяться непосредственно в крови при помощи:
- проточной цитометрии T-клеточного рецептора (TCR);
- спектрального анализа комплемент-определяющего региона (CDR2);
- секвенирование области CDR3 для установления молекулярного клона.
Также снижение количества регуляторных Т-клеток (CD4+, CD25+, FoxP3+) способствует увеличению аутореактивной популяции CD8+ CD28– Т-клеток, которая индуцирует апоптоз аутологичных гемопоэтических клеток. Т-регуляторные клетки являются компонентами иммунной системы, подавляющими иммунные реакции других клеток, а также играющими роль в предотвращении аутоиммунных реакций [2].
АА может возникать из-за метаболической или иммунологической предрасположенности (полиморфизма генов) у восприимчивых лиц. В случае фенилбутазон-ассоциированной аплазии костного мозга происходит замедление процессов окисления и клиренса соответствующего соединения, ацетанилида, по сравнению с нормальной контрольной группой, что предполагает избыточное накопление лекарственного средства как потенциального пускового механизма развития аплазии.
Для пациентов как с приобретенной, так и с наследственной апластической анемией (Фанкони, врожденный дискератоз) характерно наличие дефекта теломераз и восстановления теломер. Одной из характерных черт лейкоцитов при апластической анемии является укорочение теломер, причиной чему предполагали деплеции стволовых клеток. Однако анализ наследования в больших родословных продемонстрировал, что X-связанная форма врожденного дискератоза была вызвана мутациями в DKC1 (dyskeratosis congenita 1), идентификация мутаций в TERC (Telomerase RNA Component) у пациентов с аутосомно-доминантным наследованием помогла выявить генетическую основу укорочения теломер [3].
Центральную роль в восстановлении структуры РНК играет шаблон РНК, кодируемый TERC, при этом теломераза, представляющая собой обратную транскриптазу, кодируемую TERT (Telomerase Reverse Transcriptase), удлиняет нуклеотидную последовательность; другие белки, включая дискерин, кодируемый DKC1, связаны с восстановлением теломер. Систематические исследования ДНК выявили мутации TERC и TERT у некоторых пациентов с приобретенной апластической анемией. У членов семей, имеющих данную мутацию, несмотря на нормальные или почти нормальные показатели крови, выявили уменьшенное количество CD34-клеток, плохую скорость образования гемопоэтических колоний, повышенный уровень гемопоэтического фактора роста, гипоцеллюлярные участки в костном мозге, и, конечно, короткие теломеры. Клиническое проявление этих аномалий проявлялось позже, чем при типичном дискератозе, и не вызывало характерных физических отклонений. Некоторые из пациентов с синдромом Швахмана-Даймонда (Shwachman-Bodian-Diamond) также имеют мутации гена SBDS.
АА может сосуществовать или, по-видимому, эволюционировать вместе с другими гематологическими заболеваниями, характеризующимися пролиферацией специфических клонов клеток, такими как пароксизмальная ночная гемоглобинурия (ПНГ) или миелодиспластический синдром (МДС). Наличие небольшого количества клонов также создает проблемы при постановке диагноза апластической анемии даже при использовании таких высокочувствительных методов диагностики, как фенотипический (проточная цитометрия для ПНГ) или цитогенетический (флуоресцентная гибридизация in situ (FISH) для MDS) анализ [1, 2].
Более пятидесяти процентов пациентов с АА имеют клон ПНГ-клеток, которые обнаруживаются проточной цитометрией по отсутствию мембранных белков, связанных с якорным гликозилфосфатидилинозитолом. Мутация в гене PIG-A в стволовой клетке нарушает синтез гликозилфосфоинозитола (GPI) и, следовательно, вызывает отсутствие экспрессии GPI-связанных белков на поверхности эритроцитов потомства, лейкоцитов и тромбоцитов (CD14, CD16 и CD24 для лейкоцитов, CD55 и CD59 для эритроцитов). Большинство колоний клонов этих клеток небольшие и не приводят к клиническим проявлениям гемолиза или тромбоза, но при ПНГ может преобладать разрушение костного мозга («апластическая анемия/синдром ПНГ»). Было высказано предположение о том, что при ПНГ значительное уменьшение количества белков на клеточной поверхности позволяет «избежать» атаки и выжить существующему мутантному клону. Ассоциация клона ПНГ с HLA-DR29, по-видимому, также позволяет им избежать иммунной атаки и служит предиктором отсутствия реакции на иммуносупрессивную терапию. Тем не менее существует мало конкретных экспериментальных доказательств различия в дифференцировке типов иммунных реакций или восприимчивости клонов ПНГ по сравнению с фенотипически нормальными популяциями клеток-мишеней.
Конечным результатом иммуноопосредованного повреждения костного мозга является уменьшение образования клеток крови в костном мозге. Количество CD34+ клеток и их производных у пациентов с апластической анемией заметно снижено [2].
Клинически AA не сопровождается увеличением лимфатических узлов, печени или селезенки. Основным проявлением заболевания является панцитопения: для клинического анализа крови характерно уменьшение содержания всех форменных элементов. На ранних стадиях можно наблюдать изолированную цитопению, чаще тромбоцитопению. Может присутствовать моноцитопения, что требует дифференциального диагноза с волосатоклеточным лейкозом. АА сопровождается снижением ретикулоцитарного индекса, относительное число ретикулоцитов обычно меньше 1 % и может быть равно нулю, абсолютное число ретикулоцитов — менее 40 000 в мкл (40×109/л), несмотря на высокие уровни эритропоэтина; анизоцитоз и пойкилоцитоз отсутствуют. Эти изменения в периферической крови сопровождаются гипоклеточностью костного мозга без аномальных или злокачественных клеток или фиброза. Необходимо тщательное исследование мазков крови для исключения наличия диспластических клеток. При АА может быть увеличено содержание фетального Hb: у детей это требует проведения дифференциального диагноза с миелопролиферативными миелодиспластическими синдромами, такими как ювенильный миеломоноцитарный лейкоз или другие подтипы МДС [3, 4].
Критерии диагностики АА:
- концентрация гемоглобина (Hb) < 100 г/л;
- количество тромбоцитов < 50 × 109/л;
- количество нейтрофилов < 1–5×109/л;
- содержание ретикулоцитов < 60 × 109/л;
- фрагменты костного мозга в аспирате — гипоцеллюлярные с жировым замещением;
- отсутствие диспластических мегакариоцитов и бластных форм; их присутствие указывает на гипопластическую МДС либо эволюцию лейкемии

АА подразделяется на:
- Нетяжелую: отсутствие признаков тяжелой АА [4].
- Тяжелую: клеточность костного мозга < 25 % (или 25–50 % с < 30 % остаточных гемопоэтических клеток) + по меньшей мере 2 критерия из 3:
— количество нейтрофилов < 0–5×109/л;
— число тромбоцитов < 20×109/л;
— количество ретикулоцитов < 20×109/л.
- Очень тяжелую: те же признаки, что и при тяжелой, но количество нейтрофилов < 0–2×109/л;
Основным методом диагностики является проведение трепанобиопсии. Аспират костного мозга при АА обычно содержит трабекулы с пустыми, заполненными жиром межтрабекулярными пространствами и малым количеством гемопоэтических клеток. Могут присутствовать единичные лимфоциты, плазматические клетки, макрофаги и тучные клетки [1].
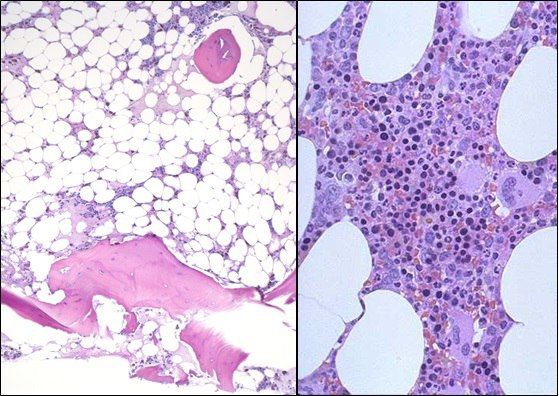
Слева — апластическая анемия, справа — норма
При выполнении цитогенетического анализа могут возникнуть трудности из-за низкой клеточности материала: для получения достаточного количества клеток может потребоваться несколько аспираций. Обнаружение клональных цитогенетических аномалий при апластической анемии является признаком наличия миелоидного заболевания. Переход к более новым методам, таким как сравнительная геномная гибридизация (CGH), позволяет обнаруживать анеуплоидии, делеции, дублирование и/или амплификации любого локуса.
Лучшим доказательством ключевой роли иммуноопосредованного механизма в патофизиологии АА является положительный ответ на иммуносупрессивную терапию у больных с апластической анемией: большинство пациентов демонстрируют гематологическое улучшение после транзиторного разрушения Т-клеток антитимоцитарным глобулином (ATGs), в случае рецидива ответ на ATG также сохраняется. По мере усиления иммуносупрессивной терапии, начиная с ранних попыток лечения при помощи кортикостероидов до использования агрессивных препаратов, таких как циклофосфамид в высоких дозах, увеличилось число сообщений о благоприятных результатах лечения, и иммунный механизм стал рассматриваться как ведущий. Влияние различных генетических факторов, микроокружения и индивидуальных характеристик иммунного статуса больного, вероятно, объясняет вариабельность клинической картины и реакций на проводимое лечение [1].
Терапия проводится при помощи следующих препаратов и методов:
- Антитимоцитарный глобулин (antithymocyte globulin, ATG), получаемый путем иммунизации животных (лошади или кролика) человеческими лимфоцитами; при монотерапии ATG клиническое улучшение наблюдается в 50–60 % случаев. Обычно для улучшения результата его назначают в комбинации с циклоспорином. Также на короткий срок назначаются кортикостероиды для снижения вероятности аллергической реакции и развития сывороточной болезни (лихорадка, сыпь и суставные боли), что может произойти приблизительно через 7 дней после введения ATG.
Количество тромбоцитов должно поддерживаться на уровне выше 10×10^9/л (по возможности — выше 20–30×109/л). При отсутствии ответа на ATG через 4 месяца может быть начат второй курс того же или другого препарата. В целом на комбинацию ATG и циклоспорина положительно реагирует до 80 % пациентов; - Циклоспорин показывает высокую эффективность в сочетании с ALG, но у пожилых людей иногда может использоваться и в виде монотерапии;
- Алемтузумаб (антитело против антигена CD52 лимфоцитов) показал эффективность примерно у 50 % пациентов (в небольших исследованиях), и обычно используется только при неэффективности ATG;
- Элтромбопаг (Eltrombopag) стимулирует образование тромбоцитов, а также может привести к увеличению количества эритроцитов и нейтрофилов;
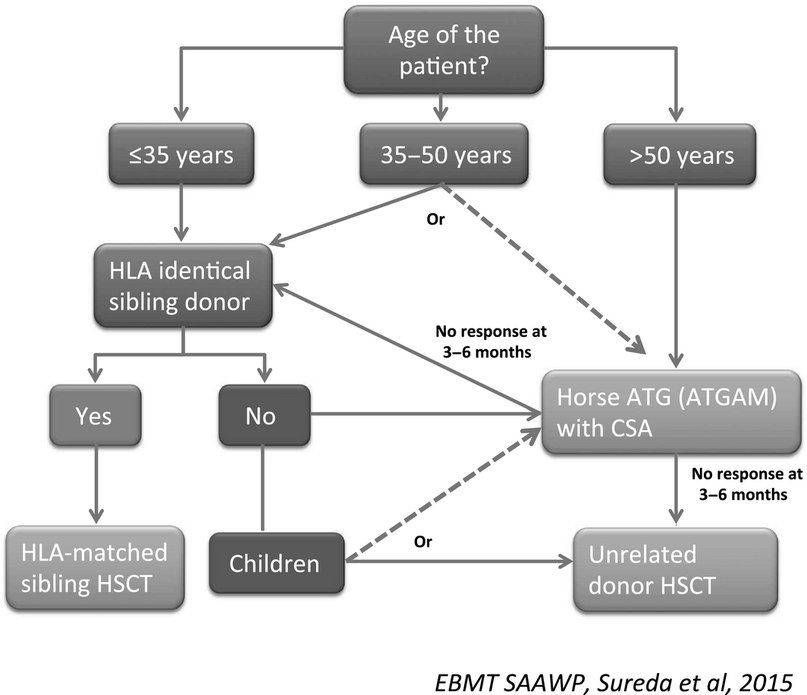
- Трансплантация стволовых клеток (ТСК). Проведение аллогенной ТСК у отдельных пациентов подразумевает возможность полного выздоровления. Кондиционирование проводится с циклофосфамидом без облучения, для снижения риска неприживления трансплантата и реакции «трансплантат против хозяина» используется циклоспорин. Сравнительный анализ эффектов ТСК и иммуносупрессивной терапии у лиц с апластической анемией до сих пор остается предметом дискуссий. Как правило, ТСК применяется у пациентов с тяжелой апластической анемией в возрасте менее 35 лет и имеющимся HLA-совместимым донором. У отдельных пациентов в возрасте старше 40 лет возможно применение ТСК с использованием немиелоаблативных режимов, но в основном у пациентов старшего возраста и лиц с меньшей тяжестью заболевания в первую очередь проводится иммуносупрессия;
- Гемопоэтические факторы роста. Гранулоцитарный колониестимулирующий фактор (G-CSF) может вызывать незначительный ответ, но обычно не приводит к стойкому улучшению. Другие факторы роста не показали свою эффективность [2, 3, 4].
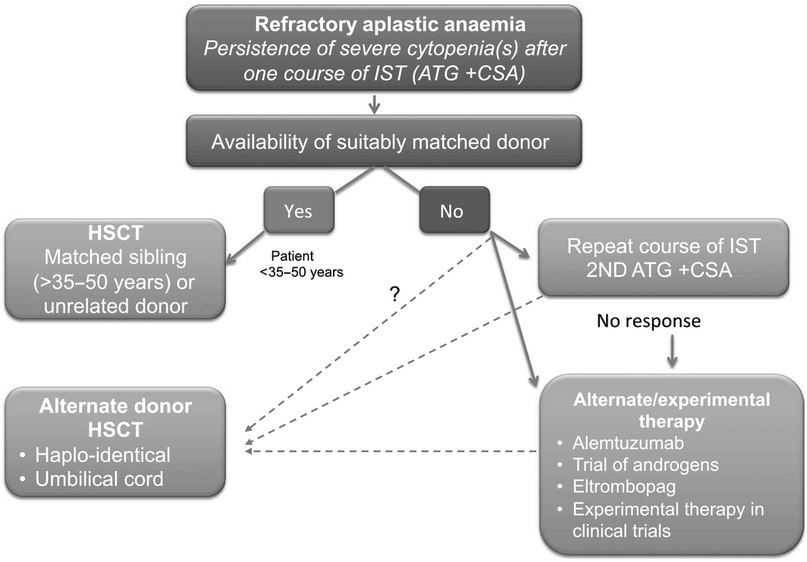
- Иммуносупрессивная терапия 1 линии — это сочетание лошадиного ATG и циклоспорина для пациентов с нетяжелой АА, тяжелых или очень тяжелых пациентов с АА, у которых отсутствует подходящий родственный донор, а также тяжелых или очень тяжелых пациентов с АА старше 35–50 лет. Второй курс ATG может быть проведен после отсутствия ответа на первый курс или после рецидива после первого курса. При отсутствии ответа на второй курс АА считается рефрактерной и проводится альтернативная терапия при помощи алемтузумаба, элтромбопага или ТСК.
Также необходима поддерживающая терапия при помощи гемотрансфузии. Единого целевого значения концентрации гемоглобина не существует, и оно должно быть установлен индивидуально. Для снижения риска иммунизации следует учитывать фенотип Rh и Kell. Пациентам с АА, получающим активное лечение и находящимся в стабильном состоянии, следует назначать профилактические переливания тромбоцитов, пороговая концентрация тромбоцитов составляет 10×109/л. У пациентов, имеющих факторы риска кровотечения, число тромбоцитов должно составлять 20×109/л. Регулярные профилактические переливания тромбоцитов не рекомендуются для стабильных пациентов с АА, не находящихся на активном лечении в данный момент. У пациентов с апластической анемией при регулярной поддержке переливания РБК будет развиваться перегрузка тканевого железа. Сывороточный ферритин остается наиболее широко используемым показателем для оценки перегрузки железом. Магнитно-резонансная томография может определять содержание железа количественно и является хорошим дополнением к лабораторным методам мониторинга [4].
- Harrison’s Hematology and Oncology, 3rd Edition logy and Oncology, 3rd Edition. P.135-140
- Current concepts in the pathophysiology and treatment of aplastic anemia. Neal S. Young, Rodrigo T. Calado, Phillip Scheinberg. Blood Oct 2006, 108 (8) 2509-2519; DOI: 10.1182/blood-2006-03-01077
- Burkhardt R. et al. Changes in trabecular bone, hematopoiesis and bone marrow vessels in aplastic anemia, primary osteoporosis, and old age: a comparative histomorphometric study //Bone. – 1987. – Т. 8. – №. 3. – С. 157-164.
- Killick, S. B., Bown, N., Cavenagh, J., Dokal, I., Foukaneli, T., Hill, A., Hillmen, P., Ireland, R., Kulasekararaj, A., Mufti, G., Snowden, J. A., Samarasinghe, S., Wood, A., Marsh, J. C. W. and the British Society for Standards in Haematology (2016), Guidelines for the diagnosis and management of adult aplastic anaemia. Br J Haematol, 172: 187–2016
