Понятие анемии классификация анемий
Анемия
— группа клинико-гематологических
синдромов, общим моментом для которых
является снижение концентрации
гемоглобина в крови, чаще при одновременном
уменьшении числа эритроцитов (или общего
объёма эритроцитов).
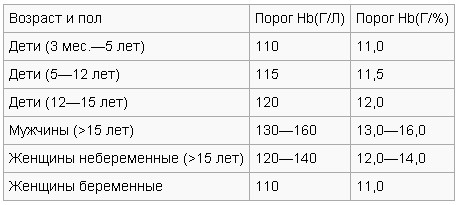
Определение
анемии:
В
зависимости от пола и возраста норма
показателя содержания гемоглобина в
литре крови может отличаться.

Повышение
гемоглобина отмечается при:
первичной
и вторичной эритремии;обезвоживании
(ложный эффект за счёт гемоконцентрации);чрезмерном
курении (образование функционально
неактивного HbСО).
Снижение
гемоглобина выявляется при:
анемии;
гипергидратации
(ложный эффект за счёт гемодилюции —
«разбавления» крови, увеличения объёма
плазмы относительно объёма совокупности
форменных элементов).
Классификация
анемий:
Анемии
подразделяют на группы по различным
признакам. Классификация анемий в
основном основывается на удобстве,
возможности эффективного её применения
в клинической практике.
По
цветовому показателю
Цветовой
показатель (ЦП) показывает степень
насыщения эритроцита гемоглобином. В
норме он равен 0,85—1,05. В зависимости от
него различают такие анемии:
Гипохромные
— ЦП < 0,85 (по некоторым источникам
ниже 0,8):
железодефицитная
анемияталассемия
(заболевание, наследуемое по рецессивному
типу, в основе которого лежит снижение
синтеза полипептидных цепей, входящих
в структуру нормального гемоглобина)
Нормохромные
— ЦП 0,85—1,05:
гемолитические
анемии (когда скорость разрушения
эритроцитов превышает скорость их
продукции)постгеморрагическая
(как результат потери крови вследствие
кровотечения или кровоизлияния)неопластические
заболевания костного мозгаапластические
анемиивнекостномозговые
опухолианемии
вследствие снижения выработки
эритропоэтина
Гиперхромные
— ЦП > 1,1:
витамин
B12-дефицитная анемияфолиеводефицитная
анемиямиелодиспластический
синдром
По
степени тяжести
В
зависимости от выраженности снижения
уровня гемоглобина выделяют три степени
тяжести анемии:
Лёгкая
— уровень гемоглобина ниже нормы, но
выше 90 г/л;Средняя
— гемоглобин в пределах 90—70 г/л;Тяжёлая
— уровень гемоглобина менее 70 г/л.
По
способности костного мозга к регенерации
Основным
признаком такой регенерации является
увеличение количества ретикулоцитов
(молодых эритроцитов) в периферической
крови. Норма — 0,5—2 %.
Арегенераторная
(к примеру, апластическая анемия) —
характерно отсутствие ретикулоцитов.Гипорегенераторная
(витамин B12-дефицитная анемия,
железодефицитная анемия) — характерно
количество ретикулоцитов ниже 0,5 %.Норморегенераторная
или регенераторная (постгеморрагическая)
— количество ретикулоцитов в норме
(0,5—2 %).Гиперрегенераторная
(гемолитические анемии) — количество
ретикулоцитов более 2 %.
Патогенетическая
классификация
Основана
на механизмах развития анемий как
патологического процесса
Железодефицитные
анемии — связаны с дефицитом железаДисгемопоэтические
анемии — анемии, связанные с нарушением
кровообразования в красном костном
мозгеПостгеморрагические
анемии — связанные с острой или
хронической кровопотерейГемолитические
анемии — связанные с повышенным
разрушением эритроцитовВ12
— и фолиеводефицитные
анемии
Патогенез
анемий:
Различают
три основных механизма развития анемии:
Анемия
как следствие нарушения
образования нормальных эритроцитов и
синтеза гемоглобина.
Такой механизм развития наблюдается
в случае недостатка железа, витамина
B12, фолиевой кислоты, во время заболеваний
красного костного мозга. Иногда анемия
возникает при приёме больших доз
витамина С (витамин С в больших дозах
блокирует действие витамина B12).Анемия
как следствие потери
эритроцитов
— является, главным образом, следствием
острых кровотечений (травмы, операции).
Следует отметить, что при хронических
кровотечениях малого объёма причиной
анемии является не столько потеря
эритроцитов, сколько недостаток железа,
который развивается на фоне хронической
потери крови.Анемия
как следствие ускоренного
разрушения эритроцитов крови.
В норме длительность жизни эритроцитов
составляет около 120 дней. В некоторых
случаях (гемолитическая анемия,
гемоглобинопатии и пр.) эритроциты
разрушаются быстрее, что и становится
причиной анемии. Иногда разрушению
эритроцитов способствует употребление
значительных количеств уксуса,
вызывающего ускоренный распад
эритроцитов.
Общие
показатели крови, связанные с эритроцитами:
RBC
— абсолютное содержание эритроцитов
(норма 4,3—5,15 кл/л), содержащих гемоглобин,
транспортирующих кислород и углекислый
газ.HGB
— концентрация гемоглобина в цельной
крови (норма 132—173 г/л). Для анализа
используют цианидный комплекс или
бесциандидные реактивы (как замена
токсичному цианиду). Измеряется в молях
или граммах на литр или децилитр.HCT
— гематокрит (норма 0,39—0,49), часть (% =
л/л) от общего объёма крови, приходящаяся
на форменные элементы крови. Кровь на
40—45 % состоит из форменных элементов
(эритроцитов, тромбоцитов, лейкоцитов)
и на 60—65 % из плазмы. Гематокрит это
соотношение объёма форменных элементов
к плазме крови. Считается, что гематокрит
отражает соотношение объёма эритроцитов
к объёму плазмы крови, так как в основном
эритроциты составляют объём форменных
элементов крови. Гематокрит зависит
от количества RBC и значения MCV и
соответствует произведению RBC*MCV.
Эритроцитарные
индексы (MCV, MCH, MCHC):
MCV
— средний объём эритроцита в кубических
микрометрах (мкм) или фемтолитрах
(фл)(норма 80—95 фл). В старых анализах
указывали: микроцитоз, нормоцитоз,
макроцитоз.MCH
— среднее содержание гемоглобина в
отдельном эритроците в абсолютных
единицах (норма 27—31 пг), пропорциональное
отношению «гемоглобин/количество
эритроцитов». Цветной показатель крови
в старых анализах. ЦП=MCH*0.03MCHC
— средняя концентрация гемоглобина в
эритроцитарной массе, а не в цельной
крови (норма 300—380 г/л, отражает степень
насыщения эритроцита гемоглобином.
Снижение MCHC наблюдается при заболеваниях
с нарушением синтеза гемоглобина. Тем
не менее, это наиболее стабильный
гематологический показатель. Любая
неточность, связанная с определением
гемоглобина, гематокрита, MCV, приводит
к увеличению MCHC, поэтому этот параметр
используется как индикатор ошибки
прибора или ошибки, допущенной при
подготовке пробы к исследованию.
Соседние файлы в предмете Лабораторная диагностика
- #
- #
- #
- #
- #
- #
- #
Источник
Анемия (малокровие) — состояние, характеризующееся уменьшением содержания гемоглобина в единице объема крови, чаще при одновременном уменьшении количества эритроцитов. Как анемию квалифицируют состояния, при которых концентрация гемоглобина составляет для мужчин — ниже 130 г/л, для женщин — ниже 120 г/л, беременных — ниже ПО г/л.
Классификация анемий (В. Я. Шустов, 1988)
1. Анемии при кровопотерях (постгеморрагические):
- 1.1. Острая.
- 1.2. Хроническая.
2. Анемии при нарушении кровообразования:
- 2.1. Железо-дефицитные: 2.1.1. Нутритивная (у детей). 2.1.2. Ювенильный хлороз. 2.1.3. Анемии беременных и кормящих. 2.1.4. Агастраль-ная, анэнтеральная.
- 2.2. Железонасыщенные (сидероахрести-ческие). 2.2.1. Наследственные. 2.2.2. Приобретенные.
- 2.3. B12-(фолиево)-дефицитные (мегалобдастные): 2.3.1. Анемия Ад-дисона — Бирмера. 2.3.2. Раковая. 2.3.3. Агастральная. 2.3.4. Анэнтеральная. 2.3.5. Глистная. 2.3.6. При инфекциях. 2.3.7. При энтеропатиях беременных.
- 2.4. Гипопластические (апластические): 2.4.1. Наследственные (типа Фанкони, Даймонда—Блекфена). 2.4.2. Приобретенные (типа Эрлиха, от воздействия химических факторов, радиации, медикаментов, при иммунных нарушениях).
- 2.5. Метапластическая: 2.5.1. При гемобластозах. 2.5.2. При метастазах рака. 2.5.3. При нарушении кроветворного микроокружения.
3. Анемии при повышенном кроворазрушении (гемолитические):
- 3.1. Эритроцитопатии: 3.1.1. Наследственный микросфероцитоз. 3.1.2. Ночная пароксизмальная гемоглобинурия (болезнь Маркиафавы — Микели).
- 3.2. Ферментопатии: 3.2.1. Острая и хроническая гемолитические анемии при дефиците глюкозо-6-фосфатдегидрогеназы, фавизм. 3.2.2. Острые гемолитические анемии при дефиците ферментов гликолиза, обмена глютатиона, нуклеотидов.
- 3.3. Гемоглобинопатии: 3.3.1. Серповидноклеточная анемия. 3.3.2. Гемоглобинозы С, D и др. 3.3.3. Анемии при нестабильных гемоглобинах — талассемии.
- 3.4. Анемии при воздействии антител, гемолизинов, химических веществ и других факторов: 3.4.1. Анемии при действии прямых гемолизинов (отравления гемолитическими ядами, солями тяжелых металлов, разрушение паразитами и пр.). 3.4.2. Анемии аутоиммунные, изоиммунные. 3.4.3. Гемолитическая болезнь плода и новорожденного.
Анемия может быть как самостоятельным заболеванием, так и проявлением или осложнением других болезней (синдромов). Причины возникновения и механизмы развития их различны. Классификация анемий во многом условна и относительна. Так, например, хроническая постгеморрагическая анемия, по существу, является железодефицитной.
Анемии при кровопотерях обусловлены потерей значительного количества крови в результате либо внешних травм с повреждением кровеносных сосудов, либо кровотечения из внутренних органов (желудочно-кишечные, маточные, легочные, почечные, при геморрагических диатезах). Вследствие уменьшения количества эритроцитов возникает гипоксия. Больные испытывают резкую слабость, шум в ушах, головокружение, одышку, потемнение в глазах, сердцебиение, сухость во рту, рвоту. Характерны выраженная бледность, холодный липкий пот, снижение артериального давления. Переход в вертикальное положение сопровождается потерей сознания. Если быстро не восполнить кровопотерю, наступает коллапс, снижение диуреза, развивается почечная недостаточность. Хроническая постгеморрагическая анемия идентична железодефицитной анемии. Анемии при нарушенном кровообразовании обусловлены недостатком ряда факторов кроветворения или нарушения их утилизации костным мозгом.
АНЕМИЯ ЖЕЛЕЗОДЕФИЦИТНАЯ
Анемия железодефицитная — наиболее распространенный вид анемии (более 80% всех форм), обусловлена дефицитом железа в сыворотке крови, костном мозге и депо, что приводит к трофическим расстройствам в тканях.
Этиология. Основной причиной железодефицитных анемий являются хронические потери крови, маточные (меноррагии, фибромиомы), желудочно-кишечные кровотечения (эрозии при грыже пищеводного отверстия диафрагмы, эрозивный гастрит, дуоденит, гастродуоденальные язвы, особенно постбульбарные, опухоли, трещины заднего прохода, геморрой, ангиомы и др.), легочный сидероз (пропотевание крови в альвеолы), глистная инвазия. Кроме того, имеет значение недостаточный исходный уровень железа, который проявляется в период полового созревания; нарушение всасывания и поступления железа с пищей (обширные резекции желудка и тонкой кишки, хронические энтериты, малое количество железа в рационе питания, повышенная секреция эстрогенов). Чаще всего железодефицит ные анемии развиваются при сочетании нескольких неблагоприятных факторов.
Клинические симптомы железодефицитной анемии
1. Общая слабость, снижение работоспособности, головокружение, шум в ушах, одышка, сердцебиения, снижение аппетита, затруднение при глотании, извра щение вкуса — пристрастие к мелу, извести, земле, углю, льду, зубному порошку, нарушение менструаций.
2. Бледность и сухость кожи, видимых слизистых оболочек, выпадение волос, ломкость и исчерченность ногтей, койлонихия (ложкообразная вогнутость ногтей), трещины в углах рта
3. Желудочноки шечный тракт: глоссит, атрофия слизистой оболочки пищевода, атрофический гастрит.
4. Сердечно-сосудистая система: гипотензия, тахикардия, расширение левой границы сердца, глухость тонов, систолический шум на верхушке, снижение зубцов Т и интервала S — Т на ЭКГ.
Лабораторные данные.
- 1. OAK: снижение количества эритроцитов, гемоглобина, цветного показателя, гипохромия эритроцитов, анизоцитоз, пойкилоцитоз
- 2. Миелограмма: увеличение полихроматофильных нормобластов, снижение количества сидеробластов — эритрокариоцитов, содержащих гранулы железа.
- 3. Уровень железа в сыворотке крови: снижен.
- 4. Запасы железа в организме: снижены (определяются с помощью десферало-вого теста — вводят внутримышечно 500 мг десферала, после чего в норме за сутки выделяется с мочой 0,6—1,3 мг железа, при железодефицитной анемии — значительно меньше).
Программа обследования. 1. ОА крови, мочи, кала, кал на скрытую кровь. 2. Анализ крови на ретикулоциты, тромбоциты. 3. Определение содержания в крови железа. 4. Десфераловый тест. 5. ФГДС. 6. Колоноскопия (при невозможности — ирриго-скопия). 7. Рентгенологическое исследование легких. 8. Консультация гинеколога.
АНЕМИЯ ЖЕЛЕЗОНАСЫЩЕННАЯ (СИДЕРОАХРЕСТИЧЕСКАЯ)
Анемия железонасыщенная (сидероахрестическая) — анемия, при которой эритроциты содержат мало железа (гипохромны) не вследствие дефицита его в организме, а потому что оно не используется костным мозгом для синтеза гемоглобина. Заболевание сцеплено с Х-хромосомой, чаще болеют мужчины; наследуется по рецессивному типу.
Клинические симптомы.
- 1. Слабость, головокружение, сердцебиение, одышка, дистрофия миокарда.
- 2. Сидеропенические трофические нарушения отсутствуют.
- 3. При прогрессировании заболевания и гемосидерозе органов увеличиваются печень, селезенка, поражаются миокард, поджелудочная железа (сахарный диабет), половые железы (гипофункция).
Лабораторные данные аналогичны таковым при железо-дефицитной анемии, но содержание железа в сыворотке крови повышено, в миелограмме увеличено количество сидеробластов.
Программа обследования аналогична таковой при железо-дефицитной анемии.
АНЕМИЯ МЕГАЛОБЛАСТНАЯ (В12-ДЕФИЦИТНАЯ)
Анемия мегалобластная (В12-дефицитная) — анемия, обусловленная дефицитом витамина Bi2 и характеризующаяся развитием мегалобластного эритропоэза.
Этиология и патогенез. Недостаток витамина В12 и фолиевой кислоты приводит к нарушению нормальной дифференцировки клеток — предшественников эритропоэза в зрелые эритроциты. Причины развития В,2-дефицитной анемии различны. В одних случаях она носит наследственный характер, обусловлена атрофией слизистой оболочки желудка и нарушением усвоения витамина В12 (болезнь Аддисона — Бирмера); в других — конкурентным расходом витамина В12 при инвазии широким ленте-цом; в третьих — нарушением всасывания витамина Bi2 в кишечнике при целиакии, болезни Крона, в результате резекции значительной части тонкой кишки. Дефицит в организме витамина В12 приводит к развитию мегалобластной, гиперхромной, макроцитарной анемии, тромбоцитопении, нейтропении и поражению нервной системы типа фуникулярного миелоза.
Клинические симптомы.
- 1. Жалобы на слабость, снижение работоспособности, головокружение, одышку, сердцебиения, жжение и боли в языке, парестезии, боли в ногах, пошатывание при ходьбе.
- 2. Бледно-желтушная окраска кожи, красный, «лакированный» язык с атрофированными сосочками, небольшое увеличение печени и селезенки, расширение левой границы сердца, тахикардия, глухость тонов, негромкий систолический шум на верхушке.
- 3. Фуникулярный миелоз: нарушение чувствительности, атрофии мышц, полиневрит, в самых тяжелых случаях — арефлексия, стойкие параличи нижних конечностей.
Лабораторные данные.
- 1. OAK: снижение количества эритроцитов, гемоглобина, повышение цветного показателя; макроцитоз; пойкилоцитоз; наличие в эритроцитах остатков ядра (телец Жолли, Кебота); ретикулоцитопения; лейкопения; нейтропения; сдвиг формулы крови вправо (появление гиперсегмен-тированных нейтрофилов); тромбоцитопения; увеличение СОЭ.
- 2. Миелограмма: миелобласты в большом количестве; полисегментарность ядер нейтрофилов.
- 3. БАК: повышение содержания билирубина за счет неконъюгированной фракции.
Инструментальные исследования. ФГДС и рентгеноскопия желудка: атрофический гастрит. Исследование секреторной функции желудка: ахлоргидрия.
Программа обследования. 1. ОА крови, мочи, кала. 2. Анализ крови на ретикулоциты, тромбоциты. 3. Стернальная пункция, исследование миелограммы. 4. БАК: билирубин, общий белок, белковые фракции, трансаминазы. 5. ФГДС. 6. Рентгеноскопия желудка. 7. Колоноскопия. 8. Консультация невропатолога. 9. Исследование секреторной функции желудка.
АНЕМИЯ ГЕМОЛИТИЧЕСКАЯ
Анемия гемолитическая — анемия вследствие разрушения эритроцитов. Наследственный микросфероцитоз (болезнь Минковского—Шоффара) — гемолитическая анемия, возникающая в связи с генетическим дефектом мембраны эритроцитов, что обусловливает их микросфероцитарную форму и гемолиз.
Клинические симптомы.
- 1. Жалобы на общую слабость, головокружение, одышку, сердцебиения, желтушность кожи, боли в левом подреберье, периодически потемнение мочи.
- 2. Желтуха различной интенсивности, башенный череп, микрофтальмия, высокое «готическое» небо, синдактилия, полидактилия, трофические язвы на голенях.
- 3. Гепатоспленомегалия.
- 4. Дистрофия миокарда.
- 5. Гемолитический криз: интенсивные боли в области печени, селезенки, озноб, повышение температуры тела до 39—40°, рвота, усиление желтухи и анемии, увеличение размеров селезенки.
Лабораторные данные.
- 1. OAK: признаки анемии, микросфероцитоз, ретикулоцитоз.
- 2. Снижение осмотической стойкости эритроцитов.
- 3. Миелограмма: преобладание эритро- и нормо-бластоЕ (раздражение красного костного ростка).
- 4. ОА мочи: уробилинурии.
- 5. Анализ кала: плейохромия (много стерко-билина).
- 6. БАК: гипербилирубинемия с преобладанием не-конъюгированной фракции.
Инструментальные исследования. Ультразвуковое сканирование печени, желчного пузыря, селезенки — ге-патоспленомегалия, камни в желчном пузыре, диффузный характер изменения печени.
Программа обследования. 1. ОА крови, мочи, кала. 2. Анализ крови на ретикулоциты, тромбоциты. 3. Анализ мочи на уробилин и билирубин. 4. Исследование осмотической стойкости эритроцитов. 5. БАК: билирубин, общий белок и белковые фракции, трансаминазы, мочевина, креатинин. 6. ФГДС. 7. Ультразвуковое исследование печени, поджелудочной железы, желчного пузыря.
ГЕМОГЛОБИНУРИЯ ПАРОКСИЗМАЛЬНАЯ НОЧНАЯ
Гемоглобинурия пароксизмальная ночная (болезнь Маркиафавы — Микели) — приобретенная гемолитическая анемия, обусловленная появлением дефектного клона комплементчувствительных эритроцитов.
Клинические симптомы.
- 1. Жалобы на слабость, головокружение, сердцебиения, одышку, в период криза — боли в пояснице, озноб, повышение температуры тела, черный цвет мочи.
- 2. Бледность кожи с желтоватым оттенком, дистрофия миокарда, увеличение печени и селезенки, ночью возможны гемолитические кризы с выделением мочи черного цвета.
Лабораторные данные.
- 1. OAK: признаки анемии нормо-хромной, затем гипохромной.
- 2. Содержание железа в сыворотке крови и гаптоглобина снижено, свободного гемоглобина и комплемента — повышено.
- 3. Появление в моче гемоглобина и особенно гемосидерина.
- 4. БАК: гипербилирубинемия преимущественно за счет неконъюгированной фракции.
- 5. Миелограмма: увеличение количества эритро- и нормобластов.
Программа обследования. 1. ОА крови, мочи, кала. 2. Определение содержания в крови свободного гемоглобина, комплемента, железа, гаптоглобина, билирубина. 3. Определение в моче гемоглобина и гемосидерина. 4. Кислотный тест Хэма: в подкисленной среде в присутствии комплемента свежей сыворотки эритроциты больного лизируются быстро (больше 5 %). 5. Сахарозный тест: в присутствии сахарозы и комплемента наблюдается ускоренный лизис эритроцитов больного (больше 4 %).
АНЕМИЯ ГЕМОЛИТИЧЕСКАЯ ПРИОБРЕТЕННАЯ ИММУННАЯ
Анемия гемолитическая приобретенная иммунная— анемия, обусловленная появлением антител против антигенов эритроцитов (аутоиммунные) или против гаптена, сорбировавшегося на эритроцитах (гетероиммунные).
Клинические симптомы.
- 1. Слабость, головокружения, сердцебиения, одышка при ходьбе.
- 2. Желтушность кожи и склер, увеличение печени, селезенки, темный цвет мочи, кала.
- 3. Синдром дистрофии миокарда.
Лабораторные данные:
- 1. OAK: признаки анемии, ретикулоцитоз, нейтрофильный лейкоцитоз.
- 2. ОА мочи: уробилинурия. 3. Анализ кала: плейохромия, увеличение содержания стеркобилина.
- 4. БАК: повышение уровня билирубина за счет неконъюгированной фракции.
- 5. Положительная реакция Кумбса (выявляет антитела к эритроцитам).
- 6. Миелограмма: расширение эритроцитарного ростка.
Программа обследования аналогична таковой при наследственном микросфероцитозе, кроме того, необходимо ставить реакцию Кумбса.
АНЕМИЯ АПЛАСТИЧЕСКАЯ (ГИПОПЛАСТИЧЕСКАЯ)
Анемия апластическая (гипопластическая)— анемия, в основе которой лежит угнетение продукции клеток костного мозга, чаще всех трех клеточных линий (эритроците-, лейкоцито- и тромбоцитопоэза). Может возникать при органическом поражении непосредственно костного мозга в случаях метаплазии, воздействия ионизирующей радиации, интоксикации (бензол, цитостатические и другие лекарственные препараты), хронической инфекции, метастазов злокачественных опухолей. При этом ослабляется темп пролиферации и наступает торможение дифференцировки клеточных элементов.
Клинические симптомы.
- 1. Общая слабость, головокружения, сердцебиения, одышка, кровотечения различной локализации, геморрагические кожные проявления, дистрофия миокарда.
- 2. Частое присоединение инфекционно-воспалительных и гнойно-некротических процессов различной локализации, пневмоний.
Лабораторные данные.
- 1. OAK: признаки анемии, лейкопения, тромбоцитопения, ретикулоцитопения (панцитопения), увеличение СОЭ.
- 2. Миелограмма: резкое уменьшение количества клеток всех трех ростков кроветворения (опустошение костного мозга, малая его клеточность).
- 3. Трепанобиопсия: жировой костный мозг, малоклеточные очаги кроветворения.
Программа обследования. 1. OAK, анализ на ретикулоциты, тромбоциты. 2. Стернальная пункция с исследованием миелограммы. 3. Трепанобиопсия. 4. ФГДС, колоноскопия, ультразвуковое исследование печени, поджелудочной железы, почек (для исключения злокачественного новообразования).
Примеры формулировки диагноза
- 1. Язвенная болезнь двенадцатиперстной кишки: активная постбульбарная язва, осложненная массивным кровотечением. Острая постгеморрагическая анемия.
- 2. Грыжа пищеводного отверстия диафрагмы. Эрозивно-язвенный рефлюкс-эзофагит. Хроническая постгеморрагическая анемия.
- 3. В12-дефицитная мегалобластная анемия (болезнь Адди-сона — Бирмера) Хронический фундальный гастрит с секреторной недостаточностью.
- 4.Инвазия широким лентецом. Ботриоцефальная В12-дефицитная мегалобластная анемия.
- 5.Наследственная микросфероцитарыая анемия (болезнь Минковского — Шоффара).
- 6.Приобретенная гипопластическая анемия (панцитопения).
Диагностический справочник терапевта. Чиркин А. А., Окороков А.Н., 1991 г.
Источник
