Разрушение эритроцитов с выходом гемоглобина в плазму называется


Разрушение эритроцитов (гемолиз) — естественный или спровоцированный определенной патологией необратимый процесс, в результате которого происходит разрушение ККТ и выход гемоглобина в плазму. Кровь становится прозрачной, а красный цвет приобретает как растворимый краситель в дистиллированной воде, что в медицине носит название «лаковая кровь».
Продолжительность жизни эритроцитов в здоровом организме составляет 3–3,5 месяца. По истечении этого срока начинается естественный процесс гибели ККТ, что для организма проходит без негативных последствий — такие операции происходят практически каждую секунду. Следует отметить, что продолжительность жизни у эритроцитов больше, чем у других компонентов крови. Например, продолжительность жизненного цикла тромбоцитов составляет около 10 суток.
Процесс разрушения эритроцитов происходит под действием вещества, которое называется гемолизин. Если выработка этого компонента обусловлена определенными патологическими процессами, будет присутствовать характерная симптоматика. В таких случаях нужно незамедлительно обращаться за медицинской помощью.
Место разрушения эритроцитов не имеет конкретной локализации. Процесс может быть внутрисосудистым и внутриклеточным. При внутриклеточном типе разрушение эритроцитов происходит в клетках макрофагов кроветворных органов. Если патогенез обусловлен патологическим процессом, сильно увеличатся селезенка и печень.
При внутрисосудистом типе разрушаются эритроциты во время циркуляции крови. Такой процесс может быть обусловлен определенными заболеваниями, в том числе и врожденного характера.
Показатели гемолиза могут быть ошибочными, если во время анализа и работы с жидкостью были допущены ошибки. Это возможно при таких провокаторах:
- была нарушена техника забора материала;
- несоблюдение правил хранения крови.
При показателях, которые существенно отличаются от нормы, могут назначать повторное проведение теста.
Механизм разрушения может быть нескольких видов:
- естественный — не обусловлен какой-то патологией, а просто результат жизненного цикла эритроцитов в крови;
- осмотический — обусловлен наличием в крови веществ, которые деструктивно влияют на оболочку ККТ;
- термический — при воздействии предельно низких температур;
- биологический — обусловлен воздействием патогенных микроорганизмов в результате вирусных или инфекционных системных заболеваний;
- механический — из-за воздействия, которое приводит к повреждению оболочки эритроцита.
Почему эритроциты разрушаются? В результате завершения жизненного цикла или под воздействием определенных этиологических факторов происходит следующее:
- ККТ растет в размере, меняется форма — из дискообразного эритроцит становится круглым;
- оболочка ККТ не способна растягиваться, что приводит к разрыву ККТ;
- содержимое эритроцита попадает в плазму крови.
Причин процесса достаточно много. Спровоцировать гемолиз неестественного типа может даже сильный стресс.
Возможные причины развития преждевременного гемолиза следующие:
- переливание несовместимой крови;
- отравление тяжелыми металлами, ядами и другими токсическими веществами;
- хронические инфекционные заболевания;
- болезни вирусной этиологии, которые длительное время не проходят или перешли в хроническую форму с частыми рецидивами;
- ДВС-синдром;
- наличие системных или аутоиммунных заболеваний;
- термические или химические ожоги;
- удар током.
В некоторых случаях процесс будет иметь идиопатическую форму, то есть установить его этиологию будет невозможно.
В легкой форме патологический гемолиз протекает практически бессимптомно, в том время как острая форма может характеризоваться следующим образом:
- тошнота и рвота — в рвотных массах могут быть примеси крови;
- слабость;
- бледность кожных покровов;
- боль в животе;
- желтушность кожи;
- судороги;
- одышка;
- систолические шумы в сердце;
- повышенное или пониженное до критических пределов артериальное давление;
- увеличение селезенки и печени;
- гематурия — в моче примеси крови;
- повышенная температура тела;
- приступы лихорадки и озноба;
- возможна анурия — отсутствие мочи.
Желтушность эпидермиса будет обусловлена тем, что в продуктах распада в результате разрушения ККТ образуются клетки билирубина.
Чтобы определить, что именно стало причиной патологического гемолиза, проводится ряд диагностических мероприятий:
- консультация гематолога и специалистов — в зависимости от характера течения клинической картины;
- общий клинический анализ и развернутый биохимический анализ крови;
- тест Кумбса — определяет наличие эритроцитарных антител к резус-фактору;
- УЗИ брюшной полости и органов малого таза;
- КТ живота и почек.
При клеточном гемолизе в анализах будет повышенное количество билирубина, стеркобилина, железа и уробилина. При внутрисосудистом типе будет присутствовать гемоглобин в моче.
Курс лечения будет полностью зависеть от первопричинного фактора. Возможно назначение препаратов из группы иммуносупрессоров, глюкокортикостероидов, антибиотиков.
Может проводиться заместительная терапия — переливание ККТ и составляющих крови. Если терапевтические мероприятия малоэффективны или вовсе не дают должного результата, выполняют операцию по удалению селезенки.
Относительно врожденных или системных заболеваний нет специфической профилактики. В качестве общих профилактических мероприятий нужно выполнять следующее:
- проводить предупреждение инфекционных или воспалительных заболеваний;
- правильно питаться;
- исключить отравление тяжелыми ядами, металлами и другими токсическими веществами;
- систематически проходить медицинский осмотр.
При плохом самочувствии необходимо обращаться к врачу, а не проводить терапевтические мероприятия на свое усмотрение.
Источник
Разрушение гемоглобина. Разновидности анемий
При разрыве эритроцитов их гемоглобин почти сразу же фагоцитируется макрофагами во многих частях тела, но особенно клетками Купфера печени и макрофагами селезенки и костного мозга. В течение нескольких следующих часов или дней макрофаги освобождают железо из гемоглобина, и оно возвращается в кровь и переносится трансферрином либо в костный мозг для формирования новых красных клеток крови, либо в печень и другие ткани для хранения в форме ферритина.
Порфириновая часть молекулы гемоглобина превращается макрофагами через ряд стадий в желчный пигмент билирубин, который выделяется в кровь и позднее удаляется из организма путем секреции печенью в желчь.
Анемия означает недостаток гемоглобина в крови, причиной может быть либо слишком малое число красных клеток крови, либо слишком малое количество гемоглобина в этих клетках. Далее представлены некоторые типы анемий и их физиологические причины.
Анемия, связанная с потерей крови. После острой кровопотери организм возмещает жидкую часть плазмы в течение 1-3 сут, но при этом концентрация красных клеток крови остается низкой. Концентрация эритроцитов обычно восстанавливается до нормы в течение 3-6 нед, если не происходит повторного кровотечения.
Часто при хронической кровопотере у человека железо из кишечника не может всасываться достаточно быстро, чтобы обеспечить адекватное возмещение теряемого с кровью гемоглобина. Формируемые в этом случае красные клетки крови гораздо мельче нормальных эритроцитов и содержат слишком мало гемоглобина, что характерно для микроцитарной гипохромной анемии; такие эритроциты показаны на рисунке.
Апластическая анемия. Аплазия костного мозга означает потерю функционирующего костного мозга. Например, у человека, подвергшегося облучению гамма-лучами при взрыве атомной бомбы, может произойти полное разрушение костного мозга с последующим развитием в течение нескольких недель летальной анемии. Тот же эффект могут вызвать избыточная рентгенотерапия, некоторые промышленные химикаты и даже лекарства, к которым у человека может быть повышенная чувствительность.
Мегалобластная анемия. На основании изложенного ранее обсуждения роли витамина B12, фолиевой кислоты и внутреннего фактора, секретируемого слизистой желудка, легко понять, что недостаток любого из этих веществ может привести к замедлению репродукции эритроцитов в костном мозге. В результате формируются слишком крупные красные клетки крови разнообразной формы, которые называют мегалобластами.
Следовательно, атрофия слизистой желудка, например при пернициозной анемии, или потеря всего желудка после хирургической тотальной гастрэктомии могут привести к мегалобластной анемии. Мегалобластная анемия часто развивается также у больных с кишечной спру, при которой плохо всасываются фолиевая кислота, витамин B12 и другие соединения витаминов группы В. Поскольку при этих состояниях эритробласты не могут пролиферировать достаточно быстро, чтобы формировать нормальное количество красных клеток крови, те эритроциты, которые формируются, по большей части увеличены в размерах, имеют неправильную форму и ломкие мембраны. Эти клетки легко рвутся, оставляя человека без необходимого количества красных клеток крови.
Гемолитическая анемия. Различные аномалии красных клеток крови, многие из которых — наследственные, делают клетки столь хрупкими, что они легко разрываются, проходя через капилляры, особенно в селезенке. Даже если количество формируемых красных клеток крови в норме или значительно ее превышает, как при некоторых гемолитических болезнях, срок жизни хрупкого эритроцита так короток, что клетки разрушаются быстрее, чем могут формироваться нормальные эритроциты; результатом этого является тяжелая анемия. Далее указаны некоторые из таких типов анемий.
При наследственном сфероцитозе красные клетки крови очень мелкие и сферические, а не двояковогнутые диски. Эти клетки не могут выдерживать сдавливания, поскольку не имеют нормальной свободной, мешкообразной клеточной мембраны, характерной для двояковогнутых дисков. При прохождении через пульпу селезенки и некоторые другие сосудистые ложа они легко ломаются даже при небольшом сдавливании.
При серповидно-клеточной анемии, которой болеют 0,3-1,0% коренных жителей Западной Африки, красные клетки крови содержат аномальный гемоглобин — гемоглобин S с поврежденными цепочками в его молекуле. Под действием низких концентраций кислорода такой гемоглобин осаждается в виде длинных кристаллов внутри эритроцита. Эти кристаллы удлиняют клетку и придают ей вид серпа, а не двояковогнутого диска.
Кроме того, осажденный гемоглобин повреждает клеточную мембрану, в результате клетка становится очень хрупкой, что сопровождается тяжелой анемией. Такие больные часто переживают порочный круг событий, называемый кризисом серповидно-клеточной болезни, при котором низкое напряжение кислорода в тканях вызывает образование серповидных форм эритроцитов, что ведет к разрушению красных клеток крови, а значит — к дальнейшему снижению напряжения кислорода, усилению образования серповидных форм и разрушению красных клеток крови. Сразу после начала процесс быстро прогрессирует, приводя в течение нескольких часов к резкому снижению числа красных клеток крови и часто — к смерти.
При гемолитической болезни новорожденных (эритробластозе) антитела от резус-отрицательной (Rh-) матери атакуют резус-положительные (Rh+) эритроциты плода. В результате резус-положительные клетки становятся ломкими, что ведет к их быстрому разрушению, способствуя развитию у новорожденного тяжелой анемии. Чрезвычайно быстрое формирование новых эритроцитов для возмещения разрушенных при гемолитической болезни новорожденных ведет к выделению в кровь из костного мозга большого количества молодых бластных форм красных клеток крови.
– Также рекомендуем “Влияние анемии на кровообращение. Полицитемия – эритремия”
Оглавление темы “Эритропоэз. Белые клетки крови”:
1. Влияние эритропоэтина на эритрогенез. Витамин В12 и фолиевая кислота в эритропоэзе
2. Пернициозная анемия. Образование гемоглобина
3. Связывание гемоглобина с кислородом. Обмен железа
4. Всасывание железа в кишечнике. Длительность жизни эритроцитов
5. Разрушение гемоглобина. Разновидности анемий
6. Влияние анемии на кровообращение. Полицитемия – эритремия
7. Влияние полицитемии на кровообращение. Лейкоциты – белые клетки крови
8. Типы белых клеток крови. Происхождение белых клеток крови
9. Длительность жизни белых клеток крови. Нейтрофилы и макрофаги
10. Фагоцитоз. Механизмы и значение фагоцитоза
Источник
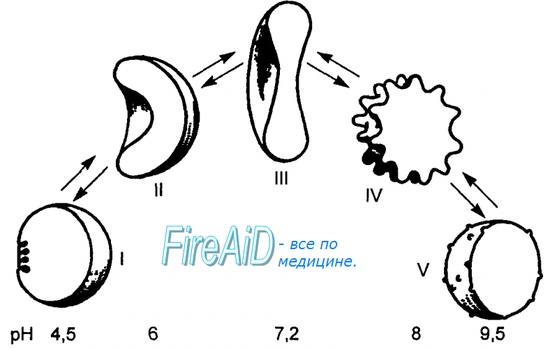
Оглавление темы “Функции клеток крови. Эритроциты. Нейтрофилы. Базофилы.”: Старение эритроцитов. Разрушение эритроцитов. Длительность жизни эритроцита. Эхиноцит. Эхиноциты.Эритроциты у человека функционируют в крови максимум 120 дней, в среднем 60—90 дней. Старение эритроцитов связано с уменьшением образования в эритроците количества АТФ в ходе метаболизма глюкозы в этой клетке крови. Уменьшенное образование АТФ, ее дефицит нарушает в эритроците процессы, обеспечиваемые ее энергией, — восстановление формы эритроцитов, транспорт катионов через его мембрану и защиту компонентов эритроцитов от окисления, их мембрана теряет сиаловые кислоты. Старение эритроцитов вызывает изменения мембраны эритроцитов: из дискоцитов они превращаются в эхиноциты, т. е. эритроциты, на поверхности мембраны которых образуются многочисленные выступы, выросты (рис. 7.3). Причиной формирования эхиноцитов помимо уменьшения воспроизводства молекул АТФ в эритроците при старении клетки является усиленное образование лизолецитина в плазме крови, повышенное содержание в ней жирных кислот. Под влиянием перечисленных факторов изменяется соотношение поверхности внешнего и внутреннего слоев мембраны эритроцита за счет увеличения поверхности внешнего слоя, что и приводит к появлению выростов на мембране.
По степени выраженности изменений мембраны и формы эритроцитов различают эхиноциты I, И, III классов и сфероэхиноциты I и II классов. При старении эритроцит последовательно проходит этапы превращения в эхиноцит III класса, теряет способность изменять и восстанавливать дисковидную форму, превращается в сфероэхиноцит и разрушается. Устранение дефицита глюкозы в эритроците легко возвращает эхиноциты I—II классов к форме дискоцита. Эхиноциты начинают появляться, например, в консервированной крови, сохраняемой в течение нескольких недель при 4°С, или в течение 24 ч, но при температуре 37 °С. Это связано с уменьшением образования АТФ внутри клетки, с появлением в плазме крови лизолецитина, образующегося под влиянием лецитин-холестерол-ацетилтранс-ферразы, ускоряющих старение клетки. Отмывание эхиноцитов в свежей плазме от содержащегося в ней лизолецитина или активация в них гликолиза, восстанавливающей уровень АТФ в клетке, уже через несколько минут возвращает им форму дискоцитов. Стареющие эритроциты становятся менее эластичными, вследствие чего разрушаются внутри сосудов (внутрисосудистый гемолиз) или же становятся добычей захватывающих и разрушающих их макрофагов в селезенке, купферовских клетках печени и в костном мозге (внесосудистый или внутриклеточный гемолиз). Внутриклеточным гемолизом в сутки разрушается 80—90 % старых эритроцитов, содержащих 6—7 г гемоглобина, из которых освобождается в макрофагах до 30 мг железа. После отщепления от гемоглобина гем превращается в желчный пигмент билирубин, который поступает с желчью в кишечник и под влиянием микрофлоры кишечника последовательно превращается в уробилиноген, а затем в стеркобилиноген. Оба соединения выводятся из организма с калом и мочой, под влиянием света и воздуха превращаясь в стеркобилин и уробилин. При метаболизме 1 г гемоглобина образуется 33 мг билирубина. Внутрисосудистым гемолизом разрушается 10—20 % эритроцитов. При этом гемоглобин поступает в плазму, образует с плазменным гликопротеином гаптоглобином комплекс гемоглобин—гаптоглобин. В течение 10 мин 50 % комплекса поглощается из плазмы паренхиматозными клетками печени, что предупреждает поступление свободного гемоглобина в почки и тромбирование им их нефронов. У здорового человека в плазме содержится около 1 г/л плазмы гаптоглобина, что оставляет несвязанным с ним в плазме крови не более 3—10 мг гемоглобина. Молекулы гема, высвобождающиеся из связи с глобином при внутрисосудистом гемолизе, связываются белком плазмы — гемопексином, транспортируются им в печень и также поглощаются паренхиматозными клетками печени, где подвергаются ферментному разрушению до билирубина. – Также рекомендуем “Железо. Железо в норме. Роль ионов железа в эритропоэзе. Трансферрин. Потребность организма в железе. Дефицит железа. ОЖСС.” |
Источник
© Автор: З. Нелли Владимировна, врач лабораторной диагностики НИИ трансфузиологии и медицинских биотехнологий, специально для СосудИнфо.ру (об авторах)
Термин «гемолиз» относится к числу часто употребляемых в любой области медицинской деятельности. Многие знают его назначение, другие догадываются, что с кровью произошло что-то необратимое, коль многозначительно произносится это слово, для третьих это понятие вообще ничего не значит, если человек здоров и медициной не интересуется в принципе.
Гемолиз в крови происходит постоянно, он завершает жизненный цикл красных кровяных телец, которые живут 4 месяца, разрушаются в плановом порядке и «умирают» – событие это для здорового организма остается незамеченным. Другое дело, если эритроциты прекращают свое существование в качестве полноценного переносчика кислорода по другим причинам, коими могут стать различные яды, разрушающие оболочки эритроцитов, лекарственные средства, инфекции, антитела.
Где происходит гемолиз?
Разрушаться эритроциты могут в разных местах. Различая этот распад по локализации, можно выделить следующие виды гемолиза:
- Иной раз на красные кровяные тельца влияет окружающая их среда – циркулирующая кровь (внутрисосудистый гемолиз)
- В других случаях разрушение происходит в клетках органов, участвующих в кроветворении или накапливающих форменные элементы крови – костный мозг, селезенка, печень (внутриклеточный гемолиз).
Правда, растворение сгустка и окрашивание плазмы в красный цвет происходит и в пробирке (in vitro). Чаще всего гемолиз в анализе крови случается:
- По причине нарушения техники забора материала (мокрая пробирка, например) или несоблюдения правил хранения проб крови. Как правило, в таких случаях гемолиз происходит в сыворотке, в момент или после образования сгустка;
- Провоцируется умышленно для проведения лабораторных исследований, требующих предварительного гемолиза крови, а точнее, лизиса эритроцитов с целью получения отдельной популяции других клеток.
Рассуждая о видах гемолиза в организме и вне его, думаем, нелишним будет напомнить читателю об отличии плазмы от сыворотки. В плазме присутствует растворенный в ней белок – фибриноген, который впоследствии полимеризуется в фибрин, составляющий основу сгустка, опустившегося на дно пробирки и превращающий плазму в сыворотку. При гемолизе крови это имеет принципиальное значение, поскольку в нормальном физиологическом состоянии кровь в сосудистом русле не сворачивается. Тяжелое состояние, возникающее в результате воздействия крайне неблагоприятных факторов – внутрисосудистый гемолиз или диссеминированное внутрисосудистое свертывание (ДВС) относится к острым патологическим процессам, требующим немало усилий для спасения жизни человека. Но и тогда мы будем говорить о плазме, а не о сыворотке, ибо сыворотка в полноценном виде наблюдается только вне живого организма, после образования качественного кровяного сгустка, в основном, состоящего из нитей фибрина.
Биохимические анализы крови, взятые с антикоагулянтом и изучаемые в плазме, или отобранные без применения противосвертывающих растворов в сухую пробирку и исследуемые в сыворотке, не могут идти в работу. Гемолиз эритроцитов в пробе является противопоказанием к проведению исследования, ибо результаты будут искажены.
Гемолиз как естественный процесс
Как указывалось выше, гемолиз в какой-то мере постоянно происходит в организме, ведь старые отслужившие эритроциты умирают, а их место занимают новые – молодые и трудоспособные. Естественный или физиологический гемолиз, перманентно протекающий в здоровом организме, представляет собой естественную гибель старых красных кровяных телец и происходит данный процесс в печени, селезенке и красном костном мозге.
Другое дело, когда эритроцитам еще жить и жить, а какие-то обстоятельства приводят их к преждевременной гибели – это патологический гемолиз.
Очень неблагоприятные факторы, воздействуя на дискоциты (коими являются нормальные эритроциты), увеличивают их до сферической формы, нанося непоправимый вред оболочке. Клеточная мембрана, не имея от природы особых способностей к растяжению, в конечном итоге разрывается, а содержимое эритроцита (гемоглобин) беспрепятственно выходит в плазму.
В результате выхода красного кровяного пигмента в плазму, она окрашивается в неестественный цвет. Лаковая кровь (блестящая красная сыворотка) – главный признак гемолиза, который можно созерцать собственными глазами.
Как он проявляется?
Не дает особых проявлений и хронический гемолиз, сопровождающий некоторые болезни и существующий, как один из симптомов (серповидноклеточная анемия, лейкозы) – это вялотекущий процесс, где все терапевтические мероприятия направлены на основное заболевание.
Безусловно, каких-то признаков естественного гемолиза, как бы мы не старались, мы не увидим. Подобно другим физиологическим процессам, он запрограммирован природой и протекает незаметно.
Разрушающиеся эритроциты неправильной формы при серповидноклеточной анемии
Неотложных и интенсивных мероприятий требует острый гемолиз, главными причинами которого являются:
- Переливание несовместимой по эритроцитарным системам крови (АВ0, резус), если пробы на совместимость не проводились или были проведены с нарушением методических рекомендаций;
- Острая гемолитическая анемия, вызванная гемолитическими ядами или имеющая аутоиммунный характер;
различные нарушения, сопровождающиеся хроническим гемолизом
К состоянию острого гемолиза можно отнести и изоиммунную гемолитическую анемию при ГБН (гемолитическая болезнь новорожденных), с которой ребенок уже появляется на свет, а его дыхание лишь усугубляет ситуацию.
При развитии острог гемолиза жалобы больного будут присутствовать лишь при условии, что он находится в сознании и может сообщить о своих ощущениях:
- Резко сдавливает грудь;
- Во всем теле появляется жар;
- Болит в груди, животе, но особенно – в поясничной области (боль в пояснице – типичный симптом гемолиза).
К объективным признакам относят:
- Падение артериального давления;
- Ярко выраженный внутрисосудистый гемолиз (лабораторные исследования);
- Гиперемия лица, которая вскоре сменяется бледностью, а затем и цианозом;
- Беспокойство;
- Непроизвольное мочеиспускание и дефекация указывает на высокую степень тяжести состояния.
Признаки острого гемолиза у пациентов, проходящих курс лучевой и гормонотерапии или находящихся в состояния наркоза, стерты и не проявляются так ярко, поэтому могут быть пропущены.
Кроме этого, гемотрансфузионные осложнения имеют такую особенность: через пару часов острота процесса затихает, АД повышается, боли особо не беспокоят (остаются ноющие в пояснице), поэтому создается впечатление, что «пронесло». К сожалению, это не так. Спустя какое-то время все возвращается на круги своя, но только с новой силой:
- Повышается температура тела;
- Нарастает желтуха (склеры, кожа);
- Беспокоит сильная головная боль;
- Доминирующим признаком становится расстройство функциональных способностей почек: резкое уменьшение количества выделяемой мочи, в которой появляется много свободного белка и гемоглобин, прекращение выделения мочи. Результатом неэффективности лечения (или его отсутствия) на этой стадии является развитие анурии, уремии и гибель больного.
В состоянии острого гемолиза при проведении лечения больному постоянно берут анализы крови и мочи, которые несут нужную для врача информацию об изменениях в лучшую или худшую сторону. Со стороны крови наблюдается:
- Нарастающая анемия (эритроциты разрушаются, гемоглобин выходит в плазму);
- Тромбоцитопения;
- Высокий билирубин, как продукт распада эритроцитов (гипербилирубинемия);
- Нарушения в системе свертывания, что покажет коагулограмма.
Что касается мочи (если она есть), то даже по цвету уже можно увидеть признаки гемолиза (цвет красный, а иногда и черный), при биохимическом исследовании – гемоглобин, белок, калий.
Лечение
Лечение острого гемолиза (гемолитического криза, шока) всегда требует незамедлительных мероприятий, которые, однако, зависят от причины его развития и степени тяжести состояния больного.
Пациенту назначается кровезамещающие растворы, заменное переливание крови (у новорожденных с ГБН), плазмаферез, вводятся гормоны, проводится процедура гемодиализа. Ввиду того, что ни при каких обстоятельствах ни сам больной, ни его родственники в домашних условиях с подобным состоянием не справятся, расписывать все схемы лечения нет особого смысла. К тому же принятие определенной тактики лечения осуществляется на месте, по ходу проведения всех мероприятий, опираясь на постоянный лабораторный контроль.
Причины и виды патологического гемолиза
Виды гемолиза в зависимости от причин его развития многообразны, как и сами причины:
- Иммунный. Переливание несовместимой по основным системам (АВ0 и резус) крови, или продукция иммунных антител в результате иммунологических нарушений приводит к формированию иммунного гемолиза, который и наблюдается при аутоиммунных заболеваниях и гемолитической анемии различного происхождения и детально рассматривается в соответствующих разделах нашего сайта (гемолитические анемии).
Иммунный гемолиз – антитела разрушают эритроциты, опознанные как “чужеродные”
- Механический. Обширное повреждение тканей, их размозжение в результате политравм вызывает механический гемолиз внутри организма. В анализе крови этот вид наблюдается, если пробы подвергаются неосторожному обращению (их излишне трясут, травмируя форменные элементы).
- Термический. Ожоги вызывают термический гемолиз in vivo, замораживание без ограждающих растворов или нагревание выше допустимых температур вызывает такое же явление in vitro.
- Химический. Этот вид возникает при контакте с агрессивными в отношении красных клеток крови химическими веществами, которые в организм могут попасть через дыхательные пути, пищеварительный тракт или посредством инъекции (подкожной, внутримышечной, внутривенной и т. д.). В анализе крови пробы можно испортить, добавив к ним кислоту, щелочь или другое вещество, не имеющее ничего общего с нашей внутренней средой.
- Электрический. Поражение электротоком является причиной электрического гемолиза, в пробирке его можно получить, поместив пробу в электрическое поле (анод – кислотный гемолиз, катод – щелочной).
- Биологический гемолиз развивается в результате влияния ядов животного и растительного происхождения (змеи, грибы, простейшие). Жизненные ситуации то и дело напоминают нам о существовании особых ядов, называемых гемолитическими. Взрослые люди знают, что укус некоторых змей смертельно опасен для человека именно ввиду содержащихся в яде веществ, вызывающих гемолиз. По этой же причине врачи предостерегают даже от простого контакта с бледной поганкой в сезон тихой охоты (ее нельзя брать в руки или держать в одной корзине с хорошими грабами). Возможно, не всем известно, что малярийный плазмодий тем и опасен, что проникает в эритроцит и проживает в нем до полного разрушения клетки, вызывая биологический гемолиз.
- Осмотический гемолиз – итог влияния гипотонических растворов хлорида натрия на эритроциты человека. Приемлемый, практически не отличающийся по концентрации солей физиологический (0,85%) раствор или изотонический раствор хлорида натрия (0,9% NaCl), который по привычке тоже называют физиологическим, хоть это и не совсем верно, не оказывают плохого влияния на оболочки красных кровяных телец, не разрушают их и не выпускают наружу содержащийся в эритроцитах гемоглобин. Эти растворы нередко применяют для увеличения ОЦК (объем циркулирующей крови), например, при кровопотере. Гипотонические растворы не совмещаются с кровью: 0,48% раствор дает старт началу гемолиза, а 0,32% вызывает полное разрушение красных клеток крови.
Изучая свойства красных кровяных телец при диагностике некоторых болезней, иной раз требуется такой анализ крови, как осмотическая резистентность эритроцитов (ОРЭ), которую мы рассмотрим отдельно, хотя она имеет непосредственное отношение к осмотическому гемолизу.
Осмотическая резистентность эритроцитов
Осмотическая резистентность красных клеток крови определяет устойчивость их оболочек при помещении в гипотонический раствор.
ОСЭ бывает:
- Минимальной – о ней говорят, когда менее устойчивые клетки начинают разрушаться в 0,46 – 0,48% растворе хлорида натрия;
- Максимальной – все кровяные тельца распадаются при концентрации NaCl 0,32 – 0,34%.
Осмотическая резистентность эритроцитов находится в прямой зависимости от того, какую форму имеют клетки и в какой степени зрелости они пребывают. Характеристикой формы эритроцитов, играющей роль в их устойчивости, считается индекс сферичности (соотношение толщины к диаметру), который в норме равен 0,27 – 0,28 (очевидно, что разбежка небольшая).
Шаровидная форма свойственна очень зрелым эритроцитам, находящимся на грани завершения жизненного цикла, стойкость мембран таких клеток очень низкая. При гемолитической анемии появление шаровидных (сфероидных) форм свидетельствует о скорой гибели этих кровяных телец, данная патология сокращает их продолжительность жизни в 10 раз, они не могут выполнять свои функции более двух недель, поэтому, просуществовав в крови 12 – 14 дней, погибают. Таким образом, с появлением шаровидных форм при гемолитической анемии повышается и индекс сферичности, который становится признаком преждевременной смерти эритроцитов.
Наибольшей стойкостью к гипотонии наделены молодые, только покинувшие костный мозг, клетки – ретикулоциты и их предшественники. Обладая уплощенной дисковидной формой, невысоким индексом сферичности, молодые эритроциты хорошо переносят подобные условия, поэтому такой показатель, как осмотическая резистентность эритроцитов может использоваться для характеристики интенсивности эритропоэза и, соответственно, гемопоэтической активности красного костного мозга.
Один маленький вопрос
В заключение хотелось бы затронуть одну маленькую тему, которая, между тем, нередко интересует пациентов: гемолиз эритроцитов при лечении некоторыми лекарственными препаратами.
Отдельные фармацевтические средства действительно вызывают усиление разрушения красных кровяных телец. Гемолиз эритроцитов в данных случаях рассматривается как побочный эффект лекарства, который уходит при отмене препарата. К таким лекарственным средствам относятся:
- Некоторые анальгетики и антипиретики (ацетилсалициловая кислота и аспиринсодержащие, амидопирин);
- Подобные недостатки есть у отдельных мочегонных (диакарб, например) и препаратов нитрофуранового ряда (фурадонин);
- Имеют склонности преждевременно разрушать оболочки эритроцитов и многие сульфаниламиды (сульфален, сульфапиридазин);
- На мембрану красных клеток крови могут оказывать действие лекарства, снижающие сахар крови (толбутамид, хлорпропамид);
- Вызывать гемолиз эритроцитов могут препараты, направленные на лечение туберкулеза (изониазид, ПАСК) и средства против малярии (хинин, акрихин).
Особой опасности организму такое явление не несет, паниковать не стоит, однако о своих сомнениях все же следует сообщить лечащему врачу, который и решит проблему.
Видео: опыт – гемолиз эритроцитов под воздействием спирта
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник