Сетчатка глаза и гемоглобин


Описание
Болезни крови, или болезни кроветворного аппарата,
включают большую группу клинических форм, различающихся по характеру
патологического процесса (например, при агранулоцитозах наступает угнетение миелоидного
ростка кроветворения, при миелолейкозах, наоборот, гиперплазия его), быстроте
развития (острое, подострое и хроническое течение), выраженности
морфо-логических и функциональных изменений кроветворного аппарата.
Болезни крови но носят локального характера, а, будучи
генерализованными, оказывают существенное влияние па другие системы и органы, в
том числе и орган зрения. Эти изменения имеют в своей основе самые
разнообразные факторы: влияние на коагулирующие свойства крови в сторону
гипокоагуляции или гиперкоагуляции, непосредственное воздействие на сосудистую
стенку и др.
Большое количество нозологических форм болезней крови
принято делить на несколько групп с учетом механизмов развития основных
изменений кроветворного аппарата, клинической картины, изменений периферической
крови и костного мозга.
Выделяют группу анемий, основным признаком которых
является уменьшение числа эритроцитов или содержания гемоглобина (нередко того
и другого) в связи с кровопотерей, усиленным гемолизом в сосудистом русле, ослаблением
продукции красной крови при угнетении эритроидного ростка костного мозга.
Противоположностью анемий является истинная эритремия, в
основе которой лежит гиперплазия эритроидного ростка костного мозга с
увеличением в периферической крови как общего числа эритроцитов, так и числа
молодых форм.
Большую группу составляют лейкозы, в основе которых лежит
гиперплазия миелоидного (при миэлолейкозах) или лимфоидного (при лимфолейкозах)
ростка кроветворения с увеличением в большинстве случаев абсолютного числа
лейкоцитов в периферической крови и появлением незрелых форм ядерных клеток.
Угнетение гранулоцитарного ростка костного мозга ведет к развитию
агранулоцитоза. Самостоятельную группу составляют заболевания с повышенной
кровоточивостью — геморрагические диатезы.
Наиболее часто из болезней этой группы встречаются
тромбоцитопеническая пурпура (болезнь Верльгофа), возникающая вследствие
угнетения созревания тромбоцитов (тромбоцитопения), и геморрагический васкулит
(болезнь Шенлейна—Геноха), ведущий к повышенной проницаемости мелких
кровеносных сосудов. Подробное описание этих заболеваний приводится в
специальных руководствах по гематологии. Данная выше общая характеристика
сущности патологического процесса необходима для понимания основных изменений
органа зрения и механизмов их развития.
Изменения глаза при анемиях.
Характер изменений довольно полиморфный. Основным
гематологическим сдвигом является снижение эритроцитов и гемоглобина. Степень
выраженности процесса неодинакова при различных клинических формах, а также
продолжительности заболевания.
Развернутая симптоматика имеет место при тяжелых формах
анемий типа Аддисона — Бирмера (злокачественная, пернициозная), а также при
анемиях, возникающих после массивных кровопотерь (острые геморрагические).
Анемии проявляются бледной окраской кожных покровов и слизистых оболочек,
кровоизлияниями, в основе которых лежит гипоксия тканей (в том числе и
сосудистых стенок), а также нередко развивающаяся тромбоцитопения. Эти сдвиги и
предопределяют изменения органа зрения.
Чаще изменения глазного яблока, в частности глазного дна,
наблюдаются при тяжелых и далеко зашедших формах анемии. На переднем отрезке
глазного яблока обнаруживаются кровоизлияния под конъюнктиву и в толщу век.
Можно обнаружить параличи наружных мышц глазного яблока,
но в основном изменения происходят во внутренних оболочках глаза. На глазном
дне возникает расширение сосудов сетчатки, образуются микро-аневризмы сосудов,
микрокровоизлияния (в основном из капилляров). Кровоизлияния могут быть в виде
мазков, полос.
Если они располагаются в наружных слоях сетчатки, то
принимают круглую форму. Чаще они концентрируются вокруг диска зрительного
нерва и желтого пятна (рис. 107). Вначале они темного цвета, а их центральная
зона имеет серовато-белый оттенок. Эта особенность кровоизлияний при анемиях
отличает их от геморрагий при ангиоспастических ретинопатиях. Кровоизлияния при
анемиях могут быть также преретинальными.
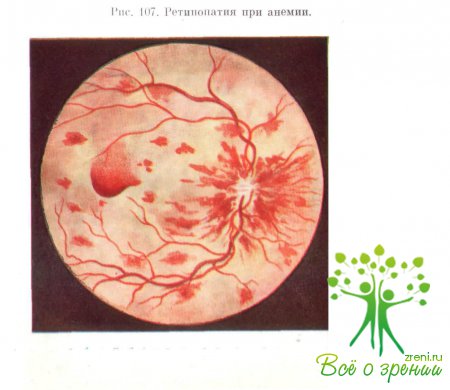
Вследствие гипоксии в тканях глаза образуются экссудаты.
Они имеют разную величину и беловато-сероватый цвет. В случае наличия крупных
кровоизлияний последние располагаются вблизи крупных сосудов. Иногда экссудаты
сливаются, образуя фигуру «звезды».
Особенно выраженные изменения глазного яблока и глазного
дна наблюдаются при пернициозной (злокачественной) анемии. Офтальмолог обычно
констатирует отек век, гипертрофию слезных желез, параличи наружных мышц
глазного яблока.
Глазное дно бледное, причем резко обесцвечен диск
зрительного нерва, что иногда напоминает картину начинающейся атрофии его
ткани. В отдельных случаях наблюдается отек ткани диска вцлоть до явлений
застойного соска. Характерны бледность сосудов, отсутствие разницы в окраске
артерий и вен.
Вокруг диска и в области желтого пятна обычно видны
многочисленные кровоизлияния, иногда настолько малоконтрастные, что это
затрудняет диагностику. В тяжелых случаях обратного развития процесса на
глазном дне не происходит.
При анемиях наблюдается также отслойка сетчатки. По мере
выздоровления или улучшения общего состояния отслойка обычно самостоятельно
исчезает и на этих участках сохраняется только распыление пигмента. В общей
клинической картине изменений глазного яблока могут возникнуть оптический
неврит, ослабление зрачковых рефлексов, прогрессирование возрастных помутнений
в хрусталике.
Изменения глаз при лейкозах.
Лейкозы характеризуются извращением гемопоэза, при
котором превалирует один из ростков лейкопоэза. Основным гематологическим
симптомом болезни является наличие в периферической крови незрелых лейкоцитов,
а также в большинстве случаев увеличение количества лейкоцитов.
При длительном течении болезни (реже при острых формах и
в ранние сроки) развиваются анемия и тромбоцитопения. Изменения глаз при
лейкозах описаны еще в 60-х годах XIX века, по более детально изучены в
последнее десятилетие.
Отличительной особенностью глазного дна при лейкозах
является его бледный с желтоватым оттенком фон. Сосуды также бледные, однако
различие в окраске артерий и вен сохраняется. Сосуды сопровождаются белыми
полосами. Калибр артерий остается нормальным или несколько увеличен, причем
сосудистые стволы явно извилистые.
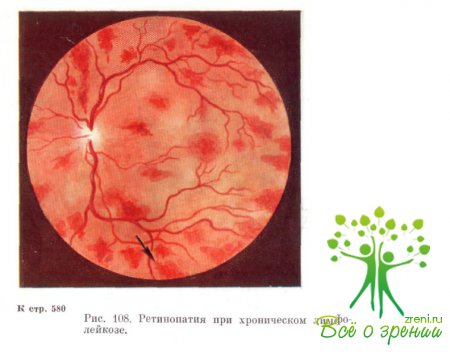
Вены чаще расширены и извиты, неравномерны по калибру.
Диск зрительного нерва бледноват, отечен, границы часто не определяются (рис.
108). На глазном дне отмечаются серовато-беловатые очаги круглой или овальной
формы, причем каждый из них окаймлен кольцом красноватого цвета. В центральных
отделах глазного дна, а также по периферии видны кровоизлияния в сетчатку.
Могут быть и преретинальные кровоизлияния. В зависимости от локализации
поражения глазного дна имеют место жалобы на большее или меньшее снижение
остроты зрения.
При всех формах лейкозов наблюдаются субконъюнктивальные
кровоизлияния незначительных размеров, может быть отек век, особенно в области
слезной железы, экзофтальм. При острых лейкозах, особенно при наличии менингеальных
и гипертензивных симптомов, можно обнаружить застойный диск зрительного нерва,
нистагм, нарушения функций наружных мышц глазного яблока и другие признаки
поражения черепных нервов.
Изменения глаз при геморрагических диатезах.
Геморрагические диатезы различаются по этиологии и
патогенезу. Основным клиническим признаком их является повышенная
кровоточивость. Этим признаком обусловливается глазная симптоматика. При
болезни Верльгофа кровоточивость связана с угнетением свертываемости крови за
счет снижения в ней тромбоцитов ниже критического уровня (10-1010/л). При болезни Шенлейна — Геноха повышенная
кровоточивость обусловлена патологической проницаемостью сосудистой стенки,
пораженной воспалением.
Эти патогенетические особенности способствуют лучшему
пониманию сущности поражения глаз и их дифференциальной диагностике при
различных геморрагических диатезах. Изменения глазного яблока проявляются в
виде кровоизлияний. Они могут быть петехиальными и более обширными, локализуясь
в коже век, конъюнктиве. На глазном дне кровоизлияния обнаруживаются обычно во
внутренних слоях сетчатки вблизи диска зрительного нерва в виде полос. Иногда
они становятся более обширными, приобретая пре- и субретинальный характер.
Кровоизлияния на глазном дне часто сопровождаются
экссудатами. Нередко встречаются геморрагии, происходящие из сосудов хориоидеи
и радужной оболочки. В последнем случае кровоизлияния могут сочетаться с
явлениями ирига.
Изменение глаз при эритремии.
Эритремия является заболеванием, вызванным гиперплазией
эритроидного ростка костного мозга. Оно характеризуется резким увеличением
количества эритроцитов и появлением их молодых форм (макроцигов, нормобластов).
Функциональное состояние эритроцитов меняется: усиливаются их агрегация и
адгезия.
В связи с изменением реологических свойств крови
ухудшается микроциркуляция. Это приводит к образованию микротромбов. Тромбы
могут образовываться и в крупных сосудах. Нарушение кровообращения на микро- и
макродиркуляторном уровне является основным выражением эритремии, в том числе в
сосудистой сети глаза.
Больные обычно жалуются на снижение зрения. В одних
случаях это ощущение перед глазами легкого тумана, в других — невозможность
чтения. Может наблюдаться полная потеря зрительных функций. Больные отмечают
также диплопию, светобоязнь, выпадение поля зрения в виде гемианопсий и
различной формы скотом. Все указанные симптомы зависят от интенсивности общих
поражений и изменений со стороны тканей глаз.
Офтальмолог обнаруживает значительное расширение вен
конъюнктивы глазного яблока. Сосуды радужной оболочки также расширены и
избыточно полнокровны, что придает радужке в целом красновато-коричневый цвет.
Глазное дно имеет темную, цианотическую окраску; диск зрительного нерва отечен,
красного цвета. Вены расширены и извитые.
Вблизи сильно расширенных вен сосредоточено большое
количество кровоизлияний. Картина глазного дна может напоминать нарушения,
имеющие место при. тромбозе вены сетчатки. Артерии остаются неизмененными.
Следует отметить, что в ряде случаев при болезнях крови изменения органа зрения
выявляются первыми, что служит основанием для более детального и
целенаправленного обследования кроветворного аппарата больных, например при
эритремиях.
Интерпретация выявленных изменений органа зрения должна
проводиться в комплексе, с обязательным подробным общеклиническим обследованием
больного, изучением результатов анализа периферической крови, а при
необходимости — с исследованием состояния костного мозга (миелограмма). Анализ
всех полученных сведений позволяет правильно интерпретировать глазные симптомы,
помогает своевременно устанавливать диагноз заболевания крови, а в ряде случаев
судить о его прогнозе.
Источник
Возможно, вы слышали, что сахарный диабет приводит к поражению глаз, что, в свою очередь, может привести к слепоте.
Вместе с тем, при регулярных обследованиях и соблюдении ряда правил вы сможете избежать возникновения серьезных проблем с глазами. Если же они все-таки возникнут, важно своевременно обратиться к специалисту, чтобы выбрать правильную тактику лечения и замедлить прогрессирование осложнений.
Строение глаза
Чтобы понять, что происходит с глазами при плохом контроле сахарного диабета, нужно понимать, как устроен глаз.
Глаз представляет собой шар, покрытый снаружи жесткой плотной оболочкой. Передняя прозрачная часть этой оболочки называется роговицей — она фокусирует свет и защищает глаз.
После роговицы свет проходит пространство, называемое передней камерой глаза (она наполнена защитной жидкостью), через зрачок (это отверстие в радужной оболочке, которая, определяет его цвет), а затем еще через хрусталик, который также выполняет роль линзы и фокусирует поток света.
Наконец, свет проходит через стекловидное тело — заполненную жидкостью камеру в центре глаза и достигает задней стенки глаза, где находится сетчатка. Здесь формируется изображение того, что мы видим. После этого изображение по зрительному нерву передается в головной мозг, в котором происходит распознавание изображения.
Центральная область сетчатки, лучше всего настроенная на восприятие изображения вплоть до самых мелких деталей, называется макулой — это зона «наилучшего видения». Вокруг и позади сетчатки расположены сосуды, питающие сетчатку и макулы. Самые маленькие сосуды называются капиллярами.
Какие могут быть поражение глаз при сахарном диабете
1. Глаукома
- Глаукома характеризуется нарастанием внутриглазного давления из-за нарушения оттока жидкости из передней камеры глаза. Вследствие повышенного давления происходит повреждение кровеносных сосудов, питающих сетчатку и зрительный нерв, что приводит к постепенному снижению зрения
- Люди, живущие с сахарным диабетом, на 40% чаще страдают от глаукомы, чем люди без сахарного диабета. Риск развития глаукомы увеличивается с возрастом и длительностью сахарного диабета.
- Глаукому, как правило, лечат при помощи препаратов, снижающих внутриглазное давление, а в некоторых случаях — хирургическим путем.
2. Катаракта
- Катаракта представляет собой помутнение хрусталика — свет начинает хуже проникать в глаз;
- Катаракта возникает и у людей без сахарного диабета, однако при сахарном диабете риск развития катаракты выше на 60%, катаракта возникает в более молодом возрасте и быстрее прогрессирует;
- При начинающейся катаракте помогает более частое ношение солнцезащитных очков и использование стекол с антибликовым покрытием в ваших обычных очках;
- При так называемой «зрелой» катаракте часто прибегают к замене хрусталика на искусственный. Эта процедура является рутинной в современной практике врача-офтальмолога.
3. Ретинопатия
- Диабетическая ретинопатия — это общий термин для поражения сетчатки («ретина» — сеть, «патия» — болезнь) вследствие сахарного диабета.
Отдельно про ретинопатию
Существуют три стадии ретинопатии.
1. Первая стадия (ее также называют непролиферативной)
Это самая распространенная стадия ретинопатии. На этой стадии в стенках капилляров из-за постоянного контакта с глюкозой формируются выпячивания, называемые микроаневризмами, могут появляться мелкие кровоизлияния внутри сетчатки.
Нарушения зрения чаще всего не бывает, однако вследствие изменения стенки капилляров ухудшается способность полноценного питания сетчатки. Если сквозь стенки капилляров начинает просачиваться жидкость, то может возникнуть отек макулы (зоны «наилучшего видения») — макулопатия — в этом случае зрение становится размытым, нечетким, на некоторое время может почти исчезнуть.
Непролиферативная ретинопатия в лечении обычно не нуждается, за исключением отека макулы — он требует немедленного лечения, чтобы предотвратить потерю зрения. За помощью необходимо обратиться к врачу-офтальмологу.
2. Вторая стадия (ее также называют препролиферативной)
На этой стадии происходят более выраженные изменения сосудов и капилляров, появляются более крупные кровоизлияния. Лечение требуется при выраженных кровоизлияниях и при развитии макулопатии.
3. Третья стадия (ее также называют пролиферативной)
- Последняя стадия поражения сетчатки;
- На этом этапе происходит полное закрытие (блокирование) большого количества сосудов, питающих сетчатку;
- Взамен этих сосудов начинают расти новые, более тонкие и слабые сосуды. Эти сосуды могут в любой момент разорваться, вызвав кровоизлияние в стекловидное тело — это может привести к потере зрения;
- Рост новых сосудов также вызывает образование соединительной ткани, которая, в свою очередь, способна сдвигать с места сетчатку — состояние, называющееся отслойкой сетчатки и приводящее к потере зрения.
Неприятный факт: ретинопатия длительное время течет бессимптомно, и вы можете заметить какие-либо изменения только на последней — пролиферативной стадии, когда порой уже бывает слишком поздно. Именно поэтому необходимо регулярно, не реже 1 раза в год посещать офтальмолога для осмотра глазного дна с расширенным зрачком!
Есть ли у вас риск ретинопатии?
Факторы, влияющие на развитие и прогрессирование ретинопатии:
- Плохой гликемический контроль;
- Высокое артериальное давление;
- Длительное течение сахарного диабета;
- Генетические факторы.
Чем дольше у вас сахарный диабет, тем выше риск развития ретинопатии. Однако тяжелая — пролиферативная — ретинопатия, нарушающая зрение, встречается гораздо реже, чем непролиферативная и препролиферативная стадии ретинопатии.
Чем ближе к нормальному уровню показатели гликемии и артериального давления, тем меньше риск получить тяжелое поражение глаз: риск ретинопатии зависит от поддержания целевого уровня сахара в крови!
Методы лечения
В лечении диабетической ретинопатии достигнуты большие успехи: появилось много новых методов — лазерная фотокоагуляция и другие современные методы лечения, которые позволяют предотвратить потерю зрения.
Чем раньше поставлен диагноз — тем лучше результаты лечения. Поставить диагноз и определить метод лечения может только лечащий врач.
1. Лазерная фотокоагуляция сетчатки (ЛФК)
В специализированных офтальмологических центрах при помощи лазера «прижигаются» новообразованные сосуды сетчатки: это останавливает их рост и предотвращает кровоизлияния.
Часто ЛФК осуществляется в несколько этапов. Также ЛФК применяется при кровоизлиянии в стекловидное тело или отслойке сетчатки, однако этот метод лечения эффективен только в том случае, если процесс зашел не очень далеко. Поэтому так важно регулярно проверять зрение у врача-офтальмолога, если у вас сахарный диабет.
Также лазерная фотокоагуляция используется для лечения некоторых видов глаукомы.
2. Медикаментозная терапия
Введение в стекловидное тело препарата, препятствующего росту новых сосудов (как самостоятельная терапия или в сочетании с лазерной фотокоагуляцией сетчатки).
3. Хирургическое лечение (витрэктомия)
Витрэктомия — операция по удалению соединительной ткани и крови из глаза. Проводится при отслойке сетчатки или обширном кровоизлиянии, когда ЛФК уже неэффективна.
Чем раньше проводится операция, тем лучше результат.
Если операция осуществляется только для удаления крови из глаза, то обычно этот метод приводит к улучшению зрения. Если произошла отслойка сетчатки, то восстановить зрение гораздо сложнее.
Важно: препараты черники, витамины, БАДы, антиоксиданты, препараты, улучшающие микроциркуляцию, и ферменты не являются методами лечения диабетической ретинопатии.
Как предотвратить проблемы со зрением
1. Первый шаг: хороший гликемический контроль
Этот шаг наиболее значимый! В исследовании по контролю за диабетом и его осложнениями было показано, что у людей с хорошим гликемическим контролем риск развития ретинопатии было в 4 раза ниже, а прогрессирования ретинопатии — в 2 раза ниже, чем у людей с плохим контролем.
Кроме того, высокий уровень сахара в крови может привести к временной нечеткости зрения.
2. Второй шаг: контроль артериального давления
Высокое артериальное давление может ухудшить течение ретинопатии.
3. Третий шаг: избавление от вредных привычек
Необходимо отказаться от курения, поскольку курение повышает риск развития не только ретинопатии, но и глаукомы, и катаракты.
4. Четвертый шаг: регулярный осмотр глазного дна
Необходимо как минимум раз в год (если нет ретинопатии, если есть — чаще) посещать офтальмолога для осмотра глазного дна с расширенным зрачком.
Расширение зрачка — обязательное условие для раннего выявления ретинопатии!
5. Пятый шаг: внеплановые визиты к врачу
Обязательно посетите вашего офтальмолога внепланово, если:
- зрение стало нечетким;
- появились проблемы с чтением книг или бумаг;
- появилось двоение в глазах;
- вы испытываете боль в одном или обоих глазах;
- глаза покраснели;
- вы чувствуете в глазах давление;
- вы видите пятна или мушки перед глазами;
- прямые линии не выглядят прямыми.
Проверка органа зрения
Необходимо посещать офтальмолога для осмотра глазного дня с расширенным зрачком:
- если у вас сахарный диабет 1 типа в течение 3-5 лет — не реже 1 раза в год;
- если у вас появились любые изменения зрения;
- если вы беременны или планируете забеременеть.
Во время визита к врачу имейте при себе:
- список всех принимаемых вами лекарств;
- дневник самоконтроля с записанными показателями уровня глюкозы в крови, артериального давления, гликированного гемоглобина.
Во время приема офтальмолог не только проверит остроту зрения и внутриглазное давление, но также осмотрит глазное дно после расширения зрачка при помощи глазных капель на наличие признаков кровотечения или новообразованных сосудов. В зависимости от состояния глаз врач расскажет, в чем будет заключаться лечение.
Никогда не садитесь за руль, если после применения глазных капель зрачки еще расширены. Обычно эффект глазных капель длится 1-2 часа, но легкое снижение зрения сохраняется целый день.
Повседневная жизнь при проблемах со зрением
- Вам может пригодиться лупа или увеличительное стекло;
- Могут быть полезны фломастеры, которыми можно помечать лекарства и расходные материалы;
- Использование шприц-ручки позволит вам повысить точность набора дозы;
- Также более удобным будет использовать глюкометр с большим экраном или «говорящий» глюкометр;
- Не отказывайтесь от помощи и поддержки членов семьи.
Оригинал статьи: https://shkoladiabeta.ru/school/sd2/urok-8-sd2/
Если у вас остались вопросы или возникли новые, вы можете задать их нашим специалистам по ссылке или в комментариях. Всегда рады вам помочь.
Источник
