Уход за пациентом с заболеванием анемия
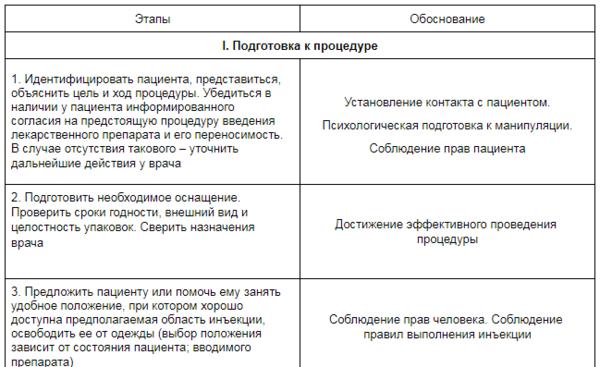
1. При анемиях часто возникают трещины в углах рта, стоматит и глоссит (воспаление языка). Поэтому необходимо тщательно ухаживать за полостью рта пациентов: осторожно чистить зубы, ополаскивать рот, а в случае необходимости делать ванночки с отваром ромашки, коры дуба, ополаскивать рот после еды.
2. Относительно кожи у пациента наблюдаются трещины, сухость, ломкость ногтей. Нужно регулярно следить за чистотой кожи, использовать витаминизированные и питательные кремы.
3. При В12-дефицитной анемии у пациентов могут присутствовать поражения периферической нервной системы, что может сопровождаться недержанием мочи, расстройствами чувствительности кожи, поэтому нужно осторожно использовать грелку, чтобы избежать ожогов кожи, и тщательно ухаживать за пациентом при недержании мочи.
4. Постоянно необходимо следить за состоянием сердечно-сосудистой системы: измерять артериальное давление и определять свойства пульса. Артериальная гипотензия и тахикардия могут указывать на внутреннее кровотечение, которое может внезапно возникнуть.
5. Важная роль в лечении пациентов с анемией принадлежит рациональному питанию. В рацион должны входить продукты, содержащие много железа: яблоки, гранаты, гречка, мясные продукты, яйца.
6. По назначению врача своевременно и регулярно необходимо вводить лекарственные препараты.
7. Постоянно нужно наблюдать за температурой тела, так как она повышается при гемолитической, В12-дефицитной анемии в период обострения.
Литература:
1. Пропедевтика внутренних болезней, Мухин Н.А., Москва, 2009г.
2. Пропедевтика внутренних болезней, Малов Ю.С., Феникс, 2000г.
3. Сестринское дело в терапии, А.В. Филиппова, Феникс, 2000г.
4. Внутренние болезни, Маколкин В.И., Москва, 2000г.
5. Сестринское дело в терапии (практикум), Т.П. обуховец, Феникс, 2005г
6. Сестринское дело в терапии, Э.В. Смолева, Феникс, 2005г
7. Пропедевтика внутренних болезней, Василенко В.Х., Москва, 1989г.
Контрольные вопросы:
1. понятие о болезни
2. основные этиологические факторы
3. клиническая картина
4. диагностика
5. принципы лечения и профилактики
7. осложнения и неотложная помощь при них
8. сестринский процесс
Лекция №3
Тема: «Лейкозы».
Цель: Ознакомить студентов с сущностью и особенностями заболевания, сестринским процессом.
План: 1. понятие о болезни
2. основные этиологические факторы
3. клиническая картина
4. диагностика
5. принципы лечения и профилактики
6. осложнения и неотложная помощь при них
7. сестринский процесс
Лейкозы – опухоли из кроветворных клеток с первичной локализацией в костном мозге.
При лейкозах нормальные кроветворные элементы замещаются патологическими клетками.
Лейкозы делятся на острые и хронические. В основу классификации лейкозов положена морфологическая характеристика опухолевых клеток, составляющих субстрат того или иного лейкоза в костном мозге.
Этиология.
Этиология лейкозов недостаточно выяснена.
Предрасполагающими факторами являются:
1. радиационный фактор – повышение ионизирующей радиации в атмосфере, лучевая терапия
2. вирусный фактор – в настоящее время выделено более 20 типов вирусов, способных вызвать
возникновение лейкозов у животных.
3. генетический фактор – лейкозы возникают вследствие врожденных и приобретенных
повреждений хромосомных клеток кроветворных органов.
4. химический фактор (бензол и его производные, цитостатики, левомицетин)
5. Неизвестная причина (криптогенные).
Острые лейкозы
Острые лейкозы – форма лейкозов, при которой морфологическим субстратом являются бластные клетки: миелобласты, лимфобласты, монобласты, эритробласты, промиелоцитарные и не дифференцируемые бласты.
В соответствие с этим острые лейкозы подразделяются на лимфобластный, миелобластный, монобластный и др.
Острые лейкозы наблюдаются в любом возрасте, но чаще в молодом от 20 –30 лет.
Клиника.
В клинике острого лейкоза различают:
1. начальную стадию
2. развернутую стадию
3. терминальную стадию
В большинстве случаев начало острого лейкоза острое или подострое: высокая температура, проливные поты, резкая слабость, недомогание, боли в костях, суставах, боли в горле, возникающие в результате некротического изъязвления слизистой оболочки глотки и зева.
В некоторых случаях заболевание начинается постепенно – слабость, недомогание, быстрая утомляемость, субфебрильная температура. Затем состояние больного ухудшается и развиваются симптомы анемии, различные геморрагические осложнения.
При осмотре: с самого начала заболевания общее состояние больного тяжелое, а в терминальной стадии – крайне тяжелое: больной пассивен, адинамичен, кожа бледная, иногда с желтушным оттенком, геморрагии на коже. Положительный симптомы жгута и щипка, значительные кровоизлияния в местах инъекций. Отмечаются некрозы слизистой оболочки рта, зева. Характерны язвенно-некротические ангины, гингивиты, стоматиты. Увеличение периферических л/узлов, селезенки, печени. Дистрофия миокарда.
Диагностика.
1. ОАК: анемия, тромбоцитопения, количество лейкоцитов может быть нормальное, пониженное (алейкемический вариант) или повышенное (лейкемический вариант), обнаруживаются бластные клетки; лейкемический провал – в лейкоцитарной формуле представлены самые молодые и зрелые формы гранулоцитов с отсутствием переходных форм; отсутствие эозинофилов и базофилов, ↑ СОЭ.
2. Миелограмма: уменьшение красного и тромбоцитарного ростка, появление
бластных клеток от 20 до 90 %.
3. Свертываемость крови и время кровотечения удлиняется.
Течение и прогноз.
Прогрессирующее. Прогноз крайне неблагоприятный. Средняя продолжительность жизни больных составляет около 2-х месяцев, в некоторых случаях от 2-х дней до 1,5 лет.
Современные средства терапии позволяют продлить жизнь больных до 2-3- 5-ти и более лет.
Хронический миелолейкоз
Хронический миелолейкоз. – возникает из клеток – предшественниц миелопоэза.
Это наиболее часто встречающаяся форма лейкозов. Встречается в любом возрасте, но чаще всего в 20-45 лет.
Клиника.
В клинике выделяют 3 стадии:
I стадия – начальная: слабость, утомляемость, тяжесть в левом подреберье, температура субфебрильная. Печень и селезенка не увеличены.
II стадия – развернутая: постепенно эти симптомы нарастают, резко снижается работоспособность, проливные поты, боли в костях и суставах, кровоточивость, невралгические боли, анорексия, боли в области печени и селезенки, похудание, повышение температуры, бледность, геморрагии на коже, дистрофия миокарда, гепатоспленомегалия.
III стадия – терминальная: резко усиливаются симптомы развернутой стадии, нарастает интоксикация, возникают явления сердечной недостаточности, тяжелые кровотечения, высокая температура с ознобом, прогрессирует кахексия.
Наблюдаются следующие синдромы:
1. анемичный синдром
2. геморрагический синдром
3. гепатолиенальный – увеличение печени и селезенки
4. синдром опухолевой интоксикации – повышение температуры, озноб,
проливные поты
Диагностика.
1.ОАК: признаки анемии, тромбоцитопения, ↑ СОЭ, количество лейкоцитов может быть увеличенным или сниженным; в лекоцитарной формуле – сдвиг до промиелоцитов, миелобласты, есть все переходные формы к зрелым гранулоцитам; эозинофильно-базофильная ассоциация.
2. Миелограмма: бласты от 25 до 95%.
Течение:
прогрессирующее, с кратковременными ремиссиями. Средняя продолжительность жизни 2,5 – 3 года (иногда до 10 лет). Смерть наступает от анемизации, геморрагических осложнений и присоединившейся инфекции.
Хронический лимфолейкоз.
– лейкоз, при котором морфологическим субстратом является зрелые и созревающие лимфоциты, функционально неполноценные и не выполняющие своих основных иммунологических защитных функций.
Заболевание чаще встречается в возрасте старше 50 лет.
Клиническая картина.
Так же выделяют 3 стадии:
I стадия – начальная – самочувствие удовлетворительное, увеличены периферические л/узлы
II стадия – развернутая – генерализованное увеличение л/узлов, селезенки, а также забрюшинных мезентериальных, медиастенальных л/узлов, они безболезненные. Периферические л/узлы мягкие. Увеличение печени, возможна желтуха (при сдавливании л/узлами общего желчного протока), тяжелая интоксикация, слабость, потливость, похудание, анорексия, ↑ температуры, боли в костях, кожный зуд.
III стадия – терминальная – тяжелая интоксикация, геморрагии, сепсис, бронхиты, пневмония, некрозы разных локализаций, дистрофические изменения органов, кахексия.
Наблюдаются следующие синдромы:
1. анемический
2. миелопролиферативный
3. геморрагический
4. синдром опухолевой интоксикации
5. синдром иммунной беззащитности.
Диагностика.
1.ОАК: лейкоцитоз, резкое увеличение количества лимфоцитов, встречаются
пролимфоциты, лимфобласты, клетки (тени) Боткина-Гумпрехта (раздавленные неполноценные лимфоциты), признаки анемии, тромбоцитопения, ↑ СОЭ.
2. Миелограмма: ↑ содержание лимфоцитов (более 30%).
Течение.
постепенное или циклическое прогрессирующее. Средняя продолжительность жизни от 4-5 до 10-12 лет и более. Смерть наступает вследствие присоединения вторичной инфекции (пневмонии, сепсис…), геморрагических осложнения, кахексии.
Лечение лейкозов.
Проводится в специализированных центрах или гематологических отделениях.
Проводится комплексная терапия:
1. Цитостатики – Циклофосфан, Цитозар, Винкристин, 6-меркаптопурин,
Метотрексат.
2. Глюкокортикоиды – Преднизолон в больших дозах.
3. Для устранения анемии показаны гемотрансфузии (эр. массу, лейкоцитарную
массу, тр-массу).
4. При кровотечениях – гемостатики (викасол, аминокапроновая кислота, дицинон
и т. д. )
5. При присоединении вторичной инфекции назначают антибиотики (пенициллин,
эритромицин, тетрациклин)
6. Большое количество витаминов (гр В,С)
7. Иммуностимуляторы – Тималин, Т-активин, гамма-глобулин.
8. Анаболитические гормоны – Ретаболил, неробол.
Профилактика.
1. Оздоровление экологии
2. Ношение специальной одежды в рентген кабинетах
3. Рациональное использование цитостатиков, левомицетина.
 Сестринский уход при железодефицитной анемии включает в себя 5 этапов, в ходе которых медсестра планирует уход, реализует его, ставит сестринский диагноз, оценивает полученные результаты.
Сестринский уход при железодефицитной анемии включает в себя 5 этапов, в ходе которых медсестра планирует уход, реализует его, ставит сестринский диагноз, оценивает полученные результаты.
В статье подробно расскажем о содержании сестринского ухода и об основных проблемах пациентов с железодефицитной анемией (ЖДА).
↯
Больше статей в журнале
«Главная медицинская сестра»
Активировать доступ
Сестринский уход при железодефицитной анемии
Элементы ухода при железодефицитной анемии предполагают знание медсестрой особенностей этого состояния, на основании чего она планирует мероприятия по уходу.
К особенностям железодефицитной анемии можно отнести следующие:
- Анемия характеризуется утратой эритроцитов в костном мозге или их недостаточным образованием.
- По критериям ВОЗ ЖДА констатируется при уменьшении количества эритроцитов в единице объема крови и снижении гемоглобина у женщин <120 г/л и у мужчин <130 г/л.
- Дефицит железа в организме можно встретить у 1/3 населения планеты, поэтому профилактика и решение этой проблемы имеет большое социальное значение.
- Анемия может выступать как самостоятельное заболевание или как симптом другого заболевания.
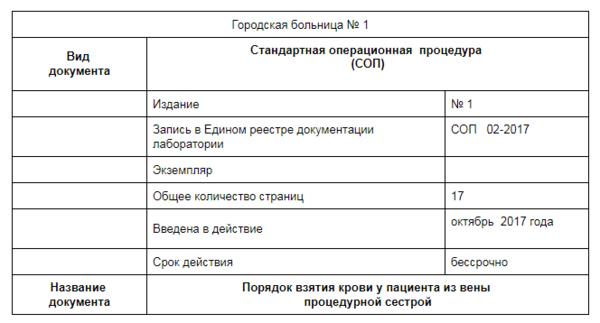
✔ СОП «Порядок взятия крови у пациента из вены процедурной сестрой» скачайте в журнале «Главная медицинская сестра»
 Скачать документ
Скачать документ
Причины ЖДА:
- нарушение образования эритроцитов в костном мозге или их разрушение;
- инфекции;
- дефицит железа, витаминов, белков;
- потеря крови.
Когда у пациента диагностирована анемия сестринский процесс включает в себя 5 этапов, на протяжении которых медсестра должна выявить основные проблемы пациента и разрешить их.
Задачи медсестры на всех этапах сестринского процесса:
- главная угроза для пациента – отсутствие информации о заболевании. В ходе беседы медсестра должна рассказать ему о проявлениях болезни, профилактике обострений и осложнений;
- при необходимости медсестра должна ознакомить пациента с необходимой литературой о заболевании;
- медсестра рассказывает пациенту об особенностях питания при заболевании, помогает ему пересмотреть вредные пищевые привычки;
- поощрение пациента при соблюдении диеты;
- профилактика падений, которые могут случаться из-за слабости, головокружения и онемения конечностей;
- контроль двигательной активности пациента, помощь в передвижениях;
- обеспечение обратной связи пациента и медперсонала;
- контроль за своевременным приемом лекарств;
- помощь в выполнении мероприятий по личной гигиене;
- обеспечение ухода за полостью рта;
- проведение бесед с родственниками по соблюдению режима питаний;
- создание комфортных условий приема пищи.
Проблемы пациента
При заболевании железодефицитной анемией проблемы пациента могут быть разными. В первую очередь необходимо проанализировать гематологические и клинические симптомы анемии.
Их можно разделить на две большие группы:
1. Симптомы, связанные с гипоксией тканей:
- шум в голове, головная боль, одышка;
- бледность кожных покровов и слизистых оболочек;
- сонливость, головокружение, повышенная утомляемость, слабость;
- боли в области сердца, артериальная гипотония, тахикардия.
2. Специфические симптомы:
- выпадение волос, исчерченность ногтей;
- трещины в уголках рта;
- сухость кожи;
- извращение вкусовых предпочтений – необходимость есть глину, мел, крупу, тесто, уголь и т.д.;
- извращение обоняния – пристрастие к запаху бензина, резины, ацетона, керосина и т.д.;
- койлонихия;
- запоры, блестящий язык, глоссит.
Осуществляя сестринский уход при железодефицитной анемии, медсестра может определить вид анемии по этиологическому фактору. Т.е. это анемия,
- возникшая из-за повышенного разрушения эритроцитов;
- возникшая из-за нарушения кровообразования;
- возникшая вследствие кровопотери.
Как выполнять сестринские манипуляции: СОПы и алгоритмы в Системе Главная медсестра
Также анемии подразделяются на микроцитарные, нормоцитарные, макроцитарные в зависимости от размера эритроцитов крови.
В зависимости от концентрации гемоглобина в эритроците выделяют анемию гиперхромную, нормохромную.
Железодефицитная анемия характеризуется нарушением утилизации железа из-за острой кровопотери, заболеваний ЖКТ или недостаточного поступления элемента с пищей.
Потребность организма в железе ежесуточно обеспечивается за счет пищевого микроэлемента (10%). Остальная часть железа, необходимая для кроветворения, обеспечивается процессами физиологического распада эритроцитов.
Клиническая картина болезни зависит от тяжести ее течения:
- легкая степень- уровень гемоглобина 100 г/л и выше;
- средняя степень – уровень гемоглобина 80-100 г/л;
- тяжелая степень – снижение уровня гемоглобина составляет 55-80 г/л;
- крайне тяжелая степень грозит развитием анемической комы, гемоглобин падает ниже уровня 55 г/л.
Основные проблемы пациента:
- ломкость ногтей и выпадение волос;
- затруднение при глотании;
- одышка и тахикардия;
- головная боль;
- головокружение;
- бледность;
- слабость, повышенная утомляемость.
Планирование и реализация ухода
Элементы ухода при железодефицитной анемии включают в себя:
- ежедневный уход за слизистыми и кожей пациента, уход за полостью рта, гигиену при физиологических отправлениях;
- выполнение врачебных назначений, контроль за правильным приемом лекарств;
- контроль развития побочных эффектов;
- контроль таких параметров, как пульс, ЧДД, АД.
В процессе ухода медсестра должна быть готова к возможному переливанию крови, а также сывороток для переливания крови. Кроме того, медсестра беседует с пациентом о значении приема препаратов против анемии, правильном питании и т.д.
Сестринский уход при анемии у детейи взрослых предполагает назначение специальной диеты. Большинству пациентов подходит диета № 15 – она включает продукты, богатые железом, продукты с высоким содержанием витамина и белка.
Также препаратам назначают препараты, содержащие железо:
- сульфат железа (Ферроградумент, Тардиферон);
- лактат железа;
- хлорид железа (Гемофер, Алоэ сироп с железом);
- железа сульфат + аскорбиновая кислота;
- феррокаль;
- таблетки Бло, Каферид, фитоферролактол;
- поливитамины и минералы.
Препараты необходимо принимать 1-3 раза в сутки после еды в зависимости от конкретного лекарства. Выбор останавливают на препаратах, которые содержат достаточное количества железа, а также облегчают его всасывание.
Препараты для беременных назначают вместе с фолиевой кислотой.
Если у пациента нарушено всасывание железа в ЖКТ или при плохой переносимости препаратов парентерально вводят железа (III) гидроксид декстран (Феррум Лек), фербитол, ферковен или железа (III) гидроксид сахарозный комплекс (Венофер) (Швейцария).
Внутримышечно по показаниям вводится 1-2 мл железа (III) гидроксид декстран (Феррум Лек) через день. Другой вариант –содержимое одной ампулы растворяют в 10 мл изотонического раствора натрия хлорида и медленно вводят внутривенно.
При тяжелой анемии по жизненным показаниям проводят переливание цельной крови, эритроцитарной массы. Клиническое улучшение при проведении лечения наступает обычно раньше возрастания уровня гемоглобина, которое начинается через 2–3 недели с момента начала лечения.
Также пациентам могут быть назначены фитопрепараты:
- заваренные в кипятке ягоды шиповника. Отвар перед употреблением настаивают 20-30 минут;
- сборы против анемии (например, с листьями земляники, черной смородины, череды, крапивы и т.д.).
Сестринский уход при ЖДА включает обучение пациентов. Каждый пациент должен понимать, как важно начать лечение непосредственно после диагностики болезни.
Как самостоятельный метод лечения можно рассматривать фитотерапию и диетотерапию.
Другие особенности лечения и сестринского ухода:
- Медперсонал должен организовать пациентам лечебное питание с преобладанием естественных источников витаминов (облепиха, лимоны, черна смородина) и мясных продуктов. Женщинам при обильных выделениях в период менструации показаны орехи и гранаты.
- Прогноз лечения будет сомнительный, если дополнительно не назначить лечение заболеваний почек, ЖКТ, геморроя или фибромиомы матки с частыми кровотечениями.
- В процессе ухода необходимо исключить медикаментозные, профессиональные и бытовые интоксикации.
✔ Как выполнять сестринские манипуляции: СОПы и алгоритмы в Системе Главная медсестра
 Скачать документ
Скачать документ
Железодефицитная анемия у детей: сестринский процесс
Сестринский уход при железодефицитной анемии у детей включает выявление проблем маленького пациента. После этого ставится сестринский диагноз, планируется и реализуется уход. Его результаты подлежат оценке.
У детей в норме наиболее часто встречается следующий уровень гемоглобина:
- у новорожденных – от 145 до 225 г/л;
- в возрасте 1 месяца – от 100 до 180 г/л;
- в возрасте от 2 месяцев до 2 лет – от 90 до 140 г/л;
- в возрасте 2-12 лет – от 110 до 150 г/л;
- в возрасте 13-16 лет – от 115 до 155 г/л.
В сутки дети теряют от 0,1 до 0,3 мг железа, к подростковому возрасту этот показатель возрастает до 1 мг в сутки.
Нормализации уровня гемоглобина – одна из важнейших задач в процессе ухода за пациентом. В детском и подростковом возрасте низкий уровень железа опасен следующими проблемами:
- нарушение поведенческих реакций и снижение интеллекта;
- задержка роста и развития;
- развития дистрофических изменений внутренних органов.
Вместе с тем, чрезмерные дозировки железа также несут определенные риски, поэтому назначение добавок возможно только по назначению врача.
Важнейшим фактором лечения, который должен учитывать сестринский процесс при железодефицитной анемии, является устранение причин, которые вызвали анемию. Пациентам рекомендуются ежедневные прогулки на свежем воздухе и активный образ жизни.
Диета при железодефицитной анемии у детей включает соблюдение следующих рекомендаций:
- прием пищи с высоким содержанием углеводов – изделия из муки, сахар, мед, варенье, крупы, бобовые, ягоды и фрукты;
- ограниченное употребление жиров – колбас, сала, рыбы, жирных сортов птицы и мяса. Выбирают жиры, которые легко усваиваются – оливковое, соевое, подсолнечное и сливочное масла;
- прием пищи с высоким содержанием белка – печень, почки, яичный белок, рыба, мясо, творог;
- ограниченное употребление молока до 0,5 литров в сутки и крепкого чая – эти продукты препятствуют всасыванию железа в кишечнике;
- употребление продуктов с высоким содержанием железа – черника, персики, крупы (пшено, ячневая, гречневая и т.д.), почти, печень, говяжий зык, икра рыб;
- употребление продуктов, содержащих высокое количествовитаминов В и С – творог, отруби, мясо, яичные желтки, бобовые, дрожжи, печень, почки, рыба и т.д.
В первые три месяца болезни назначают препараты с железом в лечебных дозах, далее – в профилактических дозах. Прием препаратов показан строго после еды. Их нельзя запивать молоком, преимущественно – водой и соками.
Также назначают медикаменты, которые улучшают всасывание железа – янтарная и аскорбиновая кислоты.
В тяжелых случаях препараты железа назначают пациентам в виде внутривенных и внутримышечных инъекций, а также назначают переливание эритроцитарной массы.
Профилактика ЖДА
Сестринский уход при железодефицитной анемии происходит на этапе, когда болезнь уже диагностирована. Однако другие пациенты должны знать о первичных методах профилактики ЖДА:
- своевременное лечение болезней, которые сопровождаются кровопотерей – геморрой, язва, обильные менструации;
- здоровый образ жизни;
- двигательная активность;
- рациональное питание.
Препараты, содержащие железо, назначают беременным женщинам для профилактики анемии.
Вторичные меры профилактики актуальны при ЖДА и постгеморрагической анемии:
- профилактический прием препаратов с железом 2 раза в год весной и осенью;
- наблюдение у врача-гематолога;
- периодическое профилактическое лечение по назначению врача.
Для профилактики болезни в состав продуктов вводится железо, цинк и медь.
Материал проверен экспертами Актион Медицина
