Анемия и работа яичников
Комментарии
Опубликовано в журнале:
«ПОЛИКЛИНИКА»; № 3; 2014; стр. 1-3.
Н.И. Стуклов
д.м.н., профессор кафедры госпитальной терапии с курсом клинической лабораторной диагностики Российского университета дружбы народов, руководитель курса гематологии
Статья посвящена исследованию причин развития анемий и их характеристик у больных гинекологическими и онкогинекологическими заболеваниями. Автором описываются изменения в анализах крови у 309 пациенток с патологией женской репродуктивной системы. По полученным данным следует, что вероятность выявления анемии зависит не от патологической кровопотери, характерной для некоторых заболеваний, а от локализации патологического процесса и его формы. В общем, анемии при доброкачественных заболеваниях соответствуют критериям железодефицитной анемии и адекватно лечатся препаратами железа. Наоборот, при злокачественных заболеваниях у женщин, несмотря на гипохромный характер анемии, лечение эффективно только при использовании препаратов эритропоэтина в сочетании с перепаратами железа, что связано с неадекватной продукцией эндогенного эритропоэтина.
Ключевые слова: анемия у женщин, гинекологические заболевания, онкогинекологические заболевания, железодефицитная анемия, препараты железа, неадекватная продукция эритропоэтина, лечение эритропоэтином.
NI Stuklov
MD, Professor, Department of hospital therapy with a course of clinical laboratory diagnostics of Peoples friendship university of Russia, course director of hematology
Key words: Anemia in women, gynecological diseases, gynecological cancer diseases, iron deficiency anemia, iron supplements, inadequate production of erythropoietin, treatment with erythropoietin.
Актуальность.
Женщины репродуктивного возраста являются группой риска по развитию анемии, что связано с наличием у них физиологической кровопотери, снижающей запасы железа в депо [1, 2]. В качестве основной причины развития железодефицитной анемии в указанной группе рассматриваются обильные менструации, которые, как правило, связаны с наличием гинекологической патологии [3]. Помимо гиперполименореи возможны также ациклические кровянистые выделения из половых путей и маточные кровотечения, которые могут быть клиническим проявлением заболеваний эндометрия, миомы матки, рака шейки матки, наблюдаются у 70% больных раком тела матки, в сочетании с анемией наиболее характерны для саркомы матки, являются частыми симптомами гранулезоклеточной опухоли яичников [4]. В настоящее время хорошо изучено угнетающее воздействие злокачественных опухолей на кроветворение [5]. Таким образом, анемии при гинекологической и онкогинекологической патологии развиваются по причине нарушения как гемоглобинообразования в связи с дефицитом железа, так и депрессии кроветворения. Для характеристики таких анемий в современной клинической практике используются понятия железодефицитной анемии (ЖДА), анемии хронической болезни (АХБ), анемии злокачественного новообразования (АЗН). Принципиально данные анемии отличаются наличием или отсутствием абсолютного дефицита железа, адекватностью выработки эндогенного эритропоэтина (ЭПО) и наличием того или иного заболевания [6-10].
Материалы и методы.
В исследование включены данные, полученные при обследовании и лечении 309 больных, которые разделены на пациенток с доброкачественными заболеваниями (гинекологические больные (патология эндометрия, миома матки, заболевания шейки матки, яичников), n=132), и пациенток со злокачественными заболеваниями женской репродуктивной системы (онкогинекологические больные (рак вульвы, шейки матки, эндометрия, саркома матки, опухоли яичников), n=177). Больные обследованы у гинеколога, онкогинеколога, проанализированы лабораторные данные: концентрация гемоглобина (Hb), среднее содержание гемоглобина в эритроците (МСН), сывороточное железо (СЖ), ферритин сыворотки (ФС), ЭПО, ретикулоциты (ret%o) [11-14].
Критерии ЖДА: гипохромная анемия (Hb<120 г/л, МСН<27 пг) и абсолютный дефицит железа (СЖ<12 мкмоль/л, ФС<30 мкг/л) в сочетании с установленным фактом патологической кровопотери (гиперполименорея, менометроррагия). Критерии АХБ: гипо- или нормохромная анемия (Hb<120 г/л, МСН?27 пг), отсутствие абсолютного дефицита железа (повышение ФС>30 мкг/л), неадекватно низкая продукция ЭПО степени тяжести анемии – отношение определяемого к предполагаемому (О/П) log ЭП0<0,9 в сочетании доказанным хроническим воспалительным заболеванием (инфекция, гиперпластические заболевания, доброкачественные опухоли). Критерии АЗН: аналогично АХБ, но в сочетании доказанной злокачественной опухолью [11, 14, 15].
Коррекцию анемии гинекологических больных проводили пероральными препаратами двухвалентного железа по 100 мг дважды в сутки (в пересчете на атомарное железо) [16-18]. При выборе пероральных средств для лечения ЖДА у взрослых рекомендуется использовать неорганические соли или жидкие формы органических солей железа, например Тотема, которые более предпочтительны, поскольку всасывание происходит на большей поверхности при меньших локальных концентрациях. По проведенным нами исследованиям [19, 20] Тотема быстро поднимает гемоглобин и хорошо переносится пациентами, благодаря наличию в составе глюконата железа в сочетании с медью и марганцем. Медь участвует в механизмах активного транспорта железа, утилизации железа в тканях и антиоксидантной защите клеток. Марганец участвует в транспорте железа внутрь клеток, синтезе гемоглобина и антиоксидантной защите митохондрий. Прием Тотема вызывает в 2-3 раза меньше побочных эффектов, чем сульфаты железа, что увеличивает приверженность к лечению [21].
У онкогинекологических больных также использовали препараты двухвалентного железа изолированно и в сочетании с рекомбинантным человеческим эритропоэтином (рч-ЭПО) в дозе 10000 МЕ 3 раза в неделю [5, 15]. Эффективность лечения анемии оценивали через 4 недели после его начала при доброкачественных и через 8 недель при злокачественных заболеваниях женской репродуктивной системы. В качестве критериев эффективности использовали:
1. прирост Hb за время лечения;
2. улучшение субъективного состояния больных до и после лечения по наличию жалоб на слабость, головокружение и одышку (у онкогинекологических больных);
3. количество больных, которым проведены гемотрансфузии в течение 8 недель после начала наблюдения (у онкогинекологических больных).
Цель работы-определение характеристик анемии при патологии половой сферы у женщин для поиска наиболее адекватного метода её коррекции.
Собственные результаты.
Исследовали распространенность анемии в общей группе гинекологических больных, которая выявлена у 50 из 132 пациенток (38%). Определили наиболее частую причину развития анемии у гинекологических больных – это миома матки. При заболевании миомой матки относительное количество больных с анемией составило 15 из 23 (65%), что статистически значимо выше, чем в общей группе (р<0,001), хотя клинически выраженные менометроррагии наблюдали только у 4 больных (17,5%). Среди пациенток с фоновыми и предраковыми заболеваниями шейки матки без патологических кровотечений, выявили 14 из 44 (32%) обследованных с низкой концентрацией гемоглобина (НЬ). При доброкачественных и пограничных опухолях яичников анемию отметили у 12 из 31 больной (39%), а кровянистые выделения из половых путей были только у двух пациенток (6%). У 9 из 34 пациенток (26%) с гиперпластическими заболеваниями эндометрия также были низкие значения НЬ, из которых основной причиной его снижения явилась гиперполименорея у 14 из 20 больных (70 %) гиперплазией эндометрия и 4 из 6 больных (66,6 %) полипами эндометрия.
Таким образом, анемию выявили при патологической кровопотере, которая является закономерным следствием гиперпластических процессов эндометрия, и у больных миомой матки, заболеваниями шейки матки и яичников без выраженной патологической кровопотери (физиологический менструальный цикл), наиболее часто анемия выявляется при миоме матки.
В целом, анемии при гинекологических заболеваниях определили, как железодефицитные – гипохромные гиперрегенераторные анемии с низким содержанием сывороточного железа и ферритина, что доказано (средним МСН равным 25,51 ±4,1 3 пг, значимой корреляцией НЬ – МСН (r=0,35, р<0,05), повышением ret до 24,5±0,35%о, снижением СЖ до 4,3±0,72 мкмоль/л, ФС до 7,4±3,6 мкг/л). Выявили снижение количества эритроцитов (р<0,05) при сохранной и неизмененной менструальной функции у больных миомой матки больших размеров и/или быстрым ростом и тяжелой дисплазией шейки матки (CIN III) по сравнению с другими обследованными с миомой матки и легкой дисплазией шейки матки (CINI) соответственно, несмотря на схожие показатели НЬ и МСН в этих группах. Неадекватно низкое содержание ЭПО степени тяжести анемии (О/П log (ЭП0)<0,9) доказано у 67% гинекологических больных с анемией.
У 90 из 177 пациенток (51%) со злокачественными опухолями женской репродуктивной системы выявили анемию до начала противоопухолевого лечения. Содержание НЬ<120 г/л определили у 25 из 70 больных раком тела матки (36%), у 32 из 49 пациенток с раком шейки матки (65%), у 57% больных саркомой матки (4 из 7) и раком яичников (24 из 42), у 5 из 9 обследованных с раком вульвы (56%). Снижение концентрации Hb непосредственно не связно с хронической кровопотерей, что видно на примере рака тела матки, где анемия развивается статистически реже, чем в общей группе (р<0,001), хотя по проведенному анализу клинических проявлений кровопотеря как клинический симптом заболевания является наиболее характерной именно при данной патологии (в 63%). Кровянистые выделения и маточные кровотечения в дебюте заболевания выявили у 56 из 155 больных (36%) в общей группе, у большинства (33 из 52) пациенток с раком тела матки и 19 из 41 больной (47%) раком шейки матки. При сравнении показателей периферической крови между группами с и без кровянистых выделений не получили различий по тяжести анемии.
Проанализированы данные гематологических и биохимических показателей у онкогинекологических больных. Выявили снижение продукции эритроцитов (значимая корреляция НЬ – RBC (r=0,5, p<0,001), снижение ret до 4,7±3,1%о) на фоне неадекватной продукции ЭПО, которую доказали по положительной корреляции Hb – ЭПО (r=0,65) и прямой зависимости показателей по уравнению линейной регрессии (log ЭПО=0,01 xHb-0,06). Железодефицитный характер анемии в группе онкогинекологических больных подтвердили низким средним МСН (27,38±3,65 пг) и значимой корреляцией НЬ – МСН (r=0,4, p<0,01), низким содержанием ФС (34,3 ± 16,5 мкг/л), нехарактерным для АЗН.
Таким образом анемия при злокачественных заболеваниях женской репродуктивной системы является анемией злокачественных новообразований, но с выраженным дефицитом железа как абсолютного, так и функционального характера.
Проведен анализ эффективности лечения анемий, связанных с доброкачественными и злокачественными заболеваниями женской репродуктивной системы. Прирост концентрации гемоглобина у гинекологических больных на фоне препаратов железа не зависел от тяжести анемии, в среднем был 30 г/л через месяц после начала терапии, однако разброс составил от 10 до 50 г/л/месяц. Длительность лечения составила от 3 до 6 месяцев. В работе доказана эффективность использования препаратов железа у больных с анемией, обусловленной доброкачественными заболеваниями женской репродуктивной системы, поэтому они (предпочтительно жидкие органические формы, такие как Тотема) могут рекомендоваться всем пациенткам данной группы в качестве первой линии терапии.
Учитывая наличие как гипохромии, так и признаков АХБ, лечение АЗН у онкогинекологических больных данной группы больных проводилось по двум схемам, указанным ранее. Результаты лечения в группе, получившей препараты рч-ЭПО в сочетании с пероральными препаратами железа, выявили статистически значимое уменьшение процента пациенток с симптомами анемии со 100% до 57% (p<0,01). Наоборот, у пациенток, которым не проводили патогенетически обоснованную коррекцию анемического синдрома, определили достоверное снижение концентрации НЬ с 97,5±7,3 г/л до 82,5±15,6 г/л (p<0,01), увеличение количества больных, которым в течение 8 недель наблюдения проведены гемотрансфузии с 0% до 40% (p<0,01). Таким образом, подтверждена эффективность использования препаратов рч-ЭПО и пероральных препаратов железа при лечении анемии у больных злокачественными заболеваниями женской репродуктивной системы. Такая схема лечения, с учетом имеющихся литературных данных, может быть рекомендована этим пациенткам.
Заключение и практические рекомендации.
Доказан, прежде всего, железодефицитный характер анемии у гинекологических больных, хотя не подтверждена связь анемии с патологической кровопотерей. Установлено, что данные состояния часто сопровождаются неадекватно низкой продукцией ЭПО степени тяжести анемии (в 67%), снижением продукции эритроцитов при гиперпластических и диспластических процессах, что доказывает смешанный генез анемии (ЖДА+АХБ) при доброкачественных заболеваниях.
Особенности анемии онкогинекологических больных -это АЗН с доказанной неадекватной выработкой ЭПО степени тяжести анемии, характеризующаяся гипохромией эритроцитов, что может быть связано с особенностью злокачественных заболеваний женской репродуктивной системы – частыми кровянистыми выделениями и маточными кровотечениями в дебюте заболевания, то есть с дефицитом железа.
Для лечения анемии при гинекологических заболеваниях требуется длительное (не менее 3 месяцев) использование препаратов двухвалентного железа в лечебной дозе с обязательной оценкой эффективности. У онкогинекологических больных с анемией при отсутствии показаний к гемотрансфузионной терапии доказана необходимость использования препаратов рч-ЭПО в дозе 10000 МЕ подкожно 3 раза в неделю в сочетании с пероральными препаратами двухвалентного железа в лечебной дозе. Однако такое лечение не может использоваться изолированно, а требует обязательного лечения основного заболевания.
ЛИТЕРАТУРА
1. The prevalence of anaemia in women: a tabulation of available information. Geneva, World Health Organization, 1992 (WHO/MCH/MSM/92.2).
2. Шеффер Р.М., Гаше К., Хух Р, Краффт А. Железное письмо: рекомендации по лечению железодефицитной анемии. Гематол. и трансфузиол. 2004; 49 (4): 40-48.
3. Тихомиров А.Л., Сарсания С.И., Ночевкин Е.В. Железодефицитные состояния в гинекологической и акушерской практике. Русский медицинский журнал. 2003; 11 (16): 941-945.
4. Стуклов Н.И., Козинец Г. И., Леваков С.А, Огурцов П.П. Анемии при гинекологических и онкогинекологических заболеваниях. М.: МИА; 2013.
5. Рукавицын О.А. Актуальные вопросы диагностики и лечения анемии при хронических заболеваниях. Клиническая онкогематология. 2012; 5 (4): 296-304.
6. Козинец Г. И., Сарычева Т. Г, Луговская С.А. и др. Гематологичекий атлас: настольное руководство врача – лаборанта. – М.: Практическая медицина; 2008.
7. Долгов В.В., Луговская С.А.., Морозова В.Т., Почтарь М.Е. Лабораторная диагностика анемий: Пособие для врачей. Тверь: «Губернская медицина». 2001.
8. Луговская С.А., Козинец Г.И. Гематология пожилого возраста. – Тверь.: Триада. 2010.
9. Румянцев А.Г., Тарасова И.С., Чернов В.М. Железодефицитные состояния: причины развития, диагностика и лечение. Медицинский научный и учебно-методический журнал. 2006; 34: 3-26.
10. Демихов В.Г. Анемии беременных: дифференциальная диагностика и патогенетическое обоснование терапии: Автореф. дис. … д-ра. мед. наук. – М. – 2003.
11. Луговская С.А., Почтарь М.Е. Современная оценка состояния эритрона и метаболизма железа. Клиническая лабораторная диагностика. 2002; 9: 16.
12. Левина А. А., Цибульская М. М., Щербинина С. П., Романова Е. А., Мамукова Ю. И. Диагностическое значение комплексного исследования показателей метаболизма железа в клинической практике// Гематология и трансфузиология. – 2005. – N 5. – С.23 – 28.
13. Deicher R., Horl W.H. New insights into the regulation of iron homeostasis. Eur. J. Clin. Inv. 2006; 36: 301-308.
14. Козинец Г.И., Погорелов В.М. и др. Кровь: Клинический анализ. Диагностика анемий и лейкозов. Интерпретация результатов. Практ. Руководство. М.: Медицина XXI. 2006.
15. Румянцев А.Г, Морщакова Е.Ф., Павлов А.Д. Эритропоэтин в диагностике, профилактике и лечении анемий. М.: Медпрактика. 2003.
16. Тарасова И.С., Чернов В.М. Принципы выбора препарата для лечения железодефицитной анемии у детей. Вопросы гематологии/онкологии и иммунопатологии в педиатрии. 2006; 10(34): 3-26.
17. Тарасова И.С., Чернов В.М. Факторы, определяющие правильность и эффективность лечения детей с железодефицитной анемией. Вопросы практической педиатрии. 2011; 6 (3): 49-53.
18. Стуклов Н.И., Семенова Е.Н. Лечение железодефицитной анемии. Что важнее, эффективность или переносимость? Существует ли оптимальное решение? Журнал международной медицины. 2013; 1 (2): 47-55.
19. Семенова Е.Н., Кунина М.Ю., Стуклов Н.И. Сравнение эффективности терапии железодефицитной анемии низкими дозами препарата Тотема и высокими дозами препарата Сорбифер// Гематология и трансфузиология. Материалы II Конгресса гематологов России – 2014. – № 1. (Приложение 1.) – С. – 117 – 118.
20. Е. Семенова, М. Кунина, Н. Стуклов. Роль меди и марганца в метаболизме железа // Врач. – 2013. – № 12. – С. 47 – 53.
21. Стуклов Н.И. Мета-анализ данных переносимости питьевой формы глюконата железа (II), меди и марганца (препарат Тотема) при лечении железодефицитной анемии у детей и взрослых // Земский врач. – 2012. – №4. – С. 11 – 20. С
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
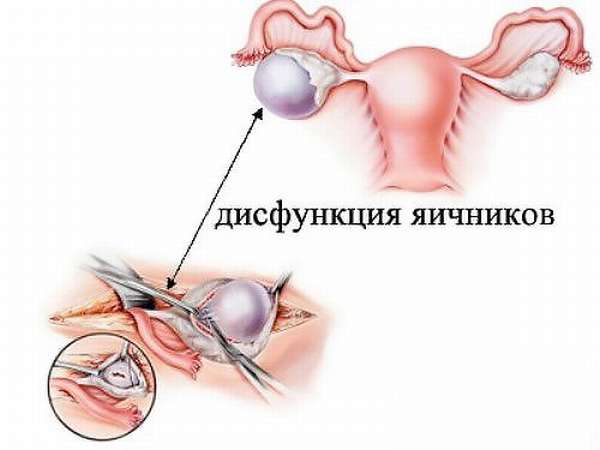
Дисфункция яичников – патология гинекологической сферы. Она проявляется нарушением менструального цикла, гормонального фона, невозможностью зачатия на протяжении длительного срока. Наиболее часто встречается в репродуктивном возрасте и является одной из самых распространенных причин бесплодия.
Что такое дисфункция яичников у женщин
В норме яичники выполняют две основные функции. Первая из них заключается в ежемесячном росте фолликулов с новыми яйцеклетками для последующего оплодотворения.  В норме каждый менструальный цикл придатки производят по одной женской клетке, реже – по 2 или 3. Обычно эту функцию выполняет только один из парных органов, в то время как второй является пассивным.
В норме каждый менструальный цикл придатки производят по одной женской клетке, реже – по 2 или 3. Обычно эту функцию выполняет только один из парных органов, в то время как второй является пассивным.
Другое предназначение придатков – выработка женских половых гормонов, необходимых для нормального течения менструального цикла, беременности. Эту функцию берут на себя оба органа. От ее нормального течения зависит гормональный фон женщины – при нарушении выработки одного из гормонов нередко возникает сбой работы других эндокринных органов.
Привести к бесплодию способна дисфункция одного из придатков, являющегося доминантным и отвечающим за производство яйцеклеток.
Нарушение функции яичников характеризуется полным или  частичным невыполнением основных предназначений органов. Это приводит к множеству негативных последствий. Основной проблемой для женщины при данной патологии является невозможность наступления зачатия.
частичным невыполнением основных предназначений органов. Это приводит к множеству негативных последствий. Основной проблемой для женщины при данной патологии является невозможность наступления зачатия.
По медицинской международной классификации дисфункция яичников по МКБ-10 имеет код Е28. Она относится к разделу «Болезни эндокринной системы», подразделу «Нарушения других эндокринных желез».
Связь заболевания и менструального цикла
Нарушение функциональности придатков отрицательно влияет на течение менструального цикла. Последний становится нерегулярным или полностью отсутствует. Это происходит под влиянием следующих факторов, сопровождающих течение заболевания:
- нарушение выработки гормонов – удлиняет или укорачивает менструальный цикл, останавливает рост эндометрия матки, что усложняет внедрение в него плодного яйца,
- отсутствие овуляции, т.е. выхода яйцеклетки из фолликула для дальнейшего зачатия – препятствует наступлению второй фазы цикла и последующей менструации, что приводит к увеличению продолжительности цикла и возникновению кистозных образований,
- недостаточное производство прогестерона – зачатия не происходит по причине невозможности закрепления плодного яйца на стенках матки.
В норме менструальный цикл продолжается 25-35 дней. В случае, если у женщины яичники не работают должным образом, его продолжительность может варьировать от 20 дней до нескольких месяцев.
Виды патологии
Дисфункция придатков различается по проявлению и виду нарушения:
- Гормональная. Нарушения, связанные с производством гормонов придатками. Нередко вызвана сбоем работы других эндокринных органов – поджелудочной железы, надпочечников, гипоталамуса, гипофиза, щитовидной железы. Для лечения гормональной дисфункции яичников необходимо назначение терапии, восстанавливающей работу всей эндокринной системы организма.
- Синдром истощенных яичников, или преждевременный климакс. Диагностируется в репродуктивном возрасте у женщин 25-40 лет. Характеризуется невозможностью зачатия вследствие отсутствия овуляции, менструации. Во избежание осложнений лечение дисфункции яичников следует начинать до наступления раннего климакса.
- Дисфункция на фоне воспаления. Сбой функциональности яичников способен возникнуть при течении аднексита, оофорита и других воспалительных и инфекционных заболеваний половых органов. Работа придатков восстанавливается после устранения причины болезни.
- Ановуляторная дисфункция яичников. Следствие гормонального сбоя. Диагностируется при отсутствии овуляции и нарушении процесса созревания фолликулов.
- Синдром резистентных яичников. Недостаточное развитие внутренних женских органов на фоне ярко выраженных вторичных половых признаков. Сопровождается высоким уровнем ФСГ и ЛГ – гормонов гипофиза, отвечающих за выход яйцеклетки из фолликула, что провоцирует отсутствие овуляции и бесплодие.
Длительное течение заболевания вызывает все большие нарушения в организме, которые со временем труднее поддаются лечению и могут привести к полному бесплодию.
Возникновение заболевания в зависимости от возраста и наличия беременности
Формы патологии определяются возрастом женщины, ее репродуктивными способностями, наличием беременности, родов, абортов и другими индивидуальными особенностями. Все эти факторы учитываются при выборе метода лечения.
В репродуктивном периоде
В возрасте 18-45 лет возникновение заболевания считается наиболее опасным. Его лечение сдвигает наступление планируемой беременности, что в дальнейшем затрудняет ее протекание, особенно в позднем возрасте. Неправильный подбор терапии усугубляет течение болезни и затрудняет выздоровление.
 Чаще дисфункция яичников в репродуктивном периоде вызвана нарушением гормонального фона, которое способно возникнуть под воздействием различных факторов. Это проявляется не только внутренними, но и внешними изменениями женщины. Обычно из-за нарушения работы яичников происходит набор веса, ухудшение состояния кожи и ногтей, оволосение отдельных участков тела по мужскому типу.
Чаще дисфункция яичников в репродуктивном периоде вызвана нарушением гормонального фона, которое способно возникнуть под воздействием различных факторов. Это проявляется не только внутренними, но и внешними изменениями женщины. Обычно из-за нарушения работы яичников происходит набор веса, ухудшение состояния кожи и ногтей, оволосение отдельных участков тела по мужскому типу.
В период климакса
Дисфункция яичников в климактерическом периоде считается естественной – со временем органы перестают производить яйцеклетки, половые гормоны в достаточном количестве. Резкое возникновение данного состояния негативно отображается на женщине, проявляясь болями внизу живота, обострением хронических заболеваний, развитием воспалительных процессов.
В норме дисфункциональное состояние обоих яичников с приходом менопаузы развивается постепенно, не вызывая ухудшения самочувствия женщины.
В подростковом возрасте
 У девочек-подростков в 12-15 лет происходит становление менструального цикла. Изначально он приходит нерегулярно и способен отсутствовать долгое время. Это обусловлено гормональным сбоем, вызванным формированием половых органов. При отсутствии стабилизации работы эндокринной системы функция придатков нередко подавляется. Это вызвано их недостаточной сформированностью, переходным состоянием в организме.
У девочек-подростков в 12-15 лет происходит становление менструального цикла. Изначально он приходит нерегулярно и способен отсутствовать долгое время. Это обусловлено гормональным сбоем, вызванным формированием половых органов. При отсутствии стабилизации работы эндокринной системы функция придатков нередко подавляется. Это вызвано их недостаточной сформированностью, переходным состоянием в организме.
Факторы, провоцирующие дисфункцию яичников у подростков – переохлаждение, вирусные, инфекционные и простудные заболевания.
Для устранения нарушения функциональности придатков девочкам назначают поддерживающую терапию, за счет которой происходит быстрое восстановление гормонального баланса и нормальное развитие половых органов. Отсутствие медикаментозного вмешательства чревато патологическими изменениями в матке и яичниках.
Беременность и роды
Роды, беременность и ее прерывание нередко отрицательно сказываются на работе яичников. Это объясняется повышением нагрузки на данные органы, изменением их функциональности на необходимый период и возможными отклонениями, усугубляющими их состояние.

Дисфункция придатков в зависимости от некоторых состояний организма:
- беременность и последующие роды – естественная причина временной дисфункции, вызванной изменениями в организме и гормональными всплесками,
- грудное вскармливание – приостанавливает работу придатков, которая восстанавливается самостоятельно после отмены лактации,
- хирургический, медикаментозный аборт, выкидыш и т.д. – резкое прекращение перестройки организма, что провоцирует сбой работы половых органов.
Дисфункция яичников после беременности, родов и грудного вскармливания проходит самостоятельно. При самопроизвольном выкидыше, абортах и других подобных состояниях необходимо назначение поддерживающей терапии, предотвращающей гормональный сбой и возможные осложнения половой сферы.
Причины патологии
Основные причины дисфункции яичников:
- патологическое анатомическое строение половых органов,
- заболевания придатков – воспалительные, инфекционные, наличие кист и опухолей,
- хирургические операции на органах малого таза,
- нарушение гормонального фона,
- заболевания других органов эндокринной системы – сахарный диабет, гипертиреоз, ожирение и т.д.,
- аборты и выкидыши,
- диффузия яичников – это состояние часто возникает на фоне эндометриоза,
- бесконтрольный прием оральных контрацептивов,
- хронические стрессы, усталость,
- установка внутриматочной спирали,
- влияние вредных условий труда или загрязненной экологии,
- вредные привычки – курение, алкоголь.
Основная причина любого нарушения функциональности придатков – гормональный сбой.
Симптомы дисфункции яичников
Изменения в менструальном цикле под воздействием снижения функциональности придатков:
- нерегулярность месячного цикла,
- обильные или скудные менструационные кровотечения,
- задержка месячных или их полное отсутствие,
- изменение продолжительности цикла,
- яркий предменструальный синдром,
- боли внизу живота во время менструального кровотечения, головные боли, падение артериального давления, тошнота.
Симптомы нарушения гормональной функции придатков:
- отсутствие зачатия,
- самопроизвольные аборты,
- нестабильность артериального давления,
- изменение массы тела,
- перепады настроения,
- оволосение лица, рук, спины, груди,
- плохое состояние кожи, волос, ногтей.
Признаки дисфункции яичников на фоне воспалительных или инфекционных заболеваний половой сферы:
- боли внизу живота,
- изменение характера выделений из влагалища – они становятся желтовато-зеленоватыми, имеют неприятный запах, другую консистенцию,
- кровянистые выделения из влагалища,
- боли при половом акте,
- усиление болевых ощущений при физических нагрузках.
Можно ли женщине забеременеть при дисфункции яичников
Нарушение функциональности придатков – заболевание, поддающееся лечению. Такой диагноз не может означать окончательное бесплодие – оно присутствует лишь на время протекания болезни. По мере ее устранения работа придатков восстанавливается, нормализуется менструальный цикл и процесс овуляции.
 Для наступления беременности при дисфункции яичников женщине назначается терапия, включающая в себя прием гормональных, противовоспалительных и других препаратов. Все они направлены на нормализацию функционирования половых органов, повышение вероятности оплодотворения и дальнейшее поддержание беременности.
Для наступления беременности при дисфункции яичников женщине назначается терапия, включающая в себя прием гормональных, противовоспалительных и других препаратов. Все они направлены на нормализацию функционирования половых органов, повышение вероятности оплодотворения и дальнейшее поддержание беременности.
Длительное отсутствие зачатия и неэффективность любого вида лечения, в том числе хирургического, не исключает возможность вынашивания малыша. С помощью технологий современной медицины женщина может забеременеть при искусственном внедрении оплодотворенной клетки в полость матки. Процесс оплодотворения происходит путем слияния яйцеклетки женщины и сперматозоидов партнера в пробирке.
При нарушениях эндокринной функции яичников после успешного внедрения эмбриона в полость матки его рост и развитие в дальнейшем поддерживается с помощью гормональных препаратов – это снижает вероятность самопроизвольного аборта.
Диагностические меры
Для постановки данного диагноза женщине необходимо пройти следующие виды обследований:
- опрос пациентки для определения симптомов дисфункции яичников, регулярности менструального цикла, заболеваний половой сферы, родов, абортов и выкидышей в анамнезе,
- осмотр на гинекологическом кресле – оценка состояния половых органов, их размеров и болезненности, выделений из шейки матки,
- УЗИ органов малого таза – выявление размеров придатков, наличия воспалительных процессов, кистозных и других образований,
- мазок из влагалища для исследования микрофлоры – данный анализ определяет наличие патогенных микроорганизмов, способных вызывать дисфункцию яичников на фоне воспаления,
- исследование гормонального фона – оценка гормональной функции придатков и других эндокринных органов,
- МРТ головного мозга – проводится при подозрении на заболевания гипофиза и гипоталамуса.
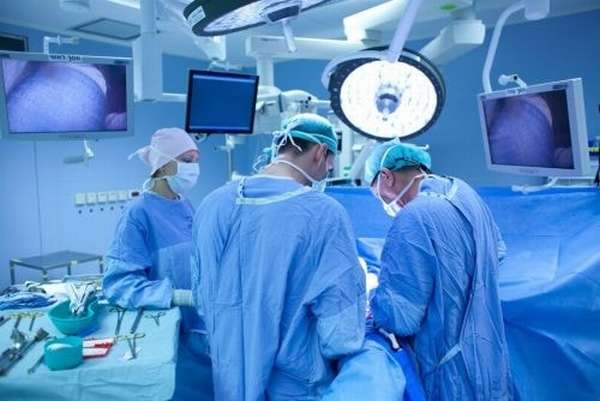 При затруднении в постановке диагноза врач может назначить другие процедуры. При неэффективности данных видов исследований нередко используется диагностика дисфункции яичников с помощью лапароскопии, которая определяет состояние придатков. В процессе процедуры при необходимости проводится хирургическое лечение.
При затруднении в постановке диагноза врач может назначить другие процедуры. При неэффективности данных видов исследований нередко используется диагностика дисфункции яичников с помощью лапароскопии, которая определяет состояние придатков. В процессе процедуры при необходимости проводится хирургическое лечение.
Возможные последствия
Негативные последствия от заболевания способны возникнуть при отсутствии лечения, неправильном его подборе или несвоевременном обращении к специалистам. Они отражаются не только на здоровье половой сферы, но и на общем состоянии организма.
Возможные последствия:
- бесплодие,
- анемия – при частых маточных кровотечениях,
- образование кист и опухолей в молочных железах и половых органах,
- раннее наступление менопаузы,
- снижение либидо,
- появление лишнего веса,
- оволосение по мужскому типу,
- нарушение работы сердечно-сосудистой и нервной систем,
- заболевания эндокринных желез,
- депрессии, тревога,
- развитие комплекса из-за невозможности зачатия.
Лечение заболевания
Терапия подбирается индивидуально для каждой женщины. Она зависит от типа заболевания, причины возникновения, возраста пациентки, сопутствующих болезней и индивидуальных особенностей. Для этого используются различные медикаменты, курсы физиотерапии, народные средства. Хирургическое вмешательство для устранения данной патологии яичников у женщин применяется редко.
При маточных кровотечениях
 В большинстве случаев при непроходящих или обильных маточных кровотечениях женщина немедленно обращается за помощью к специалистам. Такой симптом способен присутствовать как в самом начале заболевания, так и на последних его стадиях. Лечение назначается немедленно – это позволяет избежать обильной кровопотери, анемии и других последствий дисфункции яичников.
В большинстве случаев при непроходящих или обильных маточных кровотечениях женщина немедленно обращается за помощью к специалистам. Такой симптом способен присутствовать как в самом начале заболевания, так и на последних его стадиях. Лечение назначается немедленно – это позволяет избежать обильной кровопотери, анемии и других последствий дисфункции яичников.
Традиционные методы терапии, применяющиеся при данной патологии:
- диагностическое выскабливание матки и гистероскопия – остановка кровотечения, удаление всего верхнего слоя маточного эпителия, выявление и устранение таких сопутствующих патологий, как миома, полипы и т.д.,
- прием препаратов железа и витаминных комплексов – профилактика развития анемии,
- использование кровоостанавливающих средств,
- назначение гормональных препаратов – с помощью гормонотерапии устраняется дисфункция яичников и предотвращается повторное маточное кровотечение.
Вся терапия направлена на устранение кровоизлияния из матки, профилактику его повторного возникновения и регулирование месячного цикла женщины.
Воспаление половых органов и их инфекционное поражение
Инфекционное поражение, переохлаждение и течение других болезней провоцирует воспалительные заболевания половых органов женщины. При их распространении на яичники нарушается функция последних. Для лечения требуется подбор комплексной терапии, заключающейся в приеме нескольких видов лекарственных средств и курсов физиопроцедур.
Лечение препаратами дисфункции яичников, проходящей на фоне воспаления и инфекций в половых органах:
- антибиотики – уничтожают патогенную микрофлору,
- обезболивающие и противовоспалительные средства в виде таблеток, инъекций, вагинальных свечей – устраняют воспалительные процессы, облегчают самочувствие женщины,
- вагинальные свечи с лактобактериями – восстанавливают микрофлору влагалища после приема антибиотиков, предотвращают возникновение кандидоза,
- иммуностимуляторы – укрепляют защитные силы организма, ускоряют процесс выздоровления,
- гормональные – необходимы при нарушении выработки гормонов.
- Физиопроцедуры, устраняющие воспалительные процессы и улучшающие местное кровообращение:
- магнитотерапия,
- ультразвуковая терапия,
- фототерапия,
- электрофорез,
- грязевые ванны и компрессы.
Один из лучших методов устранения гинекологических заболеваний – санаторно-курортное лечение, состоящее из комплекса оздоровительных процедур.
Лечение гормональными препаратами
Данный вид терапии актуален для женщин, у которых присутствует гормональная дисфункция яичников и (или) имеются заболевания других эндокринных органов. Применение данных средств направлено на восстановление нормального течения менструального цикла и процесса овуляции, повышения шанса на зачатие.

Виды гормональных таблеток для лечения дисфункции яичников:
- Эстрогенсодержащие. Применяются в первой фазе цикла при недостаточной выработке эстрогена. Стимулируют рост фолликулов, возникновение овуляции.
- Гестагены. Назначаются для второй половины цикла в случае низкого уровня гормона прогестерона. Способствуют продвижению яйцеклетки по маточной трубе и закреплению плодного яйца на стенках матки. В случае наступления беременности поддерживают ее нормальное течение.
- Стимулирующие овуляцию. Необходимы при нарушении процесса созревания фолликулов. Данные средства применяются под строгим контролем ?
