Анемия во время беременности дефицит железа
Во время беременности очень важно поддерживать уровень гемоглобина на физиологическом уровне. Именно поэтому ожидающим ребенка женщинам рекомендуется регулярно сдавать кровь на анализ содержания железа в крови.
Какие могут быть осложнения при нехватке железа?
Женщинам с диагнозом «железодефицитная анемия» могут быть рекомендованы железосодержащие добавки к пище.
Профилактика анемии…
Из-за недостатка железа страдают различные системы организма человека. Это может выражаться в снижении выносливости и сопротивляемости инфекционным заболеваниям, в повышенной утомляемости.
Как можно поднять уровень железа в крови?
Поддерживать нормальный уровень железа в крови можно, включив в рацион биологически активные добавки.
Подробнее…
Для дополнительного обогащения рациона железом могут быть рекомендованы специальные биологически активные добавки, например, «Феррогематоген».
Узнать стоимость…
БАД. Не является лекарственным средством.
В былые времена дамы пили уксус, чтобы быть загадочно бледными, и падали в обморок, показывая тем самым тонкость и чувствительность натуры. Причина бледности современных женщин, особенно ожидающих ребенка, куда прозаичней. Анемия — дефицит гемоглобина в крови — подкрадывается незаметно и ухудшает самочувствие как матери, так и плода. Отчего возникает анемия и как ее предупредить — читайте в нашем обзоре.
Чем опасна анемия при беременности
Под анемией понимают снижение уровня гемоглобина в крови. Во время беременности в организме женщины увеличивается количество жидкости, а значит, и объем циркулирующей крови. За счет этого кровь «разжижается» и доля гемоглобина в ее общем объеме падает. Это считается нормальным явлением, в связи с чем нижняя граница количества гемоглобина при беременности установлена на уровне 110 г/л (при норме для небеременной женщины в 120–140 г/л). Но дальнейшее падение уровня гемоглобина является опасным для здоровья и даже жизни будущей матери. В зависимости от значений этого показателя анемия при беременности может быть:
- легкой степени тяжести — 110–90 г/л;
- умеренно выраженной — 89–70 г/л;
- тяжелой — 69–40 г/л[1].
Главная проблема, возникающая при дефиците гемоглобина — тканевая гипоксия (неудовлетворительное снабжение клеток организма кислородом), в том числе и гипоксия плода, что нарушает его развитие. Кроме того, меняется состав плаценты, что также плохо влияет и на течение беременности, и на состоянии ребенка. Наиболее частыми осложнениями при анемии во время беременности считаются:
- угроза прерывания беременности;
- гестоз;
- пониженное артериальное давление;
- преждевременная отслойка плаценты;
- задержка развития плода;
- преждевременные роды;
- анемия в первый год жизни ребенка.
Так что анемия при беременности — отнюдь не безобидное состояние. Оно имеет серьезные последствия и для матери, и для плода. Особенно грустно, что, по данным Минздрава, за последние 10 лет анемия, осложняющая беременность, стала встречаться в 6,3 раза чаще! В целом ей страдают от 15 до 30% беременных (в зависимости от региона).
Причины развития анемии в период вынашивания ребенка
Во время беременности железо расходуется не только на кроветворение матери, но и на нужды плода. Особенно активно этот расход возрастает на 16–20-й неделях, когда запускается процесс кроветворения у плода. К концу беременности запасы железа истощаются у любой женщины и для их полного восстановления необходимо 2–3 года. Другими причинами анемии при беременности являются:
- дефицит железа в пище главным образом из-за недостаточного количества мяса в рационе;
- дефицит витаминов группы B и C, необходимых для нормального усвоения железа;
- болезни, при которых возникает недостаток белков, участвующих в обмене железа, включая тяжелый гестоз;
- ранний гестоз (токсикоз), мешающий полноценно питаться;
- частые роды с небольшим интервалом.
Если же говорить о группах риска развитии анемии во время беременности, то к ним можно причислить женщин:
- с многоплодной беременностью и многорожавших;
- имевших до наступления беременности менструации длительностью более 5 дней;
- у которых были симптомы анемии во время предыдущей беременности;
- с гестозом;
- с хроническими заболеваниями желудочно-кишечного тракта, печени, хроническими инфекциями;
- вегетарианок.
Все, попавшие в группу риска, должны особенно тщательно следить за своим состоянием и по возможности позаботиться о профилактике анемии во время беременности.
Признаки анемии при беременности
Признаки анемии у женщин при беременности появляются ввиду:
- дефицита гемоглобина в крови и, как следствие, нарушения «клеточного дыхания» тканей;
- дефицита железа в тканях и нарушения обменных процессов, с ним связанных.
Учитывая, что во время беременности потребность организма женщины в микроэлементе возрастает на 15–33%[2], на передний план обычно выходят симптомы, указывающие на гипоксию:
- слабость, быстрая утомляемость;
- нарушение сна: днем — сонливость, ночью — бессонница;
- головные боли;
- головокружения, шум в ушах;
- одышка;
- сердцебиение;
- обмороки.
Признаки анемии во время беременности, связанные с недостатком железа в тканях, это:
- сухость и растрескивание кожи;
- заеды, трещины, воспаления каймы губ;
- ломкие, слоящиеся ногти;
- сухие и ломкие волосы, выпадение волос.
Легкая анемия при беременности на ранних стадиях может и не показывать характерных симптомов, так как организм поначалу может компенсировать недостаток кислорода. Довольно рано становятся заметны изменения структуры ногтей и волос, сухость кожи, но обычно женщины не обращают внимания на эти признаки, считая, что причина их — сама беременность.
Переносимость симптомов анемии индивидуальна: кто-то падает в обморок при относительно высоких значениях гемоглобина, кто-то отказывается от госпитализации с гемоглобином на уровне около 70 г/л, искренне не понимая всей тяжести анемии и ее опасности при беременности.
Именно поэтому клинический анализ крови во время беременности проводится обязательно и несколько раз. Имеет значение и падение значений железа в сыворотке крови (менее 12 мкмоль/л), и сывороточного ферритина. Снижение количества последнего до 12 мкг/л говорит о дефиците железа, даже если гемоглобин еще в норме.
Лечение анемии в период ожидания малыша
Диетотерапия
Одна из основ как профилактики, так и лечения анемии при беременности — правильное питание.
Питание для профилактики анемии при беременности должно содержать в достаточном количестве вещества, необходимые для нормального кроветворения, это:
1) Железо. Из поступившего с пищей железа человеческий организм способен усвоить не более 50%[3]. При этом из овощей и фруктов оно всасывается намного хуже, чем из продуктов животного происхождения.
В растениях железо находится в трехвалентной форме — Fe3+. Но всасываться в кишечнике оно может только в двухвалентной форме — Fe2+. Для трансформации одной формы в другую нужен активатор — аскорбиновая кислота. То есть железо в продуктах растительного происхождения биологически доступно только в случае, если в том же продукте содержится витамин С. Аскорбиновая кислота разрушается при термообработке, а значит, овощи и фрукты в диете при анемии во время беременности должны быть свежими.
Это важно знать!
Железо, содержащееся в мясе, усваивается на 40–50%, тогда как из растительных продуктов — только на 3–5%.
В мясе и рыбе железо изначально двухвалентное, поэтому легко всасывается. В связи с этим врачи утверждают: не менее 75% поступающего в организм железа должно быть животного происхождения. Но одной диеты может быть недостаточно даже для профилактики: ведь суточная потребность в железе беременной женщины — 38 мг[4].
Это интересно
Для сравнения: вне беременности потребность женщины в железе — 18 мг, а потребность в железе мужчины — 10 мг, так что, вопреки расхожим представлениям, мясо должна есть в первую очередь женщина.
Препараты
Эксперты ВОЗ считают, что начиная со второго триместра любая беременная должна получать в сутки не менее 60 мг железа[5], а при первых же признаках анемии его потребление должно увеличиться еще вдвое. Получить такое количество железа только с едой довольно проблематично. И тем более невозможно ограничиться только диетой, если анемия уже проявила себя.
Для лечения анемии назначаются препараты железа. Обычно ограничиваются средствами для перорального приема (т.е. внутрь) — препараты железа в инъекциях рекомендуют только в тяжелых случаях и только в условиях стационара.
Железосодержащие комплексы могут выпускаться как в форме лекарственных препаратов, так и в форме БАД — безрецептурных биологически активных добавок. Лекарственные препараты рекомендует врач, и только он может указать конкретное средство и нужную дозировку.
Биологические добавки и поливитаминные комплексы с железом женщина может принимать самостоятельно для профилактики анемии. Но для этого следует уточнить наличие в них:
- солей железа — предпочтительны сульфат или глюконат железа[6];
- витаминов — эксперты ВОЗ рекомендуют принимать препараты железа в сочетании с аскорбиновой и фолиевой кислотой.
Это важно!
Нельзя применять железосодержащие комплексы, даже в форме БАД, при:
- индивидуальной непереносимости;
- избытке железа в организме (такие состояния, как гемосидероз, гемохроматоз);
- болезни крови (лейкоз, лимфогранулематоз и т.д.).
Оценить эффективность приема железосодержащих средств можно не раньше, чем через 6 недель применения[7].
Как российские, так и зарубежные эксперты отмечают, что профилактика анемии у беременных эффективней, чем ее лечение, и чем выше уровень гемоглобина, тем проще привести его к норме. Впрочем, о том же говорит и здравый смысл. Поэтому, планируя беременность и тем более уже ожидая ребенка, лучше заняться профилактикой анемии не дожидаясь, пока недостаток железа станет заметен.
Анемия – общий термин для группы заболеваний, под которым понимают снижение количества эритроцитов, красных кровяных клеток, и гемоглобина – белка, переносящего кислород, в единице объема крови менее определенного значения. Нередко анемию называют малокровием. Беременность, со всеми изменениями в работе организма, делает женщин предрасположенными к анемии, что грозит рядом осложнений. Как не допустить развития анемии при беременности?
Что такое анемия и роль железа
Как было сказано выше, при недостаточном количестве здоровых эритроцитов или низком гемоглобине можно говорить об анемии. Это заболевание, связанное с рядом неприятных и в некоторых случаях серьезных осложнений для всего организма.
Дело в том, что при снижении уровня гемоглобина организм не получает достаточного количества кислорода, транспортная функция нарушается. В итоге органы и системы перестают функционировать должным образом, чем и можно объяснить появление симптомов.
Железо – элемент, активно участвующий в переносе кислорода и формировании эритроцитов. При дефиците этого элемента развивается железодефицитная анемия, связанная с рядом серьезных последствий для беременных женщин.
Причины анемии при беременности
Причина развития железодефицитной анемии – дефицит железа. К числу общих причин дефицита можно отнести:
- Нерациональное питание и дефицит продуктов, содержащих этот элемент
Пациенты, следующие «жестким» и ограничивающим диетам, находятся в группе риска. Исключение из рациона таких продуктов, как мясо, яйца, являющихся источниками железа – одна из основных причин анемии.
- Хроническая или острая потеря крови
Железо в организме сконцентрировано в крови, а именно в эритроцитах. При значительной кровопотере, например, после травм или же при обильных менструациях у женщин, а также после родов вероятность развития анемии повышается в разы. Нельзя забывать про ряд хронических заболеваний.
- Нарушение процессов усвоения железа
Ряд заболеваний может влиять на процессы усваивания железа. Болезнь Крона, целиакия или удаление части тонкого кишечника – причины, приводящие к нарушению усвоения железа, что создает его дефицит.
- Беременность
Дефицит железа и развитие анемии при беременности – распространенная проблема. Растущий плод нуждается в дополнительном железе, что может привести к его дефициту у будущей матери. Увеличение объема циркулирующей крови при беременности – также одна из причин и одновременно предрасполагающих факторов для развития анемии.
Беременность и другие факторы риска
Беременность – не единственный фактор риска. Но женщинам в положении необходимо быть особенно внимательными к состоянию своего здоровья, строго следовать всем рекомендациям и принимать назначаемые препараты.
В группу риска по развитию железодефицитной анемии входят:
- Вегетарианцы и веганы
Пациенты, намеренно отказывающиеся от продуктов животного происхождения, лишают себя основных источников железа. И если решение следовать таким принципам питания твердое, нужно делать акцент на растительные источники железа: бобовые, обогащенные злаки, морепродукты.
- Женщины с обильными менструациями
При обильных менструациях до беременности выше риск развития анемии при вынашивании плода и после родов. Об этом обязательно необходимо сообщить гинекологу, ведущему беременность. Железодефицитная анемия при беременности может быть опасна. Как показывают исследования, 35% всех возможных осложнений беременности, а именно выкидыши и преждевременные роды, связаны именно с ее развитием. В ходе исследований удалось установить, что у 20% беременных женщин с диагнозом железодефицитная анемия отмечался клинический гипотиреоз – снижение функции щитовидной железы. Известно, что при недостаточной выработке гормонов щитовидной железы на ранних сроках беременности страдает развитие мозга плода.
Симптомы железодефицитной анемии
Железодефицитная анемия может длительное время оставаться нераспознанной, а имеющиеся симптомы часто списывают на повседневную деятельность – усталость связывают с насыщенным рабочим днем, переутомлением или просто с симптомами беременности.
Однако при появлении следующих симптомов необходимо проконсультировать с врачом и пройти соответствующее обследование:
- слабость и повышенная утомляемость;
- головокружение;
- учащенное сердцебиение;
- изменение волос и ногтей – повышенная ломкость, потеря естественного блеска;
- бледность кожных покровов;
- одышка;
- головные боли;
- холодные руки и ноги;
- изменения в полости рта: частые стоматиты, бледность десен, воспаление языка;
- странные вкусовые пристрастия: погрызть мел, съесть сырой картофель, фарш и др.;
- нарушения аппетита.
Как проходит диагностика?
Основной метод диагностики железодефицитной анемии – анализ крови, который обязательно назначается при беременности. При интерпретации результатов оцениваются следующие показатели:
- процент эритроцитов в единице объема крови;
- размер, форма и цвет эритроцитов;
- уровень ферритина;
- уровень гемоглобина.
Кроме диагностики самой анемии, необходимо вычислить причины ее формирования. Поэтому может потребоваться дополнительное обследование и проведение некоторых тестов.
Лечение и советы по питанию
Лечение железодефицитной анемии при беременности может проходить несколькими способами: коррекция питания с преобладанием продуктов, содержащих железо, прием препаратов железа, а также лечение основного заболевание, спровоцировавшего дефицит.
Всем женщинам при беременности назначается железо, входящее в состав поливитаминных комплексов. «Чистые» препараты железа могут назначаться не всем с учетом рисков, а также состояния будущей матери. Важно принимать препараты согласно рекомендациям врача, строго следовать дозировке, кратности и продолжительности приема.
Коррекцию питания можно рассматривать не только как лечение, но и профилактику железодефицитной анемии, что особенно актуально в период подготовки к беременности, а также вынашивания плода и после родов. В рационе должны присутствовать продукты-источники железа, а также витамина С: бобовые, красное мясо, сухофрукты, злаки, цитрусовые, листовые овощи, зелень и др.
Улучшение состояния может наблюдаться уже через несколько дней лечения, но для полного устранения дефицита железа и стабилизации работы организма потребуется время – несколько месяцев, а может быть, и дольше.
Возможные осложнения
Железодефицитная анемия при беременности, протекающая скрыто и длительно, влияет не только на работу материнского организма, но и может негативно отразиться на развитии плода. Известно, что анемия связана с более высокими рисками рождения детей с низкой массой тела, а также значительным повышением вероятности преждевременных родов.
Использованы фотоматериалы Shutterstock
- Prevalence of thyroid autoimmunity and dysfunction in women with iron deficiency during early pregnancy: is it altered? / Flora Veltri, Sarah Decaillet, Pierre Kleynen // European Journal of Endocrinology. = Sep., 2016. – Volume 175// Issue 3
- A guide to diagnosis of iron deficiency and iron deficiency anemia in digestive diseases / Fernando Bermejo, Santiago García-López // World J Gastroenterol. = Oct, 2009. – 15(37)
- The association between iron deficiency anemia and adverse pregnancyрезультаты: a retrospective report from Pakistan. / Mahmud T, Rehman AC , Cerenpil G // Cureus. = October 7,2019. – Volume 11 (10)

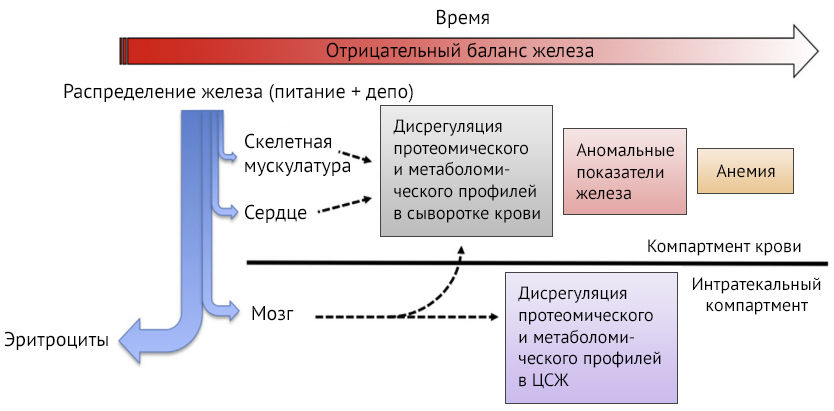
Железодефицитная анемия — одно из тех редких осложнений беременности, которое можно легко предотвратить на этапе планирования. Даже здоровые беременные подвержены риску развития анемии в связи с физиологической гемодилюцией и расходованием запасов железа для роста плода и материнского эритропоэза [1]. Учитывая тот факт, что развивающийся плод очень требователен к концентрации кислорода и железа в поступающей к нему крови, плацента способна увеличивать количество рецепторов к железу и хранить его в резидентных ретикулоэндотелиальных клетках [1,3]. Следует различать дефицит железа и железодефицитную анемию (ЖДА). Распределение железа в организме идет преимущественно в пользу гемового железа, следовательно, развитие анемии на фоне железодефицита — это сигнал о выраженном недостатке микроэлемента в депо [3]. В связи с этим выделяют три стадии дефицита: предлатентный — снижение резервного железа без уменьшения расходования его на эритропоэз, латентный — истощение депо и дефицит транспортного железа, без признаков анемии и манифестный или ЖДА [8].

Рисунок 1 | Изменения в организме на различных стадиях железодефицита. Синей стрелкой указано распределение поступающего в организм железа — в первую очередь на эритропоэз, затем на синтез миоглобина и ферментные системы. Красной стрелкой указано прогрессирование дефицита с течением времени [3].
Потребность в железе на разных сроках беременности варьирует. В первом триместре суточная потребность снижается по сравнению с небеременным состоянием преимущественно за счет отсутствия менструальной кровопотери, а также за счет снижения эритропоэза. Во втором триместре объем циркулирующей крови увеличивается на 45 %, объем плазмы — на 50 %, а масса эритроцитов — на 35 %, следовательно, потребность в железе растет. В третьем триместре максимально возрастает потребность плода в железе, а кровопотеря в процессе родов уносит с собой около 150 мг железа [4].
Таблица 1 | Среднее увеличение потребности в железе в период беременности и в послеродовом периоде для женщин с массой тела до беременности от 55 до 60 кг [4,9]

Факторы риска развития железодефицита и железодефицитной анемии у женщин детородного возраста [4,8]:
- нарушения диеты (вегетарианство или веганство, недостаточное употребление красного мяса, анорексия, булимия, чрезмерное употребление кальция, чая, кофе);
- нарушения всасывания питательных веществ (болезнь Крона, целиакия);
- паразитозы (анкилостомоз, лямблиоз, цестодоз, шистосомоз);
- хронические заболевания (малярия, ВИЧ, гемоглобинопатии, аутоиммунные заболевания, ЗНО);
- осложнения беременности (рвота беременных, преэклампсия, холестатический гепатоз);
- короткие интервалы между беременностями (менее года);
- меноррагия;
- донорство крови.
Проявления дефицита крайне неспецифичны и могут списываться женщиной на саму беременность: быстрая утомляемость, слабость, раздражительность, нарушение концентрации внимания, бледность кожи и слизистых, головная боль, головокружение, тахикардия, одышка, усталость в ногах. Некоторые женщины отмечают пристрастие к специфическим продуктам: сырому мясу, сырым крупам, мелу, почве [1,8,10].
Существуют определенные опасности, связанные с дефицитом железа: повышение риска послеродовой депрессии, послеродового кровотечения (предположительно из-за снижения сократительной способности матки в условиях дефицита кислорода в тканях), некоторые исследования также говорят о риске развития послеродового сепсиса [1,10]. Женщин с анемией чаще подвергают гемотрансфузиям и родоразрешают путем кесарева сечения [2]. Преимущественно в странах с низким уровнем доходов показатели гемоглобина < 70 г/л связаны с двукратным увеличением материнской смертности [1,10]. В послеродовом периоде анемия связана с повышенной утомляемостью, депрессивными расстройствами, снижением познавательных способностей, нарушением лактации и ранним прекращением грудного вскармливания [10].
Железо в организме плода делится на гемовое железо, негемовое железо и депо, находящееся преимущественно в печени. В эритроцитах содержится 55 мг/кг железа в виде гемоглобина, нормальная концентрация которого у доношенных детей составляет 133–184 г/л. В депо хранится около 12 мг/кг железа в виде ферритина, нормальная концентрация которого в пуповинной крови доношенного ребенка составляет 170 мг/л. Наименьшее количество железа (около 8 мг/кг) участвует в метаболических процессах и переносе кислорода в мышцах. Дефицит негемового железа трудно отследить из-за отсутствия специфических биомаркеров, лабораторно он обнаруживается только в совокупности с дефицитом железа в депо и, как следствие, сниженным ферритином. Концентрация ферритина < 76 мг/л связана с нарушением неврологических функций новорожденного [3]. В случае легкой и умеренной степени дефицита у матери, компенсаторные механизмы поддерживают адекватное поступление железа плоду, но тяжелый дефицит, приводящий к развитию ЖДА у матери, приводит к развитию железодефицита у ребенка [5].
Регуляция биодоступности железа во время беременности, частично зависит от концентрации гепсидина у матери. Гепсидин – гормон-регулятор, вырабатывающийся в печени и регулирующий концентрацию железа в плазме и распределение его в тканях. Гепсидин действует путем ингибирования поступления железа в кровь, влияя на абсорбцию в кишечнике, высвобождение железа из макрофагов и мобилизацию его из депо. Гормон действует через рецептор ферропортин (Fpn), экспрессирующийся во всех тканях экспортирующих железо в плазму. Связывание гепсидина и ферропортина запускает секвестрацию железа в клетках-мишенях и снижение его поступления в плазму, следовательно, существует обратная зависимость между концентрацией гепсидина и достаточным потреблением железа тканями, в том числе костным мозгом и плацентой [9].
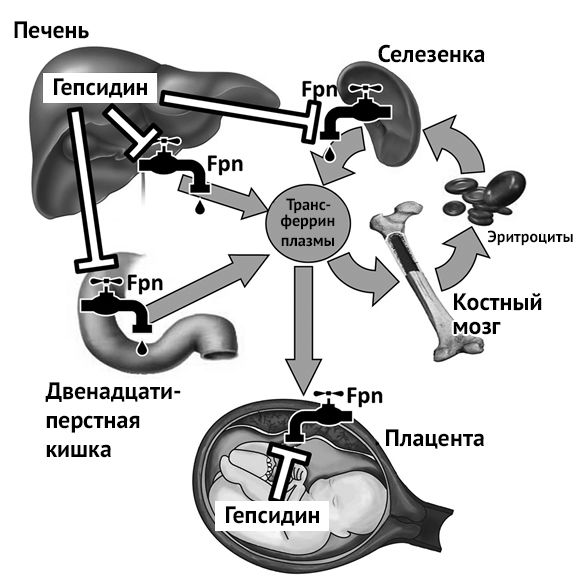
Рисунок 2 | Регуляция гомеостаза железа в организме беременной женщины. Fpn — ферропортин, Fe-Tf — трансферрин
В отношении влияния на развитие плода и исходы для новорожденного все не так однозначно: считается, что анемия матери связана с более высоким риском перинатальной и неонатальной смертности, низкой массой тела при рождении, преждевременными родами, однако метаанализ рандомизированных клинических исследований по влиянию добавок железа на перинатальные исходы показал лишь умеренное влияние на массу тела при рождении и неопределенное влияние на частоту преждевременных родов [1,2]. В то же время, некоторые исследования сообщают о 30% увеличении риска развития задержки роста плода на каждые 10 г/л сниженного гемоглобина до 20 недель беременности, а снижение гемоглобина <100 г/л значительно увеличивало риск мертворождения и перинатальной смерти. [10]. Постнатальный дефицит железа течение первых девяти месяцев в значительной степени обусловлен уровнем железа при рождении, следовательно, существует прямая зависимость между железодефицитом матери и плода. Самые распространенные факторы развития анемии у плода: острое материнское или плацентарное кровотечение и тяжелый дефицит железа у плода (менее 90 г/л). К другим факторам, приводящим к железодефициту плода, относятся артериальная гипертензия у матери, курение, нарушенная толерантность к глюкозе / сахарный диабет при нормальных показателях гемоглобина и ферритина, а также многоплодная беременность [3].
Наибольший интерес представляет влияние дефицита железа на нейрокогнитивные функции ребенка. Недостаток железа у матери в третьем триместре приводит к структурным изменениям головного мозга новорожденного, включая изменения в сером веществе: нейроны имеют более простую структуру, нарушается функционирование митохондрий. Железосодержащие ферменты играют важную роль в синтезе жирных кислот, являющихся неотъемлемой частью миелина, в связи с чем, дефицит железа в раннем возрасте изменяет жировой состав миелина и приводит к гипо- и дисмиелинизации нервной системы. Железодефицит изменяет экспрессию генов, критических для развития и функционирования гиппокампа, а также изменяет концентрацию нейротрансмиттеров, зависящих от железосодержащих гидроксилаз – тирозингидроксилазы и триптофангидроксилазы (дофамин, серотонин, норэпинефрин), нарушает работу их рецепторов и механизмов обратного захвата, что неминуемо приводит к ряду психоневрологических расстройств. [3,10].
У новорожденных с неанемическим дефицитом железа и концентрацией ферритина пуповинной сыворотки < 40 мг/л отмечаются нарушения памяти распознавания (способности узнавать ранее встречающихся людей, события, объекты), как и у двухмесячных младенцев с концентрацией ферритина пуповинной сыворотки < 76 мг/л. Нарушения памяти распознавания отмечались также в возрасте до 3,5–4 лет у детей с низким неонатальным уровнем железа, даже если в постнатальном периоде дефицита не было. Учитывая тот факт, что железодефицитная анемия у матери является предрасполагающим фактором для развития железодефицита у младенцев, создаются предпосылки для нарушения психомоторного развития ребенка. Дефицит железа в младенчестве и детстве связан с более низкой скоростью обработки информации, нарушением неврологических рефлексов, ухудшением двигательной функции, трудностями с социализацией, что в свою очередь создает предпосылки для развития тревожных и депрессивных расстройств в будущем. У детей в возрасте 5–6 лет отмечаются трудности с обучением, планированием и концентрацией внимания [3,10].
Существуют определенные риски, связанные с развитием психических расстройств у детей, рожденных от матерей с железодефицитной анемией. Низкий уровень железа в преконцепционном периоде связывают с высоким риском развития аутизма, во втором триместре — с повышением риска развития шизофрении на 30 % [3].
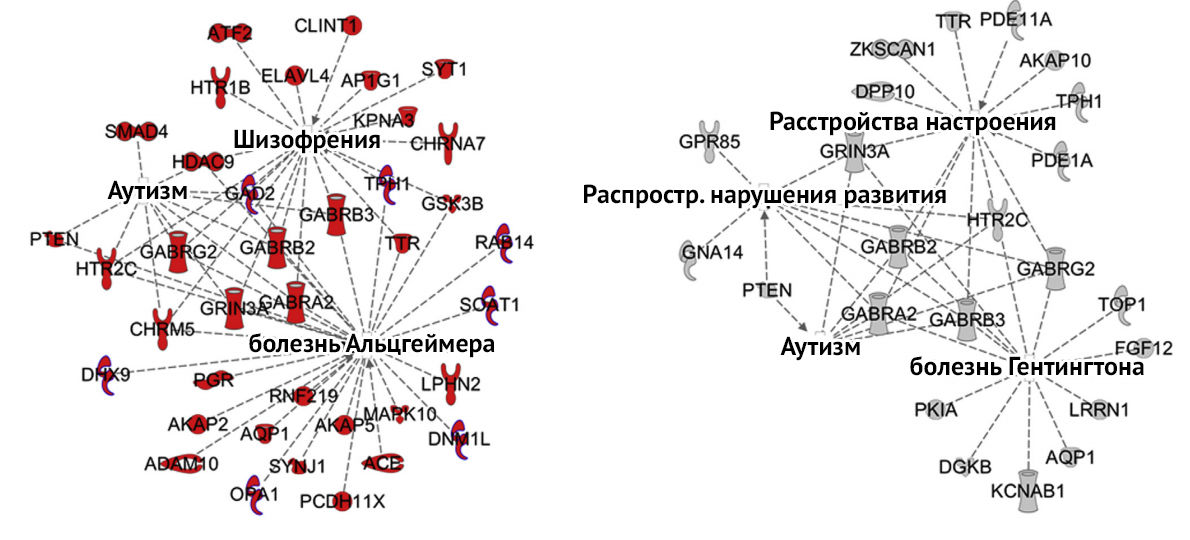
Рисунок 3 | Изменения экспрессии генов при железодефиците. Слева – непосредственное влияние дефицита на экспрессию, справа – эпигенетические нарушения. [3]
Как правило, железодефицит наряду с другими анемиями диагностируется во время рутинного исследования уровня гемоглобина в рамках общего анализа крови. Диагностика анемии у беременных имеет некоторые особенности в связи с вариабельностью показателей гемоглобина в зависимости от триместра. Для первого триместра пороговым значением является Hb < 110 г/л, для второго – < 105 г/л, в послеродовом периоде – < 100 г/л. В развернутом анализе крови рассчитываются эритроцитарные индексы: МНС (среднее количество гемоглобина в эритроците), MCV (средний объем эритроцита), МСНС (средняя концентрация гемоглобина в эритроците). Для дефицита характерно снижение показателей, однако, следует помнить о физиологическом увеличении MCV в время беременности [1,6].
Для железа существуют специфические маркеры: ферритин, различные методы оценки насыщения трансферрина: трансферрин, уровень растворимых рецепторов трансферрина (sTSAT), %TSAT (коэффициент насыщения трансферрина) и гепсидин – пептидный гормон, реагирующий на избыток железа. Концентрация гемоглобина в ретикулоцитах также определяет преанемию, дефицит железа и, следовательно, может служить ранним биомаркером дефицита железа [3,5]. Сывороточное железо и общая железосвязывающая способность сыворотки в настоящее время считаются ненадежными маркерами в связи с влиянием употребления железа и суточными колебаниями значений [6].
Таблица 2 | Диагностические критерии железодефицитной анемии у беременных. ПДЖ – предлатентный дефицит железа, ЛДЖ – латентный дефицит железа, МДЖ – манифестный дефицит железа. [7,8]
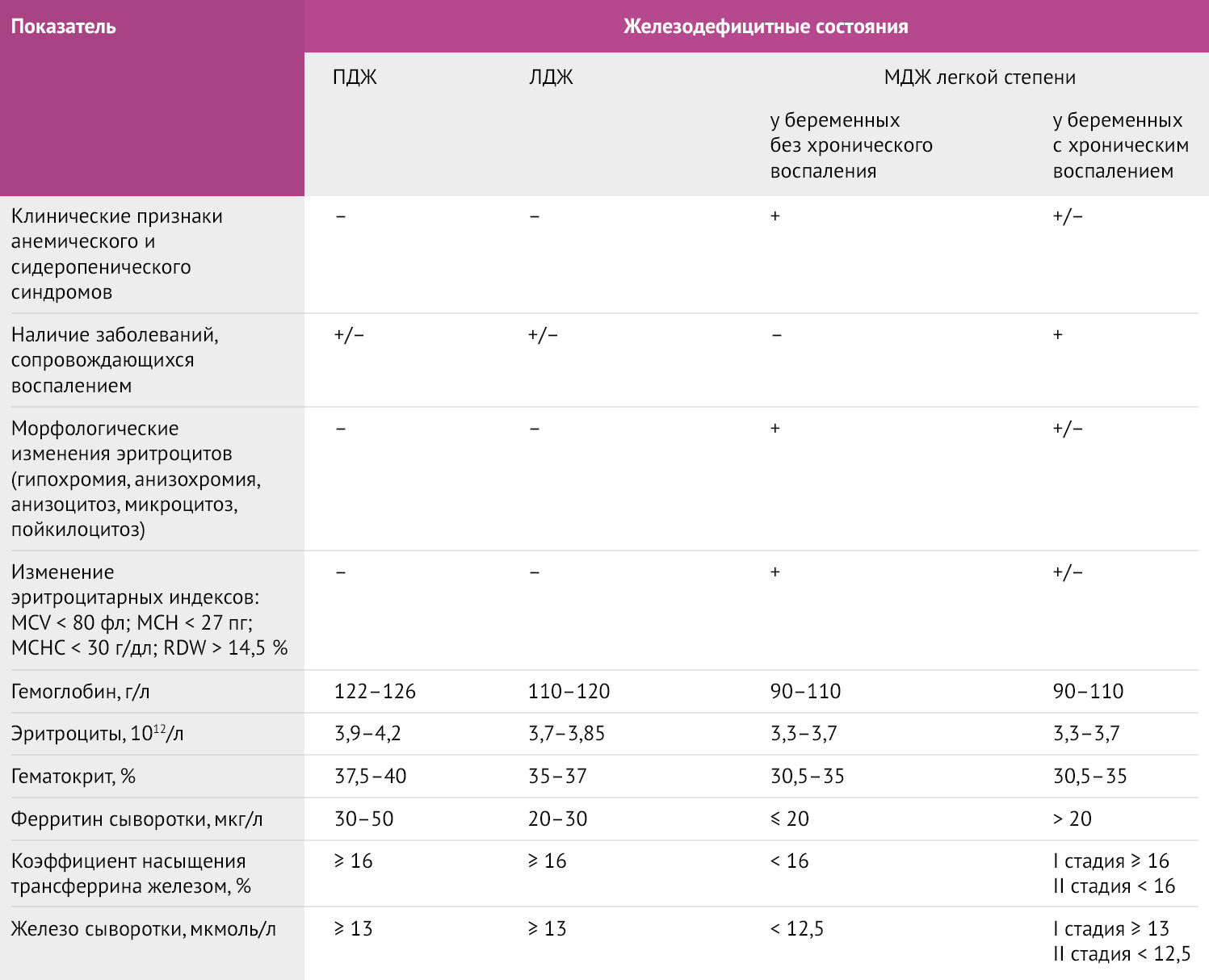
Наиболее широко у беременных используется ферритин – маркер депонирования железа в печени матери и плаценте. Именно ферритин поддерживает стабильный уровень железа, выводя из депо необходимое для синтеза гема количество. Диагностически значимым является снижение уровня сывороточного ферритина <30 мкг/л. Но в случае с сопутствующим системным воспалением ферритин может сыграть злую диагностическую шутку: уровень маркера растет, маскируя железодефицит, в связи с чем рекомендуется параллельное исследование С-реактивного белка для проведения дифференциальной диагностики [1,3,6].
Трансферрин — белок, отвечающий за транспорт железа в плазме крови, реагирующий на его дефицит увеличением концентрации. Показатель sTfR пропорционален количеству трансферрина. При снижении концентрации сывороточного железа концентрация sTfR возрастает одновременно с трансферрином. %TSAT рассчитывается путем деления уровня сывороточного железа на общую железосвязывающую способность сыворотки и умножения на 100. Он отражает процент участков связывания железа на трансферрине, которые заняты молекулами железа. Концентрация железа в сыворотке снижается на ранних этапах дефицита, тем самым снижая %TSAT. По мере усугубления дефицита концентрация трансферрина увеличивается, чтобы оптимизировать способность связывать железо для транспорта, что еще больше снижает %TSAT. Все эти изменения происходят до микроцитоза или анемии [3].
Самый интересный из предлагаемых маркеров — гепсидин, измерение концентраций которого в сыворотке может дать наибольшее количество информации о том, кто должен получать добавки железа, а кому они не показаны. Гепсидин — это главный регулятор всасывания железа в кишечнике и распределения железа из ретикулоэндотелиальных клеток, он синтезируется печенью в ответ на уровень железа и наличие воспаления. Гепсидин является негативным регулятором: это означает, что высокие его концентрации снижают всасывание железа в кишечнике и способствуют секвестрации железа, тогда как низкие уровни увеличивают абсорбцию железа в кишечнике и высвобождение железа ретикулоэндотелиальными клетками. Пациентки с низким уровнем гепсидина, вероятно, будут нуждаться в добавках железа и ответят на терапию, тогда как пациентки с высоким уровнем гепсидина из-за недостаточности железа или перегрузки им не нуждаются в дополнительном железе и не будут столь активно усваивать железо из пищи. Начало беременности характеризуется очень низкими концентрациями гепсидина, что указывает на состояние отрицательного баланса железа и дает веские доказательства того, что потребности в железе во время беременности высоки. Таким образом, женщины, уровень железа которых до беременности нормален или находится на границе нормы, склонны к развитию дефицита железа во время беременности [3].
- Pavord S. et al. UK guidelines on the management of iron deficiency in pregnancy //Br J Haematol. – 2019.
- Stanley L Schrier, Michael Auerbach. Treatment of iron deficiency anemia in adults//UpToDate, Feb. – 2018.
- Georgieff M. K. Iron deficiency in pregnancy //American journal of obstetrics and gynecology. – 2020.
- McMahon L. P. Iron deficiency in pregnancy //Obstetric Medicine. – 2010.
- McCann S., Perapoch Amadó M., Moore S. E. The Role of Iron in Brain Development: A Systematic Review //Nutrients. – 2020.
- Клинические рекомендации “Кровесберегающие технологии в акушерской практике” 2014.
- Федеральные клинические рекомендации “Диагностика, профилактика и лечение железодефицитных состояний у беременных и родильниц” 2013.
- Доброхотова Ю. Э., Бахарева И. В. Железодефицитная анемия беременных: профилактика и лечение //РМЖ. – 2018.
- Fisher A. L., Nemeth E. Iron homeostasis during pregnancy //The American journal of clinical nutrition. – 2017.
- Benson C. S. et al. Iron deficiency anaemia in pregnancy: A contemporary review //Obstetric Medicine. – 2020.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
