Аутоиммунная гемолитическая анемия виды

В зависимости от природы антител выделяют 4 варианта иммунной гемолитической анемии: аллоиммунные (изоиммунные), трансиммунные, гетероиммунные (гаптеновые), аутоиммунные.
Изоиммунные гемолитические анемии
Отмечаются в случаях антигенной несовместимости генов матери и плода (гемолитическая болезнь новорожденных) или при попадании несовместимых по групповым антигенам эритроцитов (переливание несовместимой крови), что приводит к реакции сыворотки донора с эритроцитами реципиента.
Гемолитическая болезнь новорожденных чаще всего связана с несовместимостью крови матери и плода по антигену RhD, реже по антигенам А В О, еще реже по антигенам с, С, Kell и другим. Антитела, проникающие через плаценту, фиксируются на эритроцитах плода и затем элиминируются макрофагами. Развивается внутриклеточный гемолиз с образованием непрямого билирубина, токсичного для ЦНС, с компенсаторным эритробластозом, образованием экстрамедуллярных очагов кроветворения.
Иммунизация матери происходит в результате кровотечения от матери к плоду в объеме 0,25 мл и больше, не менее чем в 15 % случаев первых родов у резус-отрицательных матерей. Частота гемолитической болезни новорожденных увеличивается при акушерских вмешательствах и патологии плаценты. Повторные роды, особенно с коротким интервалом между иммунизирующей и следующей беременностью, а также предшествующие аборты при относительно больших сроках (10-14 нед) увеличивают вероятность сенсибилизации и, следовательно, развития гемолитической болезни. Защитный эффект по отношению к резус-конфликту оказывает несовместимость крови матери и плода по АВО-системе вследствие деструкции фетальных клеток материнскими антителами к А- и В-антигенам.
К мерам профилактики резус-сенсибилизации относится определение антирезусных антител у сенсибилизированной женщины в динамике беременности на 20-й, 28-й и 36-й неделях и во время родов. Это необходимо для решения вопроса о профилактическом введении антирезус-иммуноглобулина – анти-D IgG – после родов. В случаях риска внутриутробного поражения плода (титр антител более 1 : 8 в непрямой пробе Кумбса) показан амниоцентез с определением содержания билирубина и последующим выбором тактики ведения. Эффективным является введение сенсибилизированной женщине анти-D IgG на 28 – 36 – й неделях беременности.
Наиболее перспективным является профилактическое введение анти-D IgG в дозе 200-500 мкг в первые 36-72 ч после родов. При этом наблюдается подавление продукции специфических антител при повторной беременности, снижение частоты гемолитической болезни новорожденных более чем на 10 %. Показанием для введения иммуноглобулина является рождение у резус-отрицательной первородящей женщины резус-положительного ребенка, совместимого с кровью матери по системе AB0.
Трансиммунная гемолитическая анемия
Обусловлена трансплацентарной передачей антител от матерей, страдающих аутоиммунными гемолитическими анемиями; антитела направлены против общего антигена эритроцитов как матери, так и ребенка. Трансиммунная гемолитическая анемия у новорожденных требует систематического лечения с учетом периода полураспада материнских антител (IgG) в 28 дней. Применение глюкокортикоидов не показано.
Гетероиммунная гемолитическая анемия
Связана с фиксацией на поверхности эритроцита гаптена лекарственного, вирусного, бактериального происхождения. Эритроцит является случайной клеткой-мишенью, на которой происходит реакция гаптен-антитело (организм вырабатывает антитела против «чужих» антигенов). В 20 % случаев при иммунном гемолизе может быть выявлена роль лекарственных препаратов. Ряд лекарств, таких как пенициллин и цефалоспорины, прикрепляется к мембране эритроцита, меняя при этом его антигенные свойства, что приводит к выработке антител, направленных против комплекса эритроцит-лекарственный препарат. Другие лекарственные препараты, такие как фенацетин, сульфаниламиды, тетрациклин, ПАСК, изониазид, гидрохлортиазид, хинин и хинидин, образуют тройные иммунные комплексы (Fab-фрагмент IgG – препарат – белок мембраны эритроцита), вызывающие разрушение эритроцита. Антитело и лекарственный препарат образуют иммунные комплексы, связывающиеся неспецифически с белками мембраны эритроцитов, и активируют комплемент. Антитело направлено как против лекарственного препарата, так и против мембранного белка. Альфа-метилдопа, леводопа, прокаинамид, ибупрофен, диклофенак, тиоридизин, а-интерферон вызывают образование антител, направленных против мембраны белков эритроцита, а не против лекарственного препарата. Установлено, что положительная прямая проба Кумбса наблюдается у 10-20 % больных, получающих альфа-метилдопу, но гемолиз отмечается только у 2-5 %. Цефалотин вызывает неспецифическое связывание белков плазмы (включая IgG, белки комплемента, трансферрин, альбумин и фибриноген) с эритроцитарной мембраной. Проба Кумбса положительна, но гемолиз бывает редко.
Гетероиммунные гемолитические анемии близки по клинической картине к аутоиммунным гемолитическим анемиям с неполными тепловыми агглютининами. Прогноз благоприятен, лечебный эффект достигается элиминацией гаптена, например, отменой лекарственного препарата, санацией инфекции. Применение глюкокортикоидов возможно и обусловлено тяжестью анемии. Гемотрансфузионная терапия не показана в связи с тяжестью изоиммунизации.
Аутоиммунные гемолитические анемии
При данном варианте гемолитической анемии в организме больного вырабатываются антитела, направленные против собственных неизмененных антигенов эритроцитов. Встречаются в любом возрасте.
В зависимости от клеточной направленности антител выделяют аутоиммунную гемолитическую анемию с антителами к антигену эритрокариоцитов костного мозга и аутоиммунную гемолитическую анемию с антителами к антигену эритроцитов периферической крови.
Аутоиммунная гемолитическая анемия, сопровождающие основной патологический процесс – лимфопролиферативные заболевания ( хронический лимфолейкоз, лимфому), системные заболевания соединительной ткани (системную красную волчанку, антифосфолипидный синдром) или иммунодефицитные состояния, рассматриваются в качестве вторичных или симптоматических. Если причину возникновения аутоиммунной гемолитической анемии установить не удается, говорят об идиопатической аутоиммунной гемолитической анемии.
Аутоиммунные гемолитические анемии классифицируют в зависимости от характеристик опосредующих их аутоантител: температуры, при которой антитела реагируют с эритроцитами, и способности вызывать их агглютинацию и гемолиз. Тепловыми называют антитела, связывающие эритроциты при температуре 36 °С, Холодовыми – реагирующие с эритроцитами при температуре не более 26 °С. Антитела, на холоде связывающиеся с эритроцитами, а в тепле – вызывающие гемолиз, называют двухфазными. Если антитела способны только агглютинировать эритроциты, то их называют агглютининами (полными или неполными), если они активируют комплемент и вызывают внутрисосудистый гемолиз, то речь идёт о гемолизинах.
Согласно указанным признакам, выделяют следующие виды аутоиммунной гемолитической анемии:
- с неполными тепловыми агглютининами;
- пароксизмальную холодовую гемоглобинурию (аутоиммунная гемолитическая анемия с двухфазными гемолизинами Доната-Ландштейнера);
- с полными Холодовыми агглютининами.
Изредка тепловые агглютинины могут быть полными и принадлежать к классу IgM. Описаны также случаи комбинированных аутоиммунных гемолитических анемий с тепловыми и Холодовыми антителами, в частности, после инфекционного мононуклеоза, когда вирус Эпстайна-Барр активирует огромный пул В-лимфоцитов, продуцирующих широкий спектр антител.
По этиологии аутоиммунные гемолитические анемии могут быть идиопатическими или вторичными по отношению к инфекциям, иммунодефицитным синдромам, аутоиммунным заболеваниям, лимфопролиферативным синдромам [хронический лимфоцитарный лейкоз (ХЛЛ), лимфомы], опухолям, экспозиции к медикаментам.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Иммунные гемолитические анемии – группа заболеваний, обусловленных повышенным разрушением эритроцитов вследствие выработки антител против неизмененных красных кровяных телец или гаптенов, появившихся на мембране эритроцита. Различают изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии. Клинические признаки: бледность или желтушность кожных покровов, умеренное увеличение печени и селезенки, боли в поясничной области, одышка и другие симптомы. Диагностика основана на изучении клинических данных, результатов лабораторных и инструментальных исследований. Лечение: гемотрансфузии, введение препаратов крови и кортикостероидов, иногда – спленэктомия.
Общие сведения
Иммунные гемолитические анемии – группа заболеваний, характеризующихся повреждением и преждевременной гибелью эритроцитов или эритрокариоцитов в связи с развитием иммунной реакции с участием IgG и IgM или иммунных лимфоцитов. Основные факторы, вызывающие разрушение эритроцитов – аутоиммунный процесс, гемотрансфузионные осложнения, эритробластоз плода и гемолиз, обусловленный действием некоторых лекарственных средств.
Гемолиз может происходить в самом кровеносном русле или вне сосудов: в печени, селезенке, костном мозге. В результате массовой гибели красных кровяных телец развиваются анемический и желтушный синдромы, свидетельствующие о нарушении функции печени, почек, дыхательной системы, системы кровообращения, других органов и систем организма. По данным статистики, распространенность иммунных гемолитических анемий составляет примерно 1 случай на 70-80 тысяч населения.
Иммунные гемолитические анемии
Причины иммунных гемолитических анемий
Возникновение этой группы заболеваний связано с воздействием различных неблагоприятных факторов внешней и внутренней среды, приводящих к развитию иммунных реакций против собственных эритроцитов. Чаще всего встречается аутоиммунный механизм, при котором происходит выработка антител против неизмененных естественных антигенов мембраны эритроцитов, находящихся в кровяном русле, или их предшественников – эритрокариоцитов костного мозга. Первичный причинный фактор, вызывающий разрушение эритроцитов, неизвестен (идиопатическая форма).
При вторичных анемиях патологический процесс развивается на фоне хронического лимфолейкоза, лимфомы, антифосфолипидного синдрома или иммунодефицитных состояний. Чаще встречается тепловая форма аутоиммунной анемии, при которой внутренняя среда организма имеет нормальные температурные параметры, а на эритроцитах располагаются иммуноглобулины класса G и компоненты комплемента C3 и C4. Красные кровяные тельца разрушаются макрофагами в печени и селезенке. Менее распространенная холодовая форма может быть идиопатической или вторичной, связанной с инфекцией (инфекционным мононуклеозом и микоплазменной пневмонией), переохлаждением и лимфопролиферативными заболеваниями у больных старше 60 лет. Реакция антиген-антитело с гемолизом развивается в периферическом кровяном русле, где температура опускается ниже 32 градусов.
Иммунная гемолитическая анемия может возникать при фиксации на мембране эритроцита фрагмента, имеющего лекарственное, вирусное или бактериальное происхождение (гетероиммунная форма). Образовавшиеся гаптены превращают красные кровяные тельца в чужеродные клетки-мишени для иммунной системы, что в итоге приводит к гемолизу. Чаще всего такую реакцию вызывают антибиотики из группы пенициллинов, цефалоспоринов и тетрациклинов, противотуберкулезные препараты, анальгетики и антиаритмические средства.
Изоиммунная форма встречается при несовместимости крови матери и плода по группе крови или резус-фактору. При этом антиэритроцитарные антитела матери через плаценту проникают к плоду и вызывают разрушение эритроцитов. Подобный механизм наблюдается и при переливании (гемотрансфузии) несовместимой крови от донора пациенту.
Классификация иммунных гемолитических анемий
Выделяют изоиммунные, трансиммунные, гетерогенные и аутоиммунные гемолитические анемии.
- К изоиммунным вариантам заболевания относятся посттрансфузионные осложнения, связанные с непереносимостью крови донора или неправильным соблюдением процедуры трансфузии, а также гемолитическая болезнь новорожденных.
- При трансиммунных анемиях гемолиз возникает при попадании к плоду через плаценту антител от матери, болеющей аутоиммунной анемией.
- Гетероиммунная (гаптеновая) анемия – результат изменения мембраны эритроцита при воздействии вирусов или лекарственных препаратов.
- Аутоиммунные гемолитические анемии (с тепловыми и холодовыми агглютининами).
Симптомы иммунных гемолитических анемий
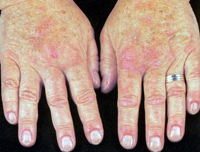
Болезнь чаще начинается остро: повышается температура тела, появляется озноб, головная боль и головокружение, одышка, боли в эпигастральной области и пояснице. Кожные покровы становятся бледными, затем желтушными, могут появиться геморрагии, увеличивается селезенка, печень, цвет мочи становится темным.
При холодовой форме иммунной гемолитической анемии нередко нарушается периферическое кровообращение с развитием синдрома Рейно, посинением и отечностью кожных покровов кистей рук, лица, ушных раковин. В некоторых случаях нарушение кровоснабжения тканей конечностей может привести к развитию гангрены пальцев стоп.
Тяжелое течение эритробластоза плода характеризуется развитием ядерной желтухи с поражением центральной нервной системы – билирубиновой энцефалопатии. При этом отмечается вялость, заторможенность, снижение аппетита, частые срыгивания, судорожный синдром. При пальпации обнаруживают увеличение селезенки, печени, периферических лимфоузлов.
Диагностика иммунных гемолитических анемий
Чтобы установить правильный диагноз, определить форму заболевания, необходимо тщательное обследование пациента со сбором анамнеза, проведением клинического физикального осмотра врачом-гематологом, аллергологом-иммунологом, инфекционистом, ревматологом и другими специалистами. Уже на этапе осмотра можно обнаружить бледность, желтушность кожных покровов и слизистых, пропальпировать увеличенную селезенку и печень. Выраженность спленомегалии и гепатомегалии уточняется при проведении ультразвукового исследования (УЗИ печени и селезенки).
Лабораторная диагностика подтверждает наличие нормо- или гипохромной (реже – гиперхромной) анемии, ретикулоцитоза, увеличение СОЭ, гипербилирубинемию. В анализе мочи может выявляться протеинурия, уробилинемия, гемоглобинурия. При исследовании пунктата костного мозга обнаруживаются признаки гиперплазии за счет активации эритропоэза. При гемолитической болезни новорожденных выявляется выраженный эритробластоз (100-150 тысяч в 1 мкл).
Диагноз аутоиммунной гемолитической анемии подтверждается положительной прямой пробой Кумбса (прямым антиглобулиновым тестом) или полибреновым тестом (сенсибилизированная проба Кумбса). Дифференциальная диагностика проводится с другими иммунными болезнями, различными формами анемий, гемобластозами, тяжелыми отравлениями, болезнями печени и почек.
Лечение иммунных гемолитических анемий
Лечебная тактика различается при различных формах болезни. При аутоиммунном характере гемолиза с тепловыми антигенами проводится введение высоких доз иммуноглобулина, кортикостероидов, иногда – циклофосфамида и других иммуносупрессивных препаратов. Возможно применение плазмафереза. При неэффективности консервативной терапии рекомендуется проведение спленэктомии. При холодовой иммунной гемолитической анемии используется введение моноклональных антител (ритуксимаба), плазмаферез, трансфузия индивидуально подобранных, отмытых и подогретых эритроцитов.
При эритробластозе плода проводится дезинтоксикационная терапия, переливание крови или эритроцитарной массы. При пострансфузионных осложнениях необходимо проведение неотложных противошоковых мероприятий, борьба с синдромом диссеминированного внутрисосудистого свертывания.
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Аутоиммунная гемолитическая анемия вызывается антителами, которые взаимодействуют с эритроцитами при температуре 37 °С (гемолитическая анемия с тепловыми антителами) или температуре
Гемолиз, как правило, экстраваскулярный. Прямой антиглобулиновый тест (Кумбса) определяет диагноз и может подсказать причину гемолиза. Лечебные мероприятия зависят от причины, спровоцировавшей развитие гемолиза, и включают применение глюкокортикоидов, внутривенного иммуноглобулина, иммунодепрессантов, проведение спленэктомии, избегания гемотрансфузий и/или отмены препаратов.
[1], [2], [3], [4]
Код по МКБ-10
D59.1 Другие аутоиммунные гемолитические анемии
Причины аутоиммунной гемолитической анемии
Гемолитическая анемия с тепловыми антителами является наиболее часто встречаемой формой аутоиммунной гемолитической анемии (АИГА), поражает чаще женщин при данном типе анемии. Аутоантитела обычно реагируют при температуре 37 °С. Они могут возникать спонтанно или в сочетании с некоторыми другими заболеваниям (СКВ, лимфома, хронический лимфолейкоз). Определенные медикаменты (например, метилдопа, леводопа) стимулируют продукцию аутоантител против Rh-антигенов (метилдопа тип АИГА). Некоторые лекарственные препараты стимулируют продукцию аутоантител против комплекса антибиотик-мембрана эритроцитов как часть транзиторного гаптенового механизма; гаптен может быть стабильным (например, высокие дозы пенициллина, цефалоспорины) или нестабильным (например, хинидин, сульфаниламиды). При гемолитической анемии с тепловыми антителами гемолиз происходит преимущественно в селезенке, процесс часто интенсивный и может быть фатальным. Большинство аутоантител при данном типе гемолиза представлены IgG, значительная часть является панагглютининами и имеет ограниченную специфичность.
Лекарственные препараты, способные вызывать гемолитическую анемию с тепловыми антителами
Аутоантитела | Стабильный | Нестабильный или неизвестный механизм |
Цефалоспорины Диклофенак Ибупрофен Интерферон Леводопа Мефенаминовая кислота Метилдопа Прокаинамид Тенипозид Тиоридазин Толметин | Цефалоспорины Пенициллины Тетрациклин Толбутамид | Амфотерицин Б Антазолин Цефалоспорины Хлорпропамид Диклофенак Диэтилстильбестрол Доксепин Гидрохлоротиазид Изониазид Бета-аминосалициловая кислота Пробенецид Хинидин Хинин Рифампицин Сульфаниламиды Тиопентал Толметин |
Болезнь Холодовых агглютининов (болезнь Холодовых антител) вызывается аутоантителами, которые реагируют при температуре менее 37 °С. Иногда встречается при инфекциях (особенно микоплазменных пневмониях или инфекционном мононуклеозе) и лимфопролиферативных заболеваниях; около 1/3 всех случаев являются идиопатическими. Болезнь Холодовых агглютининов является основной формой гемолитической анемии у пожилых больных. Инфекции обычно вызывают острую форму заболевания, тогда как идиопатические формы имеют тенденцию быть хроническими. Гемолиз происходит в основном в экстраваскулярной мононуклеарной фагоцитирующей системе печени. Анемии обычно умеренно выраженные (гемоглобин > 75 г/л). Антитела при данной форме анемии представлены IgM. Степень гемолиза более выражена, чем выше температура (ближе к нормальной температуре тела), при которой эти антитела реагируют с эритроцитами.
Пароксизмальная холодовая гемоглобинурия (ПХГ, синдром Доната-Ландштейнера) является редким типом болезни Холодовых агглютининов. Гемолиз провоцируется охлаждением, которое может быть даже локальным (например, при употреблении холодной воды, мытье рук холодной водой). Аутогемолизины IgG связываются с эритроцитами при низкой температуре и вызывают внутрисосудистый гемолиз после согревания. Это происходит наиболее часто после неспецифической вирусной инфекции или у здоровых людей, встречается у больных с врожденным либо приобретенным сифилисом. Выраженность и быстрота развития анемии варьирует и может иметь фульминантное течение.
Симптомы аутоиммунной гемолитической анемии
Симптомы гемолитической анемии с тепловыми антителами обусловлены наличием анемии. При выраженном заболевании наблюдается повышение температуры тела, боли в грудной клетке, обмороки, признаки сердечной недостаточности. Умеренно выраженная спленомегалия является типичным явлением.
Болезнь Холодовых агглютининов проявляется в виде острой или хронической формах. Могут присутствовать и другие криопатические симптомы (например, акроцианоз, феномен Рейно, окклюзивные нарушения, ассоциированные с холодом). Симптомами ПНГ могут быть выраженная боль в спине и нижних конечностях, головная боль, тошнота, диарея, темно-коричневого цвета моча; может встречаться спленомегалия.
Диагностика аутоиммунной гемолитической анемии
АИГА предполагается у больных с гемолитической анемией, особенно при выраженных симптомах и наличии других характерных проявлений. Рутинные лабораторные тесты обычно подтверждают наличие внесосудистого гемолиза (например, отсутствие гемосидеринурии, нормальный уровень гаптоглобина), если анемия не проявляется внезапно и интенсивно или ее причиной является ПНГ. Типичными особенностями являются сфе-роцитоз и высокий показатель МСНС.
АИГА диагностируется при определении аутоантител с помощью прямого ан-тиглобулинового теста (Кумбса). Анти-глобулиновая сыворотка добавляется к отмытым эритроцитам больного; наличие агглютинации указывает на присутствие иммунолобулина, обычно IgG, или СЗ-компонента комплемента, связанных с поверхностью эритроцита. Чувствительность теста для АИГА около 98 %. Если титр антител очень низкий или если антителами являются IgA и IgM, возможны ложноотрицательные результаты тестов. В целом интенсивность прямого антиглобулинового теста коррелирует с числом молекул IgG или С3-компонента комплемента, связанных с мембраной эритроцита, и ориентировочно со степенью гемолиза. Непрямой антиглобулиновый тест (Кумбса) состоит в смешивании плазмы больного с нормальными эритроцитами для определения наличия антител в плазме. Позитивный непрямой антиглобулиновый тест и негативный прямой обычно указывает на наличие аллоантител, вызванных беременностью, предварительными трансфузиями или перекрестной реактивностью лектинов, а не наличием аутоиммунного гемолиза. Необходимо учитывать, что само по себе обнаружение тепловых антител не определяет наличие гемолиза, так как 1/10 000 нормальных доноров крови имеет позитивный тест на эти антитела.
При установлении с помощью теста Кумбса диагноза аутоиммунной гемолитической анемии необходимо произвести дифференциальную диагностику между гемолитической анемией с тепловыми антителами и болезнью с Холодовыми агглютининами, так же как и определить механизм, ответственный за гемолитическую анемию с тепловыми антителами. Эта диагностика часто может быть выполнена с помощью прямой антиглобулиновой реакции. Возможны три варианта:
- реакция позитивна с анти-lgG и негативна с анти-СЗ. Эта модель типична при идиопатической аутоиммунной гемолитической анемии, а также при лекарственном или метилдопа типе аутоиммунной гемолитической анемии, обычно при гемолитической анемии с тепловыми антителами;
- реакция позитивна с анти-lgG и анти-СЗ. Эта модель типична в случаях с СКВ или идиопатической аутоиммунной гемолитической анемии с тепловыми антителами и реже при лекарственно-ассоциированных случаях;
- реакция позитивна с анти-СЗ и негативна с анти-lgG. Это проявляется при идиопатической аутоиммунной гемолитической анемии с тепловыми антителами, когда имеются IgG низкой аффинности, в отдельных лекарственно-ассоциированных случаях, при болезни Холодовых агглютининов, пароксизмальной холодовой гемоглобинурии.
Другие диагностические исследования, применяемые при аутоиммунной гемолитической анемии, обычно не дают определенного результата. При болезни Холодовых агглютининов эритроциты агглютинируют в мазках крови, и автоматические анализаторы часто определяют повышение индекса MCV и ложно низкие уровни гемоглобина. После согревания рук и последующего пересчета результатов показатели изменяются в сторону их нормализации. Дифференциальная диагностика между гемолитической анемией с тепловыми антителами и болезнью Холодовых агглютининов может быть произведена с помощью определения температуры, при которой прямой антиглобулиновый тест является позитивным. Если тест позитивен при температуре > 37 °С, это указывает на гемолитическую анемию с тепловыми антителами, тогда как позитивный тест при низкой температуре указывает на болезнь Холодовых агглютининов.
Если подозревается наличие ПХГ, необходимо выполнить тест Доната – Ландштейнера, который является специфичным для ПХГ. Рекомендуется проведение лабораторных тестов на сифилис.
[5], [6], [7], [8], [9], [10], [11], [12], [13]
Какие анализы необходимы?
Лечение аутоиммунной гемолитической анемии
При лекарственно-индуцированной гемолитической анемии с тепловыми антителами отмена препаратов снижает интенсивность гемолиза. При метилдопа типе аутоиммунной гемолитической анемии гемолиз обычно прекращается в течение 3 недель, однако позитивный тест Кумбса может сохраняться более 1 года. При гаптен-ассоцированной аутоиммунной гемолитической анемии гемолиз прекращается после очистки плазмы крови от препарата. Прием глюкокортикоидов приводит к умеренно выраженному эффекту при лекарственно-индуцированном гемолизе, более значительную эффективность имеют инфузии lg.
Глюкокортикоиды (например, преднизолон 1 мг/кг внутрь 2 раза в сутки) является терапией выбора при идиопатической аутоиммунной гемолитической анемии с тепловыми антителами. При очень выраженном гемолизе рекомендуемая начальная доза составляет от 100 до 200 мг. Большинство больных имеют хороший ответ на терапию, который в 1/3 случаев сохраняется после 12-20 недель терапии. Когда достигается стабилизация уровня эритроцитов в крови, необходимо медленное снижение дозы глюкокортикоидов. Больным с рецидивом гемолиза после отмены приема глюкокортикоидов или при изначальной неэффективности данного метода лечения выполняется спленэктомия. После спленэктомии хороший ответ наблюдается от 1/3 до 1/2 больных. В случае фульминантного гемолиза эффективно применение плазмафереза. При менее выраженном, но неконтролируемом гемолизе инфузии иммуноглобулина обеспечивают временный контроль. Длительная терапия иммунодепрессантами (включая циклоспорин) может быть эффективной при возврате болезни после терапии глюкокортикоидами и спленэктомии.
Наличие панагглютинирующих антител при гемолитической анемии с тепловыми антителами делает затруднительным перекрестный подбор донорской крови. Кроме того, трансфузии часто приводят к суммированию активности аллоантител и аутоантител, стимулируя гемолиз. Таким образом, гемотрансфузий следует по возможности избегать. При необходимости гемотрансфузий должны производиться в небольших количествах (100-200 мл за 1 -2 часа) под контролем гемолиза.
В острых случаях болезни Холодовых агглютининов проводится только поддерживающая терапия, поскольку течение анемии носит самоограничивающийся характер. В хронических случаях лечение основного заболевания часто контролирует анемию. Однако при хронических идиопатических вариантах умерено выраженная анемия (гемоглобин от 90 до 100 г/л) может продолжаться на протяжении всей жизни. Необходимо избегать охлаждений. Спленэктомия не дает положительного эффекта. Эффективность иммунодепрессантов ограничена. Применение гемотрансфузий требует осторожности, при необходимости гемотрансфузий кровь должна подогреваться в термостатических нагревателях. Эффективность трансфузий невысока, так как продолжительность жизни аллогенных эритроцитов значительно ниже, чем аутологичных.
При ПХГ лечение заключается в строгом ограничении пребывания на холоде. Спленэктомия не эффективна. Показана эффективность иммунодепрессантов, однако их применение следует ограничить случаями прогрессирования процесса или идиопатическими вариантами. Терапия имеющегося сифилиса может излечить ПХГ.
