Гиперсегментация нейтрофилов при анемии
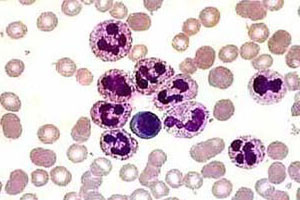
Дегенеративные изменения нейтрофилов возникают при различных патологических состояниях (инфекциях, воздействии химических веществ, заболеваниях кроветворного аппарата, действии проникающих излучений, попадании внутрь радиоактивных веществ и др.) и могут затрагивать и ядро, и цитоплазму. К ним относятся:
Токсическая (токсогенная) зернистость нейтрофилов
Токсическая (токсогенная) зернистость нейтрофилов – грубая зернистость, сходная с азурофильными гранулами. Образование ее происходит внутри клетки в результате физико-химических изменений белковой структуры цитоплазмы под влиянием продуктов интоксикации. Наблюдается при инфекционных или воспалительных процессах. Может сопровождаться присутствием цитоплазматических вакуолей и телец Деле.
Токсическая зернистость нейтрофилов нередко появляется раньше ядерного сдвига. Ее нарастание при гнойно-септических заболеваниях, крупозной пневмонии и ряде воспалительных заболеваний указывает на прогрессирование патологического процесса и возможность неблагоприятного исхода. В большом количестве токсическая зернистость нейтрофилов появляется при распаде опухолевой ткани под влиянием лучевой терапии. Наиболее выражена токсическая зернистость при крупозной пневмонии в период рассасывания воспалительного инфильтрата, при скарлатине, септикопиемии, перитоните, флегмоне и прочих гнойных процессах. Особенно важное значение имеет она в диагностике острого живота (например, гангренозного аппендицита, протекающего с незначительно повышенной температурой тела и, нередко, при отсутствии лейкоцитоза).
Токсическую зернистость нейтрофилов можно обнаружить при окраске мазков обычным способом. Однако, даже при качественной окраске, пылевидная токсогенная зернистость может быть не видна, а при перекрашивании мазка (даже незначительном) за токсогенную можно принять специфическую зернистость нейтрофильных гранулоцитов. Поэтому для выявления токсической зернистости нейтрофилов предложены специальные методы окраски, из которых наиболее распространенным и доступным является метод Фрейфельд
Метод Фрейфельд
Для окраски мазка используют следующие красители:
- 1 г основного фуксина растворяют при слабом нагревании в 15 г этилового спирта (96), охлаждают и добавляют 100 мл 5% раствора карболовой кислоты.
- 1% водный раствор метиленового синего.
Рабочую смесь готовят непосредственно перед окраской, так как она непригодна для хранения. К 20 мл водопроводной воды приливают 7 капель первой краски, смешивают, прибавляют 5 капель второй краски и снова перемешивают.
Мазки крови, фиксированные в течение 3 минут метиловым спиртом, красят в течение 1 часа приготовленной рабочей смесью красителя, а затем смывают водой и высушивают. Препарат, уже окрашенный по Романовскому, может быть окрашен этим способом без предварительного обесцвечивания.
В результате такой окраски в цитоплазме нейтрофилов выявляется синеватая зернистость различного размера (от пылевидной до хлопьевидной) в зависимости от тяжести патологического процесса. Подсчитывают количество клеток с токсической зернистостью в процентах (на 100 нейтрофильных гранулоцитов). В анализе указывают также величину зернистости (пылевидная, мелкая, средняя, крупная, хлопьевидная).
Токсическая зернистость нейтрофилов (фотографии)
Toxic monocyte, toxic neutrophils, sepsis
Тельца Деле
Тельца (включения) Деле (Князькова-Деле, Доули) – светло-синие глыбки различного размера и формы, представляющие собой РНК из фрагментов шероховатого эндоплазматического ретикулума. Появляются при инфекционных и воспалительных заболеваниях (иногда даже при легком течении). Часто встречаются в сочетании с токсической зернистостью и цитоплазматическими вакуолями.
Тельца Деле (микрофотографии)
Dohle bodies
Dohle bodies
Цитоплазматические вакуоли
Цитоплазматические вакуоли – наблюдаются при тяжелых инфекциях, часто в сочетании с токсической зернистостью и тельцами Деле. При остром сепсисе, вызванном анаэробной инфекцией, и выраженном лейкоцитозе наблюдается вакуолизация практически всех нейтрофилов. Иногда вакуолизация выявляется при аномалии Джордана (семейной вакуолизации лейкоцитов).
Вакуолизация (микрофотографии)
Abnormal late neutrophils, colorless cytoplasm, M-7 leukemia
Cytoplasm is vacuolated
Гиперсегментация сегментоядерных нейтрофилов
Гиперсегментация сегментоядерных нейтрофилов – ядро имеет более пяти долей, соединенных тонкой хроматиновой нитью. Встречаются при мегалобластных анемиях. Может отмечаться (редко) у здоровых людей как наследственная (семейная) конституциональная особенность.
Гиперсегментация нейтрофилов (фотографии)
Hypersegmented and normal segmented neutrophil
Hypersegmented neutrophil buffy coat of pernicious anemia
Hypersegmented neutrophil leukocytosis
Гипосегментация ядра (пельгероид, псевдопельгеровская аномалия)
Гипосегментация ядра (пельгероид, псевдопельгеровская аномалия) – увеличение количества двусегментированных нейтрофилов, а также палочкоядерных нейтрофилов и нейтрофилов с круглым ядром. При этом хроматин имеет плотную структуру. Встречается при лейкозах, миелопролиферативных заболеваниях, МДС, агранулоцитозе, множественной миеломе, микседеме, малярии, при инфекционных заболеваниях, при приеме некоторых лекарственных препаратов. Образование их связывают с блокадой ферментов, ответственных за сегментацию ядер. Следует отличать от пельгеровской аномалии (при пельгероиде изменения со стороны нейтрофилов носят непостоянный характер, в отличие от пельгеровской аномалии).
Пельгероид, псевдопельгеровская аномалия (фотографии)
Blasts Pelgeroid neutrophils AML in relapse
Pelgeroid neutrophils blasts AML in relapse
Другие дегенеративные изменения нейтрофилов
Кольцеобразные ядра – ядра имеют форму кольца. Наблюдаются при тяжелом алкоголизме.
Хроматинолиз – при распаде хроматин теряет свою нормальную структуру – растворяется. Ядро окрашивается в светлый цвет, контуры его сохраняются.
Кариолиз – растворение лишь части ядра с сохранением его нормальной структуры. В местах растворения ядро теряет способность окрашиваться основными красками, контуры его нечеткие, размытые.
Фрагментоз – процесс при котором от ядра отделяются отдельные фрагменты (частицы). Они могут быть связаны с ядром тонкими нитями базихроматина.
Пикноз – уплотнение базихроматина ядра. Ядро при этом становится темным, бесструктурным. Размер клетки уменьшается. Процесс пикнотизации распространяется либо на все ядро, либо на отдельные его участки или сегменты.
Кариорексис – распад ядра на отдельные части, не связанные между собой, округлой формы и резко пикнотичные, темные бесструктурные образования.
Кариорексис (микрофотографии)
Band neutrophils karryorexes of neutrophils smudge cells
Цитолиз – распад клетки. Цитоплазма чаще отсутствует. Ядро теряет свою обычную структуру, контуры его расплывчатые. В тяжелых случаях можно обнаружить только остатки ядра и зернистость.
Литература:
- Л. В. Козловская, А. Ю. Николаев. Учебное пособие по клиническим лабораторным методам исследования. Москва, Медицина, 1985 г.
- Фред Дж. Шиффман. “Патофизиология крови”. Пер. с англ. – М. – СПб.: “Издательство БИНОМ” – “Невский Диалект”, 2000 г.
- Руководство к практическим занятиям по клинической лабораторной диагностике. Под ред. проф. М. А. Базарновой, проф. В. Т. Морозовой. Киев, “Вища школа”, 1988 г.
- Руководство по клинической лабораторной диагностике. (Части 1 – 2) Под ред. проф. М. А. Базарновой, академика АМН СССР А. И. Воробьева. Киев, “Вища школа”, 1991 г.
- Справочник по клиническим лабораторным методам исследования. Под ред. Е. А. Кост. Москва “Медицина” 1975 г.
[40-132]
Развернутая лабораторная диагностика анемий
5850 руб.
Комплексное исследование всех необходимых лабораторных маркеров различных анемий, используемое для дифференциальной диагностики заболеваний из этой группы.
Синонимы русские
Комплексная лабораторная диагностика анемий.
Синонимы английские
Anemia Laboratory Panel, Complex Laboratory Diagnostics of Anemia.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Детям в возрасте до 1 года не принимать пищу в течение 30-40 минут до исследования.
- Детям в возрасте от 1 до 5 лет не принимать пищу в течение 2-3 часов до исследования.
- Не принимать пищу в течение 12 часов до исследования, можно пить чистую негазированную воду.
- Полностью исключить (по согласованию с врачом) прием лекарственных препаратов в течение 24 часов перед исследованием.
- Исключить (по согласованию с врачом) прием лекарственных препаратов, содержащих железо, в течение 72 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
О наличии анемии говорят при снижении гематокрита менее 41 % (гемоглобина менее 13,5 г/дл) у мужчин и менее 37 % (гемоглобин менее 12 г/дл) у женщин. Существует множество причин развития анемии:
1. Нарушение образования эритроцитов:
- дефицит железа;
- талассемии;
- анемия хронического заболевания;
- апластическая анемия;
- метастатическое поражение красного костного мозга;
- дефицит эритропоэтина при заболеваниях почек;
- другие.
2. Усиленное разрушение эритроцитов:
- кровопотеря;
- гемолиз (наследственный сфероцитоз, дефицит глюкозо-6-фосфатдегидрогеназы, наличие искусственного клапана, аутоиммунная анемия);
- гиперспленизм;
- инфекции;
- другие.
Хотя причин анемии очень много, их дифференциальная диагностика достаточно проста при исследовании клинико-лабораторных маркеров анемий. Это комплексное исследование включает следующие анализы и маркеры.
Общий анализ крови – скрининговый анализ при подозрении на анемию. Позволяет получить важную информацию о природе анемии при его правильной интерпретации:
- на основании MCV (mean corpuscular volume, средний объем эритроцита) анемии можно разделить на микроцитарные (MCV менее 80 fl), нормоцитарные (80-100 fl) и макроцитарные (100 fl);
- показатель RDW (RBCd istribution width, распределение эритроцитов по объему) увеличен только при железодефицитной анемии;
- форма эритроцитов – хотя изменения формы эритроцитов могут наблюдаться при многих анемиях, пойкилоцитоз (наличие эритроцитов разной формы) и анизоцитоз (наличие эритроцитов разного размера) – типичные признаки железодефицитной анемии.
Кроме того, независимо от причины анемии, степень ее тяжести оценивается на основании данных ОАК.
Ретикулоциты – клетки-предшественники эритроцитов. Их количество отражает “эффективность” эритропоэза. Повышение количества ретикулоцитов отражает текущий или недавний интенсивный эритропоэз, который наблюдается в следующих случаях:
- состояние после кровотечения (травма, кровотечение из ЖКТ, меноррагия);
- состояние после эпизода гемолиза;
- ответ на терапию (препаратами железа, витамином В12 или фолиевой кислотой, эритропоэтином).
Снижение количества ретикулоцитов отражает нарушение эритропоэза, которое наблюдается в следующих случаях:
- дефицит витамина В12, фолиевой кислоты и железа;
- дефицит эритропоэтина;
- апластическая анемия или инфильтрация красного костного мозга.
Витамин В12, витамин В9 (фолиевая кислота), железо – это элементы, необходимые для разных этапов эритропоэза. При интерпретации уровня этих маркеров необходимо учитывать следующие моменты:
- нередко пациенты с В12-дефицитной анемией имеют нормальный уровень витамина В12, поэтому при наличии макроцитарной (MCV более 100 fl) и мегалобластической анемии (гиперсегментация нейтрофилов) даже при нормальном уровне В12 целесообразно провести дополнительные лабораторные исследования, характеризующие обмен цианокобаламина (например, метилмалоновая кислота и гомоцистеин в крови);
- уровень железа сыворотки всегда интерпретируют в сочетании с ферритином и трансферрином.
Ферритин – внутриклеточный белок, обеспечивающий хранение железа в тканях. Считается, что концентрация ферритина в крови отражает запасы железа в организме. Трансферрин – белок плазмы крови, обеспечивающий транспорт железа. Как правило, концентрации трансферрина и ферритина в крови находятся в обратной пропорциональной зависимости: чем выше уровень ферритина, тем ниже уровень трансферрина. Следует помнить, что трасферрин и ферритин относятся к так называемым белкам острой фазы воспаления, поэтому их концентрация зависит не только от уровня железа, но и от многих других факторов, в первую очередь от воздействия на гепатоциты про- и противовоспалительных цитокинов. По уровню трансферрина, ферритина и железа сыворотки можно судить о природе анемии.
Распространенные анемии | Железо | Ферритин | Трансферрин |
Железодефицитная анемия | ↓ | ↓ | ↑ |
Анемия хронического заболевания | ↓ | ↑ | ↓ |
Витамин В12-дефицитная анемия | ↑ или норма | ↑ или норма | ↓ или норма |
Сидеробластические анемии | ↑ | ↑ | ↓ |
Талассемии | ↑ или норма | ↑ или норма | ↓ или норма |
Билирубин – пигмент, образующийся при распаде гемоглобина и некоторых других гемсодержащих белков в печени, селезенке и костном мозге. Общий билирубин представляет собой совокупность непрямого (несвязанного, ассоциированного с альбумином) и прямого билирубина (связанного с глюкуроновой кислотой). Увеличение концентрации общего билирубина при нормальной концентрации прямого билирубина – характерный признак гемолитических анемий. Следует отметить, что изменение концентрации билирубина может наблюдаться и при многих других заболеваниях, например при вирусных гепатитах. Поэтому для подтверждения того, что изменения билирубина действительно обусловлены гемолизом, могут понадобиться дополнительные лабораторные тесты, такие как гаптоглобин, ЛДГ, коагулограмма и другие.
Креатинин, с определением СКФ и эритропоэтин. Исследование этих параметров позволяет исключить заболевания почек как причину анемии.
- Креатинин – это конечный продукт метаболизма креатинфосфата – энергетического субстрата, образующегося в мышцах. Он свободно фильтруется в почках, что позволяет использовать его для оценки фильтрационной функции почек. Из-за недостаточной чувствительности этого параметра в настоящее время он не рекомендуется в качестве основного метода оценки функции почек, но концентрация креатинина используется для расчета скорости клубочковой фильтрации (СКФ).
- Эритропоэтин – гормон, необходимый для нормального эритропоэза, его основным источником являются почки. При снижении функции почек и развитии хронической почечной недостаточности (ХПН, или ХБП) синтезируемого эритропоэтина становится недостаточно и возникает анемия. В исследованиях показано, что анемия наблюдается у 44,1 % пациентов с IV стадией ХБП. Несмотря на то что уровень эритропоэтина при ХБП находится в пределах нормы или даже немного повышен, он считается неадекватно низким по отношению к степени анемии, так как пациенты с такой же степенью анемии и нормальной функцией почек имеют уровень эритропоэтина в 10-100 раз выше.
Развернутая лабораторная диагностика анемий включает основные, но не все анализы, которые могут быть необходимы при выявлении причин анемии. В некоторых случаях могут потребоваться более сложные анализы, например иммуноморфологическое исследование красного костного мозга. Более того, при определении причины анемии могут потребоваться дополнительные тесты, например анализ кала на скрытую кровь при диагностике железодефицитной анемии у взрослого. Результат исследования оценивают с учетом всех значимых анамнестических, лабораторных и инструментальных данных.
Для чего используется исследование?
- Для дифференциальной диагностики анемий.
Когда назначается исследование?
- При наличии признаков анемии: быстрой утомляемости, одышки, головокружения, ощущения учащенного сердцебиения, бледности;
- при выявлении анемии в общем анализе крови.
Что означают результаты?
Референсные значения
Для каждого показателя, входящего в состав комплекса:
- [02-014] Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- [02-027] Ретикулоциты
- [03-013] Эритропоэтин
- [06-012] Витамин В12 (цианокобаламин)
- [06-017] Железо в сыворотке
- [06-021] Креатинин в сыворотке (с определением СКФ)
- [06-036] Билирубин общий
- [06-037] Билирубин прямой
- [06-040] Трансферрин
- [06-042] Ферритин
- [06-043] Витамин B9 (фолиевая кислота)
- [30-002] Билирубин непрямой
Важные замечания
- Результаты исследования оценивают с учетом дополнительных клинических, инструментальных и лабораторных данных.
Также рекомендуется
[06-077] Гаптоглобин
[06-016] Гомоцистеин
[06-025] Лактатдегидрогеназа (ЛДГ) общая
[13-083] Антитела к внутреннему фактору Кастла
[02-038] Скрытая кровь в кале, количественно (метод FOB Gold)
[12-024] Определение рецепторов в опухоли молочной железы иммуногистохимическим методом (трепанбиоптат, операционный материал)
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, гематолог.
Литература
- Jolobe OM. How to interpret and pursue an abnormal complete blood cell count in adults. Mayo Clin Proc. 2005 Oct;80(10):1389-90; author reply 1390, 1392.
- cPhee S.J., Papadakis M. CURRENT Medical Diagnosis and Treatment / S. J. McPhee, M. Papadakis; 49 ed. – McGraw-Hill Medical, 2009.

Нейтрофилия – это повышение в крови нейтрофильных гранулоцитов. Данное состояние для человека не является нормой. Другое название нейтрофилии – нейтрофильный лейкоцитоз.
Нейтрофилы – это белые клетки крови, численность которых превышает количественные значения остальных лейкоцитов и гранулоцитов.
Нейтрофилы принимают участие во всех воспалительных процессах, протекающих в организме. Их гранулы заполнены бактерицидными веществами, а на их мембранах располагаются рецепторы к иммуноглобулинам класса G. Это позволяет нейтрофилам притягивать к себе антитела, обладающие специфичностью к lgG. Нейтрофилы первыми направляются в очаг воспаления и ликвидируют его. Достаточно одного нейтрофила, чтобы за один раз уничтожить до 30 бактерий.
В норме уровень нейтрофилов составляет от 2,0 до 5,5 Гига/литр.
Нейтрофилы могут присутствовать в крови в нескольких разновидностях:
Миелоциты, которые в норме в крови нет.
Юные нейтрофилы, их может насчитываться в крови не более 1%.
Палочкоядерные нейтрофилы – от 1 до 5%.
Сегментоядерные нейтрофилы – от 45 до 70%.
В норме, миелоциты и юные нейтрофилы присутствуют в костном мозге и являются резервными клетками. Их появление в периферической крови указывает на серьезную патологию: на лейкоз или на тяжелое воспаление.
Если количество нейтрофилов в крови превышает показатели 5,5х10 Г/л, то говорят о нейтрофилии.
Содержание:
- Причины нейтрофилии
- Виды нейтрофилии в зависимости от степени ядерного сдвига в лейкоцитарной формуле
- Механизмы развития нейтрофилии
- Симптомы и признаки нейтрофилии
- Что может повлиять на результаты анализов?
- Лечение нейтрофилии
Причины нейтрофилии
Не всегда повышение уровня нейтрофилов указывает на какую-либо патологию. Так как нейтрофилы первыми реагируют на любые изменения в организме, то их численность может повышаться при различных ситуациях.
Причины физиологической нейтрофилии следующие:
Переедание (алиментарный лейкоцитоз).
Чрезмерные физические нагрузки.
Эмоциональное потрясение (эмоциональный лейкоцитоз).
Предменструальный синдром у женщин.
Период вынашивания ребенка (вторая половина беременности).
Роды.
Резкая перемена температуры окружающей среды.
Как правило, человек не знает о том, что у него повышается уровень нейтрофилов в крови. Эти состояние не несут угрозы здоровью и не проявляются какими-либо патологическими симптомами. Поэтому чаще всего временное повышение уровня нейтрофилов остается незамеченным и проходит самостоятельно.
Однако если человек испытывает определенные симптомы недомогания, а в анализе крови обнаруживается повышение уровня нейтрофилов, то это может указывать на следующие патологии:
В организме запущена воспалительная реакция. Это могут быть любые острые вирусные и бактериальные инфекции, либо гнойное воспаление.
У человека развивается злокачественное новообразование.
В организме развивается грибковая инфекция.
Человек получил какую-то травму, начиная от ожогов и заканчивая оперативным вмешательством.
У беременных нейтрофилия может указывать на эклампсию.
У мужчин и женщин скачки уровня нейтрофилов иногда является признаком сахарного диабета.
В первые 24 часа после операции уровень нейтрофилов будет повышен, что является нормальной реакцией организма на вмешательство. Если их показатели не снижаются на вторые сутки после операции, то это указывает на присоединение инфекции и требует дополнительного лечения.
При трансфузии уровень нейтрофилов будет повышен. Аналогичная ситуация наблюдается на фоне острой кровопотери.
Инфаркт миокарда всегда протекает на фоне нейтрофилии.
Укусы ядовитых насекомых и змей приводит к повышению уровня нейтрофилов в крови.
Виды нейтрофилии в зависимости от степени ядерного сдвига в лейкоцитарной формуле
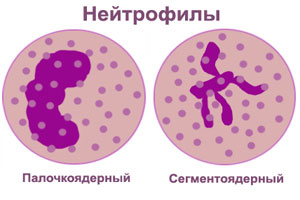
Для постановки верного диагноза и назначения лечения важно учитывать степень ядерного сдвига в лейкоцитарной формуле:
Ядерного сдвига не происходит. При этом в крови увеличивается численность зрелых сегментно-ядерных нейтрофилов и диагностируется общий лейкоцитоз. Подобная ситуация наблюдается после сытного обеда, после физических усилий, при кровотечениях, либо на фоне легкого инфекционного заболевания.
Ядерный сдвиг влево. Нейтрофилия характеризуется увеличением численности полиморфно-ядерных нейтрофилов и небольшим приростом миелоцитов. Подобная картина крови характерна для воспаления легких, скарлатины, дифтерии и тифа.
Нейтрофилия сопровождается значительным скачком уровня миелоцитов. Это будет указывать на тяжелое течение инфекции или на гнойно-септическое воспаление.
Нейтрофилия с дерегенераторным ядерным сдвигом. В этом случае в крови появляются видоизмененные нейтрофилы, что сигнализирует о тяжелейших инфекциях и интоксикациях организма, либо указывает на поражение костного мозга.
Нейтрофилия с ядерным сдвигов влево. В крови присутствуют нейтрофилы, имеющие более 5 сегментов. Иногда они обнаруживаются у здоровых людей, а иногда являются признаком анемии Аддисона-Бирмера.
Механизмы развития нейтрофилии
Различают несколько вариантов развития нейтрофилии, среди которых:
Процесс созревания нейтрофилов в костном мозге запускается усиленными темпами. Увеличение количества в крови нейтрофилов происходит в течение нескольких дней. Подобная клиническая картина наблюдается в том случае, когда у человека в организме присутствует злокачественное новообразование, либо развивается инфекция, вызывающая запуск гнойных процессов. Механизм ускоренного созревания нейтрофилов в костном мозге также называют хронической нейтрофилией. Активизируется этот процесс на фоне стимуляции фибробластов костного мозга цитокинами, которые вырабатывают макрофаги и моноциты при воспалении или бактериальной инфекции. Фибробласты костного мозга, в свою очередь, начинают вырабатывать гемопоэтические ростовые факторы, которые направлены на ускоренное созревание и стимуляцию выхода нейтрофилов из депо. Скорость созревания нейтрофилов при этом может быть увеличена в 3 раза (при гнойной инфекции) или даже больше (при болезнях системы крови, при сепсисе). Максимальной численности в крови нейтрофилы достигнут спустя 7 дней.
На протяжении долгого времени костный мозг не в состоянии обеспечивать организм нейтрофилами, так как его депо истощается. При этом не только снижается их численность в крови, но и уменьшается продолжительность жизни. Прогноз в этом случае значительно ухудшается.
Нейтрофилы из костного мозга высвобождаются в незрелой форме, что происходит за несколько часов. Такая нейтрофилия является острым состоянием и развивается на фоне выраженной воспалительной реакции. Когда для ее нейтрализации не хватает нейтрофилов, циркулирующих в кровеносном русле, костный мозг активизирует резерв. Для этого он выпускает сегментоядерные и палочкоядерные формы нейтрофилов. При наличии острого воспаления в организме такая реакция не будет запущена лишь в том случае, когда выработка нейтрофилов в костном мозге серьезно нарушена. Например, при прохождении пациентом курса химиотерапии.
Нейтрофилия может развиваться за счет выхода маргинального пула. Манифестирует она в течение нескольких минут. Такая нейтрофилия носит название псевдонейтрофилии. Она запускается при эмоциональных потрясениях, при интенсивных физических нагрузках, при лечении катехоламинами за счет увеличения выброса крови сердцем. Все перечисленные причины приводят к тому, что скорость течения крови по сосудам возрастает, при этом лейкоциты занимают краевое положение, увеличивается численность моноцитов и лимфоцитов.
Нейтрофилия при снижении выхода нейтрофилов из кровеносного русла в ткани. Нейтрофилы из сосудистого русла могут выходить в ткани, если они имеют те или иные дефекты строения. Это могут быть заболевания врожденного или приобретенного характера. Видоизмененные нейтрофилы занимают краевое положение в сосудах, а затем выходят из их русла. Поэтому подобная ситуация может развиваться практически при любой инфекции.
Нейтрофилия, развивающаяся при воздействии нескольких факторов. При этом одновременно будет запущено сразу несколько механизмов, приводящих к увеличению численности клеток лейкоцитарного ряда.
Симптомы и признаки нейтрофилии

Нейтрофилия не является каким-либо заболеванием, поэтому перечислить ее симптомы невозможно. Они определяются тем нарушением, которое спровоцировало скачок нейтрофилов.
Поэтому при возникновении следующих симптомов нужно обратиться к доктору и сдать анализ крови:
Повышение температуры тела.
Слабость и недомогание.
Боли различной локализации.
Эпизоды потери сознания.
Усиление потливости, не связанное с объективными причинами.
Резкое ухудшение самочувствия.
Необъяснимая потеря массы тела.
Кровотечения из органов ЖКТ.
Что может повлиять на результаты анализов?

Иногда врач при повышении уровня нейтрофилов в крови рекомендует пациенту повторно сдать анализ крови. Возможно, что у специалиста имеются какие-либо сомнения по поводу чистоты проведенного исследования. Чтобы исключить вероятность диагностической неточности, необходимо выполнить следующие рекомендации:
Анализ крови нужно сдавать строго на голодный желудок. Допускается употребление чистой негазированной воды.
Перед сдачей анализа крови нужно исключить физическое переутомление и эмоциональные перегрузки.
Важно избегать резких перепадов температуры, так как это может спровоцировать повышение уровня нейтрофилов.
Во время беременности нейтрофилы могут быть повышены, что является показателем нормы.
Лечение нейтрофилии

Нейтрофилия – это не самостоятельное заболевание. Оно лишь указывает на то, что в организме что-то не в порядке. Чтобы начать лечение, необходимо выяснить точную причину нейтрофилии. Поэтому пациент должен пройти комплексную диагностику.
При подтверждении инфекционных процессов в организме требуется проведение противовирусного, антибактериального или антимикотического лечения (в зависимости от типа возбудителя). Для повышения сопротивляемости организма могут быть назначены иммуностимуляторы. Кортикостероиды показаны в том случае, когда у больного имеются ревматические поражения. Эмоциональная нейтрофилия требует назначения седативных препаратов. В тяжелых случаях проводят лейкаферез. Эта процедура позволяет очистить кровь от лишних лейкоцитов.
Уровень нейтрофилов является важнейшим показателем здоровья или нездоровья пациента. Его обязательно учитывают при проведении анализа крови.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
