Группа здоровья при анемии у детей
Комплекс исследований для диагностики железодефицитной анемии направлен на выявление причин и условий возникновения данного патологического состояния.
Чем опасна железодефицитная анемия?
Недостаток железа в крови особенно опасен в детстве, когда закладываются основы физического и психического здоровья ребенка.
Чем опасен дефицит железа?
«Детский феррогематоген» может стать дополнительным источником железа для организма.
Узнать больше…
«Детский феррогематоген» — БАД, созданный с целью профилактики железодефицитных состояний у детей и подростков.
Узнать стоимость…
Анемия — или пониженный уровень гемоглобина в крови — не самостоятельное заболевание, а симптом, который встречается достаточно часто. Во всем мире около 2 миллиардов людей страдает от анемии. Причем чаще всего симптом диагностируется у детей. По данным ВОЗ, анемия в той или иной степени присутствует у 47,4% дошкольников и у 25,4% детей школьного возраста. Насколько анемия опасна, из-за чего она возникает и как с ней бороться?
Пару слов о детской анемии
Анемией называют понижение уровня гемоглобина и, как следствие, снижение количества эритроцитов — клеток крови, которые переносят гемоглобин.
Гемоглобин — это крайне важный железосодержащий белок, его задача — транспортировка кислорода к органам и тканям организма. При нехватке гемоглобина весь организм испытывает кислородное голодание. Именно поэтому симптомы анемии у детей так разнообразны.
Нормальный уровень гемоглобина у детей отличается от показателей взрослых. У младенцев в первые дни жизни норма гемоглобина составляет 180–240 г/л, у детей до полугода — 115–175 г/л, от полугода до 5 лет — 110–140 г/л, с 5 до 12 лет — 110–145 г/л, с 12 до 15 лет — 115–150 г/л.
Очень часто анализы выявляют признаки железодефицитной анемии у детей. Причина столь широкой распространенности этой патологии в том, что механизм кроветворения у детей еще не отлажен и на него могут повлиять даже самые, казалось бы, малозначительные факторы. Другая причина анемии у детей — быстрый рост, что требует большого количества питательных веществ.
Железодефицитная анемия отнюдь не безобидна. У детей, страдающих данной патологией, плохой аппетит и слабый иммунитет, что приводит к частым заболеваниям. Такие дети малоактивны, они медленно набирают вес. Кроме того, при железодефицитной анемии дети часто бывают раздражительными и плаксивыми.
Причины состояния
Почему возникает анемия у детей? Вот самые распространенные причины:
- У новорожденных анемия может возникнуть из-за проблем во время беременности — кровотечений, отслойки плаценты, угрозы выкидыша, инфекционных болезней у матери. Особенно опасен период с 28-ой по 32-ую неделю. Анемия у будущей мамы — также существенный фактор риска. Нередко анемия диагностируется у детей, появившихся на свет раньше срока, а также при многоплодной беременности.
- Неправильное, несбалансированное или однообразное питание в любом возрасте — частая причина анемии. При погрешностях в питании в организм не поступает достаточное количество железа и витаминов, необходимых для его всасывания — в первую очередь витаминов С и В12.
- Анемия нередко вызывается регулярными кровотечениями.
- Аллергии, экссудативный диатез и нейродермит иногда могут приводить к железодефицитной анемии.
- Инфекционные заболевания (туберкулез, пиелонефрит и т.д.), глистные инвазии и микозы приводят к нарушению всасывания железа — ребенок может получать его в достаточном количестве, но микроэлемент попросту не усваивается.
Признаки анемии у детей
Чтобы точно диагностировать анемию, нужно проконсультироваться с врачом и сдать анализ крови. Но существуют признаки, позволяющие предположить нехватку железа:
- Кожа становится бледной и сухой, ногти и волосы — тусклыми и ломкими, в уголках рта возникают незаживающие язвочки. В запущенных случаях на ладонях и ступнях могут появиться трещинки.
- Поскольку дефицит железа вызывает снижение иммунитета, дети с железодефицитной анемией часто простужаются и «подхватывают» желудочно-кишечные инфекции.
- Вялость, сонливость, плаксивость и раздражительность, плохой сон и быстрая утомляемость — типичные признаки анемии у детей.
- Железодефицитная анемия у детей сказывается и на работе пищеварительной системы. Нехватка железа может проявляться тошнотой и рвотой, диареей или запорами, пониженным аппетитом. Некоторые родители отмечают, что при железодефицитной анемии дети иногда пытаются жевать известку, мел или землю.
- Давление при анемии обычно пониженное, отмечаются тахикардия и одышка, иногда ребенок падает в обморок.
- Дети с анемией нередко жалуются на головную боль, головокружения, шум в ушах.
Если у вашего ребенка наблюдаются похожие симптомы, не откладывайте визит к врачу. Диагностировать анемию легко, прогноз при правильно подобранном лечении также благоприятный. Но вот последствия запущенной железодефицитной анемии весьма серьезны.
Полезная информация
Суточная потребность в железе составляет 10–30 мг. Большинство современных горожан получают с пищей всего 1–3 мг железа — то есть около 10% от нормы.
Диагностика
Если вам кажется, что у вашего ребенка железодефицитная анемия, немедленно обращайтесь к врачу-педиатру. Он даст направление на анализы и, возможно, отправит к более узкому специалисту — гематологу.
Основной метод диагностики анемии у детей — лабораторные исследования, в частности — общий анализ крови. На наличие железодефицитной анемии могут указывать такие параметры, как пониженное содержание гемоглобина (нижний предел зависит от возраста ребенка), малое количество эритроцитов, а также понижение цветового показателя до 0,85 или ниже.
Для уточнения диагноза назначают и биохимический анализ крови. Помимо прочего, он показывает уровень ферритина (чем он ниже, тем дольше организм испытывает недостаток железа) и концентрацию сывороточного железа. Если оба эти параметра ниже нормы, железодефицитная анемия более чем вероятна. На тот же диагноз указывают повышение концентрации эритропоэтина и высокая железосвязывающая способность сыворотки крови.
В некоторых случаях требуется анализ кала — его проверяют на наличие эритроцитов (примеси крови).
Лечение анемии у детей
Как у детей раннего возраста, так и у школьников лечение анемии должно иметь комплексный характер. И самая важная его часть — пересмотр диеты и распорядка дня.
Необходимо организовать день ребенка так, чтобы он как можно больше времени проводил на свежем воздухе и играл в подвижные игры — умеренная физическая нагрузка крайне важна, так как она улучшает снабжение тканей кислородом. При этом важно следить и за тем, чтобы ребенок всегда ложился спать и просыпался в одно и то же время, так как недосып плохо сказывается на самочувствии детей с анемией.
Диета при анемии должна содержать большое количество продуктов, богатых железом. К ним относятся красное мясо и субпродукты, бобы и горох, гречневая крупа, яйца (особенно желток), какао, морская капуста, грибы, яблоки и гранаты, сухофрукты (курага, урюк, чернослив). Также необходимо пополнить рацион продуктами, которые содержат витамин С (болгарский перец, цитрусовые, шиповник, черная смородина, облепиха, брюссельская капуста, киви) и В12 (рыба и морепродукты, телячья печень, зеленые листовые овощи). Без этих витаминов железо не усваивается.
Иногда имеет смысл принимать витаминные комплексы и биодобавки. К последним, кстати, относится столь любимый детьми гематоген.
При серьезной железодефицитной анемии врач назначит точно дозированные препараты железа.
Профилактика
Важная часть профилактики железодефицитной анемии у детей — регулярные осмотры у врача и исследования крови. Нехватка железа легко выявляется даже на самых ранних стадиях, когда ее проще всего устранить. Особого внимания требуют дети, родившиеся недоношенными или с дефицитом массы тела, а также дети матерей, страдавших анемией во время беременности.
Чтобы избежать развития анемии, нужно строго следить за питанием ребенка, включая в меню железосодержащие продукты, а также фрукты и овощи. Чем разнообразнее рацион, тем меньше шансов, что ребенок будет испытывать недостаток в том или ином витамине или минерале.
Столкнулись ли ваши дети с такой проблемой, как анемия или нет, в любом случае, для полноценного развития ребенка необходимо поощрять активные игры и физические нагрузки, даже если ради этого придется проявить строгость и ограничить доступ малыша к телевизору, игровым приставкам и интернету. Многим родителям мультфильмы или видеоигры кажутся простым способом занять ребенка, однако благодаря развитию технологий около 30% современных детей ведут малоподвижный образ жизни. Это чревато не только анемией, но и набором лишнего веса, замедлением физического развития, проблемами с позвоночником, зрением и кровообращением.
Группа здоровья у детей — это условный показатель физического и психического состояния ребенка. В зависимости от установленной группы, у него будет доступ или ограничение к спортивной и социальной деятельности. Цель такого распределения — сохранить здоровье ребенка и предоставить ему максимально полезную среду для развития.
Если в летнем лагере на длительную утреннюю пробежку выгоняют и крепышей, и ребят с проблемным здоровьем, отдых не только не укрепит, но и подорвет здоровье последних. При поступлении ребенка в садик, школу, институт, в лагеря отдыха и санатории важен такой показатель, как группа здоровья. Группу здоровья присваивает ребенку врачебная комиссия, состоящая из педиатра, психолога, невролога и других узких специалистов на основании обследований и анализов.

По каким критериям оценивают здоровье детей
Чтобы комплексно оценить здоровье ребенка, врачи учитывают:
- наличие у него хронических заболеваний, фазу и течение патологии, наличие или отсутствие функциональных нарушений;
- способность организма сопротивляться неблагоприятным внешним воздействиям;
- уровень функционального состояния организма;
- степень развития ребенка, гармоничность его развития.
Группы здоровья у детей: описание, таблицы
Группу здоровья назначают по наибольшей проблеме (наиболее тяжелому заболеванию). Здоровых и практически здоровых деток относят к первой и второй группам.
Физ. группа у детей, таблица (первая, вторая группы)
| Группа здоровья | Функциональные отклонения органов, систем | Степень развития, гармоничность развития | Острые заболевания (простуда, ОРЗ) | Хронические заболевания, патологии |
|---|---|---|---|---|
| Первая | Без отклонений. | Соответствует возрасту. | Болезни нечастые (1-2 раза в год), легко протекающие. | Нет. |
| Вторая | Незначительные функциональные изменения. | Нормальное физическое развитие, допускается избыток массы первой степени, незначительный дефицит массы тела. Нервно-психическое развитие соответствует возрасту или незначительно отклоняется. | Простудные заболевания частые или длительные (или и то, и другое). | Нет. |
Деткам третьей группы нужна консультация врача по занятиям спортом. Для сохранения и поддержания здоровья нужно уделять внимание восстановлению после спортивных занятий. Требуется контроль темпа выполнения занятий. К спортивным мероприятиям таких деток допускают с согласия врача.
Физкультурная группа здоровья у детей, таблица (третья группа)
| Группа здоровья | Функциональные отклонения органов, систем | Степень развития, гармоничность развития | Острые заболевания (простуда, ОРЗ) | Хронические заболевания, патологии |
|---|---|---|---|---|
| Третья | Есть функциональные отклонения. | • Избыток массы тела первой, второй степени; • дефицит массы тела; • низкий рост; • допускается незначительное отставание нервно-психического развития. | ОРЗ продолжительные, период выздоровления и восстановления затяжной (вялость, повышенная возбудимость, нарушается сон, аппетит, долго держится температура в пределах от 37 до 37,9 °C. | Хронические заболевания в стадии клинической ремиссии, с редкими обострениями. Степень компенсации не ограничивает возможность обучаться и трудиться. |
Активность детей четвертой и пятой групп значительно ограничивается, спортивные занятия заменяются ЛФК (лечебной физкультурой). Занятия проводят под надзором специалистов по специально разработанным и утвержденным программам.
Группа здоровья у детей, таблица в школе (четвертая и пятая группы)
| Группа здоровья | Функциональные отклонения органов, систем | Степень развития, гармоничность развития | Острые заболевания (простуда, ОРЗ) | Хронические заболевания, патологии |
|---|---|---|---|---|
| Четвертая | • Функции пораженных органов изменены; • выраженное проявление заболевания. | • Нормальное физическое развитие; • дефицит или избыток массы тела 1, 2, 3 степени; • непропорциональное телосложение; • низкий рост; • нервно-психическое развитие нормальное или отстает. | Частые обострения основного хронического заболевания. | Есть тяжелые хронические патологии в стадии декомпенсации. |
| Пятая | Выраженные изменения функций пораженных систем, органов. | • Дефицит или избыток массы тела 2, 3 степени; • нервно-психическое развитие значительно отстает от нормального. | Частые обострения основного хронического заболевания. | Есть тяжелая хроническая патология или врожденный порок, приводящий к инвалидности. |
Есть таблицы, в которых сразу указано, к какой группе здоровья будет относиться ребенок при наличии у него определенных наиболее часто диагностируемых нарушений здоровья и развития.
Группа здоровья у детей, таблица по заболеваниям (органы кровообращения)
| Болезни, нарушения развития | Группа здоровья |
|---|---|
| Врожденные и приобретенные пороки сердца | III, IV, V (в зависимости от компенсации) |
| Ревматическая лихорадка | III, IV |
| Миокардит неревматической этиологии | III, IV, V |
| • Малые аномалии сердца:открытое овальное окно; • двустворчатый клапан аорты; • аномально расположенная хорда | II |
| Пролапс митрального клапана | I, II, III, IV |
| Нарушения ритма сердца и проводимости: • брадиаритмии (СССУ, миграция предсердного водителя ритма); • синдром преждевременного возбуждения желудочков; • тахиаритмии; • экстрасистолии | II, III, IV, V |
| Блокады сердца | II, III, IV, V |
| Кровь и кроветворные органы Анемии, связанные с питанием | II, III |
Группа здоровья у детей таблица по диагнозам (органы пищеварения)
| Болезни, нарушения развития | Группа здоровья |
|---|---|
| Кариес (декомпенсация) | II (от 4 и более зубов) |
| Функциональные расстройства желудка (не хронический процесс) | II |
| функциональные кишечные нарушения | II |
| Хронический дуоденит, гастродуоденит | III |
| Хронический гастрит | III |
| Эрозивный гастродуоденит, язва желудка, язва 12-п. кишки (язвенная болезнь) | III, IV |
| Болезнь Крона, неспецифический язвенный колит | III, IV |
| Хронический панкреатит | III |
| Синдром нарушения кишечного всасывания | II, III, IV, V |
| Хронический гепатит | III, IV, V |
| Дискинезия пузырного протока и желчного пузыря | II |
| Хронический холецистит | III |
| Другие болезни желчевыводящих путей | III |
| Гельминтоз | II, III |
| Грыжи | I, III |
Заболевания органов дыхания
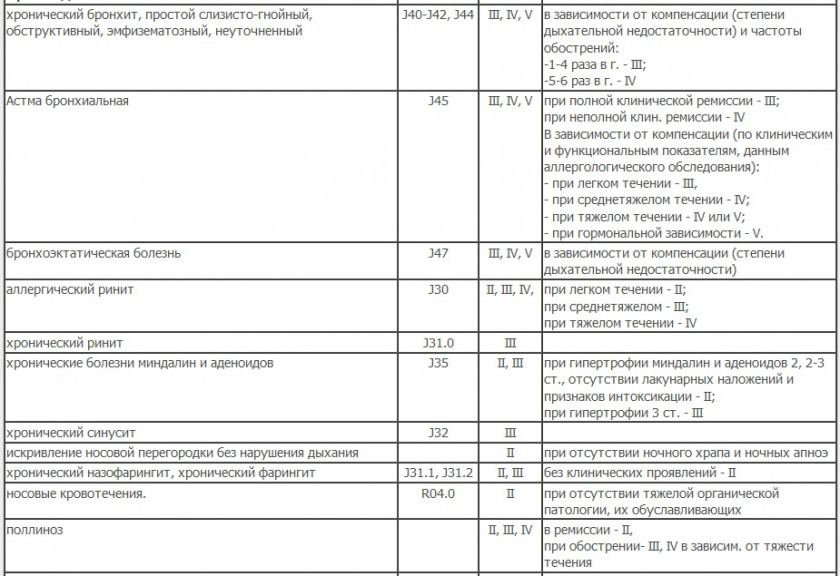
Заболевания уха и сосцевидного отростка
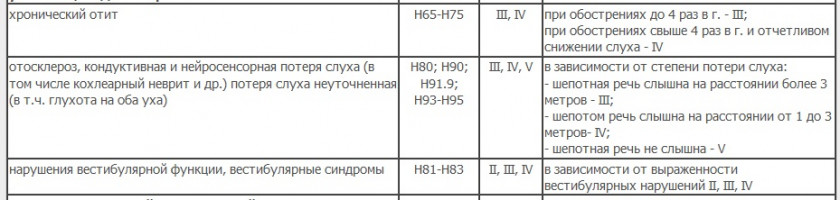
Психические расстройства
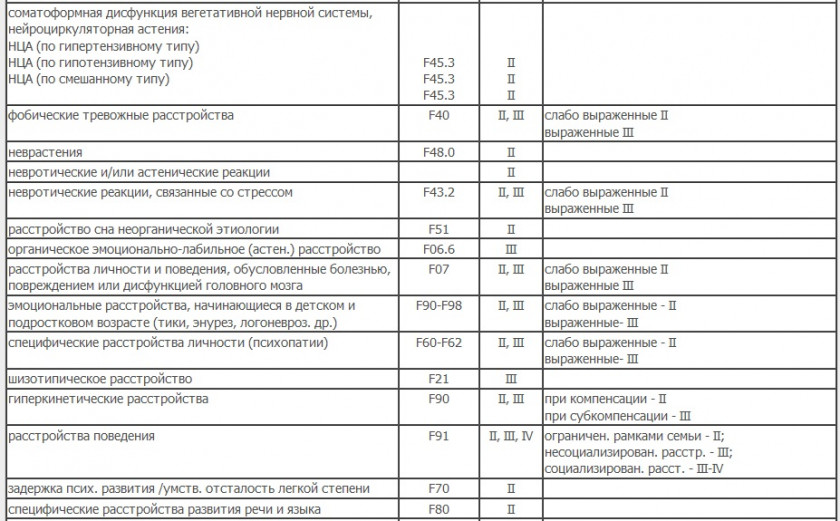
Нервная система
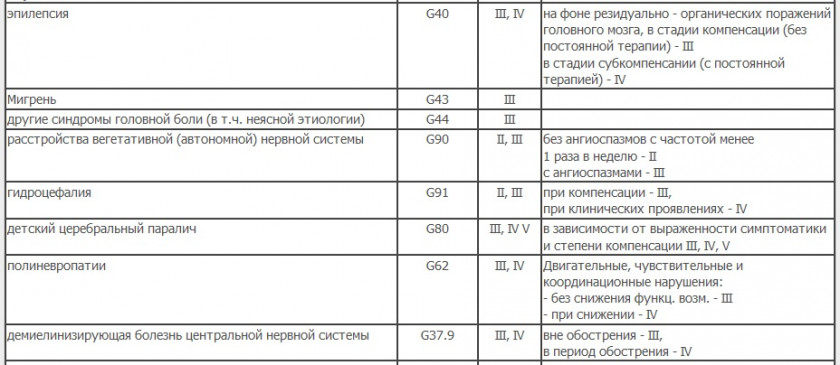
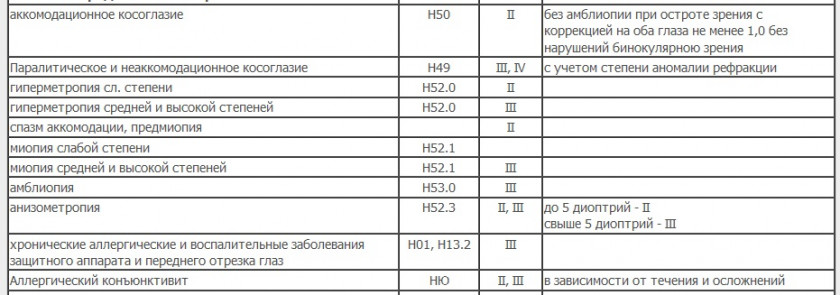
Глаз и его придаточный аппарат

Мочеполовая система
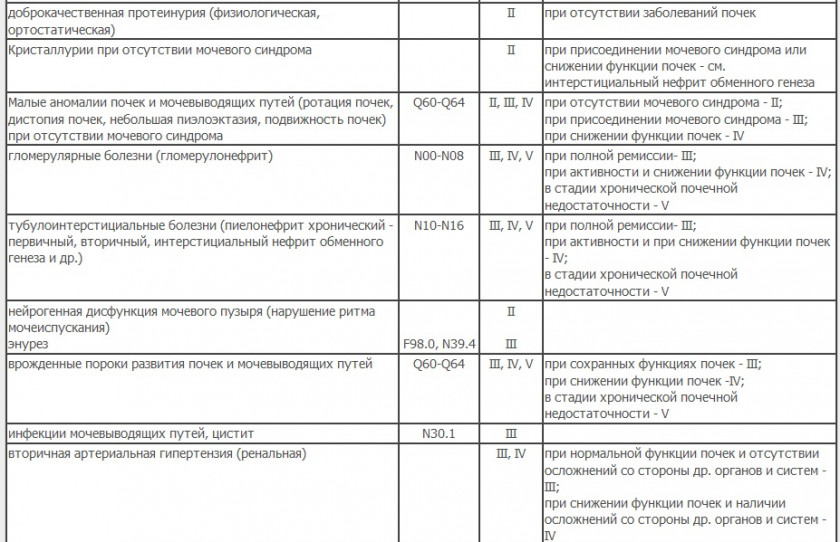
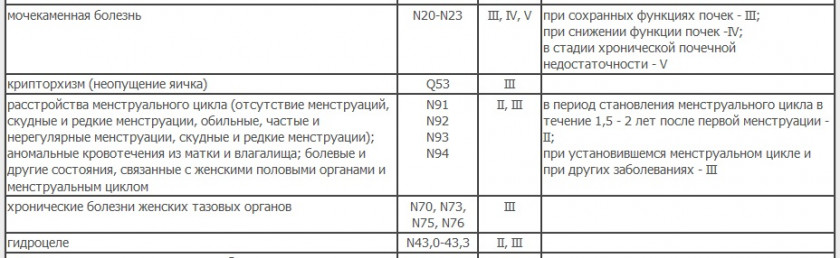
Эндокринная система, обмен веществ, питание
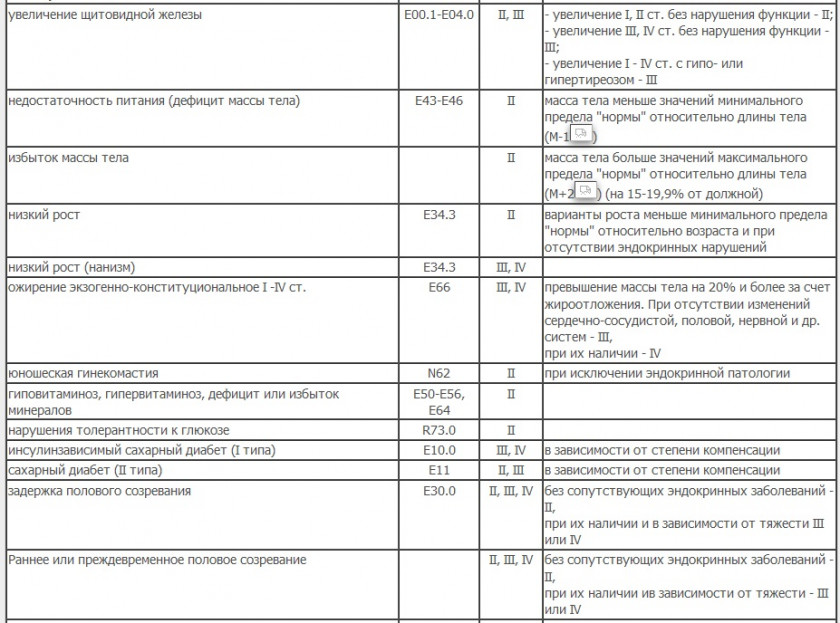
Кожа
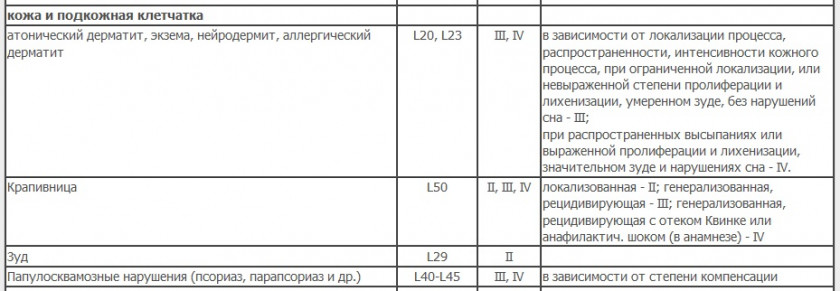
Костно-мышечная ткань и прочее
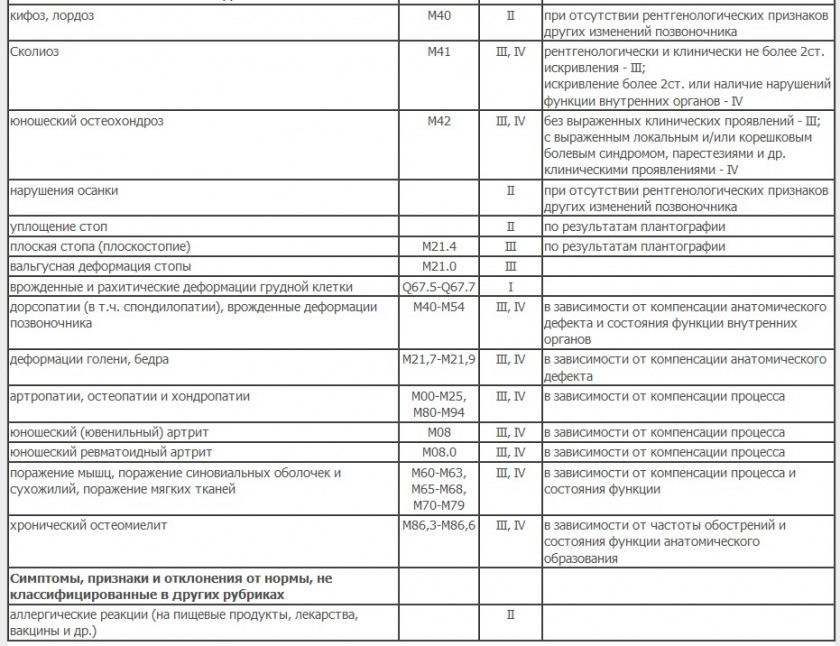
(группа здоровья II Б – III)
1. Сроки наблюдения участковым педиатром. Латентный дефицит железа – ежемесячно.
ЖДА I степени – ежемесячно.
ЖДА II степени – 2 раза в месяц в течение 3 месяцев, затем ежемесячно.
ЖДА III степени – 2 раза в месяц в месяц в возрасте до 1 года, 1 раз в месяц старше 1 года в течение 3 месяцев, далее ежеквартально.
2. Сроки наблюдения врачами – специалистами:
– ЖДА II степени – гематолог 1 – 2 раза в год.
– ЖДА III степени – гематолог ежеквартально , затем 2 раза в год. При резистентных к терапии формам, рецидивирующем течении – диспансерный учёт гематолога.
3. Уровень лабораторного и инструментально-графического обследования:
ЛДЖ – ОАК, сывороточное железо 1 раз в месяц
ЖДА I степени – ОАК, сывороточное железо, общая железосвязывающая способность сыворотки (ОЖСС), латентная железосвязывающая способность сыворотки (ЛЖСС) через 6 – 8 недель после окончания поддерживающей терапии, ОАК ежемесячно дважды и при снятии с учёта.
ЖДА II степени – ОАК, сывороточное железо, общая железосвязывающая способность сыворотки (ОЖСС), латентная железосвязывающая способность сыворотки (ЛЖСС) через 1 – 2 месяца на фоне поддерживающей терапии (8 – 10 недель), затем ОАК ежемесячно 4 раза, затем ежеквартально.
ЖДА III степени – ОАК, сывороточное железо, общая железосвязывающая способность сыворотки (ОЖСС), латентная железосвязывающая способность сыворотки (ЛЖСС) через 1 – 2 месяца на фоне поддерживающей терапии (10 – 12 недель), затем ОАК ежемесячно 6 раз, затем ежеквартально.
4. Оздоровительные мероприятия: сбалансированная диета железо- и витаминосодержащие продукты, красное мясо, субпродукты, овощи, фрукты. Детям 1-ого года жизни – преимущественно грудное вскармливание, исключать коровье молоко, первое блюдо прикорма на 1 месяц раньше в виде овощного пюре, печень с 5 месяцев, мясное пюре – с 6 месяцев, своевременное введение продуктов прикорма (сок, фруктовое пюре, желток, творог). Охранительный режим, оберегать от простудных и интеркурирующих заболеваний. Санация очагов инфекции. Местный санаторий. Санаторно-курортное лечение после ЖДА II и III степени через 6 месяцев после нормализации показателей крови детям старше 5-летнего возраста.
5. Противорецидивное лечение. Назначение поддерживающей терапии в течение 6 – 8 недель солевых препаратов железа или комплекса гидролиза железа (III) с полимальтозой в течение 6 – 8 недель при ЖДА I степени, 8 – 10 недель при ЖДА II степени, 10 – 12 недель при ЖДА III степени.
6. Двигательный режим. Дети раннего возраста – возрастные комплексы массажа и гимнастики. Дети дошкольного и школьного возраста – постепенное расширение режима от лечебной физкультуры до подготовительной и лечебной группы занятия физической культуры.
7. Трудовой режим. ДДУ ребёнок может посещать через 3 месяца после нормализации показателей крови в возрасте 1 – 2 лет и сразу после нормализации показателей крови в возрасте 2 – 3 лет при ЖДА I степени, через 3 месяца после нормализации показателей крови в возрасте 2-3 лет и через 6 месяцев – в возрасте 1 – 2 года при ЖДА II степени. После перенесённой ЖДА III степени посещение ДДУ разрешается через 6 – 12 месяцев (в зависимости от возраста) после нормализации показателей крови.
8. Прививочный режим. При ЛДЖ вакцинация не противопоказана при отсутствии сопутствующей патологии. При ЖДА I степени медицинский отвод на 1 месяц, при ЖДА II степени – 6 месяцев, ЖДА III степени – через 12 месяцев после нормализации показателей крови.
9. Снятие с диспансерного учёта.
ЛДЖ через 3 месяца, ЖДА I степени – через 6 месяцев, ЖДА II степени через 12 месяцев, ЖДА III степени – через 12 – 18 месяцев после нормализации показателей крови.
Алгоритм диспансерного наблюдения за детьми
С гемолитическими анемиями (группа здоровья III-IV)
1. Сроки осмотра участковым педиатром. Ребёнок с ГБН в течение первых 6-ти месяцев жизни – 2 раза в месяц, во втором полугодии – 1 раз в месяц, на втором и третьем году жизни – ежеквартально.
Дети дошкольного и школьного возраста с анемией Минковского-Шоффара осматриваются после начала заболевания, наблюдаются ежемесячно первые 3 месяца, затем ежеквартально.
2. Сроки осмотра узких специалистов:
– гематолог – 2 раза в год при ГБН; ребенка с анемией Минковского-Шоффара – 2-4 раза в год;
– отоларинголог, окулист, стоматолог – 2 раза в год.
3. Уровень лабораторно-инструментального обследования:
– ОАК с определением числа ретикулоцитов, микросфероцитов первые 3 месяца ежемесячно, затем 2 – 4 раза в год;
– биохимический анализ крови (общий билирубин, фракции, активность трансаминаз) – ежеквартально;
– УЗИ брюшной полости – 1 раз в год.
4. Оздоровительные мероприятия. Полноценная, обогащённая белком (возрастные нормы), витаминами диета, охранительный режим, санация очагов хронической инфекции у детей старше 3-х лет. Санаторно-курортное лечение детям старше 3–5 лет на фоне нормальных показателей крови.
5. Противорецидивное лечение проводится постоянно (гематолог).
6. Трудовой режим. Домашнее обучение при анемических кризах (Hb < 100 г/л) с частотой 2 и более раз в год. При этом оформляется инвалидность (V группа здоровья). Физические нагрузки, труд противопоказаны.
7. Прививочный режим. Профилактические прививки – медицинский отвод детям первого года жизни, далее с разрешения иммунолога, гематолога.
8. Двигательный режим – освобождение от физкультуры. ЛФК.
9. Критерии снятия с учёта – через 4 года после спленэктомии при отсутствии рецидивов.
Алгоритм диспансерного наблюдения за детьми
С геморрагическим васкулитом (группа здоровья III – IV)
1. Сроки наблюдения участковым педиатром первый год – 1 раз в месяц, второй, третий годы – 2 раза в год.
2. Сроки наблюдения узкими специалистами:
– гематолог 1 раз в 3 – 6 месяцев;
– стоматолог, отоларинголог, офтальмолог – 2 раза в год;
– нефролог – по показаниям (при почечном синдроме).
3. Уровень лабораторного-инструментального обследования:
– ОАК с формулой и определением количества ретикулоцитов и тромбоцитов – 1 раз в месяц в первые 3 месяца наблюдения, далее ежеквартально;
– биохимический анализ крови (общий белок, фракции, креатинин, мочевина, холестерин, АЛТ, АСТ, серомукоид, ДФА, СРБ) – 1 раз в 6 месяцев;
– коагулограмма, длительность кровотечения – 1 раз в квартал в первые 6 месяцев, затем 1 раз в 6-12 месяцев;
– иммунограмма – по показаниям;
– ОАМ, анализы мочи по Нечипоренко, Аддис–Каковскому – каждые 10 дней в первый месяц после выписки из стационара, затем 1 раз в месяц в течение 3 месяцев наблюдения, далее – 1 раз в квартал;
– проба по Зимницкому – 1 раз в 6 месяцев (при почечном синдроме);
– кал на скрытую кровь (при абдоминальном синдроме);
– кал на яйца глистов – 2 раза в год;
– УЗИ органов брюшной полости
4. Оздоровительные мероприятия. Диета №5, обогащённая витамином С, гипоаллергенная. Режим щадящий. Профилактика интеркуррентных заболеваний, санация очагов хронической инфекции. Санаторно-курортное лечение в стадии ремиссии. Закаливание по II и III группе.
5. Противорецидивное лечение. По рекомендациям стационара в периоде ранней реабилитации назначаются: гормоны в поддерживающей дозе, дезагреганты (дипиридамол, пентоксифиллин). При почечном синдроме – ребенок наблюдается как при гломерулонефрите.
Сезонная противорецидивная терапия (весна, осень) проводится врачом-гематологом.
6. Трудовой режим. Посещение ДОУ через 1 – 2 месяца после исчезновения клинико-лабораторных признаков болезни. При длительности течения (более 2 – 3 месяцев) – домашнее обучение на 3 – 6 месяцев. Возможно оформление инвалидности сроком 6 – 12 месяцев.
7. Прививочный режим – профилактические прививки через 12 месяцев после обострения на фоне десенсибилизирующей терапии.
8. Двигательный режим. ЛФК, освобождение от физкультуры на 1 – 3 месяца после выздоровления, далее физкультурная группа специальная 6 – 12 месяцев на втором году наблюдения – подготовительная. Вопросы спортивных мероприятий решаются индивидуально и не ранее, чем через 3 года после выздоровления.
9. Критерии снятия с учета – через 3 года при отсутствии рецидивов.
Алгоритм диспансерного наблюдения за детьми
Рекомендуемые страницы:
