Кальций в крови ниже нормы что это значит

Кальций – макроэлемент, который в организме человека принимает непосредственное участие в метаболических процессах и формировании тканей.
Общеизвестным является факт того, что это вещество принимает непосредственное участие в формировании костей и зубов. Но это еще далеко не все. Этот макроэлемент влияет на работу сердечно-сосудистой системы, питает нервные ткани, понижает уровень холестерола, нормализует артериальное давление и т. д.
Огромное значение имеет кальций для организма беременной женщины. От кальция зависит развитие плода, а также самочувствие и общее состояние здоровья будущей матери.
Роль кальция в организме человека
Кальций является одним из немногочисленных элементов, который используется буквально каждой клеткой человеческого организма. Многие люди недополучают это вещество вместе с пищей, и виной всему неправильное, нездоровое и несбалансированное питание. Но если знать, какие функции выполняет кальций в организме, отношение к нему точно переменится.
- Кальций поддерживает нормальный показатель свертываемости крови. За счет обеспечивается проницаемость клеточных мембран, что способствует полноценному питанию клеток.
- Вещество регулирует работу ССС за счет влияния на сократительную функцию сердца и сердечный ритм.
- Макроэлемент влияет на нервно-мышечную проводимость.
- Компонент способствует нормализации и регуляции метаболизма.
- Кальций препятствует развитию онкологических заболеваний, и предотвращает образование полипов в кишечнике.
Помимо всего вышесказанного, под влиянием кальция происходит:
- предотвращение развития аллергических заболеваний;
- контроль и регуляция перистальтики кишечника;
- предотвращение запоров;
- регуляция выработки кальцитонина – одного из важнейших гормонов паращитовидной железы;
- нормализация сна.
При пониженном кальции происходит его извлечение из резервов, коими являются кости и зубная эмаль. Признаком такого дефицита являются проблемы с зубами, склонность к частым переломам. На фоне длительной гипокальциемии может развиваться такое опасное заболевание, как остеопороз.
Важно учитывать, что понижение уровня кальция в крови может стать следствием употребления пищи с низким содержанием магния, фосфора и витамина Д. Именно эти компоненты оказывают непосредственное влияние на процесс кальциевого усвоения.
Причины недостатка кальция
Не всегда причиной гипокальциемии становится пониженное содержание этого макроэлемента в употребляемой человеком пище. Иногда отклонение появляется на фоне различных факторов, в том числе и патологических. Но чтобы определить, откуда берет начало проблема с уровнем кальция в организме, рассмотрим все возможные причины ее возникновения.
- Неправильное питание с доминированием блюд, приготовленных из геномодифицированных, подкрашенных и «напичканных» консервантами, ароматизаторами. Такая еда не имеет совершенно никакой пищевой ценности.
- Строгие диеты для похудения. Они основываются на употреблении продуктов, которые практически полностью лишены полезных веществ, в том числе и кальция.
- Лечебные диеты, ограничивающие употребление молочной и кисломолочной продукции.
- Отсутствие или игнорирование информации о дозе кальция, содержащегося в том или ином продукте. Такая неосведомленность может привести к тому, что человек не сможет узнать, сколько кальция поступает в его организм из конкретной пищи, и поступает ли он вообще.
- Дефицит витамина Д – вещества, отвечающего за полноценное усвоение кальция организмом. Его естественных источников очень мало. В основном, это ультрафиолет и яичный желток. Поэтому врачи назначают дополнительный источник Д3 в форме капель или таблеток – это помогает избежать гипокальциемии.
- Заядлое курение, злоупотребление кофе и другими кофеинсодержащими напитками.
- Низкое содержание минералов в водопроводной воде.
- Гиполактазия, или непереносимость лактозы. Вследствие нарушения ферментного баланса кишечника возникает непереносимость молочных продуктов. А ведь именно он являются щедрым источником кальция.
- Игнорирование или незнание особенностей усвоения кальция в организме. Это вещество не всегда полноценно абсорбируется – этому процессу мешают некоторые факторы. Например, прием ацетилсалициловой кислоты и препаратов с ее содержанием, частое применение наркотических препаратов или лечение транквилизаторами может привести к нарушению всасывания этого элемента. Торможение усвоения кальция происходит и под воздействием кофе и алкоголя.
- Нарушение синтеза эстрогенов.
- Переизбыток в организме фосфора, свинца, железа, кобальта, цинка, магния, калия и натрия. При завышенных показателях этих веществ кальций начинает интенсивнее выводиться из организма.
- Длительный или бесконтрольный прием некоторых гормонов, слабительных и мочегонных препаратов. Эти лекарства имеют свойство снижает всасывание кальция. Это также касается антацидов, некоторых антибиотиков и регуляторов секреции желудочного сока – средств, вызывающих ощелачивание желудка.
Группы риска, подверженные недостатку кальция в организме
Есть категории людей, которые больше других подвержены гипокальциемии. Это:
- Дети и подростки, организм которых находится в фазе активного роста и развития. Этот элемент важен для нормального формирования костного аппарата, зубов, ногтей. Если он в достаточном количестве попадает в организм ребенка и подростка, то это является главным залогом полноценного функционирования опорно-двигательного аппарата у взрослого человека.
- Женщины во время пременопаузального периода. В это время синтез эстрогена снижается, а вместе с ним активно «уходит» и кальций из организма. Параллельно снижается интенсивность его усвоения, что влечет за собой постепенное ослабевание костной ткани. Если в этот процесс не вмешаться, у женщины может развиться остеопороз.
- Женщины, страдающие от аменореи. Это отклонение, при котором, в силу определенных причин, менструация либо прекращается, либо не начинается вовсе (у девушек-подростков). Такое нарушение вызывает постепенное снижение уровня эстрогена в крови, а этот гормон, как отмечалось ранее, самым непосредственным образом влияет на усвоение кальция.
- Беременные женщины. В период гестации организм женщины активно теряет кальций, который «забирает» развивающийся плод. Это вещество необходимо для формирования скелета будущего ребенка, закладывания зубок, ногтей. У многих беременных пациенток выявляется гипокальциемия, которую необходимо сразу же устранять.
- Вегетарианцы, веганы. Рацион людей, пропагандирующих сплошь растительную пищу, недополучает не только необходимое количество кальция, но и других важных элементов, которые можно получить из мяса и рыбы. Веганы, ко всему прочему, отказывают себе в молочной продукции, чем осознанно или неосознанно подвергают себя риску развития гипокальциемии. В этом случае необходимо обогатить меню другими источниками кальция, вплоть до приема препаратов, которые его содержат.
- Лица с гиполактазией. Непереносимость лактозы, входящей в состав молочных продуктов, заставляет людей избегать их употребления. Общеизвестным является тот факт, что молоко и изготавливаемые из него продукты, содержат большие концентрации кальция. Отказ от них снижает поступление вещества в организм, и если не принять дополнительных мер, к гиполактазии присоединится еще и гипокальциемия.
Симптомы недостатка кальция
При снижении уровня кальция первыми проявляются такие симптомы, как усталость, общая слабость, быстрая утомляемость. Наблюдаются проблемы с волосами, кожей, ногтями. У человека портятся зубы, развивается кариес.
Но важно понимать, какой может быть полная картина, сопутствующая гипокальциемии. На этом мы остановимся максимально подробно.
- Усталость. Человек, у которого не хватает кальция в организме, чувствует постоянную беспричинную усталость, сонливость. Причем, даже после полноценного ночного сна. На этом фоне снижается работоспособность, появляется упадок сил.
- Ломкость волос, слоение ногтей, крошение зубов. Наряду с этими симптомами у человека меняется цвет кожи лица – она становится бледной.
- Реже наблюдаются боли в суставах неопределенной локализации. Они могут мигрировать по всему организму, поражать околосуставный связочный аппарат, мышцы кистей рук и ножных стоп. У некоторых больных наблюдаются судороги икроножной мускулатуры.
- Может появляться склонность к кровотечениям разной локализации. В особенности это касается носовых, десенных кровотечений. Человек отмечает появление синяков на теле без видимых на то причин.
- Повышенная чувствительность зубной эмали к холодным или горячим блюдам, напиткам и даже воздуху (при вдыхании его через рот). У пациента с гипокальциемией происходят частые рецидивы кариеса, а зубы начинают крошиться.
- Развитие аллергии, поллинозов, диатезов с повышенной частотой. При дефиците кальция наблюдается значительное ослабевание иммунитета. Таким образом, он становится неспособным противостоять воспалительным процессам неинфекционной этиологии, или атакам вирусов, грибков, патогенных микроорганизмов. На этом фоне учащаются случаи развития простудных болезней и гриппа, которые влекут за собой осложнения в виде тонзиллита, гайморита, отита, фронтита и пр. Но самое худшее и опасное заключается в том, что эти патологические поражения ЛОР органов у больных с гипокальциемией практически всегда переходят в хроническую форму, и обостряются даже при малейшем переохлаждении.
Чем ниже опускаются показатели кальция, тем больше и чаще отмечают пациенты проблемы с ОДА. Вследствие этого дети и подростки начинают отставать в росте от своих сверстников, а взрослые замечают склонность к переломам, вывихам, подвывихам. У молодых людей периодически возникают суставные боли, характерные для остеопороза, у пожилых пациентов – переломы позвонковых тел или шейки бедренной кости.
Что делать и как лечить недостаток кальция?
Перед тем как принимать меры для пополнения кальциевого запаса в организме, необходимо сдать анализы на содержание этого минерала. Для исследования осуществляется забор крови, мочи, или даже слюны. Также нередко изучаются волосы, состриженные с нескольких участков затылочной зоны. Только после получения результатов пробы врач сможет определиться с дальнейшими методами терапии.
Препараты с кальцием
Медикаментозная терапия проводится исключительно по назначению врача. Самолечение недопустимо – оно может иметь опасные последствия. Обычно врачи прибегают к назначению:
- монокомпонентных препаратов кальция (например, Кальция глюконат);
- комбинированных минеральных средств (Кальций Д3 Никомед Форте, Натекаль, Кальцемин);
- витаминно-минеральных комплексов (Компливит, МультиТабс, Алфавит и пр.). Но они содержат слишком низкое содержание кальция, поэтому их целесообразнее применять в профилактических целях.
Дозировка препарата, его подбор и продолжительность лечения – все эти нюансы решает только врач. Лечение гипокальциемии требует строго индивидуального подхода, и по этой причине доктора настоятельно советуют пациентам отказаться от самолечения.
Продукты, содержащие кальций
Если симптоматика кальциевого дефицита только начала проявляться, но сам дефицит вещества еще не успел привести к развитию заболеваний, то нормализовать показатели можно при помощи включения в рацион продуктов, обогащенных кальцием. Это:
- Молочные и кисломолочные продукты. Употребление натурального молока, сметаны, сыра или творога помогает пополнить организм кальцием без приема медпрепаратов. Весьма полезно кушать по 160 г сливочного сыра в сутки. Этот вариант особенно актуален для людей, которые не имеют возможности каждый день кушать домашние молочные продукты.
- Капуста. Помимо кальция, овощ содержит и другие витамины, которые поддерживают и нормализуют работу организма. Это же касается и шпината.
- Орехи. Помимо того, что орехи (арахис, грецкий орех, миндаль) обогащены кальцием, они еще и являются щедрым источником протеинов. А белки не менее важны для организма, чем кальций.
Это еще не полный список продуктов, употребляя которые, можно восполнить нехватку кальция в организме. Полный список блюд и другой продукции:
| Название | Количество кальция в 1 порции (мг) | Размер порции в граммах |
| Яйца | 30 | 1 шт |
| Сардины в масле | 235 | 60 |
| Фасоль | 130 | 200 гр. отварная |
| Нут | 98 | 200 гр. отварной |
| Петрушка и укроп | Приблизительно 200 мг | 100 |
| Морская капуста | 80 | 100 |
| Белокочанная, цветная капуста, брокколи | 130 мг | 200 |
| Шпинат | 50 | 100 |
| Чеснок | 180 | 100 |
| Чернослив | 145 | 120 |
| Курага | 65 | 120 |
| Апельсины | 60 | 150 |
| Миндаль | 75 | 30 |
| Мороженное изготовленное из сливок | 125 | 100 |
| Творог | 140 | 200 |
| Сыр | 180 | 30 |
| Молоко | 240 | 200 мл |
| Йогурт | 210 | 150 мл |
Как улучшить усвоение кальция организмом?
Есть вещества, которые усиливают процесс всасывания кальция в организме. Это витамин Д3 и магний.
Но существуют и такие элементы, которые тормозят этот процесс. К данной группе относят щавелевую и фитиновую кислоты. Поэтому не рекомендуется употреблять продукты, являющиеся их источниками – щавель и шпинат. Всю остальную зелень можно кушать без опаски, и она будет отличным источником кальция.
Стоит отказаться от газированных напитков, которые вымывают кальций из организма. Не следует злоупотреблять кофе, чаем: 1 – 2 чашек этих напитков в день будет достаточно для поддержания тонуса организма без вреда для витаминно-минерального баланса.
Что будет, если не лечить?
Нехватка кальция в организме может обернуться довольно серьезными и опасными проблемами для здоровья. Гипокальциемия способна привести к:
- Остеопорозу. Это заболевание, при котором прочность костной ткани значительно снижается. Вследствие этого кость становится хрупкой, у человека отмечаются частые переломы, повышенная склонность к вывихам, подвывихам и другим проблемам с суставами. Особенно часто остеопороз встречается у женщин в период климакса.
- Артериальной гипертензии. Во избежание развития гипертонии необходимо пополнять запасы кальция. Пациентам с АГ рекомендуется временное соблюдение диеты, основывающейся на употреблении молочных продуктов, зелени, овощей и фруктов.
- Кардиоваскулярных заболеваний. При нормальном уровне кальция повышается риск поражения сердечно-сосудистой системы, возникает угроза развития инсультов.
- Онкологических патологий. Некоторые исследования доказывают, что гипокальциемия может привести к раку кишечника. У мужчин такое отклонение способно спровоцировать рак предстательной железы.
Исключить риск развития осложнений может только нормализация рациона, а, при необходимости, и медикаментозная терапия дефицита кальция. Ежедневно нужно употреблять продукцию, обогащенную магнием, кальцием и витамином Д3. Важно регулярно делать пешие прогулки в солнечную погоду – ультрафиолет активирует процесс синтеза витамина Д3. Лучше всего гулять до 10 часов утра, когда солнце еще не очень высоко.
Иногда продуктов питания, содержащих Са, бывает недостаточно. В этом случае используются лекарственные средства, пополняющие его баланс. Как правило, они отпускаются в форме жевательных таблеток. Но без назначения врача их не следует принимать, так как у каждого медикамента есть свои противопоказания.
Также стоит помнить, что большинство кальциевых препаратов врачи не рекомендуют применять женщинам в период беременности и грудного вскармливания. Для этих категорий пациенток существуют специально разработанные лекарства, содержащие Са. Их можно принимать без опаски – они совершенно безвредны для матери и будущего или грудного малыша.
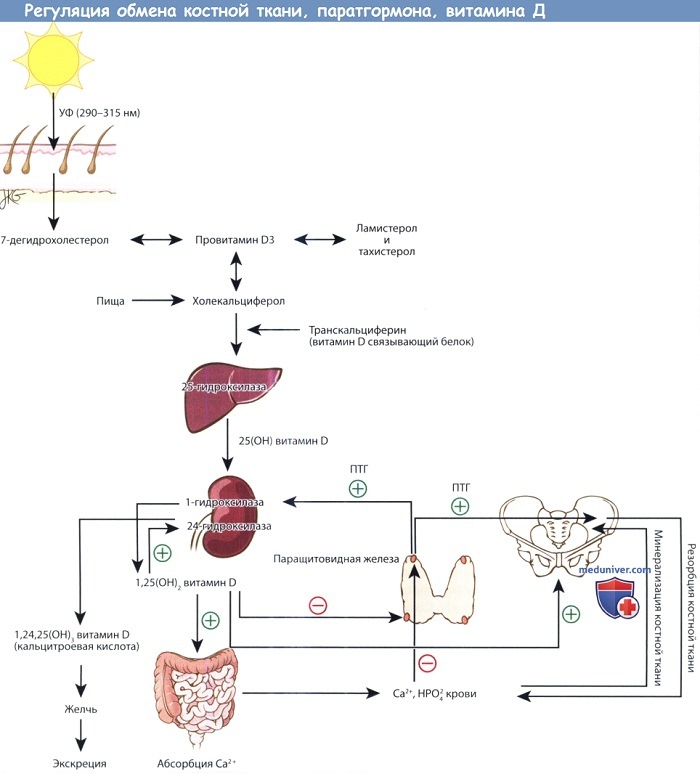
Причины уменьшения кальция в крови – гипокальциемииа) Псевдогипокальциемия. Аналогично описанной выше псевдогиперкальциемии, возможно развитие псевдогипокальциемии, в основе которой лежит снижение количества кальций-связывающих белков плазмы. Чаще всего причиной псевдогипокальциемии является снижение уровня альбумина из-за заболеваний почек или печени. Также снижение уровня общего кальция плазмы развивается при ацидозе, т.к. при нем повышается связывающая способность альбуминов. б) Гипокальциемия на фоне пониженного уровня паратиреоидного гормона. Чаще всего гипопаратиреоз развивается вследствие перенесенных оперативных вмешательств, обычно на щитовидной железе, паращитовидных железах или других органах шеи. Транзиторный гипопаратиреоз встречается примерно у 50% пациентов, перенесших тиреоидэктомию по поводу рака щитовидной железы; у 20% пациентов развивается постоянный гипопаратиреоз после шейных лимфодиссекций. При тиреоидэктомиях по поводу доброкачественных опухолей частота постоянного гипопаратиреоза может достигать 1-3%. К другим причинам относят аутоиммунный гипопаратиреоз, а также другие, редко встречающиеся причины. Аутосомно-доминантная гипокальциемия является противоположностью семейной гиперкальциемии, только здесь в результате мутации кальций-чувствительных рецепторов пониженный уровень кальция в крови начинает восприниматься клетками как нормальный. Причины гипокальцемии: Лечение гиполькациемии при пониженном уровне ПТГ, за исключением аутосомно-доминантной гипокальциемии, заключается в назначении препаратов кальция и повышенных доз витамина D. Обычно назначается до 6 г кальция и 2 мкг кальцитриола, или 1,25-(ОН)2 витамина D. Поскольку у этих пациентов понижена реабсорбция кальция в почках, необходимо контролировать уровень экскреции кальция с мочой, чтобы избежать гиперкальциурии, уролитиаза, нефрокальциноза. Для снижения экскреции кальция с мочкой необходимо отказаться от диуретических средств тиазидной структуры. Достижение нормальных значений кальция необязательно, приемлемы значения на уровне нижней границы нормы или чуть ниже нормы, при условии, что у пациента нет никаких жалоб. И хотя исследования показали эффективность лечения гипо-кальциемии при помощи ПТГ, данный метод лечения не получил одобрения Управления по контролю за продуктами и лекарствами. При аутосомно-доминантной гипокальциемии назначения препаратов кальция и витамина D не требуется. К счастью, данный синдром встречается достаточно редко и чаще всего не вызывает каких-либо жалоб.
в) Гипокальциемия на фоне повышенного уровня паратиреоидного гормона. Лечение при гипокальциемических состояниях, сопровождающихся повышением уровня ПТГ, обычно более комплексное. Вторичный гиперпаратиреоз является нормальной реакцией паращитовидных желез в ответ на гипокальциемию любой этиологии. Таким образом, вторичный гиперпаратиреоз развивается и при остром панкреатите, когда высвобождающиеся жирные кислоты связываются с кальцием, образуя хелатные комплексы, и при тяжелом дефиците витамина D, при котором гипокальциемия вызвана снижением абсорбции кальция пищи. В обоих случаях вторичный гиперпаратиреоз развивается для сохранения уровня свободного кальция в сыворотке. Следует отметить, что у большинства пациентов с дефицитом витамина D (ниже 20 мкг/мл) отмечается повышение уровня ПТГ на фоне нормального кальция крови. Псевдогипопаратиреоз, вызванный нарушением функции ПТГ-рецепторов, так же, как и гипопаратиреоз, лечится препаратами кальция и витамином D. При авитаминозе D безусловно назначается витамин D, обычно в дозе 50000 ME еженедельно в течение 6-8 недель. Гипокальциемия, сочетающаяся с гипомагниемией, обычно проходит после коррекции гипомагниемии. Как правило, при других причинах гипокальциемии, она корректируется самостоятельно после устранения причинного заболевания. г) Остеопороз. Как уже говорилось выше, постоянное обновление костной ткани позволяет ей восстанавливаться после небольших каждодневных травм. В норме процессы резорбции и отложения костной ткани находятся в равновесии, и общая масса костной ткани в организме человека остается на одном уровне. Если отложение костной ткани протекает медленнее, чем ее резорбция, общая масса костной ткани снижается. Развивается остеопороз. Нижеприведенный обзор касается наиболее распространенной формы остеопороза, постклимактерического остеопороза. Лечение остеопороза у мужчин и женщин в пременопаузе значительно отличается от постменопаузального остеопороза, поэтому заинтересованный читатель отправляется к опубликованным недавно обзорам этой темы. Для постановки диагноза остеопороза требуется определение плотности костной ткани. «Золотым стандартом» определения плотности костной ткани является метод двухфотонной рентгеновской абсорбциометрии (dual-energy X-ray absorptiometry, DEXA). Были предложены и другие методы диагностики, например, откалиброванная КТ или количественное УЗИ пяточной кости, но они либо не получили широкого распространения (КТ), либо измеряют не саму плотность костной ткани, а ее производные, влияющие на риск переломов (УЗИ). Остеопороз выставляется при снижении плотности костной ткани как минимум на 2,5 стандартных отклонения от среднего значения для молодых взрослых (Т-значение). Также плотность костной ткани можно сравнить с ее значениями у лиц того же возраста и пола, что и пациент (Z-значение), но данный метод используется только в эпидемиологических исследованиях, а не для предсказания риска переломов или принятия клинических решений. При значении Т между -1,0 и -2,49 выставляется диагноз остеопении. Лечение остеопороза состоит как из медикаментозных, так и из немедикаментозных методов. К немедикаментозным методам относят диету, физические упражнения, отказ от курения, прекращение приема препаратов, провоцирующих деминерализацию костей, в первую очередь глюкокортикоидов. Диета должна включать достаточное количество калорий и белков, а также пищевые добавки с кальцием и витамином D. Диета, богатая кальцием (в первую очередь молочная), более предпочтительна, чем употребление пищевых добавок, но, к сожалению, такой режим питания может не соответствовать другим потребностям пациента (например, если требуется гипохолестериновая диета). При необходимости, препараты кальция принимаются в дозе 500-1000 мг/день, в несколько приемов, вместе с пищей. Относительно недавно шли дискуссии о том, какой уровень потребления витамина D требуется большинству людей в популяции. Не подвергается сомнению тот факт, что недостаточность витамина D очень распространена у пожилых пациентов и связана у них с повышенным уровнем смертности. Большинство экспертов по остеопорозу рекомендуют прием витамина D в дозировке до 2000 ME. Физические упражнения могут снижать риск переломов и несколько повышать уровень костной плотности, как правило, для поддержания здорового состояния скелета рекомендуется минимум 30 минут упражнений с дозированной нагрузкой три раза в неделю. Возможность проведения медикаментозной терапии рассматривается у женщин постменопаузального возраста с остеопорозом, высоким риском развития остеопороза или патологическими переломами в анамнезе. ВОЗ была разработана шкала FRAX, позволяющая рассчитать 10-летний риск связанного с остеопорозом перелома, на основе которого принимается решение о назначении лечения. Фармакопрепараты, использующиеся для лечения остеопороза, могут быть либо антирезорбтивными, либо анаболическими. К антирезорбтивным препаратам относят бифосфонаты, селективные модуляторы эстрогеновых рецепторов (СМЭР), заместительная терапия эстрогенами и препарат деносумаб. Единственными разрешенными к использованию анаболическими препаратами являются терипаратид (ПТГ 1-34) и интактный ПТГ (ПТГ 1-84). В Европе для лечения остеопороза одобрен стронция реналат, который, по всей видимости, сочетает и антирезорбтивное, и анаболическое действия, но точный механизм его действия у людей неясен. Другие препараты в настоящее время не используются либо из-за того, что была доказана их неэффективность (кальцитриол), либо из-за появления более современных методов лечения (кальцитонин). Разумеется, лечение остеопороза является сложной и комплексной задачей с тщательным взвешиванием преимуществ и рисков лечения данного состояния, часто протекающего бессимптомно на протяжении многих лет, а иногда и десятков лет. Эта глава представляет собой не руководство по лечению, но лишь краткий обзор проблемы и имеющихся методов ее решения. Патофизиология постменопаузального и сенильного остеопороза. д) Ключевые моменты:
Учебное видео расшифровки биохимического анализа кровиСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Показания для операции на щитовидной железе. Когда удалять?” Оглавление темы “Болезни щитовидной железы и опухоли мягких тканей шеи”:
|