Лимфатические узлы при анемии

 Клетки организма погружены в жидкую среду, откуда черпают все, что требуется для пластических и энергетических реакций, и куда выделяют конечные и промежуточные метаболиты. Циркуляция крови, лимфы обеспечивает гуморальную интеграцию организменных систем.
Клетки организма погружены в жидкую среду, откуда черпают все, что требуется для пластических и энергетических реакций, и куда выделяют конечные и промежуточные метаболиты. Циркуляция крови, лимфы обеспечивает гуморальную интеграцию организменных систем.
Содержание
- Анемия
- Миеломная болезнь
- Лейкоз
- Геморрагический диатез
- Лимфаденит
- Лимфаденопатия
- Лимфогранулематоз
Кровь — сбалансированная (в норме) полидисперсная система. Основными ее компонентами являются клеточные элементы (около 46% объема): эритроциты, лейкоциты, тромбоциты; электролиты; органические осмолиты (в основном белковой природы); вода. Физический, химический, клеточный состав крови и лимфы отражает происходящие в органах и тканях процессы и влияет на них.
Анемия
Снижение концентрации гемоглобина (анемия) может быть следствием заболевания крови либо симптомом других патологий. Причина анемического синдрома — снижение способности крови транспортировать кислород и углекислый газ.
Эти газы диффундируют через мембрану эритроцитов, реагируя с гемоглобином. Направление диффузии определяется парциальным давлением газов в легочных альвеолах и тканях организма.
Основые симптомы
Мишенью патологии при анемии становятся как сами эритроциты, так и содержащийся в них гемоглобин. Поскольку анемический синдром имеет неспецифический характер, для адекватного лечения необходимо выяснить причину симптоматики:
- бледный цвет кожных покровов, визуально доступных слизистых;
- дизорексия;
- тиннитус;
- мушки перед глазами;
- утомляемость;
- неустойчивость настроения, раздражительность;
- снижение когнитивных функций;
- головокружения;
- синкопе;
- диспноэ;
- физикальные изменения со стороны сердца (расширение границ, приглушенность тонов, тахикардия, систолический шум).
В большинстве случаев источник этих симптомов — железодефицитная анемия — одно из самых массовых заболеваний человечества, развивающаяся при геморрагиях, нарушениях всасывания железа в пищеварительном тракте, недостаточности получения железа с пищей.

При анемии происходит снижение способности крови транспортировать кислород и углекислый газ
Дефициту железа присуща сидеропеническая симптоматика: глоссит; истончение и вогнутость ногтей; дисфагия; слабость мышц; атрофический гастрит; извращение вкуса; трещины в углу рта.
Причины разных видов анемии
Более редкие варианты анемий могут быть обусловлены:
- Нарушением метаболизма порфирина (например, при отравлении свинцом, недостатке витамина B6, генетических аномалиях).
- Наследственным или приобретенным нарушением транскрипции ДНК в мегалобластах (например, при дефицитах витаминов B12, B9).
- Гемолизом из-за дефектов мембраны (сфероцитоз, эллиптоцитоз, стоматоцитоз, пиропойкилоцитоз, акантоцитоз); снижения активности внутриэритроцитарных энзимов; аутоиммунных реакций; дефицита витамина Е.
- Нарушением синтеза и структуры белковой части гемоглобина из-за хромосомных дефектов (талассемии, гемоглобинопатии). Например, при серповидно-клеточной анемии генная мутация приводит к синтезу патологического гемоглобина с дефектами растворимости.
- Механическим травмированием эритроцитов (при протезировании сосудов, сердечных клапанов).
- Угнетением кроветворения в костном мозге (апластическая анемия).
Клиническая картина так же вариабельна, как и виды анемий. Это же относится и к спектру терапевтических мероприятий: от диетотерапии до пересадки костного мозга.
Миеломная болезнь
Злокачественное лимфопролиферативное поражение В-лимфоцитов (лимфома) составляет около 10% онкологических заболеваний крови и развивается вследствие:
- Воздействия ионизирующей радиации. Повышенная частота лимфом наблюдается у жителей Японии, выживших после ядерной бомбардировки.
- Мутагенного эффекта химических веществ: асбеста, производных бензола, инсектицидов.
- Истощения иммунитета при длительных хронических воспалениях.
- Генетической предрасположенности. Патология более вероятна, если заболели близкие родственники.
Симптомокомплекс (лихорадка, истощение, потливость) развивается по мере роста лимфомы с поражением тканей внутренних органов. У подавляющего большинства больных (до 90%) ведущим признаком являются оссалгии.

Миеломная болезнь — злокачественное лимфопролиферативное поражение В-лимфоцитов
Наблюдаются деформации костей, опухания, спонтанные переломы, миалгии, гепато- и спленомегалия, амилоидоз, иммунодефицит, анемия, сенсорная нейропатия. Летальный исход при лимфоме чаще всего наступает вследствие почечной недостаточности.
Характерную картину деструктивно-остеопоротического процесса («симптом пробойника», «рыбьи позвонки») дает рентгенологический анализ. Верификация диагноза делается методами цитологического и гистологического исследования, которые обнаруживают миеломную пролиферацию; иммуноферментным определением патологических иммуноглобулинов.
Лечение миелоидной болезни проводится методами химиотерапии, лучевой терапии. Патологические белки удаляются плазмаферезом. Спектр симптоматической терапии направлен на коррекцию метаболизма кальция, своевременное лечение и профилактику инфекций и анемии.
Лейкоз
Опухоли гемопоэтической ткани (лейкоз, лейкемия, рак крови) с нерегулируемым размножением и нарушением дифференцировки ростка белой крови выделены как отдельное заболевание в XIX веке. У детей в большинстве случаев поражается лимфоидный росток кроветворения; у взрослых — миелоидный.

Механизм формирования на клеточном уровне миелодиного и лимфоидного лейкоза
Утрата контроля над пролиферативным циклом связана с хромосомными (транслокации) и генными (мутации) нарушениями.
Симптоматика развивается из-за накопления опухолевой массы, заполнения бластами печени, кожи, мозговых оболочек, лимфоузлов и других органов и тканей.
Дебют лейкемии сопровождается общим недомоганием, вялостью, бледностью, анемическим синдромом. Костный мозг, переполненный бластами, дает о себе знать артралгиями. Также характерны общемозговые и очаговые проявления (цефалгия, рвота, жажда, полиурия, судороги, парезы, диссомнии, зрительные расстройства), болевой синдром со стороны печени; поражение периферической нервной системы (радикулопатия).
Увеличение органов, накапливающих бласты, приводит к симптоматике сдавления, диспноэ. У больного поражаются десны (язвенно-некротический стоматит), кожа (лейкемиды). Иммунодефициты и эндогенные интоксикации, вызваны угнетением гемопоэза, язвенно-некротическими поражениями с присоединением инфекций.
Дефицит синтеза факторов свертывания крови при поражении печени проявляется в геморрагиях (петехии, спонтанные кровотечения). До 20% больных умирают вследствие геморрагий. Диагноз ставится на основании данных цитологического, цитохимического, иммунологического анализа, который демонстрирует отклонения в содержании форменных элементов крови, увеличение количества бластов.
Современные методы лучевой и химиотерапии, трансплантация костного мозга позволяют надеяться на хороший прогноз. С возрастом шансы благоприятного исхода уменьшаются.
Геморрагический диатез
Клинические картины этой группы заболеваний включают сложно останавливаемые кровотечения, кровоизлияния. У больных появляются беспричинные синяки; симптом «шкуры леопарда»; эритроматозная сыпь, подверженная некрозам; макулопапулы, петехии.

На фото проявления геморрагического диатеза
Помимо кожных проявлений наблюдается абдоминальный, суставной, почечный синдромы.
Нарушения системы гемостаза (геморрагические диатезы) могут быть обусловлены:
- заболеваниями сосудов (васкулит; эндотелиоз; авитаминозы С, К; телеангиоэктазия);
- тромбоцитопенией, тромбоцитопатией;
- наследственными и приобретенными дефицитами факторов свертывания крови, гемофилиями;
- действием антикоагулянтов.
Терапевтические мероприятия определяются этиологией и патогенезом геморрагического синдрома. Например, это может быть использование трансфузионной терапии, концентратов факторов свертывания крови, криопреципитата (при гемофилиях); иммуноглобулиновой терапии, стероидов, спленэктомии, цитостатиков (при тромбоцитопении иммунного генеза); диетотерапии (при авитаминозах).
Лимфаденит
Воспаление ткани лимфатических узлов обычно является следствием бактериальной активности. Основная задача лимфоузлов, в которых сконцентрированы лимфоциты и фагоциты — создавать барьер транспортировке инфекционных агентов.

При лимфадените происходит воспаление ткани лимфатических узлов
Симптомы воспаления лимфоузлов включают:
- Цефалгию, слабость, повышение температуры.
- Признаки нагноения: болезненность и гиперемия в зоне узла, снижение подвижности (спаивание) узлов. Гнойный лимфаденит сопровождается лихорадкой, ознобом, тахикардией.
Лимфаденит сопровождается увеличением лимфоузлов, которое определяется пальпацией. Однако само по себе увеличение узла может свидетельствовать и о том, что узел является «трудоголиком», активно очищая кровь после инфекций или на их фоне. Терапия лимфаденита направлена на устранение причины, его вызвавшей (инфекции). Значительно пораженные лимфоузлы приходится удалять.
Лимфаденопатия
Лимфаденопатия (увеличение лимфоузлов) — не самостоятельная нозологическая форма, а синдром, который может появиться вследствие:
- инфекции;
- опухоли;
- приема лекарственных препаратов (антигипертензивных, противосудорожных, антибиотических);
- аутоиммунных процессов.
Диагностические мероприятия включают выявление специфических антител, полимеразную цепную реакцию, серологические методы, биопсию лимфоузла, инструментальные исследования (УЗИ, компьютерная томография с контрастированием, МРТ).

На фото лимфаденопатия — увеличение лимфатических узлов
Выявить причину помогает и локализация увеличенного узла. Например, инфекции кожи головы, краснуха сопровождаются увеличением затылочных узлов. Увеличение узлов в зоне ключицы может свидетельствовать о новообразованиях (метастазы; лимфомы в грудной клетке или животе).
Паховые, подколенные узлы увеличиваются при грибковых инфекциях, травмах нижних конечностей. При лимфаденопатии распространена практика приема антибиотиков. Однако этот подход эффективен только при бактериальной природе синдрома.
Лимфогранулематоз
Опухолевая патология лимфатической системы с развитием патологической ткани (гранулемы) в лимфоузлах была описана А.Л. Ходжкиным в 1832 году. Первым признаком заболевания является увеличение лимфоузлов (обычно шейных).

Лимфогранулематоз — опухолевая патология лимфатической системы
Далее патологический процесс распространяется на другие внутренние органы (в 30% случаев основной мишенью является селезенка), обуславливая клиническую симптоматику:
- повышение температуры;
- потливость (в ночное время);
- снижение массы тела;
- боли в костях;
- неврологические расстройства;
- симптомы сдавления: асфиксия, желтуха, непроходимость кишечника;
- иммунный дефект (подверженность инфекциям).
Летальный исход обусловлен дыхательной, сердечной, почечной, печеночной недостаточностью, расстройством белкового обмена.
Методами лечения являются лучевая и химиотерапия. При рецидивирующем локальном лимфогрануломатозе, доступном хирургическому вмешательству, делается экстирпация лимфоузлов.
Лимфосаркома
Мутагены могут вызвать злокачественные изменения в лимфоцитах, расположенных в лимфоузлах, нарушив процессы их пролиферации и дифференцировки. В результате лимфоузлы и другие органы заполняются опухолевыми массами.
Первый симптом — увеличение лимфоузлов в зоне шеи, подмышек, гортани, крестца. Наблюдаются потеря аппетита, ночная потливость, спленомегалия.
Для диагностики делается анализ биоптата лимфоузлов, кожи, легких, печени и других органов, где может локализоваться опухоль. Основными методами лечения являются лучевая и химиотерапия, пересадка костного мозга, спленэктомия.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
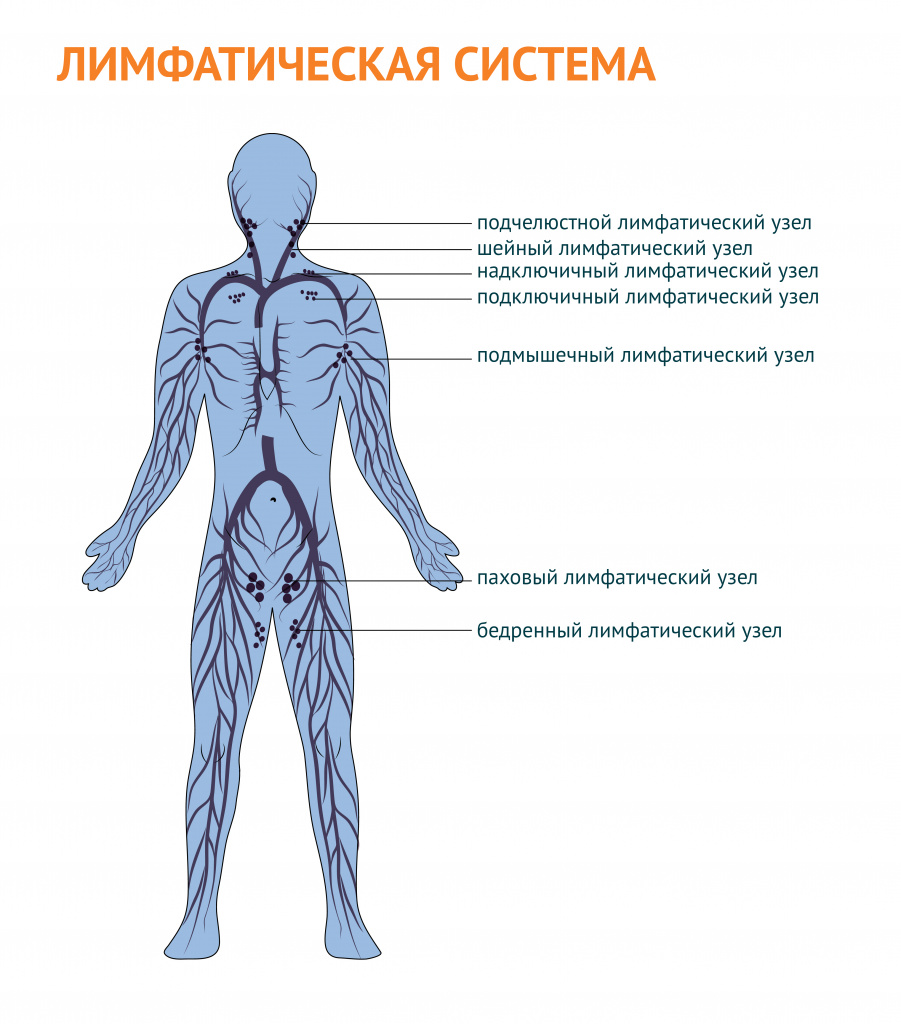
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.
Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы – группа лимфопролиферативных заболеваний.
Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к
врачу-терапевту
, а ребенка и подростка осматривает
педиатр
. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- врача-онколога;
- врача-хирурга;
- врача-фтизиатра;
- врача-инфекциониста;
- врача-эндокринолога;
- врача-ревматолога.
Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Лечение увеличенных лимфатических узлов
В большинстве случаев лимфаденопатия проходит самостоятельно и не требует специфического лечения.
Если же лимфоузлы быстро увеличиваются, болезненны при ощупывании, процесс сопровождается другими симптомами, в том числе повышением температуры тела и слабостью, необходимо проконсультироваться со специалистом.
Врач проведет необходимое обследование и определит комплекс лечебных мероприятий.
При бактериальном воспалении будет назначена антибактериальная терапия и необходимое симптоматическое лечение (жаропонижающие и противовоспалительные средства). При инфекционном мононуклеозе обычно специфической терапии не требуется, проводится в основном симптоматическое лечение. При подозрении на ВИЧ-инфекцию проводится тщательное лабораторно-инструментальное обследование и назначается антиретровирусная терапия, а также лечение сопутствующих инфекций.
Для лечения аутоиммунных заболеваний используются различные иммуносупрессивные и противовоспалительные препараты. В зависимости от показаний может применяться пульс-терапия и терапия внутривенными иммуноглобулинами.
При опухолевых процессах решается вопрос о проведении химиотерапии, лучевой терапии, хирургического лечения, а также трансплантации костного мозга.
Что делать если увеличились лимфатические узлы?
Прежде всего лечение увеличенных лимфатических узлов направлено на терапию основного заболевания, приведшего к развитию этого симптома. Важно соблюдать правила личной гигиены, организовать режим дня и сбалансировать рацион. Любое лечение назначает врач.
Недопустимо растирать и прогревать увеличенный лимфатический узел, смазывать мазями, пытаться его раздавить и лечить любыми народными методами без консультации специалиста.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
