Мазок крови анемии лейкозы
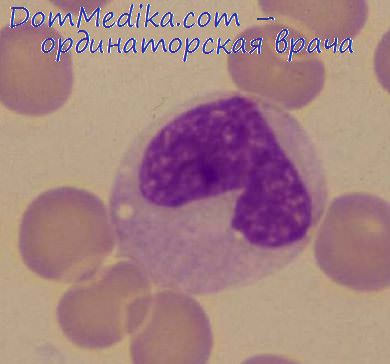
Протекают в подавляющем большинстве случаев с большим лейкоцитозом — 200—300 и более тысяч — лейкозы, лейкемические формы. Реже встречаются алейкемические формы лейкозов, когда в периферической крови не выявляются изменения со стороны лейкоцитов. Среди названных форм выделяются лейкопенические формы с низким количеством лейкоцитов, но с изменениями в гемограмме.
Хронический миелоз (миелолейкоз). Протекает с лейкоцитозом, нередко от 50 000 и до 500 000 лейкоцитов и больше в 1 мм крови, с нейтрофильным сдвигом влево до миелобластов. Эозинофилия, базофилия (базофилов бывает до 30%). Цветной показатель равен единице или выше. Обычно развивается анемия нормохромного или гиперхромного характера. Наблюдается пойкилоцитоз, анизоцитоз. Отмечаются ядерные эритроциты.
Хронический лимфаденоз. Заболевание характеризуется наличием большого количества лимфоцитов в крови (70—90 и даже 100%) с лейкоцитозом до 300 000—400 000 в 1 мм3 крови и выше.,
Лимфоциты — зрелые, чаще малых размеров, встречаются л молодые формы — лимфобласты. Имеются также лимфоциты с бухтообразно вдавленными ядрами, так называемые ридеровские формы.

В мазках крови наблюдаются также маленькие клетки, весьма схожие с лимфоцитами, но протоплазма у них более базофильна, вытянута с одного конца и не имеет вокруг ядра зоны просветления. Эти клетки относятся к лимфоидно-ретикулярным (Д. Н. Яновский, И. А. Кассирский, Г. А. Алексеев). Количество гранулоцитов очень невелико.
Острый лейкоз — гемоцитобластоз. При этой форме болезни бывает лейкоцитоз в начале до 10 000—30 000 в 1 мм крови, затем количество их может повыситься, часто до 200 000 в 1 мм крови. Бывают острые лейкозы и с лейкопенией. В крови имеется большое количество незрелых форм — гемоцитобластов (миелобластов). Нередко определяются микромиелобласты, которые трудно иногда отличить от лимфоцитов при лимфолейкозе. Пользуются в таких случаях оксидазной реакцией для отличия зернистых форм.
При этом виде лейкоза очень быстро развивается анемия нормохромная или гиперхромная с цветным показателем выше единицы.
Агранулоцитоз. Количество лейкоцитов при агранулоцитозах быстро снижается и насчитывается не больше 1000—700 з 1 мм крови при почти полном отсутствии нейтрофильных лейкоцитов, эозинофилов и базофилов (2—3%),
В крови преобладают лимфоциты, моноциты, лимфоидоретикулярные клетки. Количество гемоглобина, эритроцитов и тромбоцитов остается нормальным. Качественных изменений эритроцитов и тромбоцитов также не наблюдается.
– Читать далее “Исследования спинномозговой жидкости. Спинномозговая жидкость в норме”
Оглавление темы “Исследование клеток крови и ликвора”:
1. Нейтрофилия. Эозинофилия и моноцитоз
2. Реакции на сухих препаратах крови. Подсчет тромбоцитов
3. Кровь при респираторных инфекциях. Белые клетки крови при инфекции
4. Проявления болезни в крови. Белая кровь при неинфекционных заболеваниях
5. Анемии. Проявления анемии в мазках крови
6. Острые и хронические лейкозы в мазках крови. Агранулоцитоз в мазке крови
7. Исследования спинномозговой жидкости. Спинномозговая жидкость в норме
8. Химический состав ликвора. Форменные элементы спинномозговой жидкости
9. Оценка клеток ликвора. Форменные элементы спинномозговой жидкости
10. Бактериоскопия ликвора. Определение белка в спинномозговой жидкости
Картина крови в момент исследования может быть различной:
· умеренная анемия нормо- или слегка гиперхромного типа;
· лейкоцитоз с бластами в крови;
· лейкопения с наличием или отсутствием бластов;
· нормальное количество тромбоцитов;
· тромбоцитопения различной степени выраженности.
В отдельных случаях данная форма острого лейкоза может начинаться с так называемой предлейкемической стадии, характеризующейся парциальной цитопенией или панцитопенией, длительным отсутствием бластных клеток в крови и невысоким их содержанием в пунктате костного мозга.
При миелобластном и миеломонобластном лейкозах бластные клетки содержат в цитоплазме азурофильную зернистость (от единичных гранул до десятков), нередко тельца Ауэра, наличие которых является прогностически благоприятным признаком (часто удается достичь ремиссии).
Тельца Ауэра при остром миелобластном лейкозе представлены чаще всего трубчатыми структурами, линейно ориентированными и имеющими четкую периодичность, реже они содержатся внутри гранулярных образований. При электронной микроскопии можно обнаружить переходные формы от азурофильных гранул к тельцам Ауэра, содержащим лизосомальные ферменты: кислую фосфатазу и пероксидазу.
Присутствие гранул в цитоплазме миелобластов в некоторых случаях может выявляться только цитохимически. Ядро бластных клеток обычно круглее, иногда с небольшим вдавлением или неправильной формы, но в соотношении ядра и цитоплазмы всегда преобладает ядро.
В течение заболевания бластные клетки описываемой формы лейкоза претерпевают закономерные изменения: форма ядра становится из круглой неправильной, цитоплазма из узкого ободка делается широкой и клетки вместо круглых приобретают неправильные очертания. Зернистость, обнаруживаемая в начале заболевания в большом проценте клеток, во многих из них становится невидимой и не выявляется реакцией на пероксидазу.
Изучение мазка крови при хроническом лимфолейкозе.
В начальный период заболевания в общем анализе крови обращает на себя внимание только умеренный лейкоцитоз (до 50- 109/л).
В период выраженных клинических проявлений лейкоцитоз обычно выше 50 • 109/л, резко увеличено количество лимфоцитов (10 • 109/л и больше). При прогрессировании заболевания появляются единичные пролимфоциты и лимфобласты. Увеличение в анализе количества бластов особенно выражено в терминальной стадии. Выявляются тени Гумпрехта – полуразрушенные ядра лимфоцитов.
Нормохромная анемия наблюдается у половины больных, часто отмечается тромбоцитопения
Подсчет количества лейкоцитов и лейкоцитарной формулы при воспалении.
ПОДСЧЕТ КОЛИЧЕСТВА ЛЕЙКОЦИТОВ
Методика подсчета в камере
Принцип метода подсчета лейкоцитов аналогичен принципу подсчета эритроцитов, суть его состоит в точном отмеривании крови и разведении ее в определенном объеме жидкости с последующим подсчетом клеточных элементов в счетной камере и пересчете полученного результата на 1 мл крови.
Оборудование и реактивы:
1. Смесители или пробирки для подсчета лейкоцитов.
2. 3 %-ный раствор уксусной кислоты, к которому прибавлено несколько капель метилвиолета или метиленовой синьки.
3. Счетная камера.
4. Микроскоп.
Смеситель для лейкоцитов отличается от смесителя для эритроцитов тем, что имеет более широкий просвет капилляра и меньший по величине резервуар. На смесителе нанесены 3 метки: 0,5, 1,0 и 11. Это позволяет развести кровь в 10 либо в 20 раз (чаще разводят в 20 раз).
Ход исследования.При взятии крови для подсчета лейкоцитов предварительно удаляют ватным тампоном остатки крови с кожи и, слегка сдавливая палец, выпускают свежую каплю крови. При работе со смесителями кровь набирают до метки 0,5, затем разводят 3 %-ным раствором уксусной кислоты до метки 11. Энергично встряхивают в течение 3 мин, после чего сливают 1-2 капли и заполняют счетную камеру. При работе с пробирками для подсчета лейкоцитов наливают 0,4 мл 3 %-ного раствора уксусной кислоты и в нее выпускают 0,02 мл крови, отмеренной пипеткой от гемометра Сали. Тщательно встряхивают пробирки, затем в жидкость опускают пипетку и, набрав содержимое, заполняют счетную камеру. Так как лейкоцитов гораздо меньше, чемэритроцитов, то для большей точности подсчет производят в 100 больших (неразграфленных) квадратах. Обычно в одном большом квадрате находится 1-2 лейкоцита. Число лейкоцитов в 1 мкл крови рассчитывается аналогично расчету числа эритроцитов по формуле:
X = (А х 4000 х В)/Б,
где X — количество лейкоцитов в 1 мкл крови; А — количество лейкоцитов, сосчитанных в 1600 малых квадратах; Б — количество сосчитанных малых квадратов (1600); 4000 — величина, умножая на которую мы получаем количество клеток в 1 мкл.
Расчета лейкоцитарной формулы нет нормального!
Лейкоцитарная формула – процентное соотношение различных форм лейкоцитов в сыворотке крови и подсчет их числа в единице объема. При наличии атипичных форм клеток проводится исследование крови под микроскопом. В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Синонимы русские
Cоотношение различных форм лейкоцитов в крови, дифференцированный подсчет лейкоцитов, лейкоцитограмма, лейкограмма, формула крови, подсчет лейкоцитарной формулы.
Синонимы английские
Leukocyte differential count, Peripheral differential, WBC differential.
Метод исследования
Проточная цитофлуориметрия.
Единицы измерения
*10^9/л (10 в ст. 9/л).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за сутки перед сдачей крови.
- Не принимать пищу за 2-3 часа до исследования (можно пить чистую негазированную воду).
- Исключить физическое и эмоциональное перенапряжение и не курить за 30 минут до исследования.
Общая информация об исследовании
Лейкоциты, как и другие клетки крови, образуются в костном мозге. Основная их функция – борьба с инфекцией, а также ответ на повреждение тканей.
В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Лейкоциты образуются из стволовых клеток костного мозга. Они живут недолго, поэтому происходит их постоянное обновление. Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа. Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем “общения” с использованием определенных веществ – цитокинов.
Долгое время лейкоцитарную формулу высчитывали вручную, однако современные анализаторы позволяют гораздо точнее проводить исследование в автоматическом режиме (врач смотрит 100-200 клеток, анализатор – несколько тысяч). Если анализатором определяются атипичные формы клеток либо выявляются значительные отклонения от референсных значений, то лейкоцитарная формула дополняется микроскопическим исследованием мазка крови, который позволяет диагностировать некоторые заболевания, такие как, например, инфекционный мононуклеоз, определить степень тяжести инфекционного процесса, описать тип выявленных атипичных клеток при лейкозе.
Нейтрофилы – наиболее многочисленные из лейкоцитов – первыми начинают бороться с инфекцией и первыми появляются в месте повреждения тканей. Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами. Эти названия, однако, относятся только к зрелым нейтрофилам. Созревающие формы (юные, палочкоядерные) содержат цельное ядро.
В очаге инфекции нейтрофилы окружают бактерии и ликвидируют их путем фагоцитоза.
Лимфоциты – одно из важнейших звеньев иммунной системы, они имеют большое значение в уничтожении вирусов и борьбе с хронической инфекцией. Существует два вида лимфоцитов – Т и В (в лейкоцитарной формуле подсчета видов лейкоцитов по отдельности нет). B-лимфоциты вырабатывают антитела – специальные белки, которые связываются с чужеродными белками (антигенами), находящимися на поверхности вирусов, бактерий, грибов, простейших. Окруженные антителами клетки, содержащие антигены, доступны для нейтрофилов и моноцитов, которые убивают их. Т-лимфоциты способны разрушать зараженные клетки и препятствовать распространению инфекции. Также они распознают и уничтожают раковые клетки.
Моноцитов в организме не очень много, однако они осуществляют крайне важную функцию. После непродолжительной циркуляции в кровяном русле (20-40 часов) они перемещаются в ткани, где превращаются в макрофаги. Макрофаги способны уничтожать клетки, так же как нейтрофилы, и держать на своей поверхности чужеродные белки, на которые реагируют лимфоциты. Они играют роль в поддержании воспаления при некоторых хронических воспалительных заболеваниях, таких как ревматоидный артрит.
Эозинофилов в крови содержится небольшое количество, они тоже способны к фагоцитозу, однако в основном играют другую роль – борются с паразитами, а также принимают активное участие в аллергических реакциях.
Базофилов в крови также немного. Они перемещаются в ткани, где превращаются в тучные клетки. Когда они активируются, из них выделяется гистамин, обусловливающий симптомы аллергии (зуд, жжение, покраснение).
Для чего используется исследование?
- Для оценки способности организма противостоять инфекции.
- Для определения степени выраженности аллергии, а также наличия в организме паразитов.
- Для выявления неблагоприятного воздействия некоторых лекарственных препаратов.
- Для оценки иммунного ответа на вирусные инфекции.
- Для дифференциальной диагностики лейкозов и для оценки эффективности их лечения.
- Для контроля за воздействием на организм химиотерапии.
Когда назначается исследование?
- Совместно с общим анализом крови при плановых медицинских осмотрах, подготовке к хирургическому вмешательству.
- При инфекционном заболевании (или подозрении на него).
- Если есть подозрение на воспаление, аллергическое заболевание или заражение паразитами.
- При назначении некоторых лекарственных препаратов.
- При лейкозах.
- При контроле за различными заболеваниями.
Что означают результаты?
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (в литре – 1012/л – или микролитре – 109/л). Увеличение или уменьшение количества какой-либо популяции клеток обозначается как “нейтрофилез” и “нейтропения”, “лимфоцитоз” и “лимфопения”, “моноцитоз” и “моноцитопения” и т. д.
Референсные значения
Лейкоциты
Возраст | Референсные значения |
Меньше 1 года | 6 – 17,5 *10^9/л |
1-2 года | 6 – 17 *10^9/л |
2-4 года | 5,5 – 15,5 *10^9/л |
4-6 лет | 5 – 14,5 *10^9/л |
6-10 лет | 4,5 – 13,5 *10^9/л |
10-16 лет | 4,5 – 13 *10^9/л |
Больше 16 лет | 4 – 10 *10^9/л |
Нейтрофилы
Возраст | Референсные значения |
Меньше 1 года | 1,5 – 8,5 *10^9/л |
1-2 года | 1,5 – 8,5 *10^9/л |
2-4 года | 1,5 – 8,5 *10^9/л |
4-6 лет | 1,5 – 8 *10^9/л |
6-8 лет | 1,5 – 8 *10^9/л |
8-10 лет | 1,8 – 8 *10^9/л |
10-16 лет | 1,8 – 8 *10^9/л |
Больше 16 лет | 1,8 – 7,7 *10^9/л |
Нейтрофилы, %
Возраст | Референсные значения |
Меньше 1 года | 16 – 45 % |
1-2 года | 28 – 48 % |
2-4 года | 32 – 55 % |
4-6 лет | 32 – 58 % |
6-8 лет | 38 – 60 % |
8-10 лет | 41 – 60 % |
10-16 лет | 43 – 60 % |
Больше 16 лет | 47 – 72 % |
Чаще всего уровень нейтрофилов повышен при острых бактериальных и грибковых инфекциях. Иногда в ответ на инфекцию продукция нейтрофилов увеличивается столь значительно, что в кровяное русло выходят незрелые формы нейтрофилов, увеличивается количество палочкоядерных. Это называется сдвигом лейкоцитарной формулы влево и свидетельствует об активности ответа костного мозга на инфекцию.
Встречается и сдвиг лейкоцитарной формулы вправо, когда количество палочкоядерных форм уменьшается и увеличивается количество сегментоядерных. Так бывает при мегалобластных анемиях, заболеваниях печени и почек.
Другие причины повышения уровня нейтрофилов:
- системные воспалительные заболевания, панкреатит, инфаркт миокарда, ожоги (как реакция на повреждение тканей),
- онкологические заболевания костного мозга.
Количество нейтрофилов может уменьшаться при:
- массивных бактериальных инфекциях и сепсисе, в случаях когда костный мозг не успевает воспроизводить достаточно нейтрофилов,
- вирусных инфекциях (гриппе, кори, гепатите В),
- апластической анемии (состоянии, при котором угнетена работа костного мозга), B12-дефицитной анемии,
- онкологических заболеваниях костного мозга и метастазах других опухолей в костный мозг.
Лимфоциты
Возраст | Референсные значения |
Меньше 1 года | 2 – 11 *10^9/л |
1 – 2 года | 3 – 9,5 *10^9/л |
2 – 4 года | 2 – 8,0 *10^9/л |
4 – 6 лет | 1,5 – 7 *10^9/л |
6 – 8 лет | 1,5 – 6,8 *10^9/л |
8 – 10 лет | 1,5 – 6,5 *10^9/л |
10 – 16 лет | 1,2 – 5,2 *10^9/л |
Больше 16 лет | 1 – 4,8 *10^9/л |
Лимфоциты, %
Возраст | Референсные значения |
Меньше 1 года | 45 – 75 % |
1-2 года | 37 – 60 % |
2-4 года | 33 – 55 % |
4-6 лет | 33 – 50 % |
6-8 лет | 30 – 50 % |
8-10 лет | 30 – 46 % |
10-16 лет | 30 – 45 % |
Больше 16 лет | 19 – 37 % |
Причины повышенного уровня лимфоцитов:
- инфекционный мононуклеоз и другие вирусные инфекции (цитомегаловирус, краснуха, ветряная оспа, токсоплазмоз),
- некоторые бактериальные инфекции (туберкулез, коклюш),
- онкологические заболевания костного мозга (хронический лимфолейкоз) и лимфоузлов (неходжкинская лимфома).
Причины снижения уровня лимфоцитов:
- острые бактериальные инфекции,
- грипп,
- апластическая анемия,
- прием преднизолона,
- СПИД,
- системная красная волчанка,
- некоторые врождённые заболевания новорождённых (синдром Ди Джорджа).
Моноциты
Возраст | Референсные значения |
Меньше 1 года | 0,05 – 1,1 *10^9/л |
1 – 2 года | 0,05 – 0,6 *10^9/л |
2 – 4 года | 0,05 – 0,5 *10^9/л |
4 – 16 лет | 0,05 – 0,4 *10^9/л |
Больше 16 лет | 0,05 – 0,82 *10^9/л |
Моноциты, %
Возраст | Референсные значения |
Меньше 1 года | 4 – 10 % |
1 – 2 года | 3 – 10 % |
Больше 2 лет | 3 – 12 % |
Причины повышения уровня моноцитов:
- острые бактериальные инфекции,
- туберкулез,
- подострый бактериальный эндокардит,
- сифилис,
- онкологические заболевания костного мозга и лимфоузлов,
- рак желудка, молочных желез, яичников,
- заболевания соединительной ткани,
- саркоидоз.
Причины снижения уровня моноцитов:
- апластическая анемия,
- лечение преднизолоном.
Эозинофилы
Возраст | Референсные значения |
Меньше 1 года | 0,05 – 0,4 *10^9/л |
1-6 лет | 0,02 – 0,3 *10^9/л |
Больше 6 лет | 0,02 – 0,5 *10^9/л |
Эозинофилы, %
Возраст | Референсные значения |
Меньше 1 года | 1 – 6 % |
1 – 2 года | 1 – 7 % |
2 – 4 года | 1 – 6 % |
Больше 4 лет | 1 – 5 % |
Наиболее распространенные причины повышения уровня эозинофилов:
- аллергические заболевания (бронхиальная астма, сенная лихорадка, пищевая аллергия, экзема),
- заражение паразитическими червями,
- аллергическая реакция на лекарственные препараты (антибиотики, аллопуринол, гепарин, пропранолол и др.).
Более редкие причины их повышения:
- синдром Лефлера,
- гиперэозинофильный синдром,
- системные заболевания соединительной ткани,
- онкологические заболевания костного мозга и лимфоузлов.
Количество эозинофилов может снижаться при:
- острых бактериальных инфекциях,
- синдроме Кушинга,
- синдроме Гудпасчера,
- приеме преднизолона.
Базофилы: 0 – 0,08 *10^9/л.
Базофилы, %: 0 – 1,2 %.
Увеличение содержания базофилов встречается редко: при онкологических заболеваниях костного мозга и лимфоузлов, истинной полицитемии, аллергических заболеваниях.
Уменьшаться количество базофилов может при острой фазе инфекции, гипертиреозе, длительной терапии кортикостероидами (преднизолоном).
Также рекомендуется
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Скорость оседания эритроцитов (СОЭ)
Кто назначает исследование?
Врач общей практики, терапевт, педиатр, хирург, инфекционист, гематолог, гинеколог, уролог.
