Нефрогенная анемия что это такое
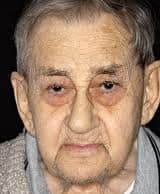
 Нефрогенная анемия (анемия почечного происхождения, ренальная анемия) – это снижение числа эритроцитов и уровня гемоглобина крови при заболевании почек.
Нефрогенная анемия (анемия почечного происхождения, ренальная анемия) – это снижение числа эритроцитов и уровня гемоглобина крови при заболевании почек.
Причины нефрогенной анемии
Ключевую роль в развитии нефрогенной анемии играет снижение синтеза эритропоэтина (отсюда другое название нефрогенной анемии – ЭПО-дефицитная анемия). Эритропоэтин – это белок, регулирующий образование и созревание эритроцитов. Во внутриутробном периоде и у новорожденных детей эритропоэтин вырабатывают клетки печени. С возрастом он начинает синтезироваться в клетках почек. При снижении скорости клубочковой фильтрации ниже 30 мл/мин образование эритропоэтина снижается. В результате этого падает концентрация гемоглобина. Кроме того, вредные продукты обмена, которые при заболевании почек не выводятся в должном объеме, препятствуют синтезу эритропоэтина. Ацидоз (нарушение кислотно-основного равновесия, связанное с накоплением кислот) в два раза снижает срок жизни эритроцитов вследствие их разрушения.
При развитии терминальной почечной недостаточности пациенты нуждаются в проведении сеансов гемодиализа. Необоснованные частые заборы крови для анализа, а также кровь, остающаяся в экстракорпоральном контуре после завершения процедуры диализа, способствуют прогрессированию анемии.
Железо и фолиевая кислота являются субстратом для образования нормальных эритроцитов. Поражение слизистой оболочки кишечника, свойственное для больных в финальной стадии почечной недостаточности, препятствует усвоению их из пищи в необходимом объеме, чем также способствует появлению анемии.
Симптомы нефрогенной анемии
Основной ролью эритроцитов является доставка кислорода к клеткам организма, поэтому при анемии все органы испытывают кислородное голодание.
Внешние проявления нефрогенной анемии развиваются постепенно. В начальной стадии обращает на себя внимание общая слабость, сонливость, упадок сил, головная боль, головокружение, раздражительность. В дальнейшем при усугублении анемии появляется бледность кожи, одышка при незначительной физической нагрузке, боли в области сердца по типу стенокардии, тенденция к снижению артериального давления.
Обследование
Диагноз анемия ставится при падении уровня гемоглобина ниже 130 г/л у мужчин и 120 г/л у женщин.
Кроме того, для оценки тяжести анемии и выявления причин, которые могут снижать синтез эритропоэтина, рекомендуются следующие лабораторные тесты:
• Концентрация гемоглобина и гематокрита для классификации анемии по степени тяжести. Выделяют следующие степени тяжести анемии.
Лёгкая — уровень гемоглобина ниже нормы, но выше 90 г/л;
Средняя — уровень гемоглобина 90-70 г/л;
Тяжёлая — уровень гемоглобина менее 70 г/л.
• Индексы эритроцитов для дифференциальной диагностики типов анемии;
• Абсолютное количество ретикулоцитов для оценки активности процессов образования эритроцитов;
• Ферритин сыворотки как показатель запаса железа в организме;
• Процент насыщения трансферина железом для оценки участия железа в процессе образования гемоглобина;
• Уровень В 12 в плазме крови;
• У диализных больных концентрация алюминия крови. Алюминий крови может быть повышен в условиях недостаточной очистки воды для диализа.
Также у больных с анемией должны применяться специальные методы для диагностики скрытых кровотечений, например, желудочно-кишечных или ректальных. Для женщин при обильных менструациях рекомендована консультация гинеколога для нормализации гормонального фона.
Лечение нефрогенной анемии
На додиализных стадиях почечной недостаточности хороший эффект дает применение препаратов железа и фолиевой кислоты в таблетках. При формировании терминальной почечной недостаточности все препараты для лечения анемии вводятся внутривенно.
В настоящее время происходит отказ от гемотрансфузий (переливания крови) для лечения хронических анемий. Это связано с тем, что с кровью могут передаваться инфекционные агенты, такие как гепатит В, С, ВИЧ. До сих пор остаются актуальными тяжелые аллергические реакции, возникающие при переливании крови. У пациентов, которые планируют операцию пересадки почки, недопустима перегрузка железом и активация иммунной системы эритроцитами донора.
Во второй половине двадцатого века был создан рекомбинантный эритропоэтин, по структуре и свойствам очень схожий с собственным эритропоэтином человека. Это позволило продлить жизнь больным с почечной недостаточностью, улучшить её качество и снизить частоту гемотрансфузий. Рекомбинантный эритропоэтин назначается при уровне гемоглобина ниже 90 г/л. Предпочтителен подкожный путь введения. Начальная доза составляет 50 ЕД на каждый килограмм массы тела и в дальнейшем корректируется на основании прироста гемоглобина и гематокрита крови. В начале лечения показатели крови контролируются 1 раз в 2 недели, затем при стабилизации показателей – 1 раз в месяц. В нашей стране разрешены к применению такие препараты рекомбинантного эритропоэтина, как Эпрекс, Эпокрин, Рекормон, Эральфон. При применении эритропоэтина возможно повышение артериального давления, а в случае быстрого прироста гемоглобина возрастает риск тромбоза сосудов.
Совместно с эритропоэтином показано введение препаратов железа. Существуют таблетированные формы (Сорбифер) и внутривенные препараты (Венофер, Ликферр 100, Аргеферр), которые предпочтительны на диализе. Начальная доза внутривенного железа составляет 100-200 мг в неделю с последующей коррекцией. Показатели обмена железа в организме определяют каждые три месяца.
При снижении содержания фолатов в крови показано применение препаратов фолиевой кислоты. На додиализной стадии применяются фолиевая кислота в таблетках, в период заместительной почечной терапии – форма для внутривенного введения.
Врач терапевт, нефролог Сироткина Е.В.
Источник
Почки подвергаются многочисленным заболеваниям. Нарушение их функции может привести к полному прекращению жизнедеятельности. Развивается хроническая недостаточность (ХПН), одним из симптомов которой является нефрогенная анемия. Орган выделяет гормон эритропоэтин (ЭПО), который способствует образованию эритроцитов в костном мозге. При патологии этот процесс функционирует ненормально. Быстро прогрессирующее малокровие напрямую зависит от разрушения красных телец плазмой крови, богатой токсичными веществами (уремия).
Причины развития нефрогенной анемии
Почечная анемия является следствием пониженной выработки органом белка, стимулирующего образование эритроцитов. Во время фетального (внутриутробного) развития ребёнка эритропоэтин продуцируется печенью. После рождения и в процессе роста основную часть по производству берут на себя клубочки и проксимальные канальца.
При нарушении скорости фильтрации (60–30 мл/мин.), связанном с болезнью почек, образование гормона снижается, аномальное изменение влечет за собой недостаточную концентрацию гемоглобина в крови. Причины анемии при ХПН:
- дисфункция тромбоцитарного гемостаза;
- влияние уремических токсинов;
- короткий срок жизнеспособности красных телец (70–90 дней);
- недостаточный уровень железа из-за плохой всасываемости кишечника;
- кровопотери в процессе гемодиализа (очищение крови от ядовитых продуктов обмена веществ);
- недостаток фолиевой кислоты.

Причиной малокровия может стать воспаление органа, связанное с рядом болезней:
- разновидность нефритов хронической или острой формы;
- трансформация почечной паренхимы в кистозное образование (поликистоз);
- отложение в тканях белково-полисахаридного соединения (амилоидная дистрофия);
- камни в почках;
- сахарный диабет;
- неспособность органа выводить мочевую кислоту, образовавшуюся при нарушении метаболизма пуринового обмена (подагра);
- появление нейтрофильных лейкоцитов, на которые реагирует иммунная система выработкой антител при красной волчанке.
А также анемию вызывает дефицит полезных веществ в организме, несвоевременное их поступление, стойкое повышенное давление (артериальная гипертензия).
Характерные симптомы
Развитие многочисленных болезней органа приводит к конечной стадии почечной недостаточности – хронической форме. Необратимые повреждения функциональных единиц (нефронов) отражаются на способности выделять продукты метаболизма: мочевину, креатинин, сульфаты. Уремия напрямую связана с развитием малокровия и недостаточностью обогащения внутренних органов кислородом. Клиническая картина почечной анемии сопровождается симптомами:
- ухудшением общего состояния;
- мышечной слабостью;
- быстрой утомляемостью;
- бледностью кожных покровов;
- метаболическим ацидозом (тошнота, рвота, снижение аппетита).

Со стороны нервной системы:
- тревогой, страхом;
- раздражительностью;
- депрессивным состоянием;
- непроизвольным сокращением мышц, судорогами;
- потерей чувствительности нижних и верхних конечностей;
- парестезией («ползание мурашек»);
- нарушением сна;
- ухудшением памяти и умственной способности.
Нефрогенный вид малокровия может иметь симптоматику, свойственную сердечным аномалиям:
- боль за грудиной с левой стороны;
- шумы;
- тахикардия;
- гипертрофия миокарда.
Ренальная анемия вызывает эректильную дисфункцию у мужчин и нарушение менструального цикла у женщин.
Необходимое обследование
Помимо недостаточной выработки ЭПО, патогенез заболевания может иметь различное происхождение. Диагностика призвана дать характеристику о типе и степени клинического течения патологии, о концентрации и активности железа, необходимого для эритропоэза, исключить анемию другого происхождения. Если нет железодефицита вследствие кровопотери, побочного действия приема цитостатических препаратов, наличия опухолей, сбоя в работе системного гемолиза, значит, причина в низкой продукции ЭПО.
Клинико-лабораторное исследование анемии при заболеваниях почек направлено на анализ результатов:
- Количество гемоглобина (Hb) для выявления степени малокровия.
- Эритроцитарные показатели определяют тип болезни.
- Активность ЭПО.
- Количество ферритина в сыворотке.
Уровень железа, необходимого для эритропоэза, анализируют по параметрам:
- процентное содержание трансферрина в плазме;
- наличие С-реактивного белка как следствие воспалительного процесса;
- концентрация в крови гипохромных эритроцитов.
Если данных для корректной постановки диагноза болезни недостаточно, в обследование включается определение дополнительных показателей:
- количество тромбоцитов (лейкоцитарная формула);
- содержание в сыворотке фолиевой кислоты и витамина B12;
- концентрация гормона iPTH;
- показатель алюминия;
- иммуноблоттинг белков в моче и крови.
При необходимости проводится электрофорез гемоглобина, в редких случаях анализируется состав костного мозга.

Лечение
Анемия почек требует незамедлительной коррекции, направленной на устранение уремических токсинов, восполнение железа, фолиевой кислоты, купирование очага воспаления. Основной задачей является использование стимуляторов эритропоэза (рек-ЭСП), особенно для пациентов, находящихся на заместительной терапии (ЗПН).
Препараты
При слабовыраженной анемии, когда почечная недостаточность не требует ЗПН, для поднятия уровня гемоглобина перорально применяются препараты, содержащие железо и фолиевую кислоту. Если патология переходит в терминальную стадию, лечение проводится инъекциями. «Сорбифер» выпускается в форме таблетки, восполняет железодефицит. В период диализа внутривенно назначаются «Венофер», «Аргеферр», «Ликферр 100» недельной дозировкой 100–200 мг, «Фербитол», «Ферковен» – от 2 до 5 мл. Количество препарата корректируется, со ссылкой на показатели обмена, которые анализируются один раз в 3 месяца.
При недостаточной концентрации фолатов в составе крови перорально используются средства, содержащие фолиевую кислоту, при ХПН без проведения диализа. Внутривенно, если применяется ЗПН. Раствор «Коамида» (2%), в составе которого 40 мг кобальта, назначают при уремическом отравлении (2–4 мл внутримышечно месячным курсом). Для поднятия гемоглобина – 3 мл однопроцентного раствора каждые сутки (30 дней).
Переливание крови (гемотрансфузия) при лечении анемии не дает устойчивого результата. Эритроциты донора, попадая в чужой организм, теряют жизнеспособность до момента необходимого накопления Hb. Также существует риск инфицирования и аллергической реакции иммунной системы.

Хорошую динамику дает применение рекомбинантного эритропоэтина, сходного с собственным гормоном человека. Прием показан, если уровень Hb составляет 90–100 г/л, а гематокрит ниже 20, вводится подкожно. Широко применяемые при анемии препараты: «Эральфон», «Эпокрин», «Эпрекс», «Рекормон». Начальная дозировка рассчитывается с учетом 50 ЕД на килограмм веса пациента. Увеличение гематокрита и гемоглобина в крови отслеживается один раз в 14 дней. Соответственно с показателем проводится коррекция суточного объема лекарства.
Опасностью терапии рек-ЭПО является быстрый прирост Hb, следствие которого – развитие стойкой артериальной гипертензии, тромбоза сосудов. Лекарство нового поколения «Дарбэпоэтина-α» решает проблему превышения верхнего целевого показателя гемоглобина (10 000–12 000 МЕ/нед.), максимальное действие препарата достигается за 14 дней после введения.
Проблема в применении этого вида заменителей ЭПО заключается в невозможности точного биоэквивалентного воспроизводства естественному гормону. Нарушение иммуногенности препарата по ряду причин способно вызвать серьезные осложнения вплоть до поражения красного костного мозга. Поэтому лечение нефрогенного малокровия стимуляторами эритропоэза небезопасно. В случае превышения адекватной дозировки возможно развитие необратимых процессов. Необходима оценка соотношения пользы и предполагаемого риска.
Народные средства
Учитывая тот факт, что рассматриваемый вид малокровия напрямую связан с заболеванием почек, нетрадиционная медицина рекомендует рецепты для лечения патологии и поднятия уровня гемоглобина в крови. Средства на основе растительных компонентов, которые применяют целители для лечения анемии при почечной недостаточности:
- Сухие истолченные корни ежевики (20 г) смешать с 0,5 л красного вина, кипятить на слабом огне до уменьшения состава в два раза (0,25 л). Действенный отвар при гематурии принимается по 2 ст. л. утром и вечером.
- Листья березы (30 г) заливаются 1 л белого вина, варятся в закрытой емкости 20 минут, охлаждаются, фильтруются. В готовое средство добавляют три столовых ложки меда. Смесь хранится при температуре 3–5 градусов выше ноля (можно в холодильнике). Пьется при дизурии по 0,5 стакана спустя час после приема пищи.
- Сделать смесь из семян огурца (50 г), плодов пинии или кедра (100 г), добавить 150 г меда, держать состав на паровой бане 40 минут, постоянно перемешивая. Хранить в темном прохладном месте. Принимать по столовой ложке 4 раза в течение дня за 15 минут до еды при почечных коликах в качестве мочегонного средства.

Для лечения разновидностей нефрита и почечной недостаточности:
- Измельченные плоды терна (1/4 стакана), залитые 0,5 литра водки, настоять 24 часа, несколько раз встряхивая содержимое бутылки. Пить по 50 г натощак.
- Сухие листья розмарина (1 ч. л.), 400 г жидкости, 100 г красного десертного вина смешиваются и настаиваются сутки, затем субстанция доводится до кипения, остывает 30 минут, фильтруется, помещается в холодильник. Ложка полученного состава принимается до еды и такое же количество после нее.
- Для приготовления лекарства берется тыква (около 2 кг), верхняя часть срезается по принципу крышки на кастрюле, убирается содержимое. Сахарный песок (300 г) смешивается с 0,3 л подсолнечного или оливкового масла, кладется в тыкву, закрывается срезанной частью, помещается в духовой шкаф на 45 минут при температуре 180 градусов. После с овоща удаляется кожура и все перемешивается до однородной массы. Хранится в холодильнике, дозировка и время приема не ограничиваются.
- Готовится повидло из физалиса, для этого понадобится 500 г плодов, 0,5 л воды, варится 60 минут, процеживается. Добавляется 1 кг меда, кипятится полчаса, пьется перед едой по 2 ст. л.
Для лечения гемолитической анемии:
- Измельченные листья сухой полыни (100 г) заливаются 0,5 л спирта, выдерживаются в темном месте в течение двадцати одного дня, периодически встряхиваются, по прошествии срока настойка фильтруется, остатки травы отжимаются. Пьется по 10 капель утром до приема пищи продолжительностью 1,5 месяца.
- В равных пропорциях сок черной редьки, моркови и красной свеклы помещается в плотно закрытой емкости в духовой шкаф на 2 часа. Используют для лечения курсом 60 дней по 2 ст. л. 3 раза перед едой.
- Корень горца змеиного и шиповника (по 70 г), гранатовый сок (100 мл), остатки со спила железа (1 ч. л.), 1 л сухого белого вина. Компоненты настаивают 1,5 месяца, процеживают. Средство принимается по столовой ложке за три раза.
Для продолжительности жизнеспособности эритроцитов рекомендуется народное средство в виде истолченного в порошок корневища дикого щавеля (конского). По 0,5 чайной ложки три раза в день месячным курсом.
Рекомендации по предупреждению патологии
Первичная профилактика недуга предусматривает диетотерапию, основанную на употреблении продуктов, содержащих железо и кобальт:
- бобовые культуры (горох, фасоль, чечевица);
- овощи и фрукты (гранат, свекла, редька, морковь, яблоки, брусника);
- яичный желток;
- гречневая крупа.
Также важны своевременная диагностика и лечение малокровия с применением диализа, пополнение железодефицита. Терапия недугов патогенеза хронической почечной недостаточности (гломерулонефрит, мочекаменная болезнь, пиелонефрит).
Профилактика анемии предусматривает выявление наследственного фактора нефропатии, врожденной аномалии почек, хронического воспалительного процесса в органе. Особое внимание уделяется, если в анамнезе имеются травмы с большой потерей крови, ожоги, химическая интоксикация, воздействие радиации.
Загрузка…
Источник

Причины нефрогенной анемии
Развитие нефрогенной анемии или дефицитной, как ее еще называют, происходит вследствие уменьшения синтеза эритпротеинов. Эритропротеин — это белок, основная задача которого, регулировать и способствовать созреванию эритроцитов.
В период взросления эритропротеин начинает самостоятельно синтезироваться почечными клетками. При снижении скорости фильтрации уровень образования также снижается, вследствие чего концентрация гемоглобина значительно падает. Такое нарушение влечет за собой не полное выведение из организма вредных продуктов обмена и препятствует процессу синтезирования эритропротеина.
В период прогрессирования почечной недостаточности терминальной стадии пациентам назначается процедура гемодиализа. Чрезмерные и необоснованные сдачи крови для анализов влекут за собой образование анемии. Процесс развития почечной недостаточности завершающей или финальной стадии препятствует усвоению из продуктов пищи фолиевой кислоты и железа, которые являются основой для образования эритроцита.
- поликистоз почек;
- гипертоническая патология;
- сахарный диабет;
- пиелонефрит хронической формы;
- мочекаменные заболевания;
- подагра;
- амилоидоз;
- гломерулонефрит;
- красная волчанка системная.
Ключевую роль в развитии нефрогенной анемии играет снижение синтеза эритропоэтина (отсюда другое название нефрогенной анемии — ЭПО-дефицитная анемия). Эритропоэтин — это белок, регулирующий образование и созревание эритроцитов. Во внутриутробном периоде и у новорожденных детей эритропоэтин вырабатывают клетки печени.
С возрастом он начинает синтезироваться в клетках почек. При снижении скорости клубочковой фильтрации ниже 30 мл/мин образование эритропоэтина снижается. В результате этого падает концентрация гемоглобина. Кроме того, вредные продукты обмена, которые при заболевании почек не выводятся в должном объеме, препятствуют синтезу эритропоэтина.
При развитии терминальной почечной недостаточности пациенты нуждаются в проведении сеансов гемодиализа. Необоснованные частые заборы крови для анализа, а также кровь, остающаяся в экстракорпоральном контуре после завершения процедуры диализа, способствуют прогрессированию анемии.
Железо и фолиевая кислота являются субстратом для образования нормальных эритроцитов. Поражение слизистой оболочки кишечника, свойственное для больных в финальной стадии почечной недостаточности, препятствует усвоению их из пищи в необходимом объеме, чем также способствует появлению анемии.
Симптомы нефрогенной анемии
Как правило, симптомы анемии проявляются при хронических заболеваниях почек, в особенности, при уровне креатинина 308 мкмоль/литр. Патология сопровождается следующим симптомомкопмлексом:
- слабость, появление усталости;
- головокружение;
- появление бледного цвета кожного покрова и губ;
- общее недомогание, подавленное состояние.
При наличии долгосрочной патологии почек нарушается функциональность всей системы, а также развиваются другие заболевания, способные привести к летальному исходу. Из опасных заболеваний могут развиться: сердечная недостаточность, желудочно-кишечное кровотечение, стенокардия, кровоизлияние в головной мозг.
Основной ролью эритроцитов является доставка кислорода к клеткам организма, поэтому при анемии все органы испытывают кислородное голодание.
Внешние проявления нефрогенной анемии развиваются постепенно. В начальной стадии обращает на себя внимание общая слабость, сонливость, упадок сил, головная боль, головокружение, раздражительность. В дальнейшем при усугублении анемии появляется бледность кожи, одышка при незначительной физической нагрузке, боли в области сердца по типу стенокардии, тенденция к снижению артериального давления.
Обследование
Диагноз анемия ставится при падении уровня гемоглобина ниже 130 г/л у мужчин и 120 г/л у женщин.
• Концентрация гемоглобина и гематокрита для классификации анемии по степени тяжести. Выделяют следующие степени тяжести анемии.Лёгкая — уровень гемоглобина ниже нормы, но выше 90 г/л;Средняя — уровень гемоглобина 90-70 г/л;Тяжёлая — уровень гемоглобина менее 70 г/л.• Индексы эритроцитов для дифференциальной диагностики типов анемии;
• Абсолютное количество ретикулоцитов для оценки активности процессов образования эритроцитов;• Ферритин сыворотки как показатель запаса железа в организме;• Процент насыщения трансферина железом для оценки участия железа в процессе образования гемоглобина;• Уровень В 12 в плазме крови;• У диализных больных концентрация алюминия крови. Алюминий крови может быть повышен в условиях недостаточной очистки воды для диализа.
Также у больных с анемией должны применяться специальные методы для диагностики скрытых кровотечений, например, желудочно-кишечных или ректальных. Для женщин при обильных менструациях рекомендована консультация гинеколога для нормализации гормонального фона.
Диагностика заболевания
Диагностирование для подтверждения малокровия назначают при условии, что у мужчин уровень гемоглобина снизился до 130 г/литр, а у женщин до 120г/литр. Для точного выявления уровня малокровия пациенты сдают следующие лабораторные анализы, которые позволяют определить тесты:
- количество В12 в плазме крови;
- уровень процентного насыщения железа, который позволяет установить насколько данное вещество задействовано в процессе образования гемоглобина;
- точное число ретикулоцитов, который отвечают за процесс образования эритроцитов;
- показатель эритроцитов для дифференциальной диагностики;
- уровень запаса железа в организме.
- легкая — уровень ниже нормы, но не менее 90 г/литр;
- средняя — уровень гемоглобина составляет 70-90 г/литр;
- тяжелая — уровень составляет не менее 70 г/литр.
В период выполнения диагностирования следует применять специальные методы, которые помогают выявить скрытые кровотечения. Как правило, кровотечения могут быть в желудочно-кишечном тракте или ректальные. В период менструального цикла женщинам рекомендуется пройти дополнительную консультацию у врача гинеколога.
Лечение нефрогенной анемии
Лечение почечного малокровия состоит из нейтрализации инфекции и очагов воспаления в почечном органе. Терапия включает в себя лекарственные препараты, направленные на восстановление, поддержание и стимулирование выработки эритпротеина. При выявлении пониженного уровня железа в организме пациента назначаются щадящие лекарственные препараты с высокой концентрацией данного вещества, например, внутривенный Ферковен в дозировке от 2 до 5 миллиграмм.
Дополнительно с приемом медицинских препаратов назначается диетотерапия, с обязательным содержанием продуктов богатых на кобальт и железо. Как правило, больным включают в рацион пищу, которая способствует быстрому усвоению железа в организме, к ним относят:
- гречневая крупа;
- чечевица;
- зеленый горошек;
- свёкла;
- яичный желток;
- гранат;
- земляника;
- брусника.
Помимо диеты, назначается терапия с приемом лекарственных препаратов в основе, которых высокая концентрация кобальта. Кобальт оказывает благоприятное влияние на организм больного и способствует включению железа в общий гем, который способен увеличивать эритропоэтическую активность сыворотки крови.
Стоит отметить кобальт могут и заменить в случае абсолютной почечной недостаточности и резкого ухудшения функциональности почек. Полностью исключать данное вещество в лечении не рекомендуется, поэтому его чередуют с переливанием эритроцинтарной массы.
Помните, выраженные признаки малокровия почек способны значительно ухудшить состояние здоровья больного при почечной недостаточности. Важно, своевременно выполнить диагностирование, выявить патологию, пройти лечение лекарственными препаратами и диетотерапией. Своевременные принятые меры значительно улучшат общее состояние, помогут восстановить почечную систему, а также поддержат работоспособность других важных внутренних органов.
На додиализных стадиях почечной недостаточности хороший эффект дает применение препаратов железа и фолиевой кислоты в таблетках. При формировании терминальной почечной недостаточности все препараты для лечения анемии вводятся внутривенно.
В настоящее время происходит отказ от гемотрансфузий (переливания крови) для лечения хронических анемий. Это связано с тем, что с кровью могут передаваться инфекционные агенты, такие как гепатит В, С, ВИЧ. До сих пор остаются актуальными тяжелые аллергические реакции, возникающие при переливании крови. У пациентов, которые планируют операцию пересадки почки, недопустима перегрузка железом и активация иммунной системы эритроцитами донора.
Во второй половине двадцатого века был создан рекомбинантный эритропоэтин, по структуре и свойствам очень схожий с собственным эритропоэтином человека. Это позволило продлить жизнь больным с почечной недостаточностью, улучшить её качество и снизить частоту гемотрансфузий. Рекомбинантный эритропоэтин назначается при уровне гемоглобина ниже 90 г/л.
Предпочтителен подкожный путь введения. Начальная доза составляет 50 ЕД на каждый килограмм массы тела и в дальнейшем корректируется на основании прироста гемоглобина и гематокрита крови. В начале лечения показатели крови контролируются 1 раз в 2 недели, затем при стабилизации показателей — 1 раз в месяц.
Совместно с эритропоэтином показано введение препаратов железа. Существуют таблетированные формы (Сорбифер) и внутривенные препараты (Венофер, Ликферр 100, Аргеферр), которые предпочтительны на диализе. Начальная доза внутривенного железа составляет 100-200 мг в неделю с последующей коррекцией. Показатели обмена железа в организме определяют каждые три месяца.
При снижении содержания фолатов в крови показано применение препаратов фолиевой кислоты. На додиализной стадии применяются фолиевая кислота в таблетках, в период заместительной почечной терапии — форма для внутривенного введения.
Врач терапевт, нефролог Сироткина Е.В.
Источник
