Неотложная помощь при всех гемолитических анемиях
При всех формах гемолитической анемии в период выраженных гемолитических кризов необходимы экстренные мероприятия, направленные на нейтрализацию и выведение токсических продуктов из организма, предупреждение почечного блока, улучшение гемодинамики и микроциркуляции, нарушенной в результате спазма периферических сосудов, закупорки их стромальными элементами и микроэмболами. С этой целью при массивном гемолизе назначают внутривенно капельно 5 % раствор глюкозы, раствор Рингера или изотонический раствор натрия хлорида по 500 мл, гемодез, полиглюкин или реополиглюкин по 400 мл в сутки, 10 % раствор альбумина по 100 мл. Для предупреждения образования в почечных канальцах солянокислого гематина внутривенно вводят щелочные растворы (по 90 мл 8,4 % раствора натрия бикарбоната, по 50-100 мл 2-4 % раствора натрия гидрокарбоната повторно до появления щелочной реакции мочи – рН 7,5-8).
Назначают сердечно-сосудистые средства по показаниям (кофеин, коразол и др.), а также препараты, стимулирующие диурез (внутривенно по 5-10 мл 2,4 % раствора эуфиллина, по 2-4 мл 2 % раствора лазикса, по 1-1,5 г/кг маннитола в 10-20% растворе). Последний не следует применять при анурии во избежание гиперволемии и тканевой дегидратации.
В случае отсутствия эффекта и нарастания почечной недостаточности показан гемодиализ с помощью аппарата “искусственная почка”.
При выраженной анемии производят переливания эритроцитарной массы, отмытых и размороженных эритроцитов по 150-300 мл, подобранных индивидуально по непрямой пробе Кумбса.
В процессе гемолиза может развиться симптом гиперкоагуляции с тромбообразованием. В этих случаях показано применение гепарина по схеме.
Больным приобретенной гемолитической анемией (особенно иммунного генеза) назначают кортикостероиды (преднизолон из расчета 1-1,5 мг на 1 кг массы тела внутрь или парентерально с последующим постепенным снижением дозы или гидрокортизон по 150-200 мг внутримышечно). Помимо глюкокортикоидов с целью купирования иммунологического конфликта можно применять меркаптопурин, азатиоприн (имуран) по 50-150 мг (1-3 таблетки) в день на протяжении 2-3 нед под контролем показателей крови.
При болезни Маркиафавы-Микели в период выраженного гемолитического криза показаны анаболические гормоны (метандростенолон или неробол) по 20-40 мг в сутки, ретаболил по 1 мл (0,05 г) внутримышечно, антиоксиданты (токоферола ацетат по 1 мл 10-30 % раствора, аевит по 2 мл 2 раза в день внутримышечно). В качестве гемотрансфузионных средств рекомендуются эритроцитарная масса 7-9-дневного срока хранения (во время которого инактивируется пропердин и уменьшается опасность усиления гемолиза) или эритроциты, трижды отмытые изотоническим раствором натрия хлорида. Отмывание способствует удалению пропердина и тромбина, а также лейкоцитов и тромбоцитов, обладающих антигенными свойствами. При тромботических осложнениях назначают антикоагулянты. Кортикостероиды не показаны.
Больным гемолитической анемией в связи с возможностью развития на почве гемолиза и частых гемотрансфузий гемосидероза рекомендуется внутримышечное введение дефероксамина (десферола) – препарата, фиксирующего на себе излишние запасы железа и выводящего их, по 500-1500 мг 1-2 раза в день.
При болезни Минковского-Шоффара и аутоиммунной гемолитической анемии хороший эффект дает спленэктомия.
Проф. А.И. Грицюк
«Неотложная помощь при гемолитической анемии» раздел Неотложные состояния
Дополнительная информация:
- Диагностика гемолитической анемии, дифференциальный диагноз
- Прогноз при гемолитической анемии, профилактика кризов
- Вся информация по этому вопросу
Гемолитическая анемия. Клиника и лечение гемолитической анемииСущестауют две формы гемолитической анемии — врожденная и приобретенная. В патогенезе заболевания центральное место занимает повышенный гемолиз в клетках ретикулоэндотелиальной системы, главным образом в селезенке и в меньшей степени в купферовских клетках печени, в костном мозге и лимфатических узлах. Причина повышенного гемолиза недостаточно ясна. Предполагают, что в основе болезни лежит неполноценность эритроцитов, быстро разрушающихся в селезенке, а также избыточная продукция селезенкой аутогемолизинов. Заболевание протекает циклично обычно уже с раннего детства, но нередко первые признаки болезни проявляются значительно позже. Заболевание может наблюдаться у нескольких членов семьи. В случае раннего развития болезни может отмечаться задержка физического и умственного развития. Клиника. Первоначальным симптомом заболевания является желтушность кожных покровов. Нередко наряду с желтухой у больного развиваются анемия, слабость, головокружение, потеря аппетита. В случае образования камней в желчном пузыре, что отмечается при продолжительном течении заболевания, гемолитическая анемия может осложниться приступами холецистита. Важный диагностический признак — увеличение селезенки. Печень не увеличена, функциональные ее тесты не изменены. Решающее значение в диагностике имеет исследование крови. Характерны микросфероцитоз, понижение осмотической резистентности эритроцитов и ретикулоцитоз. Наблюдается умеренное снижение содержания гемоглобина н эритроцитов. При миелографии выявляется значительное усиление кроветворения. Выражена билирубинемия, повышено содержание уробилина в моче и стеркобилина в кале.
При дифференциальной диагностике следует в первую очередь исключить гемолитические анемии, протекающие преимущественно с виутрисосуднетым гемолизом (ограбление ядами). Для последних наряду с анамнезом характерны гемоглобииемия и гемоглобинурия, малое изменение осмотической резистентности эритроцитов, острое начало, резко выраженная желтуха и анемия, отсутствие увеличения селезенки. Билиарный цирроз печени, протекающий с желтухой, в отличие от гемолитической анемии сопровождается более тяжелым состоянием больного, нарушением функциональных проб печени, положительной прямой реакцией па билирубин, нормальной осмотической резистентностью эритроцитов, макроцитозом и лейкопенией, тромбоцитопенней, выраженными симптомами портальной гипертензии. Лечение. Консервативная терапия приносит временное улучшение и не предупреждает рецидива гемолитического криза. Более эффективно хирургическое лечение — сплеиэктомня. Спленэктомия показана при выраженных явлениях гемолиза, особенно в случаях частых обострений и рецидивов гемолитического криза. Оперативное вмешательство лучше производить в период ремиссии. При наличии калькулезного холецистита операция может быть одномоментной: вначале производят спленэктомию, а затем, если позволяет состояние больного, холецистэктомию. Послеоперационный период обычно протекает без осложнений, однако возможен тромбоз портальной системы, в связи с чем необходим динамический контроль показателей свертывающей системы крови. Спленэктомия при врожденной гемолитической анемии может рассматриваться как патогенетический метод лечения. Приобретенная гемолитическая анемия связана с аутосененбилизацией организма и образованием антиэритроцитарных антител. Приобретенная и врожденная гемолитические анемии имеют много общих черт: циклическое течение, наличие желтухи, непрямая реакция билирубина в крови, высокое содержание уробилина в моче, анемия, рстикулоцнтоз, эритробластическая реакция костного мозга. Вместе с тем имеются н существенные различия в течении и исходе заболеваний. В отличие от врожденной гемолитической анемии, которая начинается в раннем детстве, приобретенная гемолитическая анемия наблюдается в более старшем возрасте. Течение заболевания при приобретенной гемолитической анемии характеризуется большей остротой и тяжестью. Гемолитический криз сопровождается лихорадкой, быстро нарастающей анемией, прогрессирующей слабостью, ухудшением общего состояния. Желтушность кожи и склер не всегда выражена даже в период гемолитического криза. Привлекает внимание значительная бледность кожных покровов. В крови отмечается высокий ретикулоцитоз, осмотическая резистентность эритроцитов изменена мало, часто имеют место макроцитоз и положительная реакция Кумбса на присутствие блокированных или свободных аутоантител в крови больного. Прогноз при приобретенной гемолитической анемии несравненно хуже, чем при врожденной. Лечение. Исходя из иммунологической природы приобретенной гемолитической анемии, наиболее успешной следует считать ту терапию, которая направлена на устранение моментов, ведущих к аутоиммунизации организма. К сожалению, в каждом конкретном случае очень редко удается установить причинный фактор заболевания, поэтому лечение приобретенной гемолитической анемии ограничивается применением средств, тормозящих выработку антител и тем самым предупреждающих повышенный распад эритроцитов. К таким препаратам относятся стероидные гормоны гипофнзарно-надпочечннковой группы, АКТГ, кортизон, гидрокортизон, преднизалон и др., т. е. вещества, подавляющие продукцию антител в селезенке. При неэффективности стероидной терапии н частых гемолитических кризах проводится хирургическое лечение — спленэктоиия. Спленэктомня еще более показана при развившихся явлениях гиперспленизма. Отдаленные результаты после спленэктомин не всегда стойки. Возможны рецидивы гемолитического криза, поскольку образование антител присуще не только селезенке, но н всей ре-тикулолнмфондной тканм. Вот почему нередко после спленэктомин приходится применять гормональные препараты. – Также рекомендуем “Болезнь Гоше. Анатомия и физиология артерий” Оглавление темы “Лечение патологии крови и сосудов в хирургии”: |
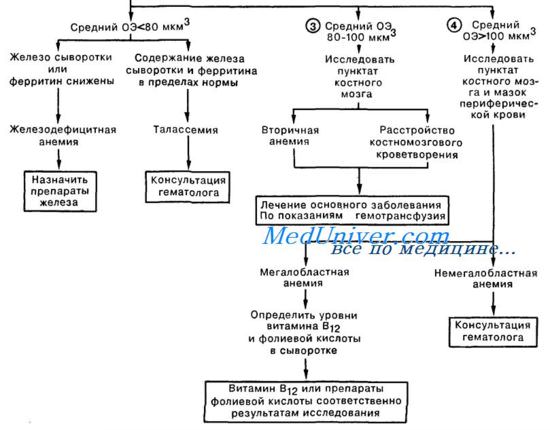
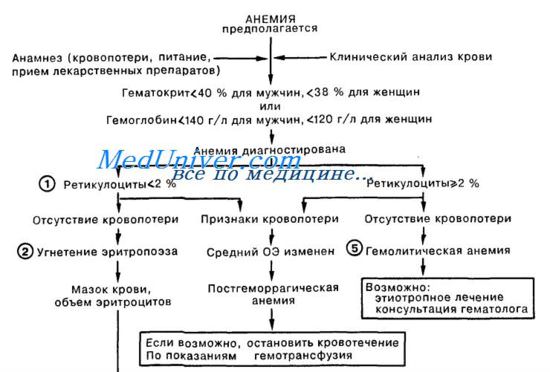
Анемия. Что делать при анемии у пациента?1. Анемии следует классифицировать исходя из количества ретикулоцитов и среднего объема эритроцитов. Наиболее частой причиной анемии является кровопотеря, при которой число ретикулоцитов и средний объем эритроцитов (ОЭ) могут быть различными, в зависимости от наличия или отсутствия дефицита железа. Установлению диагноза способствуют тщательный анализ анамнестических данных больного (в частности, для выявления возможности кровопотери при менструации или из желудочно-кишечного тракта), а также исследование кала на скрытую кровь. Определение источника кровотечения позволяет провести этиологически обоснованное лечение, во время которого при помощи гемотрансфузии может быть поддержан достаточный объем циркулирующих эритроцитов. 2. Гипопролиферативные анемии возникают вследствие недостаточного образования эритроцитов в костном мозге. При этом количество ретикулоцитов снижено, а средний ОЭ может быть нормальным (нормоцитарная анемия), повышенным (макроцитарная форма) или сниженным (микроцитарная форма). Микроци-тарные анемии (средний ОЭ менее 80 мкм3) чаще всего встречаются при дефиците железа и та-лассемии. Хотя дефицит железа чаще всего приводит к уменьшению размера эритроцитов, в легких случаях средний ОЭ может быть на нижней границе нормы (чуть больше 80 мкм3); в этом случае установлению диагноза способствует определение сывороточного железа или ферритина, а также оценка содержания железа в костном мозге. Лечение заключается в назначении препаратов железа. При талассемиях анемия всегда микроцитарная; для определения диагноза обычно требуется консультация гематолога.
3. Нормоцитарные анемии (средний ОЭ 80—100 мкм3) часто являются вторичными по отношению к основному или сопутствующему заболеванию. Анемия при хронических заболеваниях (АХЗ) встречается у больных с инфекционными, воспалительными и опухолевыми процессами. При этом средний ОЭ обычно бывает на нижней границе нормы, но может быть и меньше (75—80). При этом АХЗ диагностируется после выявления основного заболевания и исключения других причин анемии. Лечение основного заболевания будет единственно верной тактикой; в процессе лечения могут потребоваться поддерживающие гемотрансфузии. Нормоцитарные анемии встречаются при почечной недостаточности и некоторых эндокринных расстройствах, например гипотиреоидизме, а также у больных с первичным костномозговым расстройством кроветворения, токсическим поражением костного мозга, апластической анемией или гемобластозами (например, лейкоз, множественная миелома).
4. Макроцитарные анемии (средний ОЭ более 100 мкм3) подразделяются на мегалобластные и немегалобластные. Мегалобластные анемии возникают вследствие дефицита витамина В12 или фолиевой кислоты и отличаются характерной картиной периферической крови и костного мозга. Немегалобластные макроцитарные анемии встречаются при заболеваниях печени и миелодиспластических расстройствах. Макроцитоз также определяется у больных с ретикулоцитарным кризом (ретикулоциты более 10%). При этом для диагностики требуется исследование мазка периферической крови, костного мозга, а также определение уровня витамина В12 и фолиевой кислоты в сыворотке крови. Для окончательного диагноза и назначения терапии, как правило, требуется консультация гематолога. 5. Гемолитические анемии (содержание ретикулоцитов более 2%; нередко 5—20% или выше) могут быть наследственными или приобретенными. При наследственном заболевании анемию можно обнаружить у родственников, а у самого больного имеются указания на анемию с раннего детства. Среди причин наследственной гемолитической анемии можно назвать гемоглобинопатии (серповидно-клеточная анемия), нарушение активности ферментов эритроцитов (глюкозо-6-фосфат дегидрогеназы), а также дефект белков мембраны эритроцитов (наследственный микросфероцитоз). Для диагностики и лечения требуется консультация гематолога. Приобретенные гемолитические анемии могут быть аутоиммунными (идиопатические, вторичные или гаптеновые) или могут возникать вследствие токсического либо механического повреждения циркулирующих эритроцитов. Причиной подобного повреждения могут быть инфекции, лекарственные препараты, химические вещества, а также фрагментация эритроцитов (микроангиопатическая гемолитическая анемия) различного происхождения. Диагноз аутоиммунной гемолитической анемии подтверждается положительной прямой пробой Кумбса. При гемолитической анемии вследствие механического повреждения в периферической крови обнаруживают характерные фрагментированные эритроциты. Для диагностики и лечения необходима консультация гематолога. – Также рекомендуем “Патологическая кровоточивость. Что делать при кровоточивости у вас?” Оглавление темы “Первая помощь в неотложной ситуации.”:
|
Гемолитические анемии. Клиника гемолитических анемийГемолитические анемии — это группа заболеваний, характеризующихся повышенным разрушением эритроцитов, обусловленным сокращением продолжительности их жизни. В нормальных условиях существует динамическое равновесие, обеспечивающее постоянное количество эритроцитов в крови. При сокращении продолжительности жизни эритроцитов процесс деструкции красных клеток в периферической крови происходит интенсивнее, чем их образование в костном мозге и выброс в периферическую кровь. Наблюдается компенсаторное увеличение активности костного мозга в 6—8 раз, что подтверждается ретикулоцитозом в периферической крови. Ретикулоцитоз в сочетании с той или иной степенью анемии может свидетельствовать о наличии гемолиза. Гемолиз представляет собой диффузию гемоглобина из эритроцитов, который связывается плазменными белками: альбумином, гаптоглобином, гемопексином. Образующееся соединение гемоглобин — гаптоглобин не проникает через гломерулярный аппарат почек и удаляется из крови клетками ретикулоэндотелиальной системы. Снижение уровня гаптоглобина в сыворотке является показателем гемолиза, так как в этом случае расход гаптоглобина больше его количества, синтезируемого печенью. При гемолизе резко увеличивается содержание непрямого билирубина, усиливается экскреция пигментов гема в желчь. При превышении количества свободного гемоглобина в плазме над гемоглобиносвязывающей способностью гаптоглобина развивается гемоглобинурия. Появление темной мочи обусловлено содержанием в ней как гемоглобина, так и метгемоглобина, образующегося при стоянии мочи, а также продуктов распада гемоглобина — гемосидерина и уробилина. Внутриклеточный гемолиз характеризуется разрушением эритроцитов в клетках ретикулоэндотелиальной системы (селезенке, печени, костном мозге) и сопровождается сплено-и гепатомегалией, повышением уровня непрямого билирубина и снижением содержания гаптоглобина. Отмечается при мембрано-и энзимопатиях.
Внутрисосудистый гемолиз — это разрушение эритроцитов в кровеносном русле. Резкое увеличение количества свободного гемоглобина в плазме влечет за собой гемоглобинурию с возможным развитием острой почечной недостаточности и ДВС-синдрома. В моче через некоторое время после развития криза выявляется гемосидерин. Для внутрисосудистого гемолиза нехарактерно увеличение селезенки. В клинической картине всех гемолитических анемий, независимо от причин их возникновения, различают 3 периода: 2. Период субкомпенсации гемолиза с повышенной активностью эритроидного ростка костного мозга и печени при сохранении умеренно выраженных клинических симптомов (бледность, субиктеричность кожи и слизистых). 3. Период компенсации гемолиза (ремиссии) характеризуется снижением интенсивности разрушения эритроцитов, купированием анемического синдрома за счет гиперпродукции эритроцитов, снижением уровня билирубина до нормальной величины, то есть происходит компенсация за счет повышения функциональной активности костного мозга и печени. Однако в этот период возможно развитие инфарктов и разрывов селезенки, гемосидероза внутренних органов, дискенезии желчных протоков. Гемолитический криз при некоторых наследственных анемиях требует проведения неотложных мероприятий, таких как интенсивный плазмаферез, обменные или заменные переливания крови. – Также рекомендуем “Гемолитический криз. Наследственный дефицит фермента Г-6-ФД” Оглавление темы “Трансфузионная терапия гемолитической болезни”: |