Норма холестерина в крови после 50 лет
Холестерин – это жирное органическое соединение, находящееся в оболочках всех клеток человека. Он необходим для производства некоторых витаминов и гормонов, но если норма уровня холестерина в крови превышена, это вызывает развитие опасных для здоровья сосудистых патологий: атеросклероз, инсульт, инфаркт. Лица старше 50 лет особенно часто сталкиваются с такими проблемами, поэтому им следует регулярно сдавать анализы и стараться уменьшить внешнее поступление жирных веществ в организм.
Значение показателя холестерина
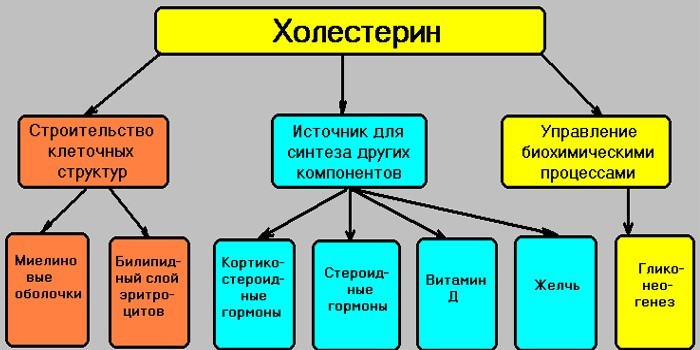
Это соединение – важный «строительный элемент» мембраны всех клеток. Он обеспечивает им устойчивость к высоким и низким температурам. Без него в организме будут плохо вырабатываться витамин D и желчные кислоты, нарушится жировой обмен, надпочечники не сумеют в нужном количестве производить гормоны:
- кортизол;
- тестостерон;
- прогестерон;
- эстроген.
Когда норма содержания холестерина в крови превышена, происходит накопление не используемых избытков.
Они оседают в сосудах и создают на стенках бляшки. Так начинается атеросклероз – болезнь, которая опасна нарушением тока крови. Чтобы организм был здоровым, человек должен отслеживать индивидуальную норму холестерина по возрасту. Врачи в анализе крови смотрят:
- ЛПНП и ЛПОНП;
- ЛПВП;
- триглицериды.
С целью профилактики сначала исследуют общий холестерин – ЛПНП и ЛПВП вместе.
Если этот показатель сильно выше нормы, врачи дадут назначение на развернутый анализ, который подтвердит или опровергнет риск атеросклероза. Здесь отдельно изучат все фракции холестерина и отношение ЛПНП к ЛПВП, которое называется «коэффициент атерогенности» и обозначается как «КА».
ЛПНП

Эти 4 буквы раскрываются как «липопротеины низкой плотности». Большинству людей они знакомы под названием «плохой» холестерин, потому что напрямую влияют на повышение вероятности появления атеросклероза. Эти липопротеины транспортируют холестерин, который в виде жировых отложений остается на стенках сосудов (чаще артерий). Появляются бляшки, нарушающие кровообращение.
Когда результаты анализа крови сверяют с нормой по возрасту, обязательно изучают:
- ЛПНП. При их избытке назначают лекарства из группы статинов и диету, чтобы не случилось дальнейшего роста этого показателя. Высокий уровень ЛПНП не всегда приходится корректировать лекарственными препаратами.
- ЛПОНП – липопротеины очень низкой плотности. Имеют самый маленький размер, содержат много триглицеридов. Переносят жиры, которые поступили из пищи. По вероятности развития проблем с кровеносными сосудами и сердцем ЛПОНП опаснее, чем простые ЛПНП, и повышение их концентрации требует немедленного обращения к специалисту и лечения.
ЛПВП
Липопротеины высокой плотности – «хороший» холестерин. Он не только не вызывает закупорку сосудов, но и сохраняет их здоровыми, защищает от атеросклероза. ЛПВП не откладываются на стенках, а отправляются прямо в печень. По пути они захватывают липопротеины низкой плотности, тем самым очищая сосуды, и в конечной точке уничтожают «плохую» фракцию. Высокий (умеренно) уровень ЛПВП, даже когда общая норма по возрасту превышена, оберегает организм.
В отличие от ЛПНП, липопротеины высокой плотности не поступают извне, а вырабатываются внутри. Повысить их сложнее, чем уменьшить объем «плохого» холестерина.
Рекомендованные методы:
- прием ниацина – никотиновой кислоты;
- отказ от бензодиазепинов, прогестинов, бета-блокаторов;
- ввод в рацион полезных жиров – оливкового масла, красной рыбы, авокадо.
Избыточно высокая концентрация ЛПВП наблюдается у лиц с циррозом и вирусным гепатитом, и тех, кто злоупотребляет алкоголем.
Снижается же количество этих липопротеинов при остальных заболеваниях печени, нарушениях жирового обмена, пищевых аллергиях.
Триглицериды
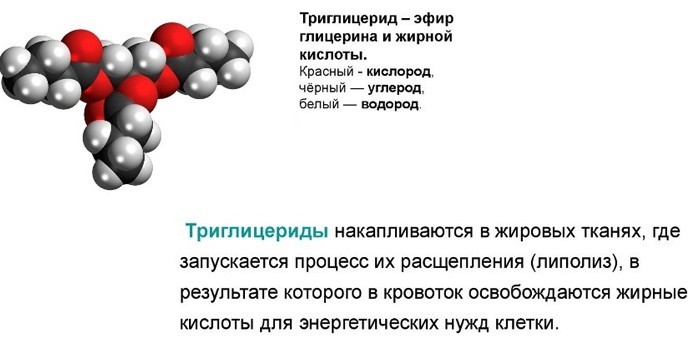
Это производные жирных кислот и глицерина, которые не являются фракцией холестерина, но играют роль при изучении его уровня. Триглицериды – важный источник энергии для организма, которые попадают с пищей. На их концентрацию смотрят, когда оценивают риск инфаркта, остальных сердечно-сосудистых болезней у пациентов пожилого возраста и со склонностью к патологиям сердца и сосудов.
Много триглицеридов при избытке холестерина – тревожный сигнал.
В такой ситуации пациенту рекомендуют изменить питание, потому что часто виной всему:
- Лишние калории. Сохраняются в жировых отложениях в виде триглицеридов. По этой причине у людей с лишним весом холестерин всегда повышен.
- Трансжиры. Они есть в маргарине, сливочном масле, цельном молоке, красном мясе.
- Простые углеводы, сахар. Поступают в организм из кондитерских изделий. Особенно опасны торты и пирожные, потому что помимо углеводов содержат и трансжиры.
Норма холестерина после 50

Чем старше становится человек, тем выше допустимые предельные значения ЛПНП, ЛПВП, триглицеридов. Нормы для каждого показателя различаются в зависимости от пола пациента, исключая «хороший» уровень триглицеридов – до 150 мг/дл или 2,3 ммоль/л. Общий для лиц после 50 лет и коэффициент атерогенности:
- 3,2–3,5 – безопасное значение.
- 3,5–4,0 – допустимо при ишемии у пациента.
- 4,0–4,5 – указывает на риск проблем с сосудами.
- более 5,0 – есть атеросклероз.
Когда норма холестерина у пожилых мужчин и женщин превышена незначительно, общее состояние организма хорошее, не исключены ложные результаты анализов.
На них могут влиять:
- Неправильная подготовка к процедуре. За 1–2 дня до сдачи крови важно не курить, не есть жирную пищу, продукты молочной группы, не употреблять спиртное.
- Сезон. Зимой концентрация холестерина возрастает, может отклоняться от нормы до 2–5%.
У мужчин
Если ишемия и другие сердечные проблемы отсутствуют, норма общего холестерина у пожилых мужчин составляет 125–200 мг/дл или 4,09–7,17 ммоль/л. Другие показатели:
- ЛПВП. Более 45 мг/дл или 1,0–1,6 ммоль/л.
- ЛПНП. До 100 мг/дл или 2,31–5,1 ммоль/л.
У женщин
Норма общего холестерина в период менопаузы (50–55 лет) не должен превышать 280 мг/дл или лежать в границах 4,2–7,38 ммоль/л, а после может вырасти до 4,45–7,77. Другие важные показатели холестерина для женщины старше 50 лет:
- ЛПВП. 2,28–5,44 ммоль/л или выше 90 мг/дл.
- ЛПНП. 0,96–2,38 ммоль/л или меньше 92 мг/дл.
Опасность плохих анализов
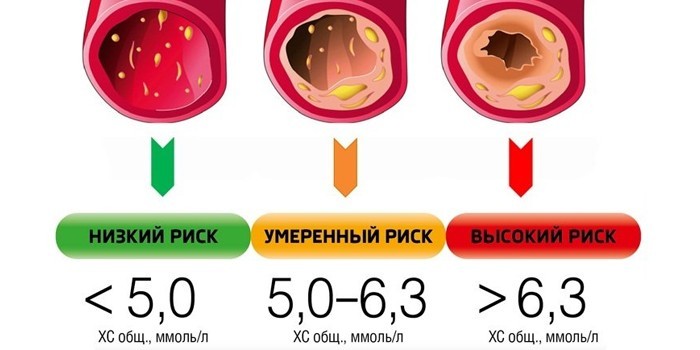
Даже когда показатели холестерина в крови по возрасту не соответствуют норме, о конкретном диагнозе и прогнозах может говорить только врач. Он соотнесет полученные цифры с данными других обследований, особенностями организма пациента и только после этого даст заключение. Высокий риск развития атеросклероза возникает, когда есть 3 нарушения:
- много общего холестерина;
- увеличен уровень ЛПНП и триглицеридов;
- снижена концентрация липопротеинов высокой плотности.
При анализах крови со всеми 3 отклонениями серьезно возрастает КА. Критичными врачи называют значения более 5,0 единиц. Важно: атеросклероз может возникнуть и в ситуации, когда норма холестерина по возрасту не превышена, если ЛПВП мало или есть другие факторы риска:
- сахарный диабет;
- гипертония;
- ожирение;
- хронические болезни сердца, сосудов.
При таких диагнозах в сочетании с пожилым возрастом критичным будет и умеренный индекс атерогенности – 4 единицы или даже ниже. Показатель общего холестерина должен встревожить при значении выше 4 ммоль/л.
Кроме атеросклероза такие результаты анализов опасны инфарктом, инсультом, ишемической болезнью сердца.
Факторы влияния

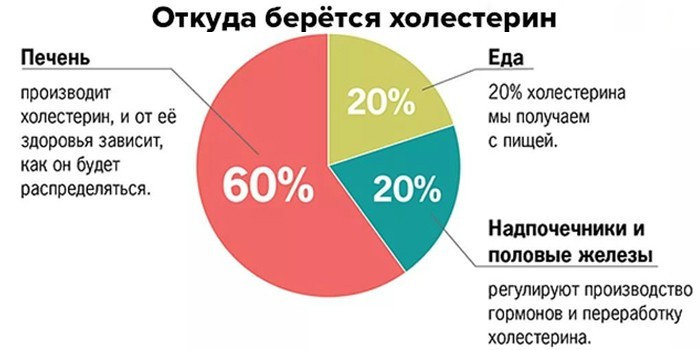
У большинства людей нормальный уровень холестерина, потому что 80% его вырабатывается организмом и лишь 20% поступает извне. Это защищает человека от серьезного дефицита, но не от избытка.
Часто норма превышена у тех, кто неправильно питается, потому что большая часть «внешнего» холестерина поступает с пищей.
Это простые углеводы, насыщенные животные жиры. Проблемы возникают, когда организм недополучает:
- клетчатку (овощи, зелень);
- пектин;
- витамины и минералы;
- полиненасыщенные жирные кислоты.
Превышение нормы холестерина по возрасту возникает также под влиянием других факторов:
- болезни печени, которые ведут к застою желчи – вирусный гепатит, дискинезия, проблемы с протоками, прием гепатотоксичных лекарств;
- дефицит физической активности;
- беременность – уровень холестерина возрастает в 2 раза;
- диабет, избыточная масса тела, склонность к перееданию;
- нехватка тиреоидных гормонов;
- курение, злоупотребление алкоголем;
- наследственность;
- сильные стрессы перед сдачей анализа.
Частота тестирования

Сколько раз в год пожилые люди должны проверять плотность холестерина в крови и его концентрацию, зависит от нескольких нюансов:
- Семейный анамнез. Присутствуют ли наследственные риски сердечных и сосудистых патологий.
- Факторы риска. Курение, ожирение, проблемы с печенью, диабет.
- Перенесенные болезни сосудов и сердца, приступы инсульта или инфаркта в прошлом.
Если человек здоров, то соответствие норме холестерина по возрасту проверяют раз в 4–6 лет.
Женщинам после периода менопаузы из-за гормональных изменений, мужчинам старше 45 лет из-за повышенной склонности к сосудистым проблемам анализы рекомендовано сдавать раз в 1–2 года. Лицам с высоким холестерином для контроля здоровья потребуется это делать чаще – каждые 6 месяцев. Точные сроки установит лечащий врач.
Видео
Возраст около 50 лет типичный для наступления менопаузы (климакса) – прекращения синтеза яичниками яйцеклеток. Признак начала климакса – отсутствие менструаций на протяжение года. Данный период сопровождается масштабной перестройкой большинства внутренних процессов, включая жировой метаболизм.
Рассмотрим, какая норма холестерина в крови приемлема для женщин после 50-60 лет, о чем говорят завышенные цифры в анализе, как снизить показатели используя эффективные, проверенные средства.

Чем опасен высокий холестерин для женщин?
Гиперхолестеринемия – один из основных факторов риска развития атеросклероза. Патология проявляется появлением на стенках сосудов холестериновых бляшек. Они мешают току крови и создают благоприятные условия для образования кровяных сгустков – тромбов.
Пораженные артерии перестают справляться со своими функциями, внутренние органы получают недостаточное количество питательных веществ, кислорода, их работа нарушается. Образование крупного тромба или перекрытие атеросклеротической бляшкой просвета сосуда сердца или головного мозга приводит к инфаркту миокарда, инсульту.
С возрастом вероятность сердечно-сосудистых заболеваний увеличивается для всех людей. Главное отличие женщин старшего возраста – внезапный переход от относительной защищенности в группу высокого риска после наступления менопаузы. Повышение уровня холестерина связано с прекращением синтеза эстрогенов, которые предупреждали повышение концентрации стерола, защищали стенку сосуда от холестериновых бляшек.
Кроме резкого скачка концентрации холестерола, в период климакса повышается уровень инсулина, артериальное давление становится нестабильным. Создаются предпосылки к развитию еще двух заболеваний – сахарного диабета, артериальной гипертонии. Обе патологии относятся к факторам риска атеросклероза.
Холестерин у женщин после 50: показатели нормы
Показатели всех фракций липидов после наступления менопаузы начинает расти. Этот процесс остается непрерывным до 65 лет. После этого возраста уровень холестерина может немного снизиться. Это объясняется замедлением всех видов метаболизма у женщин пожилого возраста.
Чтобы быть уверенной в отсутствии нарушений обмена жиров сдавать анализ крови только на общий холестерин не достаточно. Он отражает суммарное содержание липопротеидов крови, которых существует 3 основных разновидности. Из них два типа соединений, липопротеины очень низкой, низкой плотности (ЛПОНП, ЛПНП), называют плохим холестеролом, а липопротеины высокой плотности – хорошим. Важно четко знать уровень каких видов жиров аномален.
Показатели различных видов холестерина у женщин старше 50 лет удобно рассматривать в таблице.
| Возраст, лет | Общий холестерин, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|---|
| 50-55 | 4.20-7.39 | 2.28-5.22 | 0.96-2.39 |
| 55-60 | 4.45-7.78 | 2.31-5.45 | 0.96-2.36 |
| 60-65 | 4.45-7.70 | 2.59-5.81 | 0.98-2.39 |
| 65-70 | 4.43-7.86 | 2.38-5.73 | 0.91-2.49 |
Как снизить холестерин?
Если женщина себя в целом чувствует хорошо, имеет нормальные показатели артериального давления, факторы риска развития атеросклероза отсутствуют, скорее всего, ей не нужны лекарства. Диеты, небольшой коррекции образа жизни обычно достаточно, чтобы вновь почувствовать себя хорошо. Препараты, понижающие холестерин, показаны людям, которым не помогло консервативное лечение.
Диета
Связь между особенностями питания и уровнем липидов крови хорошо изучена. По мнению специалистов Европейского общества кардиологов (3) соблюдение диеты – самый действенный способ понизить плохой холестерин. Правильное питание подразумевает соблюдение следующих принципов:
- Питайтесь часто, небольшими порциями. Оптимальное количество приемов пищи 5-6 раз, а лучшие перекусы – овощи, фрукты, небольшая горсть орехов или семечек.
- Отдавайте предпочтение продуктам с высоким содержанием ненасыщенных жирных кислот. Это любые орехи, семечки, растительные масла (кроме кокосового, пальмового), рыба жирных сортов, авокадо.
- Ограничьте количество продуктов, богатых насыщенными жирами. Это жирные сорта мяса (свинина, баранина, непостная говядина), жирный сыр, творог, сливки, сливочное, кокосовое, пальмовое масла, сало.
- Избегайте транс-жиров. Они могут быть в любых магазинных продуктах, содержащих растительные масла: кондитерских изделиях, выпечке, маргарине, крекере. Информация о содержании транс-жиров должна быть вынесена на упаковку производителем.
- Меньше простых сахаров (сахарозы, фруктозы). Следите за количеством съедаемого сахара, сладостей, а также фруктовых соков, сухофруктов.
- Основа рациона – растительная пища, богатая пищевыми волокнами. Овощные блюда, каши, зелень, любые бобовые – идеальные гарниры. Дополняя их рыбой, сыром, йогуртом, творогом, диетическими сортами мяса получаем идеальный завтрак, обед или ужин. Для обогащения еды клетчаткой используйте отруби. За счет нейтрального вкуса их можно добавлять куда угодно.
- Ешьте соевые продукты. Биологические активные вещества этих бобовых помогают снизить уровень холестерина. Также соя – отличный источник полноценного белка, которым можно заменить один из приемов мяса.
- Полюбите продукты, богатые омега-3 жирными кислотами. Это селедка, макрель, скумбрия, тунец, лосось, семена льна, шпинат, авокадо, грецкие орехи. Они укрепляют сердечную мышцу, повышают уровень хорошего холестерина, снижают концентрацию плохого.

Продукты с ОМЕГА 3.
Обязательно следите за количеством калорий. Лучше, чтобы вашу индивидуальную норму высчитал диетолог. Если возможности проконсультироваться со специалистом нет, воспользуйтесь следующей методикой.
- Вначале вычислите индекс массы: ИМТ = вес (кг))/рост2 (м).
- Определите скорость основного обмена по формуле 0,0342*имеющаяся масса тела (кг)+3,5377 (50-60 лет) или 0,377*имеющаяся масса тела (кг)+ 2,7545. Полученный результат умножьте на 240.
- Число, полученное при расчете, умножьте на коэффициент своей физической активности: 1,1 (низкая), 1,3 (умеренная), 1,5 (высокая). Полученная цифра – идеальное количество калорий для женщины с нормальным весом. Если ваш показатель ИМТ более 25, от полученной цифры отнимите 500-600 калорий. Это и будет дневная норма.
Изменяем образ жизни
Доказано, что некоторые вредные привычки повышают холестерин крови. Избавление от них – важная составляющая результативного лечения. В противном случае они могут значительно снизить или нейтрализовать эффект от других терапевтических методов. Женщинам старшего возраста рекомендовано:

- Быть физически активным. Возраст – не оправдание для малоподвижного образа жизни. Прогулки, различные виды ходьбы, обычная зарядка, йога, плаванье практически не имеют противопоказаний. При наличии сил можно также бегать трусцой, кататься на велосипеде. Работа по дому, огород или сад также рассматриваются как варианты физической активности.
- Избавьтесь от никотиновой зависимости. Сигаретный дым содержит вещества, влияющие на работу сердца, обмен липидов. Поэтому риск развития атеросклероза особо высок у курящих людей. Не случайно при оценке вероятности смерти от сердечно-сосудистых заболеваний среди 4 показателей фигурирует курение.
- Алкоголь полезен, если знаете меру. Максимальная суточная доза алкоголя для женщин не должна превышать 14 г спирта. Такое количество алкоголя содержится в 350 мл пива, 150 мл вина, 45 мл коньяка. Все что будет выпито сверх нормы – повреждает сосуды, повышает уровень холестерина, нарушает работу сердца. Создаются идеальные условия для прогрессирования атеросклероза, сердечного приступа, инсульта.
- Следите за своим весом. Гормональная перестройка делает женщин более склонными к полноте. Им становится сложнее худеть, чем раньше. Однако это вполне возможно, если быть готовой приложить немного больше усилий.
Лекарственные препараты
Если норма холестерина у женщин после 50 лет не достигается правильным питанием, коррекцией образа жизни, ей назначают препараты, нормализующие показатели липидного обмен – гиполипидемические средства.
Лучше всего себя зарекомендовали статины – природные или синтетические блокаторы фермента ГМГ-КоА редуктазы, без которого невозможен синтез холестерина печенью. Регулярным приемом препаратов можно добиться снижения показателя общего холестерола на 23-42%, ЛПНП – 20-55%, триглицеридов – 5-30%, повысить уровень ЛПВП на 10-20%.
Существует 4 поколения статинов:
- первое – правастатин, ловастатин (Кардиостатин, Медостатин, Холетар), симвастатин (Вазилип, Зокор, Симло, Синкард);
- второе – флувастатин (Лескол);
- третье – аторвастатин (Атомакс, Атор, Аторис, Вазатор, Липримар, Торвакард, Тулип);
- четвертое – розувастатин (Крестор, Акорта, Липопрайм, Мертенил, Розарт, Розукард, Розулип, Сувардио), питавастатин (Ливазо).
Препараты первых двух групп назначают женщинам с незначительным подъемом холестерина. Аторвастатин, розувастатин, питавастатин – более мощные лекарственные средства. Их также могут назначать при небольших отклонениях от нормы в небольших дозировках.
Другие гиполипидемические средства менее действенны. Их применяют для лечения женщин, которым противопоказаны статины, или как средства, усиливающие действие ингибиторов ГМГ-КоА редуктазы. Способностью понижать холестерин обладают:
- фибраты (фенофибрат, гемфиброзил) – производные фиброевой кислоты, которые активируют расщепление ЛПОНП;
- никотиновая кислота (витамин В3, РР) – снижает холестерол при использовании больших доз препарата. Применяется редко из-за плохой переносимости;
- ингибиторы всасывания холестерина (эзетимиб) – препятствуют абсорбции стерола из желудочно-кишечного тракта;
- секвестранты жирных кислот (колестирамин, колестипол) – повышают выведение желчных кислот из организма, заставляя организм синтезировать новые из имеющегося холестерина.
Кроме перечисленных лекарств женщинам назначаются препараты, которые предупреждают тромбообразование (аспирин), снижают артериальное давление.
Народные средства
До открытия гиполипидемических лекарств, врачи и знахари снижали холестерин применением различных растительных препаратов. Позднее эффективность применения некоторых из них была доказана научно (1). Но поскольку сила их действия все же уступает синтетическим средствам, фитолечением рекомендуют заниматься только на начальных стадиях заболевания.
К одобренным официальной медициной народным методам относятся:
- Чеснок, который при регулярном употреблении хорошо снижает холестерин, повышает содержание ЛПВП. Его желательно есть сырым или принимать лекарства, содержащие экстракт пряности. Лечебные свойства готового чеснока несколько снижаются.
- Пажитник – специя, которая используется для приготовления блюд восточной кухни. Кроме гиполипидемического эффекта, обладает способностью снижать сахар крови даже у больных диабетом 2 типа. Рекомендуют, есть ежедневно по 2,5 г 2 раза/сутки, продолжительность курса лечения – 3 месяца.
- Куркума содержит активное вещество под названием куркумин. Среди его полезных свойств – понижение концентрации плохого холестерина, предупреждение развития некоторых видов рака, противоокислительное, противовоспалительное действие. Чтобы снизить содержание липидов крови необходимо ежедневно съедать 3 г специи.
- Имбирь – полезная пряность, хорошо влияющая на давление, показатели жирового обмена. Корень растения можно добавлять в соусы, салаты, напитки, выпечку.
- Тыквенное масло снижает уровень холестерина, препятствует тромбообразованию, стимулирует отток желчи, понижает давление. Готовый продукт можно приобрести в аптеке.
При заболеваниях пищеварительной системы, патологиях почек не все перечисленные растения безопасны. Перед началом лечения желательно получить одобрение гастроэнтеролога, нефролога или терапевта. Если выяснится, что указанные продукты вам кушать не желательно, замените их аналогичными экстрактами, которые продаются в аптеках.
Литература
- Paramjit S Tappia; Yan-Jun Xu; Naranjan S Dhalla. Reduction of Cholesterol and Other Cardiovascular Disease Risk Factors by Alternative Therapies, 2013
- Anne Harding. Menopause Causes Cholesterol Jump, Study Shows, 2012
- Рабочая группа Европейского общества кардиологов (ЕОК) и Европейского общества атеросклероза (ЕОА) по лечению дислипидемий. Рекомендации европейского общества кардиологов и европейского общества атеросклероза по лечению дислипидемий, 2012
- Maria Luz Fernandez, Ana Gabriela Murillo. Postmenopausal Women Have Higher HDL and Decreased Incidence of Low HDL than Premenopausal Women with Metabolic Syndrome, 2016

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: 27 февраля, 2020
