Паратгармон норма в крови

Паратгормон (паратирин, ПТГ, паратиреоидный гормон) – это вещество, выделяемое паращитовидными железами. Он, как и кальцитонин, отвечает за регуляцию уровня кальция и фосфора в организме человека. По химическому строению паратгормон относят к одноцепочечным полипептидам. Он лишен цистеина и сформирован из 84-х аминокислотных остатков.
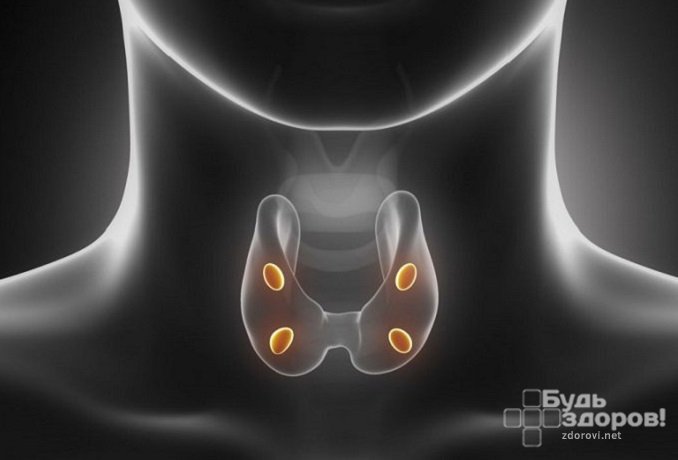 Паратиреоидный гормон синтезируется паращитовидными железами
Паратиреоидный гормон синтезируется паращитовидными железами
Патологические состояния, при которых уровень паратгормона повышен, у женщин наблюдаются чаще, чем у мужчин.
Норма паратгормона
Количество паратгормона в крови – величина нестабильная. Уровень этого вещества колеблется в зависимости от времени суток, что связано с биоритмами человека и особенностями обмена кальция. Минимальная его концентрация в организме наблюдается в семь утра, в то время как максимальная достигается к трем часам дня.
 Уровень ПТГ зависит от биоритмов человека
Уровень ПТГ зависит от биоритмов человека
Количество паратгормона в организме женщины зависит от ее возраста. У детей со дня рождения и до полного взросления (до 22 лет) количество гормона может колебаться от 12 до 95 пг/мл. В организме взрослого человека, возраст которого от 23 до 70 лет, уровень паратгормона должен находиться в пределах от 9 до 75 пг/мл. У женщин старше 71 года норма паратгормона составляет от 4,7 до 117 пг/мл.
Анализ на паратгормон
Для того чтобы определить уровень паратирина в организме, берут кровь из вены. Процедуру проводят натощак, после последнего употребления пищи должно пройти не меньше 8 часов. За три дня до анализа после согласования с врачом нужно отказаться от применения препаратов кальция. Также стоит исключить сильные физические нагрузки и отказаться от употребления алкоголя.
 В лабораторию для сдачи анализа лучше прийти за полчаса
В лабораторию для сдачи анализа лучше прийти за полчаса
За сутки до сдачи анализа на паратгормон нужно исключить из рациона жирную пищу, а в день проведения процедуры – воздержаться от курения. В лабораторию рекомендуется прийти немного раньше назначенного срока – примерно за полчаса до забора материла. В это время пациенту обеспечивают полный покой.
Анализ на паратгормон назначают в следующих случаях:
- повышение или понижение уровня кальция в крови;
- остеопороз;
- псевдопереломы длинных костей;
- частые переломы;
- склеротические изменения в области позвонков;
- кистозные образования в костной ткани;
- мочекаменная болезнь, при которой в почках формируются кальциево-фосфатные камни;
- подозрение на доброкачественные или злокачественные новообразования в области паращитовидных желез;
- множественная эндокринная неоплазия первого или второго типа;
- нейрофиброматоз.
Искажение результатов анализа может произойти в том случае, если пациент принимает противотуберкулезные, противосудорожные препараты или оральные контрацептивы. Также оказывают влияние некоторые антибиотики или витамин D.
Функции паратгормона
Гормон паратгормон принимает активное участие в обмене кальция и фосфора. Его уровень зависит от количества ионов кальция в крови, чем он ниже, тем активнее паращитовидная железа начинает вырабатывать этот гормон.
Большую роль при повышении уровня паратгормона играет питьевой режим. В сутки нужно выпивать не менее двух литров чистой негазированной воды.
Основные функции паратирина:
- уменьшение количества кальция, который теряется во время мочеиспускания;
- увеличение количества фосфата, выводящегося с мочой;
- извлечение из костной ткани фосфора и кальция и выведение их в кровь при дефиците этих элементов;
- отложение в костях кальция при его избыточном количестве в крови.
Причины повышения уровня паратгормона
Повышенная концентрация ПТГ в крови может наблюдаться при следующих патологиях:
- карцинома паращитовидных желез;
- гиперплазия паращитовидных желез;
- хроническая почечная недостаточность;
- рахит;
- аденома паращитовидной железы;
- болезнь Крона;
- новообразования в области поджелудочной железы;
- колиты;
- метастазы в области паращитовидной железы.
 При нарушениях синтеза гормона снижается прочность костей
При нарушениях синтеза гормона снижается прочность костей
Если синтез паратирина нарушен, то происходит нарушение кальциево-фосфорного обмена в организме. Кальций вымывается из костей, быстро теряется, а его всасывание в желудочно-кишечном тракте становится недостаточным. В результате этого формирование костной ткани замедляется, что приводит к остеопорозу.
Кости теряют свою прочность и часто ломаются. При этом количество кальция в крови будет повышенным, так как под действием паратирина он вымывается и попадает в плазму. Кальциноз сосудов становится причиной нарушения кровообращения, в желудке и двенадцатиперстной кишке образуются язвы, а из-за повышения уровня солей фосфора в почках появляются камни.
Читайте также:
1. Гиперкальциемия
2. Гипокальциемия
3. Гиперпаратиреоз
Признаки повышения уровня паратгормона
На начальной стадии признаки того, что уровень паратгормона повышен, практически отсутствуют. Определить это можно случайно при обнаружении гиперкальциемии.
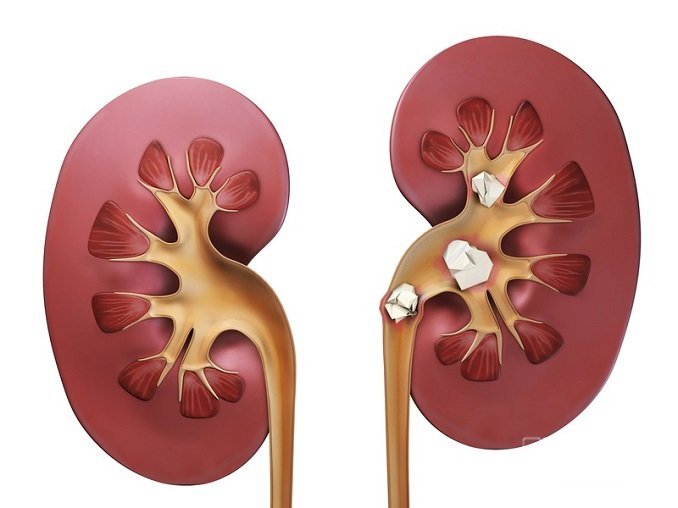 Камни в почках являются одним из симптомов повышенного уровня ПТГ
Камни в почках являются одним из симптомов повышенного уровня ПТГ
В дальнейшем у пациента возникают следующие симптомы со стороны мочевыделительной системы:
- частое мочеиспускание;
- сильная жажда;
- камни в почках;
- частые воспалительные процессы в почках (пиелонефриты).
В тяжелых случаях возможно развитие почечной недостаточности.
Со стороны желудочно-кишечного тракта возможно появление следующих симптомов:
- отсутствие аппетита;
- тошнота и рвота;
- воспалительный процесс в поджелудочной железе (панкреатит);
- камни в поджелудочной железе (калькулезный холецистит);
- язва желудка и двенадцатиперстной кишки;
- метеоризм.
Со стороны опорно-двигательного аппарата появляются такие симптомы, как:
- остеопороз;
- боль и слабость в мышцах;
- разрушение хрящевой ткани суставов (хондрокальциноз);
- частые переломы.
Нормализовать уровень паратгормона в крови можно при помощи гормональных препаратов. Также возможно применение бисфосфонатов. Их назначает врач в зависимости от причин появления патологии.
Если уровень паратгормона в организме повышен длительное время, могут наблюдаться осложнения со стороны нервной и сердечно-сосудистой системы:
- повышение артериального давления;
- повышенная возбудимость;
- спутанность сознания;
- сонливость;
- депрессивные состояния.
В тяжелых случаях высокий уровень паратгормона может привести к развитию гиперкальциемического криза. Это серьезное заболевание, которое в 65% случаев приводит к летальному исходу. Практически всегда оно развивается внезапно. У пациента появляется слабость, он отказывается от пищи. В дальнейшем тонус мышц снижается, появляются боли в суставах, нервно-психические расстройства, нарушается работа пищеварительной системы.
 Тошнота является одним из симптомов гиперкальциемического криза
Тошнота является одним из симптомов гиперкальциемического криза
Возникает тошнота, неукротимая рвота, не связанная с приемом пищи, и боли в животе, которые симулируют острый аппендицит. Также могут появиться симптомы острого панкреатита или перфорироваться язва.
У больного повышается температура тела до 40 °C, возникает жажда, учащенное мочеиспускание и тахикардия. Также наблюдается легочная кальцификация, которую сложно отличить от тяжелой пневмонии или отека легких.
При почечной форме криза у пациента с повышенным уровнем паратгормона наблюдаются симптомы почечной недостаточности. Если происходит поражение нервной системы, у него появляется повышенная возбудимость, зрительные галлюцинации, эпилептические припадки, потеря памяти. При гиперкальциемическом кризе необходима немедленная госпитализация.
Как понизить уровень паратгормона
Нормализовать уровень паратгормона в крови можно при помощи гормональных препаратов. Также возможно применение бисфосфонатов. Их назначает врач в зависимости от причин появления патологии. В некоторых случаях для того, чтобы понизить уровень гормона, необходимо хирургическое вмешательство и удаление части паращитовидных желез.
 В некоторых случаях требуется хирургическое удаление части паращитовидных желез
В некоторых случаях требуется хирургическое удаление части паращитовидных желез
Абсолютными показаниями к операции являются:
- злокачественные новообразования, располагающиеся в области паращитовидных желез;
- доброкачественная одиночная опухоль паращитовидных желез;
- молодой возраст пациента;
- нарушения работы почек;
- гиперкальциемия высокой степени;
- низкий уровень костной массы.
Такое лечение эффективно более чем в 97% случаев. Рецидив заболевания возможен только при генетической форме синдрома гиперкальциемии.
Гормон паратгормон принимает активное участие в обмене кальция и фосфора. Его уровень зависит от количества ионов кальция в крови, чем он ниже, тем активнее паращитовидная железа начинает вырабатывать этот гормон.
Если количество гормона немного превышает норму, откорректировать его уровень можно с помощью питания. В рацион включают продукты, богатые кальцием, магнием, сложными углеводами и жирными кислотами, исключают жирную, жареную, острую пищу и копчености, алкогольные и газированные напитки. Необходимо строго ограничить количество поваренной соли.
Большую роль при повышении уровня паратгормона играет питьевой режим. В сутки нужно выпивать не менее двух литров чистой негазированной воды.
При подозрении на повышение уровня паратгормона в организме нужно обратиться за консультацией к эндокринологу. Самостоятельное лечение недопустимо, так как оно может привести к необратимым последствиям.
 Приложение Ornament
Приложение Ornament
Сохранять и систематизировать результаты лабораторных анализов на паратгормон и другие показатели удобно в бесплатном приложении для смартфонов – Ornament. Доступно три варианта загрузки данных: вручную, загрузка файла с результатами или даже фотографии бланка с результатами.
Ornament анализирует более 2 900 биомаркеров, сравнивая их значения с нормальными показателями. Все отклонения выделяются желтым цветом. В Ornament также есть функция оценки иммунитета и отдельных органов. А ещё есть внутренний форум с пользователями, среди которых есть медики – можно бесплатно задать вопросы по расшифровке тех или иных показателей здоровья.
Скачивайте Ornament бесплатно в Play Market и App Store.
Видео с YouTube по теме статьи:
Энциклопедия / Анализы / Паратгормон
Паратгормон (паратиреоидный гормон, паратирин, ПТГ, parathyroid hormone, PTH) – биологически активное гормональное вещество, выделяемое околощитовидными железами. Паратгормон регулирует уровень кальция и фосфора в крови.
Основной эффект паратгормона – увеличение концентрации кальция и понижение фосфора в сыворотке крови за счет усиления всасывания кальция в кишечнике и активации его усвоения организмом.
Поводом для исследования крови на уровень этого гормона являются нарушение концентрации кальция и (или) фосфора плазмы крови.
Паратгормон вырабатывается в области паращитовидных желез, является особой белковой молекулой и принимает активное участие в обмене кальция, и опосредованно – фосфора. Уровень гормона зависит от количества ионов кальция в крови – чем ниже уровень кальция, тем активнее паращитовидными железами выделяется этот гормон. Основной его функцией в организме является:
- уменьшение потерь кальция с мочой,
- увеличение выведения фосфора с мочой,
- извлечение кальция и фосфора из костной ткани в кровь при его дефиците,
- отложение кальция в костях при его избытке в крови.
Уровень гормона колеблется в течение суток, что связано с физиологическими особенностями обмена кальция и биоритмами человека, максимальная концентрация гормона достигается к 3-м часам дня, минимальная – в 7 утра.
Если нарушено выделение паратгормона, то страдает фосфорно-кальциевый обмен организма, так как происходит потеря кальция почками, нарушение его всасывания кишечником и вымывание из костей.
При избытке паратгормона возникает замедление формирования костной ткани, в то время как старые костные балки активно рассасываются, что приводит к размягчению костей (остеопорозу). Плотность костей и их прочность снижается, что грозит частыми переломами, при этом уровень кальция в крови будет повышенным, так как кальций под действием гормона вымывается в плазму.
Страдают почки из-за повышения в них солей фосфора, возникает склонность к камнеобразованию, а в кишечнике и желудке возникает язвообразование из-за кальциноза сосудов и нарушения кровообращения.
При подозрении на патологию паращитовидных желез и нарушения обмена паратгормона проводят анализ крови на уровень этого гормона. Показания для проведения исследования:
- снижение или повышение уровня кальция в плазме крови,
- частые переломы костей,
- остеопороз,
- склеротические процессы в области тел позвонков,
- кистозные изменения в костях,
- подозрение на опухолевые процессы в области паращитовидных желез,
- мочекаменная болезнь с кальциево-фосфатными камнями.
Подготовка к исследованию
Для анализа берут кровь из вены, утром, натощак, последний прием пищи должен быть не позднее восьми часов до сдачи анализа. За трое суток стоит отказаться от физических нагрузок, приема алкоголя, в день исследования – отказаться от курения. Перед сдачей анализа необходимо полчаса посидеть в спокойном состоянии.
Количество гормона колеблется в возрастном и половом аспекте:
Нормы у мужчин:
- до 20-22 лет – от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Нормы у женщин:
- до 20-22 лет – от 12 до 95 пг/мл
- от 23 до 70 дет – от 9.5 до 75 пг/мл
- старше 71 года – 4.7 до 117 пг/мл
Во время беременности уровень паратгормона колеблется от 9.5 до 75 пг/мл.
Повышение уровня паратгормона указывает на:
- первичный или вторичный гиперпаратиреоз в результате ракового перерождения, рахита, болезни Крона, колита, почечной недостаточности или гипервитаминоза Д,
- синдром Золингера-Эллисона (опухоль в области поджелудочной железы).
Понижение уровня паратгормона указывает на:
- первичный или вторичный гипопаратиреоз из-за дефицита магния, саркоидоза, операций на щитовидной железе, дефицита витамина Д,
- активный процесс разрушения костей (остеолиз).
При дефиците паратгормона необходимо применение заместительной гормонотерапии от нескольких месяцев до пожизненного, в зависимости от причины, вызывавшей снижение уровня.
При избытке паратгормона показана хирургическая резекция одной или нескольких желез с достижением уровня нормы.
При раке – полное удаление желез с последующей заместительной гормонотерапией.
Источник: diagnos.ru
Так сокращенно называется паратиреоидный гормон, производимый паращитовидными железами. Это биологически активное вещество, которое контролирует фосфорно-кальциевый обмен. Изменение их количества в крови является показанием к проведению анализа на паратгормон. Понижение или повышение уровня данного вещества вещества вызывает проблемы в организме. Это можно определить по сильной жажде, частым мочеиспусканиям и ряду других симптомов. Для нормализации уровня паратгормона используют специальную схему лечения лекарствами и диетой.
Общие сведения о паратгормоне
В медицине паратгормон – это гормон, который производится околощитовидными железами. По химическому строению он относится к группе одноцепочечных полипептидов и является веществом белковой природы, состоящим из 84 аминокислот, лишенных цистеина. Паратгормон имеет еще несколько взаимозаменяемых названий, таких как:
- паратирин;
- паратиреоидный гормон;
- ПТГ;
- parathyroid hormone (сокращенно PTH).
Паратгормон – самый сильный из 3 гормонов (наряду с кальцитонином и витамином Д3), которые регулируют уровень кальция и фосфора в крови. Вырабатывается он паращитовидными железами (ПЩЖ) – у каждого человека их 4. Отмечаются случаи и большего или меньшего количества этих органов – примерно у 3% людей. Железы расположены симметрично – по паре снизу и сверху щитовидки (на задней поверхности или внутри).
Паратирин образуется из своего предшественника с более низкой биологической активностью – пропаратгормона (проПТГ). Он синтезируется околощитовидными железами, где за счет протеолитического расщепления превращается в ПТГ. Уровень последнего под действием негативных факторов может изменяться:
- увеличиваться, что ведет к гиперкальциемии, провоцирующей развитие камней в почках, язвы желудка и 12-перстной кишки, панкреатита;
- уменьшаться, из-за чего формируется гипокальциемия, которая становится причиной судорог (вплоть до летальной тетании), болей в животе и мышцах, ощущений покалывания в конечностях.
Функции паратгормона в организме
Основными функциями паратирина являются регуляция кальциевого обмена и контроль уровня фосфора в плазме крови. С последним микроэлементом ПТГ связан опосредовано. Это обусловлено тем, что при понижении уровня кальция количество фосфора, наоборот, повышается. К функциям паратирина также относятся:
- увеличение количества витамина Д3, который дополнительно стимулирует всасывание кальция в кровь;
- отложение излишков кальция в костях;
- выведение из костных структур кальция и фосфора при их дефиците в крови;
- снижение объема выводимого с мочой кальция и одновременное повышение уровня фосфора в крови.
Чем опасно изменение уровня паратгормона
Когда повышается секреция паратирина, развивается гиперпаратиреоз. При этом состоянии усиливается активность остеокластов – клеток, которые удаляют костную ткань посредством растворения минеральной составляющей и разрушения коллагена. Вследствие этого начинают преобладать процессы резорбции: кости размягчаются, развивается их остеопения (потеря плотности). Вымывание из костной ткани кальция при гиперпаратиреозе называется паратиреоидной остеодистрофией. Основные признаки этой патологии: выраженные боли и частые переломы.
При повышенной секреции паратирина вымываемый из костей кальций начинает усиленно всасываться в кишечнике и накапливаться в крови. Следствием становится гиперкальциемия, на которую указывают следующие признаки:
- нарушение свертываемости крови;
- аритмии;
- панкреатит;
- запоры;
- пептические язвы желудка и 12-перстной кишки;
- мышечная гипотония;
- камни в почках и желчном пузыре;
- заторможенность;
- расстройства психики;
- утомляемость.
При снижении количества вырабатываемого паратирина в крови повышается уровень фосфатов и развивается гипокальциемия. Из-за этого могут наблюдаться следующие признаки:
- ранняя седина;
- выпадение волос;
- ранняя катаракта;
- частые перепады настроения;
- боли в мышцах и животе;
- проблемы с зубами;
- ломкость ногтей;
- аритмии.
Причины нарушений выработки паратгормона
Состояние организма, при котором наблюдается избыточное продуцирование паращитовидными железами паратгормона в ответ на повышение уровня кальция в крови, называется гиперпаратиреозом. Он бывает первичным, вторичным и третичным. Каждая форма гиперпаратиреоза развивается по определенным причинам. Первичная образуется в результате следующих патологий:
- диффузной гиперплазии желез;
- новообразований (карцином, аденом, гиперплазий), затрагивающих паращитовидные железы.
Вторичный гиперпаратиреоз развивается на фоне заболеваний других внутренних органов, которые не связаны с околощитовидными железами. К таким относятся следующие патологии:
- хронический дефицит витамина D (кальциферола);
- деминерализация костей;
- хроническая почечная недостаточность (ХПН);
- миелома;
- нарушения всасывания кальция в кишечнике из-за того, что почки не могут обеспечить нормальное образование кальцитриола.
Самой редкой формой гиперпаратиреоза является третичная. Она встречается при аденоме (опухоли) околощитовидных желез или их гиперплазии. Причинами третичной формы могут выступать и следующие патологии:
- врожденные пороки ПЩЖ;
- недостаточное кровоснабжение желез;
- удаление или повреждение ПЩЖ;
- инфекционное поражение околощитовидных желез.
Показания к анализу на паратгормоны
Определение уровня этого вещества не входит в стандартный список исследований крови. По этой причине анализ на паратгормон назначают при наличии у пациента признаков, указывающих на недостаток или избыток данного вещества. К показаниям относятся следующие патологии:
- кистовидные изменения костей;
- частые переломы, остеопороз;
- пониженный или повышенный уровень кальция, выявленный при анализе крови;
- кальциево-фосфатные камни в почках;
- склероз позвоночника;
- нейрофиброматоз;
- хронические заболевания почек;
- аритмия неясной этиологии;
- мышечная гипотония;
- множественная эндокринная неоплазия;
- новообразования в щитовидной и паращитовидных железах.
Симптомы повышенного паратгормона
При недостатке и избытке паратирина у человека наблюдаются разные симптомы. Появление одного или нескольких признаков отклонения количества этого гормона от нормы тоже является показанием к проведению анализа. Направление на него может дать эндокринолог. Если паратиреоидный гормон повышен, то пациент имеет жалобы на следующие признаки:
- постоянную жажду;
- частые позывы к мочеиспусканию;
- мышечную слабость, из-за которой движения становятся неуверенными, случаются частые падения;
- боль в мышцах, вызывающей «утиную походку»;
- частые переломы, деформация скелета;
- отставание в росте (у ребенка);
- ослабление здоровых зубов, которые затем выпадают;
- почечная недостаточность из-за формирования камней.
Признаки пониженного паратгормона
Если паратгормон понижен, то характерным признаком этого являются мышечные судороги и подергивания, которые не поддаются контролю и напоминают идентичные эпилептические приступы. На фоне этого могут наблюдаться следующие симптомы:
- боль в сердце;
- тахикардия;
- бессонница;
- озноб, сменяющийся сильным жаром;
- проблемы с памятью;
- спазмы бронхов, трахеи, кишечника;
- депрессия.
Норма паратгормона
Существуют интервалы показателей паратгормона, значения в которых считаются нормальными. Они разнятся в зависимости от возраста, но пол на уровень этого гормона не влияет. Иногда показатели нормы отличаются у разных лабораторий, поэтому ориентироваться нужно на выданный специалистом бланк. Для полноты картины кровь пациента дополнительно исследуют на содержание фосфора и кальция. Кроме того, уровень этих показателей определяют и в моче больного. Норма паратгормона для женщин и мужчин представлена в таблице:
Возраст | Норма паратирина у мужчин, пг/мл | Норма паратирина у женщин, пг/мл | Норма паратирина для беременных, пг/мл |
До 20-22 лет | 12-95 | 12-95 | 9,5-75 |
23-70 лет | 9,5-75 | 9,5-75 | |
От 71 года | 4,7-117 | 4,7-117 |
Особенности сдачи крови
Сдача анализа происходит утром натощак. Специалист для исследования забирает венозную кровь. Чтобы результат был достоверным, накануне вечером нельзя есть позже 8 часов вечера. В целом, последний прием пищи должен быть не позднее 8 ч до взятия крови для исследования. Разрешается употреблять только негазированную очищенную воду. Дополнительно перед анализом необходимо:
- за 3 дня до сдачи исключить алкоголь и уменьшить физическую активность;
- не курить за час до исследования;
- непосредственно перед анализом полчаса посидеть спокойно;
- предупредить специалиста, который берет кровь, о наличии инфекций, беременности и лактации, поскольку они могут повлиять на результаты;
- отказаться от Л-тироксина за 10 часов до процедуры.
Лекарства, вызывающие отклонения
L-тироксин не относится к лекарствам, которые сильно влияют на результаты анализа на паратгормон. Кроме того, он очень медленно выводится из организма – за 8-10 дней. В связи с этим отказываться от него за 1-2 дня до исследования нерационально, потому как часть препарата все равно будет в крови. Концентрация Л-тироксина достигает в организме максимума спустя 6-7 часов после приема, из-за чего от данного препарата и рекомендуют отказаться за 10 часов до анализа на паратгормон. Более существенно на концентрацию паратгормона влияют следующие лекарственные средства:
- тиазидные диуретики;
- противосудорожные препараты;
- фосфаты;
- витамин D;
- стероиды;
- комбинированные оральные контрацептивы;
- Рифампицин;
- Изониазид;
- препараты лития.
Причины пониженного паратгормона
Первичный гипопаратиреоз, при котором снижены уровни кальция и паратирина, развивается только на фоне нарушения функций паращитовидных желез. Вторичная форма указанной патологии связана с заболеваниями или особыми состояниями других внутренних органов, такими как:
- идиопатическая гиперкальциемия;
- аутоиммунные заболевания;
- активное разрушение костной ткани;
- миеломная болезнь, саркоидоз;
- гипервитаминоз витамина А или Д;
- понижение уровня магния в крови;
- осложнения после хирургического лечения заболеваний щитовидной железы или после резекции паращитовидных желез;
- тяжелый тиреотоксикоз;
- болезнь Коновалова-Вильсона;
- гиперхроматоз.
Причины повышенного паратгормона
Гиперпаратиреоз, при котором усилена выработка паратгормона, бывает вызван компенсаторными механизмами, т. е. как ответная реакция на снижение уровня кальция в крови. В такой ситуации увеличение секреции паратирина необходимо для усиления абсорбции этого микроэлемента и мобилизации его из депо. По результатам анализа на такое состояние указывают гипокальциемия и повышенный уровень ПТГ.
Одновременное увеличение в крови количества кальция и паратгормона указывает на первичный гиперпаратиреоз. Фосфаты при этом остаются в норме или снижаются, что зависит от тяжести состояния пациента. Причины первичного гиперпаратиреоза следующие:
- гиперплазия тканей околощитовидных желез;
- рак или аденома ПЩЖ;
- множественная эндокринная неоплазия.
Все эти патологии связаны непосредственно с околощитовидными железами. Когда гиперпаратиреоз развивается на фоне заболеваний других внутренних органов, он называется вторичными. Причинами его являются следующие патологии:
- хроническая недостаточность почек;
- неспецифический язвенный колит;
- болезнь Крона;
- семейные формы рака щитовидной железы;
- травма спинного мозга;
- рахит, гиповитаминоз D;
- синдром мальабсорбции.
Выделяют и третичную форму гиперпаратиреоза. Она развивается при автономных гормоносекретирующих опухолях в околощитовидных железах, легких и почках. Среди редких причин повышения паратгормона выделяют следующие патологии:
- метастатическое поражение костной ткани;
- синдромы Олбрайта, Золлингера-Эллисона с периферической тканевой резистентностью;
- наследственная дистрофия.
Нормализация паратгормона
Отклонения уровня паратгормона от нормы опасно для жизни человека, поэтому такие состояния требуют обязательного специализированного лечения. После проведения полного обследования эндокринолог назначает адекватную терапию для стабилизации гормонального баланса. Коррекция уровня паратирина происходит под лабораторным контролем показателей кальция и фосфатов.
При дефиците ПТГ назначается заместительная гормонотерапия, которая может длиться от нескольких месяцев до десятков лет или даже быть пожизненной. Если уровень паратирина повышен незначительно, то пациенту прописывают диетическое питание с уменьшением количества фосфатов. В противном случае используется консервативная терапия, включающая в зависимости от причины гиперпаратиреоза следующие меры:
- прием витамина Д – при его недостатке;
- лечение заболеваний почек – при их хронической недостаточности;
- борьбу с патологиями желудочно-кишечного тракта – при нарушении всасывания кальция в кишечнике.
Из этих схем терапии можно понять, что для снижения уровня паратирина необходимо лечить основное заболевание, которое вызвало повышение жтого гормона. Если консервативная терапия не помогла или у пациента первичный гиперпаратиреоз, то используют хирургические методики. Во время операции удаляют часть паращитовидных желез или их опухоли, что помогает нормализовать уровень ПТГ. Радикальное лечение требуется и при повышении паратгормона на фоне злокачественных новообразований в ПЩЖ. В этом случае опухоли удаляют и назначают гормонозаместительную терапию.
Медикаментозная терапия
Для восстановления механизмов регуляции кальциевого обмена в организме пациенту назначают гормонозаместительную терапию. Она показана при недостатке паратиреоидного гормона и гипокальциемии. Устранить эти состояния помогает препарат Паратиреоидин, который стимулирует функционирование околощитовидных желез. Основой препарата является гормон, получаемый из околощитовидных желез убойного скота. Краткая характеристика данного лекарства:
- Форма выпуска: ампулы по 1 мл, флаконы объемом 5 или 10 мл.
- Фармакологическое действие: устраняет приступы тетании при гипопаратиреозе.
- Показания к применению: гипопаратиреоз, другие виды тетании, спазмофилия, бронхиальная астма, крапивница и другие аллергические заболевания.
- Дозировка: внутримышечно или подкожно по 2 мл до 3 раз ежедневно для взрослых, по 0,25-0,5 мл – для детей до 1 года, 0,5-0,15 мл – для малышей 2-5 лет, 1,5-2 мл – для ребенка 1,5-2 мл.
- Побочные эффекты: общая слабость, тошнота, рвота, диарея, вялость.
- Противопоказания: рахит, почечнокаменная болезнь, гиперпаратиреоз.
Препарат может вызвать привыкание, поэтому при появлении прогнозируемого эффекта его отменяют. Далее пациенту прописывают витамин D и диетотерапию с большим количеством кальция и минимальным содержанием фосфора. Часто применяются препараты, указанные в таблице:
Препараты кальция | Препараты витамина D | ||
Хорошо растворимые | Плохо растворимые | Активные | Неактивные |
|
| Альфакальцидол |
|
Для лечения женщин во время менопаузы назначается препарат Терипаратид, содержащий рекоменбинантный человеческий паратиреоидный гормон. Показания к использованию лекарства – остеопороз. Для активизации минерализации костей используется препарат Форстео. Он аналогичен Терипаратиду по составу и эффекту. Форстео влияет на фосфорно-кальциевый обмен в почка и костной ткани. Он показан при остеопорозе не только у женщин, но и мужчин, страдающих гипогонадизмом. Краткая инструкция к препарату Форстео:
- Лечебное действие: стимулирует остеобласты, увеличивает кишечную абсорбцию и канальцевую реабсорбцию кальция и экскрецию фосфатов почками.
- Дозировка: 20 мкг 1 раз в сутки подкожно в область бедра или живота.
- Длительность лечения: 18 месяцев.
- Побочные эффекты: боли в конечностях, анемия, депрессия, головная боль, головокружение, одышка, тошнота, рвота.
- Противопоказания: тяжелая почечная недостаточность, метастазы и опухоли в анамнезе, предшествующая лучевая терапия, беременность, лактация, метаболические заболевания костей.
- Преимущества: снижает риск развития переломов вне зависимости от возраста и исходного уровня костного метаболизма.
Диета
Н
