Пониженная норма холестерина в крови

 Низкий уровень холестерина в крови не менее опасен, чем его избыток. Страдает сердце, сосуды, ткани организма, им не хватает строительного материала и энергии. Углеводы не заменяют жиры.
Низкий уровень холестерина в крови не менее опасен, чем его избыток. Страдает сердце, сосуды, ткани организма, им не хватает строительного материала и энергии. Углеводы не заменяют жиры.
В тяжелых случаях развивается дистрофия и геморрагический инсульт.
В статье будут рассмотрены причины пониженного холестерина, последствия и способы лечения в домашних условиях.
О чем говорит пониженный холестерин в крови человека?
Холестерин бывает разный. В первоначальном виде – это спирт холестерол. Он образуется в печени из поступающих в нее жиров с пищей. Именно в виде холестерола они усваиваются тканями организма. Трансформация нужна, чтобы жиры могли циркулировать по кровотоку. В первоначальном виде они не растворимы и не смешиваются с жидкостями. Значит не могут проникнуть в кровь. Хотя в не значительном количестве на анализе крови их можно обнаружить.

Около 70-75% холестерина вырабатывается печенью и около 25% поступает с пищей.
Холестерол в крови не однороден. Он представлен липопротеидами разной плотности: низкой (ЛПНП), очень низкой (ЛПОНП) и высокой (ЛПВП). У них разное строение и разные функции. Понижение любой фракции мгновенно отражается на состоянии липидного обмена.
Низкий уровень общего ХС
Единого норматива уровня холестерина в крови не существует. Для каждого возраста и пола установлена своя нормальная концентрация. Рассмотрим общие моменты.
Снижение общего холестерина без отдельного разбора каждой фракции ничего не значит. Диагноз ставится на основе изучения липидограммы. Это данные о концентрации ЛПВП, ЛПНП И ЛПОНП. Их получают на биохимическом анализе крови. Последствия снижения каждого вида жира свои.
На основании данных об очень низком уровне общего холестерина, врач делает предположение о присутствии липидного дисбаланса и назначает дополнительные исследования. Они дают более четкую информацию. Дальнейшими его действиями будет выяснение причины понижения жира в крови.
Низкий уровень ЛПВП
Эти липопротеиды транспортируют молекулы жира из тонкого кишечника в печень. Там они перерабатываются в холестерол. Любой излишек липидов в крови также подхватывается ЛПВП и несется в печень на повторную переработку. Этот холестерол обозначается как «хороший».
ЛПВП представляют собой мешочки, внутри них помещены молекулы жира. Так они без проблем передвигаются по крови, не взирая на невозможность смешиваться с ней. На поверхности мешочков находятся белки. Они играют роль рецепторов, чувствительных к клеткам печени. ЛПВП безошибочно находит орган и несет жиры туда.
Пониженный уровень ЛПВП опасен для организма. Если этих липопротеидов мало, весь поступивший жир свободно циркулирует по кровотоку, он может осесть на стенки сосудов и образовать атеросклеротическую бляшку. Последствия этого процесса – сердечная недостаточность и гипертония. В тяжелых случаях – инфаркт миокарда и инсульт.

Образование холестериновых бляшек вследствие низкого уровня ЛПВП.
Через суженные сосуды (из-за холестериновых бляшек) кровь не может двигаться с необходимой скоростью, ткани не получают достаточного количества питательных веществ и кислорода. Давление внутри сосудов растет. Сердце работает в усиленном темпе, пытается компенсировать недостаток скорости напором. Сердечная мышца быстро выходит из строя от перенапряжения. Так развивается сердечная недостаточность и все ее последствия.
Отрыв тромба от стенки сосуда дает инфаркт или инсульт (в зависимости от места его проникновения). А все эти процессы могут произойти из-за того, что транспортеры избыточного количества жира в крови понизились в значительной степени. Лечить липидный дисбаланс нужно обязательно и соблюдать все предписания врача.
Низкий уровень ЛПНП
В составе липопротеидов низкой плотности транспортируется холестерин из печени к тканям организма. Там он используется ими в качестве источника энергии и материала для строительства клеток. Он называется «плохим», потому что при избытке формирует на стенках сосудов бляшки. Если уровень ЛПНП понижен, это значит, что организм не получает достаточного количества питания (кроме состояния гипертиреоза – многократного усиления интенсивности обмена веществ).
Последствиями сниженных ЛПВП будут дистрофия, гормональный дисбаланс (холестерол – это основа для синтеза гормонов), нарушение целостности тканей.
Одним из самых серьезных последствий дефицита ЛПНП является геморрагический инсульт. Клетки мозга испытывают дефицит липидов, их клеточных мембраны распадаются. Кровь свободно просачивается из кровяного русла в ткани мозга. Мозг буквально пропитывается кровью, начинается отмирание его участков. В редких случаях больного удается спасти. Причины понижения и способы коррекции концентрации ЛПНП будут рассмотрены ниже.
Характерные симптомы и признаки отклонений
Липидный дисбаланс можно определить по следующим признакам:
- постоянная усталость, отсутствие энергии и желания что-либо делать;
- бледность кожи, ломкость ногтей, волос и другие симптомы авитаминоза;
- шелушение и сухость кожи;
- резкое снижение веса (или повышение, в случае с понижением ЛПВП);
- отек лимфоузлов;
- депрессия, апатия, приступы агрессии;
- мышечные боли;
- плохой аппетит.
Если дефицит жиров обусловлен нарушением всасывания липидов в кишечнике, то характерный симптом – стеаторея. Жирный стул. В кале наблюдается большое количество не переваренных остатков пищи и жирные следы.
Причины понижения
Все причины можно условно разделить на патологические и физиологические. Первая группа – это серьезные патологии в организме, из-за которых содержание липидов сильно снижается. Отклонение в концентрации является всего лишь следствием и корректируется при устранении основной причины.
Заболевания, в результате которых нарушается жировой баланс:
- болезни органов пищеварения. Преимущественно тонкого кишечника, например, болезнь Уиппла. Нарушается всасывание жиров в кровоток. Они выводятся в неизменном виде. Диета в данном случае бессильна. Сколько бы человек не потреблял липидов, они не усвоятся;
- эндокринные нарушения, опухоли на эндокринных железах;
- сахарный диабет;

Признаки сахарного диабета, который часто встречается при пониженном холестерине.
- нарушения работы щитовидной железы (гипертиреоз). Обмен веществ в тканях настолько интенсивен, что свободные жиры мгновенно усваиваются ими, а в крови их концентрация снижается;
- врожденные аномалии сердечно-сосудистой системы;
- заболевания мозга;
- почечные патологии;
- нарушение процесса образования холестерола в кишечнике (при гепатитах и других хронических заболеваниях).
Если вы прошли все доступные методы исследования, а серьезных болезней не выявлено, обратите внимание на ваш образ жизни и рацион. Нарушения дисбаланса могут проявиться в результате:
- строгой диеты (недостаточного употребления жиров в пищу);
- интенсивных физических нагрузок в сочетании со скудным питанием;
- активного употребления сладкого;
- стрессов, отсутствия полноценного сна и отдыха;
- злоупотребления курением и спиртными напитками.
Если вы придерживаетесь вегетарианской диеты, то учтите, что растительные жиры не могут в полной мере покрыть потребность организма в липидах. Они бесспорно очень полезны, но поднять уровень холестерина может только животная пища. У вегетарианцев часто диагностируется дистрофия в результате снижения уровня жиров. Это серьезный недостаток диеты.
Последствия при отсутствии лечения
При недостатке холестерина в организме развивается дистрофия. Это истощение всех органов и тканей. Они не получают достаточного количества питательных веществ и не могут выполнять свою функцию.
Особенно опасно поражение жизненно – важных органов. Сердечная, печеночная, почечная недостаточность могут вызвать летальный исход. Нехватка жиров для синтеза половых гормонов снижает либидо, у женщин нарушается менструальный цикл, образуются опухоли и эрозии на органах малого таза. У мужчин развивается аденома простаты.
В редких случаях развивается компенсаторное ожирение. Истощение жировых запасов воспринимается организмом как угроза для жизни. Он начинает накапливать энергию в виде так называемого «углеводного веса». Сбросить его легко, достаточно лишь наладить поступление жиров в организм.
При недостаточном поступлении жиров в пищу развивается авитаминоз. Жирорастворимые витамины не усваиваются. Среди них: витамин А, Д, Е. Тяжелые последствия нехватки ЛПВП были описаны выше.
Что делать и как повысить низкий холестерин?
Самостоятельно лекарства назначать не рекомендуется. У них есть побочные эффекты и противопоказания. В домашних условиях можно скорректировать липидный баланс с помощью организации режима питания, приема витаминов и адекватных физических нагрузок.
Основы правильного питания при низком уровне холестерина в крови

Если жиров в организме не достаточно, то это не значит, что нужно активно употреблять их в пищу. Они бывают разные, следует наполнять меню максимально полезными и безопасными для сосудов.
Отдавайте предпочтение мясным бульонам, в них содержится много липидов. Растительные жиры употребляйте в пищу ежедневно. В их составе присутствуют полиненасыщенные жирные кислоты. Это омега-3, 6, 9. Они восполняют нехватку жира в теле, при этом растворяют присутствующие атеросклеротические бляшки.
Питание при диете должно быть дробным: 5-6 раз в день плюс перекусы- оптимальный вариант. Жидкость после еды употребляйте через 30-40 минут. Во время приема пищи напитки разбавляют желудочный сок и нарушают всасывание полезных веществ. Рекомендуемая форма приготовления пищи: запекание, варка, тушение, пар.
Запрещено употреблять:
- жареные блюда;
- низкосортные копчености;
- фаст фуд, чипсы, сухарики;
- маргарин.
В этих блюдах содержатся «вредные» жиры, нет необходимости наполнять ими организм.
5 лучших продуктов
Чтобы повысить уровень холестерина в крови, старайтесь по максимуму включать в меню следующие блюда. В них содержатся хорошо усвояемые липиды, полезные для организма.

Лучшие продукты для повышения уровня жиров в организме.
Растительные масла – оливы, кунжута, конопли, ореха. В маслах содержится омега-3 и большое количество растительных жиров.
- Молочные продукты: сыр, творог, сметана, сливки, сливочное масло.
- Жирные сорта рыбы: форель, семга, скумбрия, сельдь, мойва.
- Говяжья печень, язык.
- Льняное масло и семя (в этих продуктах содержатся природные фитоэстрогены, кроме высокого процента растительных жиров, вещества нормализуют гормональный фон).
Образ жизни и физические упражнения
Физическая активность необходима для улучшения кровотока. При недостаточном снабжении тканей питательными веществами это важно.
Основные рекомендации при занятиях спортом:
- не доводить себя до изнеможения, контролируйте нагрузку;
- после очередного занятия спортом не забывайте хорошо покушать;
- занимайтесь физкультурой после 16:00.
Отдельное внимание уделите полноценному сну. Хорошо высыпайтесь. Не менее 8 часов в сутки вы должны проводить в кровати. Во время дневной работы делайте перерывы на перекус или простой отдых. 15 минут каждые 2 часа – оптимальный вариант.
На выходных старайтесь находиться как можно больше на свежем воздухе. Кислород улучшает питание тканей и восстанавливает их.
Витаминные комплексы
Восполняйте нехватку жирорастворимых витаминов. Принимайте витамины А, Е и Д в виде капсул или масляного раствора. Они продаются в любой аптеке. Употребляются 1-2 раза в день в соответствии с инструкцией.
Можно принимать эти вещества в составе поливитаминных комплексов. В них включены не только витамины, но и микроэлементы. При появлении признаков истощения полезные вещества особенно нужны.
Периодичность контроля показателей крови

Уровень холестерина определяется на биохимическом анализе крови. В норме у взрослого человека он проводится раз в 1-2 года (после 40 лет) или раз в 3-4 года у молодых людей. Если были выявлены нарушения липидного баланса, проходите тест каждые полгода. Этого достаточно для контроля за уровнем холестерина.
К какому врачу обращаться?
Если у вас есть подозрение о снижении уровня холестерина, обратитесь к терапевту. Он назначит вам биохимический анализ крови. Если будут выявлены отклонения, вас переведут к кардиологу, который займется лечением. В остальное время контролировать ваше состояние будет этот врач.
Заключение
Пониженный холестерин опасен для организма. Болезнь необходимо лечить. В большинстве случаев достаточно изменения рациона и организации режима дня. Полноценный отдых и сон не менее важны, чем пищевые продукты. Организм человека обладает уникальными способностями самовосстановления. Нужно лишь оказать ему помощь , и состояние быстро нормализуется.
Несмотря на вред холестерина, его пониженные показатели в крови являются опасным симптомом. Сосудам начинает не хватать строительного материала, а потому страдают практически все системы организма.
Причины, по которым холестерин понижен
Непосредственно холестерин в крови представлен веществами трех групп:
- липопротеиды низкой плотности;
- очень низкой плотности;
- высокой плотности.
Наиболее важен для организма человека «хороший холестерин» — ЛПВП. Причинами пониженного холестерина могут быть следующие факторы:
- детские и частые диеты;
- анорексия;
- плохая наследственность;
- некоторые болезни ЖКТ, которые препятствуют усвоению питательных веществ;
- патологии печени;
- анемия;
- отравление тяжелыми металлами;
- часты стрессы и депрессивное состояние.
Внимание! При таких болезнях необходимо контролировать уровень холестерина, поскольку его снижение сразу отражается на липидном обмене.
К чему может привести?
Если уровень холестерина понижен, то это отрицательно скажется на работе сердечно-сосудистой системы. Также низкие липидные параметры приводят к частым стрессам и глубоким депрессиям. Все это сказывается на работе сердца и может привести к геморрагическому инсульту.
Симптомы пониженных параметров
Следует обратить внимание на следующие симптомы:
- снижается половое влечение;
- плохое настроение, раздражение, агрессия, суицидальные мысли;
- кал с жирной пленкой;
- развитие остеопороза.
Внимание! Чтобы понять, насколько снижен холестерин, необходимо сдать анализы и сравнить их с нормой.
Норма
Средние показатели могут различаться в зависимости от возраста и пола. Но в общем считается, что минимальной цифрой содержания рассматриваемого вещества в крови должна быть 180 мг/дл. Если в результате анализов указаны меньшие показатели, то необходима консультация врача, который сможет посоветовать несколько вариантов, как поднять холестерин в крови.
Методы повышения показателей
Для повышения полезных и необходимых липопротеидов необходимо изменить образ жизни, а не только питание:
- принимать никотиновую кислоту в препаратах;
- отказаться от всех вредных привычек;
- добавить в пищу продукты с животными жирами — сливочное масло, сыры;
- полностью отказаться от всех видов трансжиров;
- соблюдать питьевой режим;
- добавить в состав рациона клюквенный сок, который защитит от свободных радикалов и укрепит иммунитет;
- важно вести активный образ жизни, который поможет зарядить организм бодростью и энергией на весь день.
Если говорить о питании, то есть несколько основных групп продуктов, которые помогут повысить количество липопротеидов. Это растительные масла, жирные сорта рыбы, а также некоторые говяжьи субпродукты, молочные натуральные продукты и льняное семя. При регулярном потреблении данных продуктов холестерин будет постепенно повышаться.
При занятиях спортом важно правильно подбирать нагрузки и не перенапрягать свое тело. После тренажерного зала необходимо восстановить силы с помощью питания. Хороший результат дают вечерние упражнения в спортзале.
Важно не переусердствовать, поскольку рассматриваемое вещество одинаково опасно как в пониженном, так и повышенном содержании. Поэтому обязательно исключить из питания белый дрожжевой хлеб и макаронные изделия.
Отказ от ответсвенности
Обращаем ваше внимание, что вся информация, размещённая на сайте
Prowellness предоставлена исключительно в ознакомительных целях и не является персональной программой, прямой рекомендацией к действию или врачебными советами. Не используйте данные материалы для диагностики, лечения или проведения любых медицинских манипуляций. Перед применением любой методики или употреблением любого продукта проконсультируйтесь с врачом. Данный сайт не является специализированным медицинским порталом и не заменяет профессиональной консультации специалиста. Владелец Сайта не несет никакой ответственности ни перед какой стороной, понесший косвенный или прямой ущерб в результате неправильного использования материалов, размещенных на данном ресурсе.
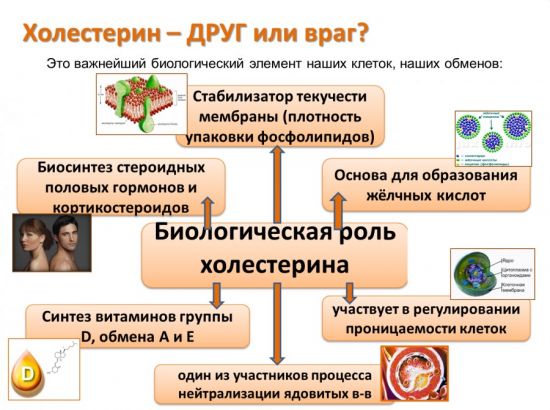
Холестерин (другое название – холестерол) является одним из органических высокомолекулярных жирных спиртов. Только 20% вещества в организме имеет экзогенную природу происхождения, то есть поступает вместе с продуктами питания, содержащими животные жиры.
Основная часть (80%) – это эндогенный холестерол, продуцируемый в большей степени гепатоцитами (печеночными клетками), в меньшей – тканями других органов. Исходя из этого причины низкого холестерина в крови прежде всего связывают с функциональными изменениями печени и органов пищеварения.
Общие понятия о холестерине и липопротеинах
Ошибочно считать, что низкое содержание холестерина в крови – это показатель здоровья. На самом деле, любое отклонение от нормы (повышение или снижение) является анормальным. В поддержании функциональности организма холестерол выполняет важнейшие задачи:
- составляет основу плазматической мембраны, отделяющей клетки от внешней среды;
- является исходным материалом для производства биологически активных веществ (нейромедиаторов и гормонов);
- участвует в синтезе и распределении витамина D и других жирорастворимых витаминов;
- обеспечивает стабильность жирового метаболизма и производство желчных кислот.
Процесс всасывания вещества в кровоток происходит в тонкой кишке. Ввиду того что холестерол является нерастворимым в воде и крови, для обеспечения его транспортировки и доставки в органы необходимы белки-проводники. При взаимодействии с ними образуются липопротеиновые соединения, способные перемещаться в процессе кровообращения. Липопротеины имеют многокомпонентную структуру и различаются по плотности.
В зависимости от соотношения белков и жиров разделяют:
- липопротеины низкой плотности, с преобладанием жировой составляющей, так называемый плохой холестерин (ЛПНП);
- липопротеины с очень низкой плотностью (ЛПОНП);
- липопротеины высокой плотности, имеющие в составе больше белков («хороший холестерин» или ЛПВП).
Перемещением холестерола, триглицеридов и других жиров из печени в органы и ткани занимаются ЛПНП и ЛПОНП. При их избыточном количестве часть молекул теряется в пути и становится основой для формирования холестериновой бляшки. ЛПВП осуществляют движение холестерола в обратном направлении, то есть в печень, для дальнейшей утилизации.
При этом ЛПВП захватывают и выводят излишки «плохого холестерина», не успевшего трансформироваться в липидный нарост. При дефиците «хорошего холестерина» потерянные молекулы ЛПНП и ЛПОНП остаются свободно циркулировать в сосудах, со временем прилипая к поврежденной части эпителия (внутренней части сосудов).
Ненормированный уровень липопротеинов, следовательно, и общего холестерола приводит к сбою биохимических процессов и нарушению функций отдельных органов и систем. Определение уровня холестерина проводится в ходе биохимического исследования крови. По необходимости пациенту может быть назначена расширенная липидограмма.
Справка! Пониженное содержание общего холестерина (ОХ) называется гипохолестеренемия, повышенное количество вещества – гиперхолестеринемия. В анализе крови ОХ представляет собой совокупное значение высокоплотных и низкоплотных липопротеинов. Принятая в лабораторной микроскопии величина измерения – ммоль/л.
Как диагностируют отклонения от нормы?
Прямыми показаниями к проведению расширенной липидограммы являются:
- перенесенные инфаркты и инсульты;
- хронические болезни органов эндокринной сердечно-сосудистой и гепатобилиарной системы.
Биохимический анализ крови назначается по симптоматическим жалобам пациента, в рамках планового осмотра, для контроля динамики проводимого лечения. Анализ может включать только показатели ОХ либо уровень холестерина и липотропов (по отдельности). Результаты биохимии обычно сориентированы на усредненные показатели ОХ.
| Гипохолестеринемия | Норма | Гиперхолестеринемия |
| 3,2 – 5,2 ммоль/л | > 6,7 ммоль/л |
Нормативные значения липопротеинов зависят от возраста и пола. Гендерные различия объясняются природной потребностью женского организма накапливать жир для сохранения и вынашивания ребенка. Поэтому уровень липопротеинов у женщин незначительно выше, чем у мужчин.
Возрастные изменения связаны с естественными процессами старения организма, проявляющимися:
- снижением половой функциональности;
- замедлением процессов обмена;
- уменьшением физической активности.
Норма липопротеинов у мужчин и женщин (в ммоль/л)
| Параметры | 20 – 40 лет | 40 – 60 лет | 60+ | |
| ЛПНП | муж. | 1,7-4,3 | 2,2-5,0 | 2,5-5,3 |
| жен. | 1,8-4,4 | 2,3-5,2 | 2,3-5,6 | |
| ЛПВП | муж. | 0,6-1,8 | 0,7-1,9 | 0,9-2,2 |
| жен. | 0,8-1,8 | 0,9-2,0 | 1,0-2,4 | |
Забор крови для исследования производится натощак. Режим голодания должен составлять 8–12 часов. Во избежание получения недостоверных результатов за 2–3 суток до анализа из рациона необходимо ликвидировать жирную пищу, жареные блюда, алкогольные напитки.
Важно! Низкий уровень холестерина, выявленный в результате биохимического анализа, является не диагнозом, а основание для дальнейшего обследования.
Снижение показателей и опасные последствия
Почему уровень холестерина может быть понижен либо повышен? Концентрация вещества зависит от активности его образования, скорости резорбции (всасывания) в кишечнике, быстроты выделения. При нарушении перечисленных процессов изменяется количественное содержание холестерола в крови.
Гипохолестеринемия приводит к деструкции клеточных мембран, дефициту витамина D, разбалансировке гормонального фона, сбою липидного обмена, дисфункции органов пищеварения, нарушениям вегетативной и центральной нервной системы (ЦНС). Чем опасны подобные психофизические изменения для здоровья? На первое место медики выдвигают риск развития геморрагического инсульта.
Другими последствиями дефицита липопротеинов являются:
- угнетение сократительной способности миокарда и застой крови в круге кровообращения, приводящие к сердечной недостаточности;
- развитие злокачественных процессов в печени;
- повышение гормональной активности щитовидной железы (гипертиреоз);
- малокровие (анемия);
- прогрессирующее разрушение костей (остеопороз);
- увеличение ИМТ (индекса массы тела);
- психоэмоциональная нестабильность;
- дисфункции репродуктивной и половой системы – угнетение либидо (полового влечения), понижение потенции у мужчин, НОМЦ (нарушение овариально-менструального цикла) у женщин, неспособность зачать ребенка (бесплодие) у представителей обоих полов.

Уровень холестерола является важным показателем при беременности. Он активно участвует в производстве прогестерона (полового гормона, отвечающего за беременность), а также является жировой основой клеток плаценты. Низкий холестерин в крови у женщин в перинатальный период может стать причиной самопроизвольного прерывания беременности (выкидыша) и преждевременного родоразрешения.
Основные причины снижения ОХ и уровня липопротеинов
Понизить концентрацию холестерина может влияние патологических и непатологических факторов. К первым относится ряд заболеваний, которые сопровождает нарушение липидного баланса и обмена в организме:
- хроническое расстройство пищеварительных процессов, спровоцированное патологиями кишечника: дуоденитом, энтеритом, синдромом мальабсорбции, болезнью Уиппла, дивертикулезом, язвенным колитом, болезнью Крона, спайками и опухолями тонкой кишки;
- дисфункции и некроз гепатоцитов, развивающиеся на фоне гепатоза, гепатитов, цирроза и других хронических болезней печени;
- нейроэндокринные опухоли желудочно-кишечного тракта;
- заболевания органов эндокринной системы: тиреотоксикоз (гипертиреоз), гиперпаратиреоз, сахарный диабет, злокачественные и доброкачественные новообразования, ожирение;
- малокровие;
- нарушение работы пищевого центра головного мозга (анорексия);
- дистресс (хроническое нервно-психологическое перенапряжение);
- частые инфекции и интоксикации организма.
Снизить уровень холестерина могут изменения биохимических реакций, связанные с хроническими болезнями органов дыхания, медленно прогрессирующими нарушениями мозгового кровообращения, патологиями почечного аппарата. Не патологическими причинами пониженного холестерина являются:
- соблюдение системы питания (диеты) с преобладанием обезжиренной пищи, веганство;
- длительное голодание;
- обилие быстрых углеводов в рационе;
- некорректный прием статинов (синтетические медикаменты, снижающие концентрацию липопротеинов низкой плотности).
- нарушение режима труда и отдыха (трудоголизм в сочетании с отсутствием полноценного сна);
- хронический алкоголизм;
- физические и эмоциональные перегрузки.
В некоторых случаях нарушение жирового обмена является генетической предрасположенностью, то есть может передаваться по наследству.
Симптомокомплекс дефицита холестерола
Пониженное содержание холестерола может не отражаться на самочувствии в течение длительного времени. Психосоматические признаки не имеют специфических проявлений, поэтому их легко принять за недомогания, связанные с чрезмерными повседневными нагрузками и неправильной организацией питания.
Врачи определяют следующие симптомы изменения холестеринового уровня:
- снижение работоспособности и повышенная утомляемость;
- изменение нормальных размеров лимфатических узлов (увеличение);
- психоэмоциональная нестабильность (резкая смена индифферентного отношения к происходящему агрессивным поведением);
- утрата аппетита, как следствие, потеря веса;
- сухость кожи и ломкость волос;
- тяжесть и болевые ощущения в мышцах, не связанные с физическими нагрузками;
- сбой пищеварительных процессов, характеризующийся диспепсией (затруднительным и болезненным пищеварением) и стеатореей (обилием жира в экскрементах).
Дефицит холестерола является фактором, понижающим сексуальные потребности и возможности. О возникновении симптомов недомогания необходимо сообщить врачу и сдать кровь для биохимического исследования.
Дополнительно
При стабильной гипохолестеринемии пациенту назначается дополнительное обследование, включающее:
- расширенную липидограмму;
- копрограмму (анализ кала);
- процедуры аппаратной диагностики (УЗИ, ЭКГ, МРТ, КТ и др.).
В липидограмму входит определение уровня ОХ, ЛПВП, ЛПНП и его производных (триглицеридов), КА – коэффициент атерогенности (соотношение липопротеинов между собой). Если КА имеет высокий цифровой показатель, это значит, что в сосудах скопилось слишком много «плохого холестерина». Вычисление коэффициента атерогенности производится по следующей формуле. В норме КА= 2–3 единицы.
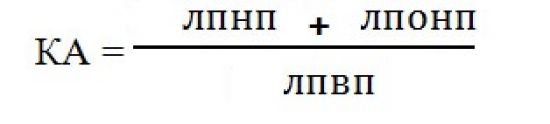
Итоги
Холестерол относится к высокомолекулярным жирным спиртам. Его основное производство (4/5 от общего количества) сосредоточено в печени. Остальная часть поступает в организм вместе с пищей, в состав которой входят животные жиры. Измерение уровня холестерина проводится при биохимическом исследовании крови. Нормальными значениям для взрослых являются 3,2–5,2 ммоль/л.
Пониженный холестерин в крови не менее опасен для здоровья, чем его повышенная концентрация. При холестериновом дефиците:
- разрушаются плазматические клеточные мембраны, что приводит к сбоям в работе ЦНС, депрессиям, мозговому кровоизлиянию;
- нарушается синтез и рациональный расход витамина D, как следствие, прогрессирует остеопороз;
- изменяется гормональный фон и обмен веществ, из-за чего развиваются заболевания эндокринной, пищеварительной и репродуктивной системы.
Причинами низкого холестерола являются хронические патологии печени, ЖКТ (желудочно-кишечного тракта), щитовидной железы. Физиологическому (не связанному с болезнями) снижению холестеринового уровня способствует неправильное питание, алкоголизм, перманентные нервно-психологические и физические перегрузки.
