Пониженный инсулин в крови при диабете 2 типа
Здравствуйте друзья.Сахарный диабет 2 типа – прогрессирующее заболевание .Наше самочувствие со временем ухудшается. И все больше выписывают сахароснижающих препаратов в таблетизированной форме, для того чтобы достичь целевых значений сахара в крови.
Но есть еще проблемы с поджелудочной, с желчным пузырем, желудком и кишечником. А все эти лекарства в больших количествах только усугубляют проблемы с ЖКТ.
Давайте посмотрим , что происходило когда не было диабета и проблем с глюкозой крови.
Глюкоза – 2 источника.
Из всего , что говорят о контролируемой глюкозе крови, можно сделать вывод, что это плохо, особенно для диабетиков. Но это не совсем так. Мышцы и жир используют тоже глюкозу для получения энергии. Глюкоза не может попасть сразу в клетку. Ей нужен инсулин. Часто говорят, что инсулин -это “ключик”, который открывает дверь в клетку, давая глюкозе туда войти.
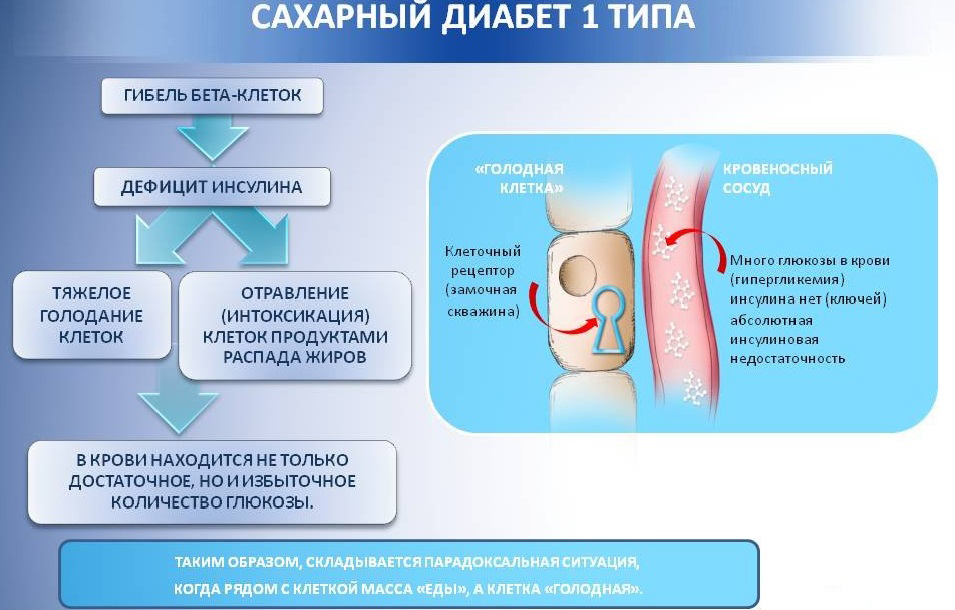
Первый источник глюкозы. Инсулин производит бета-клетки в поджелудочной железе.
Мы всегда нуждаемся в каком-то количестве инсулина , потому что клетки нуждаются в поступлении в них определенного количества глюкозы.
Когда в крови много глюкозы, ну например после еды, необходимо большее количество инсулина, для того, чтобы глюкоза продвигалась в клетки.
До того момента, как поставили диагноз-диабет, поджелудочная железа вырабатывала то количество инсулина, которое необходимо. При приеме пищи , уровень сахара всегда повышается. А бета- клетки распознавали это и секретировали инсулин ( болюс) на 2-3 часа. Клетки отвечали на инсулин и быстро поглощали сахар из пищи.
Глюкоза крови не повышалась более 7.8-8 ммольл на пике после еды.Но пища это не единственный источник глюкозы.
Второй источник. Наша печень ведь тоже производит глюкозу. Если мы не принимаем пищу длительное время: когда спим, или голодаем, то печень производит необходимое количество глюкозы из гликогена. То же самое происходит, при стрессовых ситуациях, во время болезни или различных инфекциях.
Когда не было у нас диабета, печень хорошо отвечала на инсулин. Даже небольшое количество инсулина , как бы напоминало печени, что нет необходимости в производстве глюкозы. В течении ночи и между приемами пищи уровень сахара оставался в пределах от 4 до 6,5 ммольл.
Но когда поставили диагноз –диабет, наш организм стал менее чувствителен к инсулину. Мышцы и жировые клетки стали требовать больше инсулина. И печень в свою очередь тоже стала нуждаться в еще большем количестве инсулина, чтобы не увеличивать производство глюкозы.
Возникает дефицит инсулина.Это называется- инсулинорезистентность.
При диабете 2 типа инсулинотерапия может быть назначена сразу. Если была диабетическая кома или поздно поставлен диагноз, тяжелое течение диабета, декомпенсация.
Противодиабетические таблетки повышают чувствительность организма к инсулину. Некоторые из них стимулируют бета-клетки к секреции к еще большему количеству инсулина. Они какое-то время еще поработают. Но все мы становимся старше. Даже , если принимать все прописанные врачом противодиабетические таблетки, организм не может произвести инсулина столько сколько нужно.
Это природа диабета. Можно хоть 10 таблеток выпить, толку от этого не будет и сахар будет высоким или нестабильным.Слишком высокий сахар провоцирует много осложнений.
Когда слишком мало своего инсулина, нужно пополнять его при помощи
инъекций инсулина. В начале инсулинотерапии – это может быть 1 или 2 инъекции, потом все будет зависеть от многих факторов: соблюдение диеты, образа жизни, питания, физической активности и т.д. Может понадобиться полное обеспечение потребностей организма в инсулине. Это несколько инъекций в день.
Вот я колю инсулин -5 инъекций в день.
Но это ваш выбор и консультация вашего врача. Только эндокринолог или диабетолог может назначит вам правильное лечение.
Статья имеет рекомендательный характер.
Что такое инсулинорезистентность и о диабете читайте в моих предыдущих статьях.Можете пройтись по ссылке.
Спасибо всем моим подписчикам и читателям. Если статья понравилась подписывайтесь на канал, ставьте лайки. До встречи на канале.
https://zen.yandex.ru/profile/editor/id/5c0a909946ef5c00aaa7dbd1
Источник
Инсулин — незаменимый для человека гормон, вырабатываемый поджелудочной железой, недостаток которого приводит к дисбалансу и дисфункции процессов организма. В кровотоке нарушается концентрация глюкозы, так как вещество оказывает многофакторное влияние на метаболические процессы в человеческом теле.
Недостаточный уровень гормона нарушает обмен веществ, постепенно развивается сахарный диабет, увеличивается риск возникновения заболеваний почек. Компонент необходим для белкового обмена и формирования новых протеиновых соединений.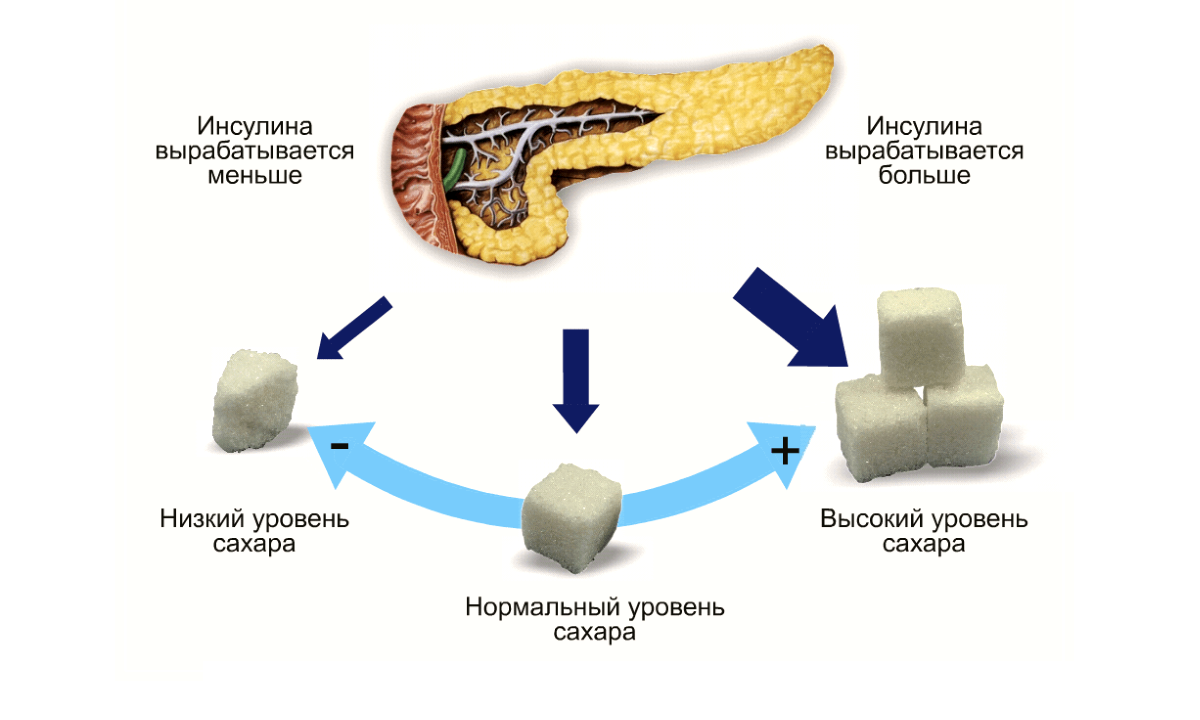
Низкий инсулин свидетельствует о наличии сахарного диабета I типа и других патологий.
Рассмотрим, как повысить инсулин в крови.
Особенности нарушения
Пониженный инсулин в крови — что это значит, как исправить показатели? Это единственный гормон, снижающий концентрацию глюкозы в кровотоке. Инсулиновая недостаточность — основополагающий фактор, приводящий к образованию диабета. При подобных показателях появляются признаки гипергликемии — уровень сахара повышается.
Моносахарид глюкоза не способна сама перемещаться к клеткам, накапливается в кровеносных сосудах. Клетки страдают от дефицита сахара, ищут иные источники для выработки энергии. Развивается кетоз. Из-за углеводного голодания клеток расщепляется жир, образуются кетоновые тела. Постепенно продукты распада увеличиваются, вызывают смерть от интоксикации.
Часто диагностируется сахарный диабет I типа. Пациентам с подобным диагнозом всю жизнь приходится контролировать глюкозу и постоянно делать инъекции инсулина для понижения уровня сахара.
Показатели инсулина могут быть допустимыми, т.е. имеет место относительная недостаточность, но белковый гормон не выполняет своих функций в полном объеме из-за нарушений. Тогда диагностируют инсулинорезистентность и сахарный диабет II типа.
Симптоматика инсулинового сбоя
При подобных диагнозах пациенты жалуются на следующие клинические симптомы:
- Объем выделяемой мочи увеличивается. Усиление полиурии наблюдается по ночам. Из-за повышения показателей сахара организм выводит вещество с мочой. Способность глюкозы вытягивать воду повышает уровень мочи, вызывая полиурию.
- Больному сложно утолить жажду. Организму требуется много жидкости, так как мочеиспускание учащается.
- Пониженный инсулин в крови прогрессирует, расширяет воздействие, делает симптомы выраженными и мучительными. Без своевременных действий дефицит гормона приведет к тяжелым последствиям.
Разновидность недостаточности
Если уровень инсулина в крови низкий, различают следующие формы дефицита вещества:
- Панкреатическая (абсолютная). Клетки поджелудочной железы подвергаются изменениям. Эту форму нередко вызывают деструктивные процессы в бета-клетках органа, которые собираются в небольшие скопления. Клеточная деструкция вызывает образование диабета 1 типа.
- Непанкреатическая (относительная). Развивается не из-за сбоев в функционировании органа. Гормон синтезируется в допустимом или избыточном количестве, но нарушаются инсулиновая активность или восприятие вещества клетками и тканями. Характерна для пациентов с диабетом 2 типа. При подобном диагнозе организм не способен использовать гормон из-за пониженной чувствительности.
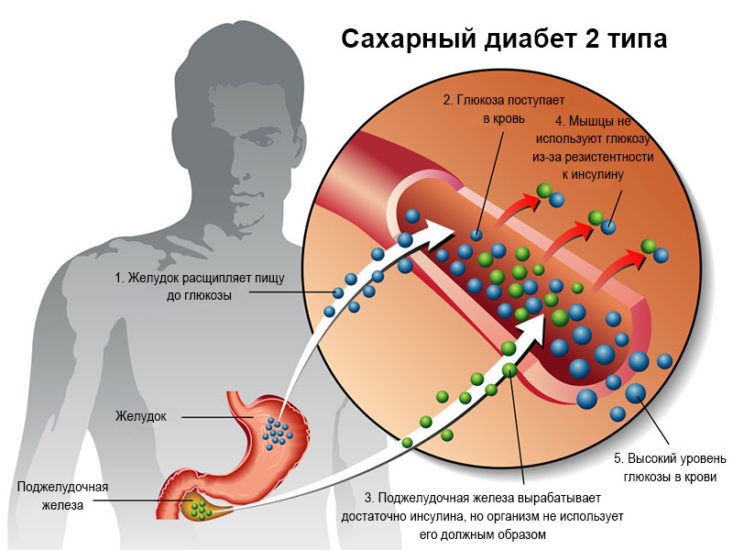
Пониженный инсулин при нормальном сахаре в крови также может приводить к тяжелым нарушениям обмена. В анализах мочи появится большое количество сахара. Гликозурия обычно сопровождается полиурией. Может развиться кетоз.
Если не начать лечение, то последует кетоацидоз — это патологическое состояние. Количество кетоновых тел будет увеличиваться, и человек может умереть. Это тяжелейшее осложнение диабета.
Другая форма сбоя работы гормона — повышенные показатели белкового гормона. Избыточность понижает уровень транспортируемой в клетки глюкозы, способствуя снижению показателей сахара. При избыточном содержании сальные железы начинают работать интенсивнее.
Причины
Понижение уровня гормона вызывает множество факторов. Для точного определения причины обращаются к врачу, проходят обследование, сдают анализы.
К такому диагнозу приводят:
- Преобладание высококалорийной вредной пищи, несбалансированное питание, частые переедания или жесткие диеты;

- Избыток в ежедневном меню рафинированных углеводов: сахарного песка, мучных изделий, поджелудочная не справляется с генерацией гормона;
- Заболевания и дисфункция поджелудочной железы, желчного пузыря, негативные последствия оперативного вмешательства на органах, новообразования в них;
- Склеротические изменения в сосудах, нарушающие кровоток в поджелудочной железе;
- Инфекции и хронические болезни способны снижать иммунитет, ослаблять организм, деструктивно на него воздействовать, сбивать обмен веществ;
- Частые стрессовые состояния, нервные перевозбуждения, которые способствуют повышению показателей сахара;

- Переутомление, непосильные физические нагрузки или неактивный образ жизни (эти факторы влияют и на показатели сахара и инсулина);
- Наследственность;
- Нарушен синтез ферментов;
- Дефицит белков, цинка (последний помогает накапливать инсулин и транспортировать гормон к месту назначения);
- Избыток железа (создается дополнительная нагрузка на поджелудочную железу, которая начинает хуже работать);
- Реакция на ацетилсалициловую кислоту у детей;
- Подростковая беременность;
- Потребление в больших количествах продуктов с цианидами, так как вещества токсичны и изменяют клеточное дыхание, в результате чего возможно возникновение тяжелых патологических состояний (маниока, косточки вишни, сливы, груши, бобы Лимы).
Недостаточность инсулина в детском возрасте
Это наиболее опасный возраст для сбоев. К пяти годам поджелудочная железа развита и функционирует. Низкий инсулин у ребенка опасен возникновением инфекционных болезней (эпидемический паротит, корь, краснуха), задержкой в развитии.
Можно самостоятельно выявить у младенца пониженный инсулин: малыш испытывает жажду, жадно пьет воду или молоко, не напивается, пеленки от мочи твердеют из-за переизбытка сахара. Ребенок постарше также испытывает постоянную потребность в жидкости.
Во избежание осложнений и риска формирования диабета нужно сделать прививку от распространенных инфекций, контролировать питание своих детей. Рекомендуется позволять потреблять ребенку углеводов 10г/кг.
Узнаем, как повысить инсулин.
Методы стабилизации показателей
Терапия инсулиновой недостаточности призвана стабилизировать содержание гормона, нормализовать концентрацию сахара. Любое лечение назначается врачом. Именно специалист даст правильные рекомендации, подберет действенное лечение, расскажет, как повысить инсулин в организме.
Основные способы по восстановлению уровня гормона — инсулинотерапия и сбалансированное питание.
Медикаментозная терапия недостаточности
При низком инсулине и повышенном сахаре нужны гормональные инъекции. Организм не может вырабатывать необходимый ему гормон сам при диабете 1 типа.
Также врачи назначают следующие БАДЫ:
-
 Цивилин участвует в клеточной регенерации поджелудочной железы. Снимает воспалительный процесс, дезинфицирует, нормализуют обмен веществ, обладает противоопухолевыми свойствами, улучшают показатели холестерина. Изготовлен из лекарственных растений. Назначается в комплексе с другими средствами.
Цивилин участвует в клеточной регенерации поджелудочной железы. Снимает воспалительный процесс, дезинфицирует, нормализуют обмен веществ, обладает противоопухолевыми свойствами, улучшают показатели холестерина. Изготовлен из лекарственных растений. Назначается в комплексе с другими средствами. - Ливицин — средство, расширяющее сосуды. Назначают при заболеваниях сердечно-сосудистой системы, нервной возбудимости, неврозах. В БАД входит экстракт боярышника, который обеспечивает спазмолитический эффект.
- Средство способно влиять на липидный обмен, уровень венозного давления. Способствует регенерации тканей, синтезирует гормоны, улучшает обмен углеводов, проницаемость сосудов. Сосудорасширяющий и успокаивающие эффекты наступают благодаря экстракту мяты перечной. Компонент помогает при спазмах желудка, вздутии, тошноте, обеспечивает желчегонное действие.
- Медцивин. Благодаря комплексу экстрактов корня солодки, эхинацеи, календулы средство снимает воспаление, спазмы, симптоматику аллергии, смягчает, нормализует и усиливает функционирование иммунной системы. Применяют в качестве профилактического метода и комплексной терапии гриппа, ОРВИ, ВИЧ-инфекции. В препарате содержится много витаминов и микроэлементов, позволяющих положительно влиять на углеводный обмен, регенерировать ткани, синтезировать гормоны. Способен восстановить гормональный статус и улучшить потенцию (назначают дополнительно к более сильным медикаментам), вырабатывает иммунную реакцию на вирусы, онкологические клетки инфекции.
- Биоцинк обеспечивает достаточный уровень цинка, который помогает накапливать гормон и перемещать его к клеткам. Защищает от токсинов, укрепляет иммунитет.

Для результативной борьбы с дефицитом гормона прием БАДов сочетают с физиотерапией, диетическим питанием, спортом.
Почему биодобавки? Подобные средства отлично помогают сахару усвоиться, улучшают процесс кровообращения, нормализуют метаболические процессы.
Узнаем, какое влияние оказывает диета.
Изменение рациона
Если инсулин понижен, назначается комплексная терапия. Лечебная диета имеет основополагающее значение для диабетика. Рацион должен быть сбалансированным, низкоуглеводным, полноценным, содержать продукты, понижающие инсулин.
Исключаются продукты с высоким гликемическим индексом, высококалорийные блюда: картофель, рис, карамель, манная каша, мед.
Лечебный рацион для пациентов включает блюда, стимулирующие работу поджелудочной железы. Какие продукты повышают инсулин? Это яблоки, диетическое мясо, кисломолочка, капуста, рыба, говядина, молоко.
Какие еще продукты понижают инсулин? Овсянка, орехи (не стоит есть более 50 г в день), корица (можно добавлять в каши, йогурты, морсы), авокадо, пшено (в этой крупе нет сахара, но много клетчатки), брокколи, чеснок.
При сбалансированном питании предварительные результаты станут заметными уже на первой неделе специальной диеты. Есть нужно маленькими порциями, разбив прием еды на пять частей. Жесткие низкокалорийные диеты только навредят здоровью.
Физическая активность
Как поднять инсулин в крови с помощью спорта? Пациентам следует совершать больше пеших прогулок, умеренные занятия спортом улучшают способность глюкозы попадать в ткани мышц, снижать уровень сахара. Регулярные нагрузки улучшают самочувствие диабетиков, стабилизируют показатели.
Как повысить инсулин в крови народными средствами? Для этой функции подойдут:
Помогут следующие компоненты: лимон, липа, клевер, крапива, боярышник. Как быстро увеличить выработку инсулина в организме? Нужно съесть кусочек сахара.
Средства принимают по три раза в день, но не добавляют сахар или сахарозаменители. Эти же отвары и настои помогают при дополнительном лечении несахарного диабета. Это эндокринная болезнь, не связанная с нарушением синтеза гормона. Проявляется похожими симптомами, но глюкоза в крови не повышается. Снижается плотность мочи, повышается уровень мочевой кислоты. Обычно при таком диагнозе страдают почки.
Показатели глюкозы определяются с помощью анализов крови или глюкометра, который можно использовать дома. Контроль показателей поможет диабетику следить за своим состоянием и, если появляется необходимость, нормализовать уровень сахара в кровотоке.
Пониженный инсулин не всегда указывает на образование сахарного диабета. Он может свидетельствовать о длительном переутомлении.
Источник
В последние годы все чаще звучит мысль о том, что сахарный диабет – это очень индивидуальное заболевание, при котором схема терапии и цели компенсации должны учитывать возраст пациента, его режим питания и работы, сопутствующие заболевания т.д. И поскольку не существует одинаковых людей, не может быть и полностью одинаковых рекомендаций по ведению диабета.
Елена ВАЙНИЛОВИЧ,
кандидат медицинских наук,
врач-эндокринолог высшей категории
С диабетом 1 типа еще более-менее ясно: обязательно нужна инсулинотерапия с самого начала заболевания, а схемы и дозы подбираются индивидуально. А вот при СД 2 типа вариантов лечения может быть очень много, начиная только с соблюдения диеты и заканчивая полным переводом на инсулин с продолжением приема таблеток или без, а в промежутке – множество вариантов комбинированного лечения. Я бы даже сказала, что лечение СД 2 типа – это настоящее поле творчества для врача и пациента, где можно применить все свои знания и опыт. Но традиционно больше всего вопросов и проблем возникает при необходимости перевода пациента на инсулин.
Несколько лет назад я подробно останавливалась в своей статье на психологических вопросах, связанных с началом инсулинотерапии при СД 2 типа. Сейчас только повторюсь, что здесь нужна правильная тактика врача, когда инсулинотерапия преподносится не как «наказание» за плохое поведение, несоблюдение диеты и т.д., а как необходимый этап лечения. Когда я объясняю своим пациентам с впервые выявленным СД 2 типа, что это за заболевание, я всегда говорю, что лечение при втором типе постоянно должно меняться – сначала диета, затем таблетки, потом инсулин. Тогда у пациента складывается правильное отношение и понимание ведения диабета и в случае необходимости ему психологически легче принять лечение инсулином. В этом вопросе также очень важна поддержка семьи и близких, поскольку до сих пор в народе много предубеждений по поводу лечения диабета. Пациент может зачастую слышать фразы от окружающих: «Посадят тебя на иглу. Будешь привязан к уколам» и т.д. Поэтому при переводе на инсулин врачу не мешает побеседовать с родственниками больного, объяснить им важность нового этапа лечения, заручиться их поддержкой, особенно если пациент уже в преклонном возрасте и ему нужна помощь в проведении инсулинотерапии.
Итак, давайте разберемся, когда при СД 2 типа необходима инсулинотерапия, и какой она бывает. Типы инсулинотерапии при СД 2 типа:
По продолжительности:
* временная;
* постоянная
По началу терапии
* с момента постановки диагноза;
* по мере прогрессирования болезни, через 5–10 лет от начала заболевания
По типу терапии
* комбинированная (таблетки + инсулин) – может включать от одного до нескольких уколов инсулина в день;
* полный перевод только на инсулин
Особенности инсулинотерапии по продолжительности
Временная инсулинотерапия назначается пациентам с СД 2 типа при серьезной сопутствующей патологии (тяжелая пневмония, инфаркт миокарда и т.д.), когда требуется очень тщательный контроль глюкозы крови для быстрого выздоровления. Или в тех ситуациях, когда пациент временно не может принимать таблетки (острая кишечная инфекция, в период накануне и послеоперации, особенно на желудочнокишечном тракте и т.д.).
Серьезное заболевание повышает потребность в инсулине в организме любого человека. Вы, наверное, слышали о стрессовой гипергликемии, когда глюкоза крови повышается у человека без диабета во время гриппа или другого заболевания, протекающего с высокой температурой и/или интоксикацией.
О стрессовой гипергликемии врачи говорят при уровне глюкозы крови выше 7,8 ммоль/л у пациентов, которые находятся в больнице по поводу разных заболеваний. Согласно исследованиям, 31% пациентов в терапевтических отделениях и от 44 до 80% пациентов в послеоперационных отделениях и реанимации имеют повышенный уровень глюкозы крови, причем 80% из них раньше не имели сахарного диабета. Таким пациентам могут начинать вводить инсулин внутривенно или подкожно до компенсации состояния. При этом врачи сразу не ставят диагноз диабет, а наблюдают за больным.
Если у него дополнительно высокий гликированный гемоглобин (HbA1c выше 6,5%), что свидетельствует о повышении глюкозы крови в предыдущие 3 месяца, и не нормализуется глюкоза крови на фоне выздоровления, тогда ставят диагноз «сахарный диабет» и назначают дальнейшее лечение. В таком случае, если это СД 2 типа, могут быть назначены сахароснижающие таблетки или продолжено введение инсулина – все зависит от сопутствующих заболеваний. Но это не значит, что операция или действия врачей вызвали диабет, как часто выражаются наши пациенты («накапали глюкозы…» и т.д.). Просто проявилось то, к чему была предрасположенность. Но об этом поговорим позже.
Таким образом, если у человека с СД 2 типа развивается тяжелое заболевание, его резервов инсулина может не хватить для обеспечения возросшей потребности на фоне стресса, и его сразу переводят на инсулинотерапию, даже если он раньше и не нуждался в инсулине. Обычно после выздоровления пациент опять начинает принимать таблетки. Если, например, была операцияна желудке, то ему порекомендуют и дальше вводить инсулин, даже если сохранена собственная секреция инсулина. Доза препарата при этом будет небольшой.
Постоянная инсулинотерапия
Надо помнить, что СД 2 типа – это прогрессирующее заболевание, когда постепенно снижается способность бетаклеток поджелудочной железы вырабатывать инсулин. Поэтому доза препаратов постоянно меняется, чаще всего в сторону увеличения, постепенно доходя до максимально переносимой, когда побочные эффекты таблеток начинают преобладать над их положительным (сахароснижающим) действием. Тогда надо переходить на лечение инсулином, и оно уже будет постоянным, только может меняться доза и схема инсулинотерапии. Конечно, бывают такие пациенты, которые длительно, годами могут находиться на диете или небольшой дозе препаратов и иметь хорошую компенсацию. Это может быть, если СД 2 типа был диагностирован рано и хорошо сохранилась функция бета-клеток, если пациенту удалось похудеть, он следит за своим питанием и много двигается, что способствует улучшению работы поджелудочной железы – другими словами, если свой инсулин не тратится зряна разные вредные продукты.
А может, у пациента и не было явного диабета, а был предиабет или стрессовая гипергликемия (см. выше) и врачи поспешили поставить диагноз «СД 2 типа». А поскольку настоящий СД не излечивается, то снять уже поставленный диагноз сложно. У такого человека может пар ураз в году подниматься глюкоза крови на фоне стрессов или заболеваний, а в другое время сахар нормальный. Также доза сахароснижающих препаратов может снижаться у очень пожилых пациентов, которые начинают мало есть, худеют, как некоторые говорят – «высыхают», у них уменьшается потребность в инсулине и даже полностью отменятся лечение диабета. Но в подавляющем большинстве случаев доза препаратов обычно постепенно увеличивается.
ВРЕМЯ НАЧАЛА ИНСУЛИНОТЕРАПИИ
Как я уже отмечала, инсулинотерапия при СД 2 типа назначается обычно через 5–10 лет от момента установления диагноза. Опытный врач, когда видит пациента даже со «свежим» диагнозом, может довольно точно определить, как скоро ему понадобится инсулинотерапия. Это зависит от того, на каком этапе был диагностирован диабет. Если глюкоза крови и HbA1c при диагностике не очень высокие (глюкоза до 8–10 ммоль/л, HbA1c до 7–7,5%),это значит, что резервы инсулина ещесохранены, и пациент сможет долго быть на таблетках. А если глюкоза крови выше 10 ммоль/л, есть следыацетона в моче, то уже в ближайшие 5лет пациенту может понадобиться инсулин. Важно отметить, что у инсулина нет побочного негативного воздействия на функцию внутренних органов. Единственное его «побочное действие» – это гипогликемия (понижение уровня глюкозы крови), которая возникает, если вводить избыточную дозу инсулина или неправильно питаться. У обученных пациентов гипогликемия случается исключительно редко.!
Бывает так, что пациенту с СД 2 типа даже без сопутствующих заболеваний сразу назначают инсулинотерапию по полной программе, как при первом типе. Такое встречается, к сожалению, не так уж редко. Это связано с тем, что СД 2 типа развивается постепенно, человек в течение нескольких лет может отмечать сухость во рту, учащенное мочеиспускание, но не обращаться к врачу по разным причинам. У человека полностью истощаются резервы производства своего инсулина, и он может попасть в больницу, когда глюкоза крови уже превышает 20 ммоль/л, в моче обнаруживается ацетон (показатель наличия тяжелого осложнения – кетоацидоза). То есть все идет по сценарию СД 1 типа и врачам сложно определить, какой все-таки это диабет. В такой ситуации помогают некоторые дополнительные обследования (антитела к бетаклеткам) и тщательный сбор анамнеза. И тогда выясняется, что у пациента давно избыточный вес, лет 5–7 назад ему впервые сказали в поликлинике, что сахар крови немного повышен (начало диабета). Но он не придал этому значения, жил не тужил как и прежде.
Несколько месяцев назад стало хуже: постоянная слабость, похудел и т.д. Это типичная история. Вообще, если полный пациент с СД 2 типа начинает худеть без видимой причины (не соблюдая диеты), это признак снижения функции поджелудочной железы. Мы все знаем по опыту, как сложно похудеть на начальных этапах диабета, когда резерв бета-клеток еще сохранен. Но если человек с СД 2 типа худеет, а сахар все равно растет, значит, точно пора на инсулин! Если пациенту с СД 2 типа сразу назначен инсулин, теоретически есть возможность его отмены в дальнейшем, если сохранены хоть какие-то резервы организма по секреции собственного инсулина. Надо помнить, что инсулин не наркотик, к нему нет привыкания.
Наоборот, при тщательном контроле глюкозы крови на фоне инсулинотерапии бета-клетки поджелудочной железы, если они еще сохранены, могут «отдохнуть» и снова начать функционировать. Не надо бояться инсулина – надо добиться компенсации диабета на инсулине, подержать хорошие сахара в течение нескольких месяцев, а затем, обсудив с врачом, можно попробовать отменить инсулин. Это только при условии постоянного контроля глюкозы крови дома по глюкометру, чтобы в случае повышения глюкозы сразу вернуться к инсулину. И если ваша поджелудочная железа еще работает, она начнет вырабатывать инсулин с новой силой. Это очень просто проверить – если без инсулина будут хорошие сахара. Но, к сожалению, на практике так бывает далеко не всегда. Потому что отмена инсулина не означает отмены самого диагноза. А наши пациенты, уверовав в первую серьезную победу над своим диабетом с помощью инсулиновых инъекций, пускаются, как говорится, во все тяжкие, возвращаются к прежнему образу жизни, стилю питания и пр. Вот почему мы говорим, что СД 2 типа надо диагностировать как можно раньше, пока лечение еще не такое сложное. Все понимают, что с инсулином жизнь становится сложнее – надо чаще контролировать глюкозу крови, строже соблюдать режим питания и т.д. Однако если говорить о компенсации диабета и профилактике его грозных осложнений, ничего лучше инсулина пока не придумали. Инсулин спасает миллионы жизней и улучшает качество жизни людей с диабетом.О видах инсулинотерапии при СД 2 типа поговорим в следующем номере журнала.
Источник
