Превращение гемоглобина в билирубин
За сутки у человека распадается около 9 г гемопротеинов, в основном это гемоглобин эритроцитов.
Эритроциты в норме живут 90-120 дней, после чего лизируются в клетках ретикулоэндотелиальной системы – макрофагах селезенки (главным образом), купферовских клетках печени и макрофагах костного мозга. При разрушении эритроцитов в кровеносном русле высвобождаемый гемоглобин образует комплекс с белком-переносчиком гаптоглобином (фракция α2-глобулинов крови) и также переносится в клетки РЭС селезенки, печени и костного мозга.
Синтез билирубина
В клетках РЭС гем в составе гемоглобина окисляется молекулярным кислородом. В реакциях последовательно происходит разрыв метинового мостика между 1-м и 2-м пиррольными кольцами гема с их восстановлением, отщеплением железа и белковой части и образованием оранжевого пигмента билирубина. Высвобождаемое железо может либо запасаться в клетке в комплексе с ферритином, либо выделяться наружу и связываться с трансферрином.
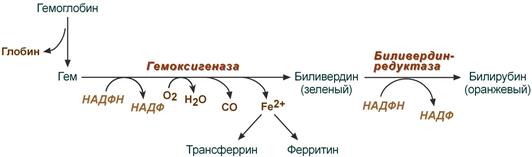
Реакции распада гемоглобина и образования билирубина
Билирубин – токсичное, жирорастворимое вещество, способное разобщать окислительное фосфорилирование в клетках. Особенно чувствительны к нему клетки нервной ткани.
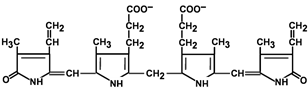
Строение билирубина
Выведение билирубина
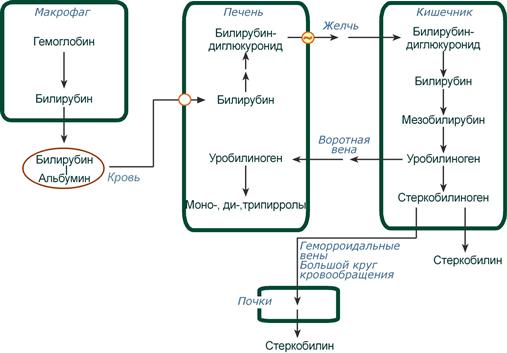
Из клеток ретикуло-эндотелиальной системы билирубин попадает в кровь. Здесь он находится в комплексе с альбумином плазмы, в гораздо меньшем количестве – в комплексах с металлами, аминокислотами, пептидами и другими малыми молекулами. Образование таких комплексов не позволяет выделяться билирубину с мочой. Билирубин в комплексе с альбумином называется свободный (неконъюгированный) или непрямой билирубин.

Этапы метаболизма билирубина в организме
Из сосудистого русла в гепатоциты билирубин попадает с помощью белка-переносчика (транспортный белок органических анионов) или по механизму флип-флоп. Далее при участии цитозольного связывающего белка лигандина (Y-протеин) билирубин транспортируется в ЭПР, где протекает реакция связывания билирубина с УДФ-глюкуроновой кислотой, при этом образуются моно- и диглюкурониды. Кроме глюкуроновой кислоты, в реакцию конъюгации могут вступать сульфаты, фосфаты, глюкозиды.
Билирубин-глюкуронид получил название связанный (конъюгированный) или прямой билирубин.
После образования билирубин-глюкурониды АТФ-зависимым переносчиком секретируются в желчные протоки и далее в кишечник, где при участии бактериальной β-глюкуронидазы превращаются в свободный билирубин. Одновременно, даже в норме (особенно у взрослых), некоторое количество билирубин-глюкуронидов может попадать из желчи в кровь по межклеточным щелям.
Таким образом, в плазме крови обычно присутствуют две формы билирубина: свободный (непрямой), попадающий сюда из клеток РЭС (80% и более всего количества), и связанный (прямой), попадающий из желчных протоков (в норме не более 20%).
Термины “связанный“, “конъюгированный“, “свободный“, “несвязанный” отражают взаимодействие билирубина и глюкуроновой кислоты (но не билирубина и альбумина!).
Термины “прямой” и “непрямой” введены, исходя из возможности химической реакции билирубина с диазореактивом Эрлиха. Связанный билирубин реагирует с реактивом напрямую, без добавления дополнительных реагентов, т.к. является водорастворимым. Несвязанный (жирорастворимый) билирубин требует добавочных реактивов, реагирует не прямо.
Превращение в кишечнике
В кишечнике билирубин подвергается восстановлению под действием микрофлоры до мезобилирубина и мезобилиногена (уробилиногена). Часть уробилиногена всасывается и с кровью портальной вены попадает в печень, где либо распадается до моно-, ди- и трипирролов, либо окисляется до билирубина и снова экскретируется. При этом при здоровой печени в общий круг кровообращения и в мочу мезобилирубин и уробилиноген не попадают, а полностью задерживаются гепатоцитами.
Оставшаяся в кишечнике часть пигментов ферментами бактериальной флоры толстого кишечника восстанавливается до стеркобилиногена. Далее
- малая часть стеркобилиногена может всасываться и катаболизировать в печени, подобно уробилиногену,
- незначительное количество стеркобилиногена через геморроидальные вены попадает в большой круг кровообращения, отсюда в почки и в мочу. После окисления на воздухе из стеркобилиногена образуется стеркобилин мочи,
- однако основное количество стеркобилиногена достигает нижних отделов толстого кишечника и выделяется. В прямой кишке и на воздухе стеркобилиноген окисляется в стеркобилин, окрашивая кал,
- аналогично уробилиноген, появляющийся в моче при патологии печени, окисляется в уробилин.
Очень часто стеркобилиноген, содержащийся в нормальной моче, называют уробилиногеном. И в клинической практике обычно не проводят различий между стеркобилиногеном и уробилиногеном мочи, их рассматривают как один пигмент – урохромы (уробилиноиды), что может создавать некоторую путаницу при оценке результатов анализа.

В норме обмен билирубина включает 3 этапа: образование из гемоглобина эритроцитов, превращение токсичного непрямого в водорастворимый прямой, выведение последнего с желчью через кишечник. Если на первом этапе усиленно разрушаются эритроциты (гемолитическая анемия, сепсис, малярия), то возрастает содержание непрямого билирубина, а надпеченочная желтуха характеризуется темным (почти черным) калом и лимонным цветом кожи.
При болезнях печени (гепатит, цирроз) нарушения связывания пигмента происходят на втором этапе, повышается прямой и непрямой билирубин. Внутрипеченочная желтуха протекает с увеличением печени, возможно ухудшение сознания, кожа с оранжевым оттенком, темная моча.
Для болезней с патологией обмена на третьем этапе типично затруднение оттока желчи (камни желчных путей, опухоль). Из-за этого растет прямой билирубин, а подпеченочная желтуха имеет признаки: зеленоватый цвет кожи, светлый кал и моча цвета темного пива.
Что означает обмен билирубина, по какой схеме он происходит
Обмен билирубина – это цикл из последовательных этапов биологических реакций, который можно представить в виде схемы из 3 основных этапов:
- Распад эритроцитов и образование билирубина.
- Поступление в печень и обезвреживание.
- Выведение пигмента из организма.
Распад эритроцитов и биохимия обмена в крови
Первый этап биохимии пигментного обмена – это цикл реакций от распада клеток крови до образования билирубина. Главный источник желчного пигмента – это гемоглобин эритроцитов (80%), немного (20%) образуется из гемовых белков клеток-предшественников (например, незрелых ретикулоцитов или эритробластов).
Местом превращений является костный мозг, селезенка и печень. Кровяная клетка разрушается через 3 месяца жизни и освободившийся гемоглобин распадается на:
- глобин (белок, он превращается в аминокислоты, идущие потом на синтез ферментов);
- гемосидерин с железом, которое окисляется и запасается в виде ферритина;
- гематоидин переходит в биливердин, а затем в билирубин.
Образовавшийся пигмент соединяется с мелкими белками крови (альбуминами) и с кровотоком поступает в печень.
Обезвреживание в печени
Печеночный этап обмена включает такие стадии:
- Образование непрямого билирубина.
- Превращение непрямого в прямой.
- Выделение прямого в желчные пути.
Билирубиново-альбуминовый комплекс вначале поступает в синусы печени, где от него отщепляется белковая часть и в результате появляется токсичный для организма непрямой (несвязанный) билирубин. Он опасен для организма, так как хорошо растворим в жирах, может проникать через клеточные мембраны и накапливаться в тканях, в том числе и нейронах мозга.
Непрямой билирубин проникает в клетки печени, в которых происходит очень важное обезвреживание пигмента путем соединения с глюкуроновой кислотой. В результате теряется способность к его растворению в жирах и пигмент приобретает гидрофильность, то есть растворимость в воде. Эта особенность помогает ему:
- поступать в желчь;
- частично фильтроваться в почках (окрашивает мочу в желтый цвет);
- быстро вступать в соединение с реактивами при исследовании крови, поэтому он и называется прямым, так как сразу реагирует (прямая и быстрая реакция).
Прямой билирубин из клеток печени переходит в желчные протоки. На этой стадии процесс контролируется гипофизом головного мозга и гормонами щитовидной железы. Билирубин в желчи соединяется с холестерином, жирными кислотами, белками. Содержимое протоков печени поступает в желчный пузырь, потом при приеме пищи оно передвигается в кишечник для улучшения переваривания жиров.
Выведение из организма
В кишечнике из билирубина под действием бактерий образуется уробилиноген и стеркобилиноген. Из последнего получается стеркобилин, окрашивающий кал в коричневый цвет. Часть уробилиногена поступает обратно в кровь из кишечной стенки и в печени полностью перерабатывается. Небольшое количество пигментов выводится с мочой.
Смотрите в этом видео об обмене билирубина:
Механизм образования билирубина и его особенности у детей
У новорожденных есть отличия механизма образования и обмена билирубина, они связаны с особенностями клеточного состава крови и незрелостью ферментов, участвующих в превращении и выведении пигмента. Это проявляется в виде физиологической (то есть без заболеваний) желтухи. Основные причины:
- недостаточность ферментной системы печени, которые участвуют в превращении непрямого билирубина в прямой (у недоношенных может продолжаться до 3 месяцев);
- много образуется в костном мозге клеток-предшественников;
- эритроциты быстрее разрушаются, чем у взрослых.
Схема патогенеза гемолитической желтухи у новорожденных
Желтуха без нарушений состава крови и работы печени не ухудшает самочувствия ребенка и проходит самостоятельно.
Метаболизм билирубина при заболеваниях
Нарушения метаболизма билирубина могут возникать на разных этапах:
- разрушение эритроцитов – гемолитические анемии, малярия, талассемия, аутоиммунные анемии;
- отклонения захвата билирубина из крови и превращения непрямого в прямой – вирусные, токсические гепатиты, цирроз печени, жировое перерождение, опухоль;
- препятствия на пути выведения в желчные пути или поступления в кишечник – камни, сужения протоков, сдавление опухолью или увеличенной головкой поджелудочной железы.
В зависимости от уровня поражения выделено три типа желтухи:
- надпеченочная (при заболеваниях крови);
- печеночная (разрушение клеток печени);
- подпеченочная (затруднение оттока желчи).
Почему так важно, чтобы был обмен билирубина в норме
Если на каком-либо этапе обмен билирубина отклоняется от нормы, то возникает:
- пожелтение кожи и слизистых оболочек из-за накопления пигмента;
- замедляется образование энергии и белковых молекул (слабость, низкая работоспособность);
- затруднения переваривания пищи (вздутие, нерегулярный стул, самоотравление организма);
- боль в области печени (правое подреберье);
- ухудшение работы печеночных клеток.
Самое опасное состояние связано с накоплением токсичного для организма непрямого билирубина. Он обладает способностью разрушать скопления клеток головного мозга (ядер) у новорожденных. Развивается энцефалопатия с ухудшением сознания и неврологическими отклонениями (судороги, нарушения дыхания, слуха), она в тяжелом случае сопровождается коматозным состоянием и летальным исходом.
Для взрослых пациентов характерно замедление выведения холестерина, что увеличивает риск инфаркта, инсульта.
Причины нарушения обмена билирубина
К главным причинам нарушения обмена билирубина относятся:
- повышение непрямого из-за усиленного гемолиза (гемолитическая анемия, серповидно-клеточная анемия, талассемия, аутоиммунные болезни) и врожденных болезней с неполноценными ферментами (синдром Жильбера);
- повышения прямого, их подразделяют на печеночные, внутрипеченочных протоков и внепеченочные факторы.
Патогенез синдрома Жильбера
К печеночным заболеваниям (гепатитам) относятся: вирусный, бактериальный, алкогольный, лекарственный, токсический. Причинами застоя желчи внутри печени бывают:
- хронический гепатит в стадии обострения;
- желтуха у беременных;
- цирроз печени;
- наследственные болезни: Дабина-Джонсона, Ротора;
- раковая опухоль печеночной ткани.
Внепеченочные факторы нарушения обмена билирубина включают:
- воспаление поджелудочной железы – острое, обострение хронического;
- патологии желчных протоков – сдавление опухолью извне, рубцовые сужения, воспаление, камни;
- паразитарные заболевания – эхинококкоз;
- поражение двенадцатиперстной кишки (воспаление, опухоль);
- изменения лимфоузлов (лимфогранулематоз).
Диагностика состояния
Для уточнения диагноза, который вызвал нарушения обмена билирубина, проводят комплексное обследование:
- анализ крови общий (гемоглобин, эритроциты, их число и форма) и биохимический с печеночными тестами (билирубин и его прямая, непрямая фракции, ферменты АСТ, АЛТ, щелочная фосфатаза), ферритин, трансферрин;
- иммунология – антитела к вирусам и аутоиммунные;
- анализ мочи на билирубин, уробилин;
- анализ кала на скрытую кровь;
- УЗИ печени, селезенки;
- магнитно-резонансная томография;
- биопсия печени;
- заполнение контрастом желчных путей (холангиография).
Как справиться с проблемами
После постановки диагноза для лечения назначают:
- диету с частым, дробным питанием, запретом жирной, жареной и острой пищи, копчений, алкоголя;
- фототерапия (лечение светом);
- переливание крови или плазмы.
Фототерапия
При затруднении оттока желчи и отсутствии показаний к операции показан Урсофальк, Аллохол, Холензим, желчегонные чаи с календулой, бессмертником, тысячелистником, энтеросорбенты (Полисорб). При вирусном гепатите необходимы противовирусные средства, предупредить гемолиз помогают гормоны, цитостатики.
Если обнаружены камни в желчном пузыре, то нужна операция для его удаления. При тяжелом течении гемолитической анемии иногда приходится удалить селезенку. Опухоли, сдавливающие протоки, также подлежат хирургическому лечению.
Рекомендуем прочитать о показателях нормы билирубина в крови у женщин. Из статьи вы узнаете о причинах для проведения анализа, симптомах отклонений, таблице норм билирубина по возрасту, при беременности.
А здесь подробнее о показателях билирубина в крови у мужчин.
Нарушения обмена билирубина проявляются желтухой, она бывает связана с разрушением эритроцитов, заболеваниями печени, затруднением оттока желчи. Для постановки диагноза учитывают симптомы и данные анализов на общий, прямой, непрямой билирубин, результаты дополнительного обследования.
[40-120]
Билирубин и его фракции (общий, прямой, непрямой)
520 руб.
Анализ, в ходе которого определяется содержание в крови желчных пигментов и их фракций. Они являются метаболитами распада гемоглобина, и их уровень повышается при усиленном разрушении эритроцитов, нарушении функции печени и желчевыводящих путей.
Результаты исследований выдаются с бесплатным комментарием врача.
Метод исследования
Колориметрический фотометрический метод.
Единицы измерения
Мкмоль/л (микромоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Билирубин – желтый пигмент, который является компонентом желчи и образуется в селезенке и костном мозге при распаде эритроцитов. В норме эритроциты разрушаются через 110-120 дней после выхода из костного мозга. При этом из погибших клеток высвобождается металлопротеин гемоглобин, состоящий из железосодержащей части – гема и белкового компонента – глобина. От гема отщепляется железо, которое повторно используется в качестве необходимого компонента ферментов и других белковых структур, а гемовые белки превращаются в билирубин. Непрямой (неконъюгированный) билирубин с помощью альбуминов доставляется кровью в печень, где благодаря ферменту глюкуронилтрансферазе соединяется с глюкуроновой кислотой и образует прямой (конъюгированный) билирубин. Процесс превращения водонерастворимого билирубина в водорастворимый называется конъюгацией. Связанная фракция пигмента практически не поступает в кровь и в норме экскретируется с желчью. Билирубин в просвете кишечника под действием бактерий кишечника метаболизируется и выводится с калом, придавая ему темную окраску.
Прямой билирубин назван так в связи с методикой лабораторного исследования. Данный водорастворимый пигмент непосредственно взаимодействует с реактивами (диазореактивом Эрлиха), добавленными в пробу крови. Неконъюгированный (непрямой, свободный) билирубин нерастворим в воде, и для его определения необходимы дополнительные реактивы.
В норме за сутки в человеческом организме вырабатывается 250-350 мг билирубина. Выработка более 30-35 мкмоль/л проявляется желтушностью кожных покровов и склер. По механизму развития желтухи и преобладанию фракций билирубина в крови выделяют надпеченочную (гемолитическую), печеночную (паренхиматозную) или подпеченочную (механическую, обтурационную) желтуху.
При повышенном разрушении эритроцитов (гемолизе) или нарушенном захвате печенью желчного пигмента увеличивается содержание билирубина за счет неконъюгированной фракции без повышения уровня связанного пигмента (надпеченочная желтуха). Данная клиническая ситуация наблюдается при некоторых врождённых состояниях, связанных с нарушением конъюгации билирубина, например при синдроме Жильбера.
При наличии преграды на пути выхода желчи в двенадцатиперстную кишку или нарушениях желчевыделения в крови повышается прямой билирубин, что нередко является признаком обтурационной (механической) желтухи. При обструкции желчевыводящих путей прямой билирубин попадает в кровь, а затем и в мочу. Он является единственной фракцией билирубина, способной выделяться почками и окрашивать мочу в темный цвет.
Увеличение билирубина за счет прямой и непрямой фракции указывает на заболевание печени с нарушением захвата и выделения желчных пигментов.
Повышение непрямого билирубина нередко наблюдается у новорождённых в первые 3 дня жизни. Физиологическая желтуха связана с повышенным распадом эритроцитов с фетальным гемоглобином и недостаточной зрелостью ферментных систем печени. При затянувшейся желтухе у новорождённых необходимо исключать гемолитическую болезнь и врождённую патологию печени и желчевыводящих путей. При конфликте групп крови матери и ребенка возникает повышенный распад эритроцитов малыша, что приводит к повышению непрямого билирубина. Неконъюгированный билирубин обладает токсическим действием на клетки нервной системы и может привести к повреждению головного мозга новорождённого. Гемолитическая болезнь новорождённых требует немедленного лечения.
У 1 из 10 тысяч младенцев выявляется атрезия желчевыводящих путей. Данная угрожающая жизни ребенка патология сопровождается повышением билирубина за счет прямой фракции и требует срочного хирургического вмешательства и в некоторых случаях трансплантации печени. У новорождённых также существует вероятность наличия гепатита с повышением как прямого, так и непрямого билирубина.
Изменения уровня фракций билирубина в крови с учетом клинической картины позволяют оценить возможные причины желтухи и определиться с дальнейшей тактикой обследования и лечения.
Для чего используется исследование?
- Для дифференциальной диагностики состояний, сопровождающихся желтушностью кожных покровов и склер.
- Для оценки степени гипербилирубинемии.
- Для дифференциальной диагностики желтух новорождённых и выявления риска развития билирубиновой энцефалопатии.
- Для диагностики гемолитической анемии.
- Для исследования функционального состояния печени.
- Для диагностики нарушений оттока желчи.
- Для наблюдения за пациентом, принимающим препараты с гепатотоксическими и/или гемолитическими свойствами.
- Для динамического наблюдения за пациентами с гемолитической анемией или патологией печени и желчевыводящих путей.
Когда назначается анализ?
- При клинических признаках патологии печени и желчевыводящих путей (желтуха, потемнение мочи, обесцвечивание стула, зуд кожных покровов, тяжесть и боли в правом подреберье).
- При обследовании новорождённых с выраженной и затянувшейся желтухой.
- При подозрении на гемолитическую анемию.
- При обследовании пациентов, регулярно употребляющих алкоголь.
- При использовании лекарственных препаратов с вероятным гепатотоксическим и/или гемолитическим побочным действием.
- При инфицировании вирусами гепатитов.
- При наличии хронических заболеваний печени (цирроз, гепатит, холецистит, желчнокаменная болезнь).
- При комплексном профилактическом обследовании пациента.
Что означают результаты?
Референсные значения
- Общий билирубин
Возраст | Референсные значения |
Меньше 2 дней | 58 – 197 мкмоль/л |
2-6 дней | 26 – 205 мкмоль/л |
6-30 дней | 5 – 21 мкмоль/л |
Больше месяца | 5 – 21 мкмоль/л |
- Прямой билирубин: 0 – 5 мкмоль/л.
- Непрямой билирубин – расчетный показатель.
Причины повышения уровня общего билирубина
1. Преимущественно за счет непрямого билирубина (непрямая гипербилирубинемия, связанная с избыточным гемолизом или нарушением захвата и связывания свободного билирубина печенью)
- Аутоиммунный гемолиз.
- Гемолитическая анемия.
- Пернициозная анемия.
- Серповидно-клеточная анемия.
- Врождённый микросфероцитоз.
- Талассемия.
- Эмбриональный тип кроветворения.
- Синдром Жильбера.
- Синдром Криглера – Найяра.
- Постгемотрансфузионная реакция.
- Переливание несовместимых групп крови.
- Малярия.
- Инфаркт миокарда.
- Сепсис.
- Геморрагический инфаркт легкого.
- Кровоизлияние в ткани.
2. Преимущественно за счет прямого билирубина (прямая гипербилирубинемия, связанная с билиарной обструкцией или нарушением выделения связанного билирубина печенью)
- Холедохолитиаз.
- Желчнокаменная болезнь.
- Вирусный гепатит.
- Склерозирующий холангит.
- Билиарный цирроз печени.
- Рак головки поджелудочной железы.
- Синдром Дабина – Джонсона.
- Синдром Ротора.
- Атрезия желчевыводящих путей.
- Алкогольная болезнь печени.
- Беременность.
3. За счет прямого и непрямого билирубина (паренхиматозная желтуха с нарушением захвата билирубина и выделения желчи)
- Вирусный гепатит.
- Алкогольная болезнь печени.
- Цирроз.
- Инфекционный мононуклеоз.
- Токсический гепатит.
- Эхинококкоз печени.
- Абсцессы печени.
- Метастазы или массивные опухоли печени.
Что может влиять на результат?
- Внутривенное введение контрастного препарата за 24 часа до исследования искажает результат.
- Длительное голодание, интенсивные физические нагрузки способствуют повышению уровня билирубина.
- Никотиновая кислота и атазанавир увеличивают содержание непрямого билирубина.
- Лекарственные препараты, повышающие уровень общего билирубина: аллопуринол, анаболические стероиды, противомалярийные препараты, аскорбиновая кислота, азатиоприн, хлорпропамид, холинергические препараты, кодеин, декстран, диуретики, эпинефрин, изопротеренол, леводопа, ингибиторы моноаминооксигеназы, меперидин, метилдопа, метотрексат, морфин, пероральные контрацептивы, феназопиридин, фенотиазиды, хинидин, рифампин, стрептомицин, теофиллин, тирозин, витамин А.
- Лекарственные препараты, снижающие общий билирубин: амикацин, барбитураты, вальпроевая кислота, кофеин, хлорин, цитрат, кортикостероиды, этанол, пенициллин, протеин, противосудорожные, салицилаты, сульфаниламиды, урсодиол, мочевина.
Важные замечания
- Непрямой билирубин обладает нейротоксическим действием у детей в первые 2-4 недели жизни. У детей старших возрастных групп и взрослых гематоэнцефалический барьер обеспечивает достаточную защиту от неконъюгированого билирубина.
- Любое повышение билирубина требует уточнения его причины и обследования пациента.
- Степень повышения билирубина не всегда зависит от тяжести патологического процесса.
Также рекомендуется
- Лабораторное обследование печени
- Лабораторное обследование поджелудочной железы
- Лабораторная диагностика анемий
- Лабораторная диагностика гепатита – биохимические маркеры
- Вирусные гепатиты. Первичная диагностика
- anti-HAV, IgM
- HBsAg
- anti-HCV, антитела
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Общий анализ мочи с микроскопией осадка
- Копрограмма
- Гамма-глютамилтранспептидаза (гамма-ГТ)
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Амилаза общая в сыворотке
- Липаза
- Лактатдегидрогеназа (ЛДГ) общая
- Фосфатаза щелочная общая
- Холестерол общий
- Альбумин в сыворотке
- Альфа-фетопротеин (альфа-ФП)
- Антитела к антигенам аутоиммунных заболеваний печени (антитела к микросомам печени-почек 1 типа (LKM-1), пируват-декарбоксилазному комплексу митохондрий (PDC/М2), цитозольному антигену (LC-1) и растворимому антигену печени (SLA/LP))
- Наследственная гипербилирубинемия. Синдром Жильбера
- УДФ-глюкуронозил трансфераза 1A1 (UGT1A1). Выявление мутации (TA)6/7 (регуляторная область гена)
- Группа крови ABO
- Аллоиммунные антиэритроцитарные антитела (в том числе антирезусные), титр
Кто назначает исследование?
Терапевт, гастроэнтеролог, гепатолог, гематолог, педиатр, хирург, врач общей практики.
Литература
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000. – 157-161.
- Fischbach F.T., Dunning M.B. A Manual of Laboratory and Diagnostic Tests, 8th Ed. Lippincott Williams & Wilkins, 2008: 1344 p.
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed. Normal, Illinois, 2007: 666 p.
