Профилактика железодефицитной анемии у детей раннего возраста
Детскому растущему организму крайне важно насыщать клетки кислородом. Кислород передвигается по организму при помощи гемоглобина — белка, состоящего из железа.
При дефиците железа у ребенка снижается уровень гемоглобина, что соответственно приводит к недостатку кислорода в клетках и тканях. Данное состояние принято называть железодефицитной анемией.
При хронической анемии у ребенка возникает задержка физического и нервно-психического развития.
Тяжелые формы анемии встречаются у детей все реже, но даже при небольшом снижении питания клеток возникают симптомы слабости мышц, головокружения, апатии, снижения иммунитета и нарушений сердечно-легочных функций.
Самое страшное в анемии — ее бессимптомное течение. Поэтому важно регулярно посещать врачей и сдавать общий анализ крови как ребенку, так и любому взрослому человеку.
Причины
Основной причиной железодефицитной анемии, согласно данным Всемирной организации здравоохранения, считается несбалансированное питание. Реже состояние может возникать при кровотечениях, врожденных нарушениях обмена веществ и глистных инвазиях.
Основные причины анемии, которые наиболее часто встречаются во врачебной практике:
- Врожденный дефицит железа.
- Неправильное питание.
- Скачок роста и развития, которые требуют повышенного содержания железа в организме.
- Повышенная потеря железа из организма.
- Недостаточное потребление железа с пищей.
- Снижение всасываемости железа.
- Увеличенная потеря железа из-за повреждения кишечника вследствие раннего введения в прикорм коровьего молока и кефира (родителям необходимо обратить на этот пункт особое внимание!).
Диагностика
Заподозрить анемию у ребенка можно по следующим признакам:
- снижение уровня эритроцитов (ниже 3,8×1012/л)
- снижение цветового показателя (менее 0,85)
- снижение показателей ретикулоцитов (на начальных стадиях могут оставаться в норме)
- анизоцитоз или пойкилоцитоз
Также могут измениться такие показатели, как средний объем эритроцита, его концентрация и т. д.
Следует отметить, что в каждом организме имеется своеобразное «депо железа». При недостатке этого вещества, железо в первую очередь расходуется из указанного «депо».
В связи с этим, общий анализ крови может не выявить анемию на начальных стадиях, поэтому рекомендуется проведение биохимического исследования. Биохимический анализ крови позволяет выявить различные фракции железа, снижение уровня которых и станет сигналом о наличии железодефицитной анемии.
Основная мера профилактики патологии — обеспечение ребенку правильного сбалансированного питания. Для этого родители должны позаботиться о том, чтобы детский рацион содержал достаточное количество продуктов с высоким содержанием железа.
Мясо рекомендуется вводить уже на стадии первого-второго прикорма. Мамам в период грудного вскармливания необходимо контролировать уровень железа не только у ребенка, но и у себя.
Особенно это касается матерей, у которых при беременности диагностировалась железодефицитная анемия. В некоторых случаях, когда вероятность железодефицитной анемии высока, первый прикорм может начинаться не с каш или овощей, а именно с мяса. Ведь железо — это одна из основных составляющих нормального развития ребенка.
В современных условиях достаточно трудно найти качественные продукты, содержащие в своем составе все необходимые для растущего организма вещества. В добавок к этому большинство беременных и кормящих матерей не питаются должным образом, цельное коровье молоко слишком рано вводится в рацион ребенка.
Все это приводит к тому, что диагноз железодефицитная анемия ставится практически каждой беременной женщине и множеству детей в раннем возрасте.
Как же решить эту проблему? Ведь лекарства от анемии могут вызывать различные нарушения стула, аллергические реакции и так далее, а само заболевание отрицательно сказывается на самочувствии и развитии ребенка.
Профилактика железодефицитной анемии
Так как проблема недостатка железа в организме — это в большей степени проблема питания, основная мера профилактики патологии заключается в обеспечении сбалансированного рациона (вне зависимости от возраста человека).
Взрослым необходимо 1-2 мг железа в сутки, детям от 0,5 до 1,2. Необходимо отметить, что в кишечнике всасывается лишь часть потребляемого с пищей железа — примерно 10-15%.
Главный источник железа из пищи — продукты животного происхождения. Самыми ценными в этом плане являются говядина и баранина. В рыбе, курице и твороге содержание железа значительно меньше. Важно не только количество вещества в продукте, но и его биодоступность (то есть всасываемость).
В отличие от продуктов животного происхождения, растительная пища имеет более низкий уровень всасываемости железа. Для хорошей всасываемости необходимы определенные факторы.
Так, например, витамин C улучшает показатели всасываемости железа, а тининовая кислота (содержится в чае) или фитаты значительно снижают степень всасываемости микроэлемента.
Рассмотрим основные рекомендации по профилактике дефицита железа, опубликованные Американской академией педиатрии:
- У здорового доношенного ребенка в первые 4 месяца жизни имеется достаточный запас железа, и в употреблении железосодержащих лекарств нет необходимости. Затем ребенку на грудном вскармливании необходим дополнительный прием железа вплоть до введения прикорма. Дозировка препарата в этом возрасте должна составлять 1 мг на 1 кг веса в день.
- Если здоровый доношенный ребенок находится на смешанном типе вскармливания (материнское молоко составляет около 50%), ему необходим дополнительный прием железа в дозировке 1 мг на 1 кг веса в день. Длительность приема — до введения прикорма.
- При искусственном вскармливании рекомендуется давать ребенку смеси, обогащенные железом. В таком случае необходимость дополнительного приема препаратов не потребуется. При этом, цельное коровье молоко не рекомендуется давать детям в возрасте до года!
- Детям с 6 месяцев и до года необходимо употреблять около 11 мг железа в сутки. Чтобы обеспечить нормальное функционирование организма, в ранний прикорм следует вводить красное мясо и овощи, содержащие большое количество железа. При недостаточном потреблении таких продуктов ребенку назначаются железосодержащие капли или сиропы.
- От года до 3 лет суточная норма железа составляет 7 мг. При этом рекомендуется получать его из тех продуктов, которые содержат и железо, и витамин C.
- Дети, рожденные раньше срока, должны в обязательном порядке получать минимум 2 мг железа на 1 кг веса в сутки до наступления 12 месяцев.
Отметим, что содержание мяса в рационе является лишь профилактикой анемии, если у ребенка уже диагностировалась патология, с ней можно бороться исключительно препаратами железа! Однако если анемии на данный момент не выявлено, то пить железо в качестве профилактики нецелесообразно.
Лечение железодефицитной анемии
Самой главной задачей при лечении анемии является устранение причины ее возникновения (режим питания, обнаружение и ликвидация источников кровопотери и др.), а также борьба с нехваткой железа в организме.
К основным положениям лечения заболевания относятся:
- Употребление лекарственных железосодержащих препаратов. Иных способов восстановления нормального уровня микроэлемента на данный момент не изобретено. Не стоит ошибочно полагать, что только одной диетой удастся поднять уровень гемоглобина в крови. Запасы железа надо пополнять целенаправленно.
- Прием пероральных препаратов. Лечение при помощи внутримышечных или внутривенных инъекций рекомендуется лишь при наличии противопоказаний к приему пероральных средств или если они оказались малоэффективны.
- Предварительный расчет дозировки препарата в соответствии с массой тела ребенка и выбранной тактикой лечения анемии.
- Расчет длительности приема железа в зависимости от тяжести заболевания. Легкая степень — 3 месяца, средняя — 4,5, тяжелая — полгода. В процессе лечения контролируется общеклинический анализ крови.
- Восполнение запасов микроэлемента в так называемом «депо железа».
- Регулярный контроль эффективности лечения при помощи сдачи анализов крови.
В нашей стране тактику лечения анемии определяет Протокол ведения больных с диагнозом «Железодефицитная анемия», который был опубликован в 2004 году.
Также имеются соответствующие рекомендации ВОЗ, базирующиеся на принципах доказательной медицины.
На сегодня существует лишь два препарата железа:
На основе солевых растворов. Препарат токсичен, нередко вызывает побочные эффекты. Однако встречаются случаи, когда помогает только он.
- На основе полимальтозного комплекса гидроксида. Наиболее целесообразен при лечении анемии.
Современные исследования показывают, что у лекарственных средств первой и второй группы одинаковая степень эффективности. В педиатрии детская дозировка средств второго типа составляет 5 мг на 1 кг веса в сутки (независимо от возраста ребенка).
Как оценить эффективность лечения
Критерии эффективности терапии при анемии:
- На 7-10-е сутки с начала терапии уровень ретикулоцитов начинает повышаться.
- Концентрация гемоглобина повышается к концу 4-й недели на 10 г/л. Гематокрит увеличивается на 3% в сравнении с первоначальными данными.
- Спустя 1-1,5 месяца приема препаратов исчезают клинические проявления дефицита железа.
- «Депо железа» восстанавливается спустя 3-6 месяцев (в зависимости от степени заболевания). Оценивать уровень необходимо по показателям сывороточного ферритина (более 30 нг/мл).
В случае, если спустя 4 недели результаты анализа крови не изменяются, необходимы остановка лечения и пересмотр диагноза. В ряде случаев у таких пациентов имеется не железодефицитная анемия.
При возникновении устойчивости к лечению железосодержащими препаратами следует проверить адекватность назначенной терапии. Может быть анемия не связана с дефицитом железа. Для этого требуется дополнительная консультация гематолога.
Автор: Ирина Еловикова, врач-педиатр.
Оригинал статьи: https://docdeti.ru/baza-znaniy/592/,
В статье представлены данные о распространенности анемии у детей раннего возраста, видах анемии у недоношенных и доношенных детей, последствиях дефицита железа, группах риска развития железодефицитной анемии. Даны рекомендации Американской академии педиатрии и Союза педиатров России по питанию, перечислены меры первичной и вторичной профилактики дефицита железа.
Рис. 1. Распространенность анемии у детей и подростков различного возраста по данным литературы [1, 2]
Таблица 1. Количество детей здоровых и с дефицитом железа, заболевших в раннем возрасте (%) [8]
Таблица 2. Риск развития дефицита железа у доношенных и недоношенных детей
Таблица 3. Анемия у недоношенных [12]
Рис. 2. Алгоритм профилактики и лечения железодефицитных состояний у детей раннего возраста
Таблица 4. Сравнительная частота использования продуктов и блюд прикорма промышленного и домашнего приготовления в питании детей первого года жизни [19]
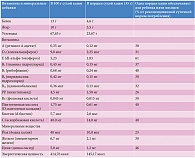
Таблица 5. Состав каши овсяной с бананом и яблоком «ФрутоНяня»
Дефицит железа и его последствия
Проблема железодефицитных состояний (ЖДС) у детей раннего возраста, особенно в возрасте до одного года, обусловлена высокой распространенностью латентного дефицита железа (ЛДЖ) и железодефицитной анемии (ЖДА), а также их негативными последствиями.
На рисунке 1 показана распространенность анемии у детей и подростков разного возраста [1, 2]. Это синтетическая кривая, построенная на основании данных, опубликованных в нескольких литературных источниках [3]. Объединение этих данных вполне правомочно, поскольку при проведении исследований авторы использовали одни и те же критерии Всемирной организации здравоохранения для диагностики ЛДЖ и ЖДА.
Дефицит железа у детей раннего возраста может приводить к тяжелым, иногда необратимым последствиям: отставанию в психомоторном развитии [4–7], повышенной восприимчивости к инфекциям [8]. Кроме того, впоследствии воозможны нарушения когнитивных функций [4–7], плохая успеваемость в школе, проблемы с поведением в старшем возрасте [9, 10].
Американской исследовательнице B. Lozoff в ряде работ [4–6] удалось доказать, что дефицит железа в раннем возрасте приводит к задержке психомоторного развития. Попытка его поздней коррекции (в четыре месяца и старше) неэффективна. В дальнейшем у детей могут выявляться проблемы с обучением и поведением, плохая успеваемость.
Отечественными учеными показано, что дети с ЖДА значительно чаще болеют острыми респираторными вирусными и кишечными инфекциями, рахитом, пищевой аллергией [8]. У них формируются очаги хронической инфекции (табл. 1).
В группу риска развития ЖДА в раннем возрасте входят [11]:
- недоношенные;
- дети с низкой массой тела при рождении;
- дети из многоплодной беременности;
- дети, не получающие грудного вскармливания или молочных смесей, обогащенных железом;
- дети из социально неблагополучных семей.
У детей первого полугодия жизни снижается уровень гемоглобина. Причин несколько, но наиболее значимы увеличение объема циркулирующей крови, переход с синтеза HbF на синтез HbA, завершающийся к шести месяцам, и лизис эритроцитов. У доношенных детей гемоглобин снижается до 100–110 г/л. Такое снижение наблюдается с 6–8 недель. Это явление в силу выраженности у большинства детей в популяции получило название физиологической анемии. Физиологическая анемия является транзиторной, всегда легкой степени тяжести, не требует лечения, проходит самостоятельно. Единственный вопрос, который возникает у врачей-педиатров: назначать ли препараты железа при физиологической анемии?
У недоношенных анемия сопровождается более значительным снижением уровня гемоглобина – до 60–80 г/л, причем в более ранние сроки – с 4–8 недель. Эта разновидность анемии называется ранней анемией недоношенных. Риск ее развития зависит от массы тела при рождении (табл. 2).
Недоношенным свойственны анемии с различными механизмами развития. Имеются в виду частота возникновения, необходимость дифференциальной диагностики, резистентность к проводимой терапии (табл. 3) [12].
Ранняя анемия недоношенных (код Р61.2 согласно Международной классификации болезней 10-го пересмотра) [13] – состояние, характеризующееся на лабораторном уровне снижением концентрации гемоглобина, количества эритроцитов и гематокрита в первые три месяца жизни, с развитием нормоцитарной, нормохромной анемии со снижением ретикулоцитов и эритропоэтина (ЭПО) в сыворотке крови.
Частота ранней анемии недоношенных варьирует от 16,5 до 91,3% и имеет обратную связь с гестационным возрастом и массой тела при рождении [14].
У детей с низкой и экстремально низкой массой тела с отягощенным течением перинатального периода ранняя анемия может быть тяжелой. Это позволяет трактовать ее как патологическое состояние, требующее адекватной терапии.
Тактика лечения ранней анемии недоношенных зависит от причин ее развития, степени тяжести и переносимости больными. Течение и прогноз в большинстве случаев благоприятные. Легкие формы заболевания проходят самостоятельно, без лечения. При среднетяжелой и тяжелой анемии можно применять трансфузии эритроцитов, препараты ЭПО и железа.
Профилактика ранней анемии недоношенных основывается на позднем пережатии пуповины (не ранее чем через 30 секунд и максимум ко второй или третьей минуте после рождения), сокращении потерь крови из-за лабораторных обследований (применение микрометодов), адекватном ведении.
С целью профилактики поздней анемии (но не для лечения ранней анемии!) все недоношенные дети с 28-го дня жизни до 12-месячного возраста должны получать препараты железа в дозе 2–4 мг/кг в сутки в расчете на элементарное железо [14]:
- при массе тела при рождении менее 1000 г – 4 мг/кг в сутки;
- при массе тела при рождении 1000–1500 г – 3 мг/кг в сутки;
- при массе тела при рождении 1500–3000 г – 2 мг/кг в сутки.
При развитии поздней анемии недоношенных препараты железа назначают в лечебных дозах (3–5 мг/кг массы тела в сутки) с соблюдением всех принципов лечения ЖДА.
Функциональное питание
Основная задача питания – не просто обеспечить потребности каждого индивида, а улучшить состояние здоровья, снизить риск развития заболеваний. Это стало возможным благодаря развитию такого направления, как функциональное питание. Функциональными считаются продукты, которые не только удовлетворяют потребности организма в белках, жирах, углеводах, но и содержат компоненты, оказывающие выраженное направленное влияние на одну или несколько физиологических функций организма. Цель функционального питания – улучшить качество жизни и здоровья, в том числе за счет снижения риска развития заболеваний. Среди функциональных компонентов питания особое место занимают микроэлементы [15].
Возможность коррекции микронутриентной недостаточности, в частности железа, за счет поступления соответствующих веществ извне подтверждена давно. В одной из ранних работ изучали эффективность ежедневного и еженедельного применения микронутриентов [16]. В двойное плацебоконтролируемое исследование было включено 163 ребенка в возрасте от шести до 24 месяцев, 45,6% из которых изначально имели снижение уровня гемоглобина
ЖДС представляют собой частный случай микронутриентной недостаточности с дефицитом одного вещества – железа. Если коррекция дефицита железа с помощью препаратов железа сомнений никогда не вызывала, то вопрос коррекции дефицита железа с помощью питания, особенно с применением продуктов, обогащенных этим микроэлементом, дискутировался в литературе в течение многих лет. Сегодня благодаря широкомасштабным исследованиям за рубежом и в нашей стране на этот вопрос есть ответ.
В соответствии с рекомендациями Американской академии педиатрии (American Academy of Pediatrics) [17] доношенные здоровые дети имеют достаточные запасы железа в организме в первые четыре месяца жизни. Из-за невысокого содержания железа в грудном молоке детям, находящимся на грудном вскармливании, показан дополнительный прием железа (1 мг железа на 1 кг массы тела в сутки) с четырех месяцев до введения прикорма, в частности каш, обогащенных железом. Это могут быть как безмолочные, так и молочные сухие каши быстрого приготовления «ФрутоНяня».
Доношенные дети, находящиеся на смешанном вскармливании (грудное молоко составляет более половины рациона), должны дополнительно получать 1 мг железа на 1 кг массы тела в сутки с четырех месяцев и до введения прикорма.
Дети на искусственном вскармливании получают достаточное количество железа из молочных смесей или прикорма. Цельное коровье молоко не следует назначать детям до 12 месяцев.
Недоношенные должны получать по крайней мере 2 мг железа на 1 кг массы тела в сутки до 12 месяцев, что соответствует количеству железа, содержащемуся в молочных смесях, обогащенных железом. Дети, родившиеся недоношенными и находящиеся на грудном вскармливании, должны получать 2 мг железа на 1 кг массы тела в сутки, начиная с первого месяца жизни и до перехода на искусственное вскармливание молочными смесями, обогащенными железом, или до введения прикорма, обеспечивающего поступление 2 мг железа на 1 кг массы тела в сутки.
Детям в возрасте 6–12 месяцев необходимо 11 мг железа в сутки. В качестве прикорма им назначают красное мясо и овощи с высоким содержанием железа. В случае недостаточного поступления железа с молочными смесями или прикормом следует дополнительно назначить железо в виде капель или сиропа.
Государственная программа оптимизации вскармливания детей раннего возраста
Важным этапом в решении проблемы детского питания, особенно детей раннего возраста, стала разработка методических указаний [18] и Национальной программы оптимизации вскармливания детей первого года жизни в Российской Федерации [19], утвержденной на XVI Съезде педиатров России (февраль 2009 г.). Программа предусматривала следующие задачи:
1. Внедрение современных организационных технологий по поощрению, поддержке и охране грудного вскармливания в работу родовспомогательных служб и детских лечебно-профилактических учреждений РФ.
2. Разработка подходов к оптимизации питания беременных и кормящих матерей, включая использование адресной помощи.
3. Оптимизация сроков введения и ассортимента продуктов и блюд прикорма, совершенствование методов профилактики и диетотерапии алиментарно-зависимых заболеваний, функциональных нарушений пищеварения, пищевой аллергии, синдрома нарушенного кишечного всасывания, острых кишечных инфекций, отдельных видов наследственной патологии у детей первого года жизни.
4. Создание единой программы обучения и совершенствования знаний по вопросам питания здоровых и больных детей первого года жизни для студентов высших медицинских учебных заведений, врачей-педиатров и организаторов здравоохранения.
5. Разработка Правил маркетинга заменителей грудного молока в учреждениях здравоохранения Российской Федерации на основании Международного свода правил маркетинга заменителей грудного молока (1981 г.).
6. Разработка, утверждение и внедрение нормативно-методических документов по организации питания здоровых и больных детей, беременных и кормящих женщин.
7. Совершенствование нормативно-методических документов по статистической отчетности с использованием показателей, обеспечивающих получение наиболее полных и достоверных представлений о существующей практике организации питания детей первого года жизни.
Рассмотрим особенности естественного и искусственного вскармливания детей первого полугодия жизни, указанные в программе.
Естественной профилактикой ЖДА у детей первых месяцев жизни считается исключительно грудное вскармливание до четырех – шести месяцев. Концентрация железа в женском молоке составляет 0,2–0,4 мг/л. Этого достаточно для обеспечения потребностей растущего организма ребенка в железе благодаря его высокой биодоступности (50%). Однако по некоторым данным, анемия встречается у каждого третьего ребенка, находящегося на грудном вскармливании. Причем частота этой патологии достоверно не зависит от длительности грудного вскармливания. Вероятно, основная причина заключается в значительной распространенности сидеропенических состояний у кормящих женщин.
При искусственном вскармливании детей первого полугодия жизни применяют смеси с содержанием железа от 0,4 до 0,8 мг/100 мл. Этого достаточно, поскольку еще используются запасы железа, накопленные в течение внутриутробного периода. К 4–6-месячному возрасту ребенка они истощаются и метаболизм становится абсолютно зависимым от количества микронутриентов, поступающих с пищей. Именно поэтому содержание железа в адаптированных молочных смесях для детей второго полугодия жизни возрастает до 0,9–1,3 мг/100 мл. Кроме того, в качестве прикорма в рацион целесообразно включать продукты промышленного производства, обогащенные железом (инстантные каши, вэллинги, фруктовые соки, фруктовые и овощные пюре), что повышает количество железа, поступающего с пищей в организм ребенка.
В программе содержится очень важный в идеологическом и практическом смысле тезис: медикаментозная терапия и профилактика железодефицитных состояний у детей раннего возраста всегда должны проводиться на фоне правильно организованного питания.
Это позволило нам создать схему профилактики и лечения ЖДС у детей раннего возраста, чтобы облегчить понимание данного вопроса врачами-педиатрами (рис. 2).
Профилактика и лечение железодефицитных состояний
Профилактика ЖДС (ЛДЖ и ЖДА) предусматривает грудное вскармливание, применение питания, обогащенного железом, и жидких форм препаратов железа. Коррекция ЛДЖ осуществляется с помощью питания, обогащенного железом, и применения жидких форм препаратов железа (капли, сироп) в количестве 50% лечебной дозы в течение двух месяцев.
Длительность применения пероральных препаратов железа зависит от степени тяжести ЖДА:
- при легкой степени (гемоглобин 110–90 г/л) – три месяца;
- средней степени (гемоглобин 90–70 г/л) – 4,5 месяца;
- тяжелой степени (гемоглобин
Лечение ЖДА предусматривает применение продуктов, обогащенных железом.
В России часто использовали продукты домашнего приготовления (табл. 4). Вместе с тем преимущество имеют продукты промышленного производства в силу гарантированного состава, качества, безопасности, высокой пищевой ценности. В настоящее время на отечественном рынке представлен большой ассортимент продуктов детского питания промышленного производства. Следует обратить особое внимание на продукты детского питания, выпускаемые отечественной промышленностью. В частности, на российском рынке представлены продукты «ФрутоНяня», которые обладают рядом преимуществ:
- высокое качество, сбалансированный состав;
- отсутствие загустителей, ароматизаторов, красителей, консервантов, ГМО;
- широкий ассортимент;
- экономическая доступность;
- удобные упаковки.
Кроме того, продукты линейки «ФрутоНяня» обогащены витаминами и микроэлементами и обладают функциональными свойствами (табл. 5). Продукция пользуется высоким доверием потребителей и врачей. Полезные свойства продуктов подтверждены результатами клинических исследований.
Количество ЖДС у детей, в том числе раннего возраста, может быть значительно снижено за счет мер первичной и вторичной профилактики, сформулированных в Рекомендациях по профилактике и лечению дефицита железа в США [11]. Они предусматривают:
- первичную профилактику ЖДС (заключается в правильном, полноценном питании ребенка);
- вторичную профилактику ЖДС (заключается в активном выявлении ЛДЖ и ЖДА в процессе диспансеризации, медицинских осмотров, при посещении врача).
Меры первичной и вторичной профилактики должны использоваться и в практике российских педиатров. Первая рекомендация врача-педиатра должна касаться питания, что важно при профилактике ЖДС, коррекции ЛДЖ и лечении ЖДА.
