Рак сигмовидной кишки анемия
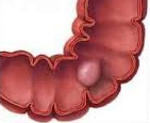

Рак сигмовидной кишки – это злокачественное новообразование эпителиального происхождения, располагающееся в сигмовидном отделе толстого кишечника. На начальных стадиях течет бессимптомно. Затем возникают боли и дискомфорт в животе, метеоризм, чувство неполного опорожнения кишечника. Наблюдается чередование запоров и поносов. Нередко в левой половине живота удается прощупать опухолевидное образование. Диагноз выставляется на основании жалоб, анамнеза, данных внешнего осмотра, УЗИ, ректосигмоскопии, ирригоскопии, МРТ, биопсии и других исследований. Лечение – операция, химиотерапия, радиотерапия.
Общие сведения
Рак сигмовидной кишки – достаточно распространенная злокачественная опухоль, которая поражает участок толстого кишечника, расположенный выше прямой кишки. Происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев поражает пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин. Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы). Лечение проводят специалисты в сфере абдоминальной онкохирургии и оперативной проктологии.
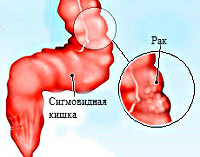
Рак сигмовидной кишки
Причины
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями этого органа. Сигмовидная кишка располагается в левой части живота, сразу над прямой кишкой, и имеет S-образную форму. При замедлении продвижения содержимого по кишечнику химус продолжительное время остается в сигмовидной кишке, что увеличивает время контакта токсических продуктов переработки пищи со слизистой органа. В качестве факторов, повышающих риск развития рака сигмовидной кишки, рассматривают малоподвижный образ жизни и нерациональное питание: употребление продуктов с малым количеством растительной клетчатки, большое количество жирной, жареной и острой пищи, преобладание животных жиров и легких углеводов. Оба этих фактора вызывают замедление кишечной перистальтики. Нерациональное питание способствует увеличению количества канцерогенных веществ в кишечном содержимом.
В числе других обстоятельств, увеличивающих вероятность возникновения рака сигмовидной кишки, специалисты называют запоры, при которых слизистая оболочка не только долго контактирует с канцерогенами, но и травмируется твердым содержимым. Негативную роль играет злоупотребление алкоголем. Кроме того, рак сигмовидной кишки часто развивается на фоне предраковых процессов и воспалительных болезней кишечника. Более 50% новообразований возникают на фоне полипов кишечника, дивертикулита и других состояний, сопровождающихся повреждением слизистой оболочки. Имеет значение неблагоприятная наследственность.
Классификация
С учетом особенностей роста выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут преимущественно в просвет кишечника и представляют собой выступающие узлы на толстой ножке. При прогрессировании процесса новообразование часто изъязвляется, возможны кровотечения и инфицирование. Эндофитные опухоли растут преимущественно вглубь кишечника. Они распространяются по кишечной стенке и могут циркулярно охватывать кишку. В центре новообразования возникают участки изъязвления. Циркулярный рост рака сигмовидной кишки вызывает сужение просвета кишечника и затрудняет движение каловых масс. Для сигмовидной кишки более характерны эндофитные опухоли.
С учетом гистологического строения различают три вида рака сигмовидной кишки:
- Аденокарцинома. Происходит из клеток железистого эпителия. Выявляется в 75-80% случаев данного заболевания. Может быть высокодифференцированной, умеренно дифференцированной и низкодифференцированной. Чем ниже уровень дифференцировки рака сигмовидной кишки – тем хуже прогноз.
- Слизистая (мукозная) аденокарцинома. Является разновидностью низкодифференцированной аденокарциномы. Представлена муцинозными клетками, выделяющими большое количество слизи. Характерен быстрый рост и раннее метастазирование.
- Перстневидно-клеточный рак сигмовидной кишки. Представлен атипичными клетками перстневидной формы, образующимися вследствие внутриклеточного скопления муцина, который отодвигает ядра клеток к периферии. Диагностируется у 3-4% больных с онкологическими поражениями сигмовидной кишки. Протекает неблагоприятно.
С учетом распространенности процесса различают следующие стадии рака сигмовидной кишки:
- 1 стадия – размер опухоли не превышает 2 см, узел находится в пределах слизистого либо подслизистого слоя. Регионарные и гематогенные метастазы не обнаруживаются.
- 2А стадия – размер опухоли составляет менее половины длины окружности кишки. Рак сигмовидной кишки не прорастает стенку кишечника. Регионарные и гематогенные метастазы не выявляются.
- 2В стадия – опухоль поражает стенку кишечника, но не выходит за его пределы. Выявляются метастазы в лимфоузлах. Отдаленное метастазирование отсутствует.
- 3А стадия – диаметр опухоли превышает половину длины окружности кишки. Метастазы не обнаруживаются.
- 3В стадия – выявляются лимфогенные метастазы.
- 4А стадия – рак сигмовидной кишки блокирует просвет кишечника. Выявляются гематогенные метастазы.
- 4В стадия – новообразование поражает близлежащие органы с образованием конгломератов, кишечно-пузырных свищей и т. д.
Симптомы рака
На ранних стадиях течение рака сигмовидной кишки бессимптомное или со скудными клиническими проявлениями. Пациенты могут предъявлять жалобы на вздутие и урчание в животе, чередование запоров и поносов. При прогрессировании наблюдается преобладание запоров. В кале появляются примеси слизи, гноя и крови. При прорастании стенки кишечника и наличии механического препятствия продвижению химуса возникают схваткообразные либо тупые боли в левой половине живота. Иногда первым проявлением болезни становится развитие кишечной непроходимости.
У больных раком сигмовидной кишки выявляются слабость, утомляемость, бледность или сероватый оттенок кожи, гипертермия, потеря веса и аппетита, обусловленные раковой интоксикацией. При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, повторяющиеся через каждые 10-15 минут, отмечается вздутие живота, задержка стула и газов. Возможна рвота. При разрушении стенки кишки развивается перитонит. В запущенных случаях рака сигмовидной кишки наблюдаются кахексия, анемия, желтуха и увеличение печени. При появлении гематогенных метастазов присоединяются симптомы, свидетельствующие о нарушении функций пораженных органов.
Диагностика
Диагноз рак сигмовидной кишки выставляется с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными являются эндоскопические методы (ректороманоскопия и колоноскопия), позволяющие визуально оценить объем и локализацию опухоли, а также взять материал для последующего гистологического исследования. В процессе обследования пациентов с подозрением на рак сигмовидной кишки также используют ирригоскопию и анализ кала на скрытую кровь.

КТ органов брюшной полости. Мягкотканное утолщение стенки сигмовидной кишки, накопление контраста в ней, регионарная лимфаденопатия
Для выявления метастазов применяют УЗИ органов брюшной полости, рентгенографию грудной клетки, рентгенографию позвоночника и другие диагностические методики. Окончательный диагноз выставляют на основании результатов гистологического исследования. Рак сигмовидной кишки дифференцируют с воспалительными и предраковыми болезнями кишечника, с подвижными опухолями брыжейки и неподвижными новообразованиями забрюшинного пространства.
Лечение рака сигмовидной кишки
При лечении данной патологии хирурги-онкологи обычно используют комбинированную терапию, включающую в себя оперативное вмешательство, радиотерапию и химиотерапию. При этом ведущая роль отводится хирургическому лечению, направленному на радикальное удаление опухоли. Объем операции зависит от распространенности рака сигмовидной кишки. На ранних стадиях в отдельных случаях допустимо применение эндоскопических методик.
При распространенных процессах осуществляют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфоузлами. Пораженный участок удаляют с 5 сантиметрами неизмененного дистального и проксимального отделов кишечника. Хирургическое вмешательство при раке сигмовидной кишки бывает одно- либо двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург накладывает анастомоз, восстанавливая непрерывность кишечника. В запущенных случаях кишку резецируют с формированием колостомы, а целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
В пред- и послеоперационном периоде больным раком сигмовидной кишки назначают химиотерапию и радиотерапию. В запущенных случаях проводят паллиативную терапию для обеспечения проходимости кишечника и уменьшения болевого синдрома. Иногда при раке сигмовидной кишки требуются экстренные оперативные вмешательства, направленные на устранение кишечной непроходимости, санацию брюшной полости при перитоните и т. д.
Прогноз и профилактика
Прогноз при раке сигмовидной кишки определяется типом опухоли, распространенностью злокачественного процесса, уровнем дифференцировки клеток, возрастом пациента, наличием сопутствующих заболеваний и других факторов. Средняя пятилетняя выживаемость составляет 65,2%. При новообразованиях 1 стадии пятилетний рубеж преодолевают 93,2% больных. При раке сигмовидной кишки 2 стадии до пяти лет с момента постановки диагноза доживают 82,5% пациентов. При опухолях 3 стадии этот показатель снижается до 59,5%, при поражениях 4 стадии – до 8,1%.
Сигмовидная кишка — это конечный отдел ободочной кишки, который переходит в прямую кишку. В онкологии злокачественные новообразования данной локализации называют раком ректосигмоидного соединения. Вместе с раком ободочной кишки их объединяют под общим названием колоректальный рак.
В подавляющем большинстве случаев, злокачественная опухоль сигмовидной кишки представлена аденокарциномой. На ее долю приходится 90-95% всех выявленных злокачественных новообразований. Остальные опухоли представлены следующими вариантами:
- Перстневидно-клеточный.
- Мелкоклеточный.
- Плоскоклеточный.
- Медуллярный.
- Недифференцированный.
Группа риска
В настоящее время выделено несколько факторов риска, наличие который увеличивает вероятность развития рака злокачественных новообразований в сигмовидной кишке. Сюда относят:
Особенности питания
Увеличивают вероятность развития колоректального рака следующие особенности питания:
- Чрезмерное употребление жиров животного происхождения и красного мяса.
- Недостаточное содержание в рационе растительной клетчатки.
- Регулярное употребление алкоголя.
- Избыточное питание.
Доказано, что у вегетарианцев колоректальный рак диагностируется на порядок реже, чем у людей со стандартным пищевым рационом. Некоторое время даже было принято считать, то именно мясо является главным канцерогеном для кишечника и приводит к образованию злокачественных опухолей. Современная теория базируется на том, что растительные волокна, коими богат рацион вегетарианцев, очищают кишечник и не дают застаиваться его содержимому. Это уменьшает контакт кишечного эпителия с канцерогенами и предупреждает его злокачественную трансформацию.
Вторым фактором риска является наличие полипов. В подавляющем большинстве случаев рак кишечника развивается в результате малигнизации аденоматозных полипов. Причем, чем дольше он существует и чем больше его размеры, тем более вероятно его злокачественное перерождение.
Наследственность. Роль наследственной предрасположенности доказана в отношении двух синдромов: семейный аденоматозный полипоз (САП) и синдром Линча — наследственный неполипозный рак кишки. На долю наследственного рака приходится 5-7% случаев злокачественных опухолей рака данной локализации.
Другие факторы риска:
- Воспалительные заболевания толстого кишечника — неспецифический язвенный колит, болезнь Крона.
- Рак груди и рак яичников в анамнезе.
- Иммунодефицитные заболевания.
Симптоматика
Коварство злокачественных опухолей сигмовидной кишки заключается в том, что на начальных стадиях нет никаких признаков болезни. Клиническая картина разворачивается, когда процесс переходит в 3-4 стадию.
При этом выделяют общие и локальные симптомы. Из общих отмечают похудание, хроническую усталость, повышенную утомляемость, бледность и пастозность кожных покровов (на фоне хронической железодефицитной анемии).

К локальным симптомам относят:
- Абдоминальные боли. Боль может иметь различные причины, от нарушения перистальтики кишечника, до прорастания опухоли в смежные ткани и органы.
- Нарушение регулярности стула. Пациентов беспокоят хронические запоры, которые сменяются зловонными поносами. Это происходит из-за того, что каловые массы скапливаются выше места расположения опухоли, что, в свою очередь, приводит к усилению процессов брожения и гниения, кишечное содержимое разжижается, и запор сменяется диареей. Из-за воспаления кишечной стенки и травмирования опухоли, в стуле могут быть прожилки крови. При обтурации (закупорке) просвета кишки опухолью, развивается кишечная непроходимость, которая сопровождается схваткообразными болями, вздутием живота, нарастанием симптомов интоксикации, тошнотой и рвотой. Такое состояние требует экстренной госпитализации с хирургический стационар для немедленного оказания медпомощи.
Помимо этого, признаками рака сигмовидной кишки могут быть:
- Повышенное газообразование.
- Тошнота и вздутие живота.
- Выделение из заднего прохода слизи, крови или гноя.
Стадирование и классификация рака сигмовидной кишки
По типу опухолевого роста различают экзофитный и эндофитный рак. Экзофитные опухоли растут в просвет кишечника и имеют вид узлового образования или нароста. При чрезмерном разрастании, они могут обтурировать просвет кишки, вызывая кишечную непроходимость.
Эндофитная, или инфильтративная форма рака характеризуется тем, что растет в толще кишечной стенки. Опухоль может циркулярно охватывать стенку кишки, сужая ее просвет, что также вызывает кишечную непроходимость.
Стадирование заболевания осуществляется на основании данных о степени распространения опухоли:
- рак in situ — злокачественные клетки обнаруживаются только в поверхностном слое слизистой оболочки кишки.
- 1 стадия — опухоль прорастает слизистую оболочку кишечника и достигает подслизистой основы и мышечного слоя.
- 2 стадия — рак инфильтрирует всю стенку кишки и может выходить за ее пределы, но метастазов пока не дает.
- 3 стадия — появляются метастазы в регионарные лимфатические узлы. Опухоль может быть любых размеров.
- 4 стадия — имеются отдаленные метастазы, либо опухоль распространяется по брюшине (канцероматоз брюшины).
Метастазирование
Для злокачественных опухолей сигмовидной кишки характерны следующие способы метастазирования:
- Лимфогенный — по лимфатическим сосудам злокачественные клетки достигают сначала регионарных лимфатических узлов, а потом распространяются дальше, на более отдаленные группы. Например, могут поражаться надключичные узлы.
- Гематогенный путь — злокачественные клетки распространяются по кровеносным сосудам. Первыми поражаются печень и легкие. Если у пациента недифференцированный рак, могут возникнуть метастазы в костный мозг.
- Имплантационное метастазирование — при выходе опухоли за пределы кишечной стенки могут поражаться рядом расположенные органы и ткани. Таким способом образуются множественные метастазы брюшины, или канцероматоз брюшины.
Диагностика рака сигмовидной кишки
Наиболее информативным методом диагностики рака сигмовидной кишки является колоноскопия с биопсией. Процедура подразумевает полный осмотр всей поверхности толстой кишки с помощью специальной эндоскопической техники.
Сокращенным вариантом колоноскопии является ректосигмоидоскопия, при которой осматривается только конечный этап толстого кишечника — прямая и сигмовидная кишка.
Оба метода диагностики позволяют обнаружить опухоль сигмовидной кишки, оценить ее размеры, вероятность развития осложнений и произвести забор кусочка ткани для последующего гистологического исследования. Чтобы получить достаточно материала для верификации опухоли, биопсию производят из нескольких точек. Полученные результаты необходимы для планирования лечения.

Если на диагностическом этапе произвести тотальную колоноскопию невозможно, ее необходимо сделать в течение 3-6 месяцев после операции, поскольку есть риск синхронных злокачественных новообразований, которые локализуются в недоступных при ректосигмоскопии отделах. Если и после операции тотальная колоноскопия невозможна, проводят КТ-колонографию или ирригоскопию.
В рамках уточняющей диагностики проводится КТ органов брюшной полости и грудной клетки. Данное исследование позволит дифференцировать стадию заболевания и обнаружить регионарные и/или отдаленные метастазы. КТ может быть частично заменено УЗИ органов малого таза, брюшной полости и забрюшинного пространства.
Лечение
Ключевым методом лечения злокачественных опухолей сигмовидной кишки является радикальное хирургическое удаление. На ранних этапах (1-2 стадии) рекомендуется отдавать предпочтение щадящим малоинвазивным эндоскопическим операциям. В остальных случаях показана резекция сигмовидной кишки в пределах здоровых тканей, отступя от края опухоли минимум на 5 см. Также единым блоком удаляются пораженные опухолью ткани, в частности, регионарные лимфатические узлы. Радикальность операции должна быть подтверждена срочным гистологическим исследованием на предмет наличия опухолевых клеток в краях отсечения.
Радикальное хирургическое лечение может осуществляться в 1 или 2 этапа. При одноэтапной операции производят удаление опухоли с восстановлением целостности кишечника посредством наложения анастомоза.
Если это невозможно, проводят двухэтапные операции. После удаления опухоли, на переднюю брюшную стенку выводят приводящий отдел кишки (формируют колостому, через которую будет осуществляться опорожнение кишечника), и через несколько месяцев, после окончания лечения, проводят реконструктивные операции и убирают колостому.
Если радикальное иссечение опухоли невозможно, рассматривают вариант периоперационной химиотерапии, которая призвана уменьшить размеры опухоли и сделать ее резектабельной. Если этого не происходит, проводятся паллиативные операции, а основное лечение пациента осуществляется посредством химиотерапии.
При наличии отдаленных метастазов, их также рекомендуется удалять хирургическим путем. Предпочтение отдается одномоментным операциям, когда во время одной операции удаляется первичный очаг и метастазы. Если метастазы нерезектабельны, проводят химиотерапию и после этого повторно рассматривают вариант их оперативного удаления.
Химиотерапевтическое лечение рака сигмовидной кишки
Химиотерапия рака сигмовидной кишки может применяться в рамках комбинированного лечения. Кроме того, может использоваться как самостоятельный метод терапии при нерезектабельных опухолях или при невозможности провести операцию из-за наличия общих противопоказаний.
В рамках комбинированного лечения проводится адъювантная химиотерапия. Целесообразность ее назначения определяется исходя из стадии опухоли и результатов срочного интраоперационного исследования удаленного фрагмента кишки на предмет наличия злокачественных клеток.
В рамках адъювантной ХТ применяется терапия фторпиримидинами (5-фторурацил, далее 5 ФУ) совместно с препаратами платины 3 поколения (оксалиплатин). Если у пациента развились тяжелые осложнения на двухкомпонентные схемы, терапию продолжают фторпиримидинами в монорежиме. Целью адъювантной химиотерапии является уничтожение оставшихся опухолевых клеток и предотвращение развития рецидивов заболевания.
Самостоятельная химиотерапия носит паллиативный характер и направлена на сдерживание опухолевого процесса, продление жизни больного и улучшение ее качества.
Помимо схем с оксалиплатином и 5-ФУ, применяются схемы с иринотеканом. Лечение может дополняться таргетными препаратами. При отсутствии мутации BRAF и RAS применяются цетуксимаб и панитумумаб. Бевацизумаб может назначаться вне зависимости от наличия мутаций, но он эффективен только совместно с терапией цитостатиками. Цетуксимаб и панитумумаб могут применяться в рамках монотерапии 3 линии.
Прогноз при раке сигмовидной кишки
Прогноз рака сигмовидной кишки определяется стадией опухоли. На 1-2 стадии возможно полное излечение, 5-летняя выживаемость достигает 90%. При третьей стадии она снижается до 50%. Прогноз 4 стадии зависит от возможности радикального удаления метастазов, но количество пациентов, переживших пятилетний рубеж, находится в пределах 14%.
