Союз педиатров россии клинические рекомендации железодефицитная анемия

Глубокоуважаемые коллеги!
В соответствии с Федеральным законом от 25 декабря 2018 г. № 489-ФЗ «О внесении изменений в статью 40 Федерального закона «Об обязательном медицинском страховании в Российской Федерации» и Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» по вопросам клинических рекомендаций» клинические рекомендации в настоящее время определяются в качестве документа, содержащего основанную на научных доказательствах структурированную информацию по вопросам профилактики, диагностики, лечения и реабилитации.
Данным Федеральным законом определен переходный период до 31 декабря 2021 года, необходимый для пересмотра и утверждения клинических рекомендаций в соответствии с вводимыми законопроектом нормами. Утвержденные клинические рекомендации будут содержать параметры, отражающие правильность выбора методов диагностики и лечения на основе принципов доказательной медицины. Применение клинических рекомендаций позволит медицинским работникам определить тактику ведения пациента с конкретной нозологией на всех этапах оказания медицинской помощи.
Клинические рекомендации будут использованы как основа для разработки остальных регламентирующих процесс оказания медицинской помощи документов, в том числе стандартов и порядков оказания медицинской помощи, а также критериев оценки качества оказания медицинской помощи. Таким образом, по окончании переходного периода будет создана целостная система управления качеством медицинской помощи, основанная на клинических рекомендациях, учитывающих лучшие мировые практики.
Министерством здравоохранения Российской Федерации издан ряд приказов, регламентирующих работу по формированию клинических рекомендаций:
1. Приказ Минздрава России от 28.02.2019 № 101н «Об утверждении критериев формирования перечня заболеваний, состояний (групп заболеваний, состояний), по которым разрабатываются клинические рекомендации». В настоящее время данный перечень размещен на сайте Министерства здравоохранения Российской Федерации https://www.rosminzdrav.ru/poleznye-resursy/nauchno-prakticheskiy-sovet;
2. Приказ Минздрава России от 28.02.2019 № 102н «Об утверждении Положения о научно-практическом совете Министерства здравоохранения Российской Федерации»;
3. Приказ Минздрава России от 28.02.2019 № 103н «Об утверждении порядка и сроков разработки клинических рекомендаций, их пересмотра, типовой формы клинических рекомендаций и требований к их структуре, составу и научной обоснованности включаемой в клинические рекомендации информации»;
4. Приказ Минздрава России от 28.02.2019 № 104н «Об утверждении порядка и сроков одобрения и утверждения клинических рекомендаций, критериев принятия научно-практическим советом решения об одобрении, отклонении или направлении на доработку клинических рекомендаций либо решения об их пересмотре».
Согласно приказу Минздрава России от 28.02.2019 № 103н «Медицинские профессиональные некоммерческие организации разрабатывают проекты клинических рекомендаций и организуют их общественное обсуждение, в том числе с участием научных организаций, образовательных организаций высшего образования, медицинских организаций, медицинских профессиональных некоммерческих организаций, их ассоциаций (союзов), указанных в части 5 статьи 76
Федерального закона N 323-ФЗ, а также посредством размещения в информационно-телекоммуникационной сети «Интернет».
Согласно приказу Минздрава России № 102н от 28.02.2019 г., после разработки клинические рекомендации далее будут рассматриваться Научно-практическим советом Минздрава России и одобряться, отклоняться либо направляться на доработку в соответствии со сроками и критериями, регламентированными приказом Минздрава России 104н.
При положительном решении научно-практического совета Минздрава России клинические рекомендации утверждаются профессиональными некоммерческими организациями.
В связи с вышеуказанным, сообщаем вам о начале разработки медицинской профессиональной некоммерческой организацией Союз педиатров России клинических рекомендаций по заболеваниям, состояниям (группам заболеваний, состояний), включенным в Перечень, по которым должны быть разработаны/актуализированы клинические рекомендации. Соответствующее уведомление о разработке направлено в установленной форме в Министерство здравоохранения Российской Федерации.
Сообщаем также, что формирование рабочих групп будет осуществляться в сотрудничестве с медицинскими профессиональными некоммерческими организациями по соответствующим профилям и включать, в том числе, специалистов, оказывающих медицинскую помощь пациентам взрослой возрастной категории.
Союз педиатров России широко привлекает к формированию клинических рекомендаций профессиональные сообщества, а также научные, образовательные организации и общественность.
Президент Союза педиатров России,
Главный внештатный детский специалист
по профилактической медицине Минздрава России,
Академик РАН Л.С. Намазова-Баранова
Почетный Президент Союза педиатров России,
Главный внештатный специалист педиатр Минздрава России,
Академик РАН А.А. Баранов
 Понятие железодефицитная анемия используется в медицинской практике для определения состояния у человека, сопровождающегося снижением гемоглобина в крови. Вызвано это, как правило, уменьшением количества железа. Чаще всего подобное нарушение встречается у женщин во время беременности и детей. Лечение проводится с помощью соблюдения диеты, коррекции образа жизни, применения медикаментозных средств. Рассмотрим основные клинические рекомендации при ЖДА у детей.
Понятие железодефицитная анемия используется в медицинской практике для определения состояния у человека, сопровождающегося снижением гемоглобина в крови. Вызвано это, как правило, уменьшением количества железа. Чаще всего подобное нарушение встречается у женщин во время беременности и детей. Лечение проводится с помощью соблюдения диеты, коррекции образа жизни, применения медикаментозных средств. Рассмотрим основные клинические рекомендации при ЖДА у детей.
Что вызывает проблему?
Уменьшение железа в крови у ребенка и, соответственно, развитие железодефицитной анемии наблюдается под воздействием различных провоцирующих факторов. Назовем самые распространенные из них:
- Дефицит железа, наблюдающийся из-за несбалансированного питания.
- Организм ребенка требует повышенного поступления железа. Это касается активных малышей или спортсменов.
- Врожденные нарушения в организме, вызывающие дефицит железа.
- Нарушение всасывания железа у ребенка.
- Состояния, сопровождающиеся обильными кровотечениями.
- Лечение с помощью некоторых медикаментозных средств.
Это далеко не все причины, которые могут спровоцировать ЖДА. Часто анемия развивается у пациентов под влиянием невыясненных провоцирующих факторов. При обнаружении данной проблемы больному требуется медицинская помощь и правильное лечение. Если игнорировать рассматриваемое состояние, это может привести к тяжелым необратимым последствиям.

Медики различают различные виды заболевания, например, гипо- и апластические виды, витаминодефицитные, а также гемолитические анемии.
Симптомы ЖДА у детей
Клинические проявления у ребенка на первых этапах заболевания могут быть слабыми или вовсе отсутствовать. Многое здесь зависит от того, насколько был снижен гемоглобин. Если падение этого показателя произошло резко, признаки анемии будут выражены довольно ярко. Назовем основные симптомы:
- Быстрая утомляемость и слабость. Ребенок становится сонливым, апатичным, падает успеваемость в школе.
- Нередко при физических нагрузках наблюдается одышка, учащение сердечного ритма.
- Некоторые пациенты жалуются на частые головные боли.
- Появляется раздражительность, нервозность.
При выраженной ЖДА наблюдаются такие признаки, как ломкость ногтей, выпадение волос. У детей нередко наблюдается так называемый синдром беспокойных ног. Речь идет о появлении дискомфорта в области нижних конечностей, что случается преимущественно в ночное время.

У некоторых пациентов, страдающих от железодефицитной анемии, изменяются вкусовые пристрастия. Появляется тяга к несъедобным продуктам, таким как, например, бумага, глина, мел, земля.
Методы диагностики
У новорожденных младенцев и детей более старшего возраста выявление нарушения не составляет никакого труда. Часто ЖДА обнаруживается случайно, во время сдачи общего анализа крови при профилактических осмотрах.

При исследовании биологического материала пациента определяется снижение такого показателя, как гемоглобин, а также определяется нарушение цветового показателя крови и гематокрит. Если подобные отклонения обнаружены, больному назначают дополнительные исследования, позволяющие выявить нарушение обмена железа в организме.
Особенности лечения
Вызвать снижение уровня гемоглобина в организме у детей раннего и более старшего возраста могут различные причины. К ним относят иммунные заболевания, травмы с обильным кровотечением, перенесение оперативного вмешательства, неправильное питание и многое другое. Немаловажную роль также играют наследственные факторы. Лечение ЖДА у детей и взрослых начинается с выяснения причин отклонения, так как анемия всегда является следствием какого-либо провоцирующего фактора, а не возникает сама по себе.
Соблюдение диеты
Правильное и сбалансированное питание играет одну из ведущих ролей при лечении описываемого состояния. Многие ошибочно полагают, что для насыщения организма железом нужно кушать такие фрукты, как яблоки, абрикосы, гранаты и прочие. Это не совсем верно.

Дело в том, что в фруктах содержится незначительное количество железа. Наиболее полезными при ЖДА будут мясные блюда, так как именно в мясе содержится так называемое гемовое железо в больших количествах.
Использование медикаментов
Для восполнения дефицита железа в организме ребенку, как правило, назначают лечение с использованием железосодержащих препаратов. Стоимость их в аптеке относительно невысокая. Полный курс терапии требует чаще всего не более 300-400 рублей. Для лечения ЖДА врачи назначают такие лекарственные средства:
- Медикаменты, включающие соли двухвалентного железа — Сорбифер Дурулес, Тотема.
- Препараты трехвалентного железа – Венофер, Феррум Лек и прочие.
- Витаминные комплексы – Витрум, Алфавит.
Важно отметить, что на фоне приема описываемых лекарств у пациента довольно часто развиваются побочные эффекты, но они, как правило, не составляют угрозы для жизни и здоровья ребенка.
Внутривенное введение лекарств
При некоторых заболеваниях введение железосодержащих препаратов проводится внутривенно.

Показанием к этому являются следующие состояния:
- Наличие у больного патологий пищеварительной системы, мешающих нормальному всасыванию железа.
- Появление выраженных побочных явлений при пероральном приеме лекарств.
- Железодефицитная анемия имеет выраженный характер и требуется быстро восстановить гемоглобин в крови.
- У больного есть онкологические заболевания.
Внутривенное введение препаратов, содержащих железо, также иногда требуется при некоторых патологиях, протекающих с хроническим воспалительным характером. Алгоритм выбора медикаментов осуществляется в соответствии с рекомендациями, которые разработал Союз педиатров в 2018-2019 году.

При внутривенном введении лекарства наблюдается быстрый эффект терапии, а риск развития побочных эффектов со стороны желудочно-кишечного тракта значительно снижается.
Возможные побочные эффекты
При лечении железодефицитной анемии с помощью препаратов могут развиться некоторые побочные эффекты. К ним относят такие состояния у ребенка:
- Наличие привкуса металла во рту.
- Ощущение дискомфорта в области желудка и кишечника.
- Нарушение стула, характеризующееся запором или, наоборот, диареей.
- Иногда встречается рвота, тошнота, боль в области живота.
Побочные эффекты чаще встречаются из-за слишком длительной терапии или вследствие превышения дневной дозы лекарства. Для устранения нежелательных последивший врач может снизить дозировку медикамента или разделить суточную дозу на 3-4 приема.
Мнение эксперта
Ксения Дунаева
Эксперт по работе с пользователями и модератор комментариев. Высшее медицинское образование и наличие более 5 лет реальной практики.
Спросить у Ксении
Столкнувшись с развитием побочных эффектов у ребенка, родители часто отказываются от дальнейшего лечения. Это неправильно, так как важнейшее условие успешной терапии описываемого состояния – это прохождение полного курса приема железосодержащих препаратов. Для облегчения самочувствия больного необходимо не отказаться от дальнейшего лечения, а просто снизить дозу. Это, как правило, помогает решить проблему.
Эффективность терапии при ЖДА у детей
При грамотно подобранном лечении признаки заболевания быстро исчезают. Уже через 4-7 суток состояние ребенка значительно улучшается. Через 14-20 суток тест показывает, что гемоглобин в крови у пациента начинает постепенно повышаться. Повторные обследования проводятся через каждые 2-3 недели с целью контроля динамики лечения. Если улучшения после 2-3 недель лечения не наблюдается, больному назначают дополнительные виды обследования для выяснения причин неэффективности терапии.

Лечение может быть неэффективным при наличии следующих провоцирующих факторов:
- Неправильно установленный диагноз.
- Препарат для лечения был подобран неверно или у пациента наблюдается его непереносимость.
- В организме есть заболевания, препятствующие всасыванию железа.
- Несоблюдение рекомендаций по питанию.
- Патологии пищеварительной системы.
Для борьбы с ЖДА специалисты рекомендуют использовать комплексный подход, включающий применение медикаментозных средств, витаминных комплексов, а также соблюдение правильного питания и ведение здорового образа жизни.
Сколько длится лечение?
Продолжительность терапии при развитии у ребенка железодефицитной анемии зависит от степени выраженности заболевания. Общий курс лечения при слабовыраженной ЖДА длится приблизительно от 2 до 3 месяцев. Тяжелые анемии требуют более длительного приема лекарств – от 6 до 12 месяцев.

При достижении нормального уровня ферритина в крови у пациента лечение прекращают. При этом на протяжении нескольких месяцев рекомендуется проводить контроль показателей крови для предотвращения повторного случая заболевания.
Возможные ошибки во время лечения анемии
Неэффективность терапии ЖДА иногда встречается при несоблюдении некоторых рекомендаций по лечению дефицита ферритина. Ошибки могут быть следующими:
- Неверно подобранная доза того или иного медикаментозного средства.
- Препарат был выбран без учета некоторых индивидуальных особенностей организма больного.
- Причины потери гемоглобина организмом были выяснены неправильно.
- Обследование не показало у пациента заболевания, сопровождающиеся нарушением всасывания ферритина.
Часто неэффективность лечения также объясняется тем, что родители прекращают давать ребенку лекарства, столкнувшись с развитием побочных эффектов.
Железодефицитная анемия у женщин во время беременности
В период вынашивания малыша женский организм подвергается колоссальной нагрузке. При этом часто наблюдается снижение уровня гемоглобина в организме. Проблему помогают выявить регулярные анализы, проводимые во время беременности.

Лечение нарушения проводится с помощью приема железосодержащих лекарств, а также путем соблюдения правильного питания и повышения потребления продуктов, содержащих ферритин.
Видео
Просмотрев этот небольшой видеоролик, вы сможете получить полезные советы по лечению ЖДА у детей от Союза педиатров.
В статье освещены клинико-анамнестические и лабораторные особенности железодефицитной, фолиеводефицитной и витамин В12-дефицитной анемий у детей. Представлены основные принципы дифференциальной диагностики и лечения указанных дефицитных анемий у детей.
В настоящей публикации на основании данных литературы и анализа собственных наблюдений представлены клинико-анамнестические и лабораторные особенности железодефицитной, фолиеводефицитной и витамин В12-дефицитной анемий, а также принципы их лечения у детей. Установлено, что основной формой дефицитных анемий (ДА) в педиатрической популяции является анемия, обусловленная недостаточным содержанием в организме железа. При этом особо подчеркивается, что железодефицитная анемия (ЖДА) не только наиболее распространенная ДА, но и самое частое гематологическое заболевание у детей [1–3]. С учетом того, что другие типы анемий (в т. ч. развивающиеся при дефиците таких витаминов, как фолиевая кислота и В12) хуже известны врачам-педиатрам, их верификация, как правило, запаздывает, т. к. они ошибочно принимаются за ЖДА. Поздняя диагностика и отсутствие адекватной терапии при этом приводят к прогрессированию патологических процессов. Это негативно сказывается на росте и развитии детского организма и ухудшает качество жизни ребенка. Принимая во внимание актуальность данной проблемы, авторы пришли к выводу о необходимости представить для практикующих врачей-педиатров ключевые положения дифференциальной диагностики и лечения анемий, обусловленных дефицитом железа, фолиевой кислоты и витамина В12 у детей.
Дифференциальная диагностика ДА у детей
Критерием анемии, независимо от этиологии, является снижение уровня гемоглобина (Hb) ниже возрастной нормы. Так, синдром анемии констатируют, если концентрация Hb в капиллярной крови ниже: 110 г/л — у детей в возрасте от 1 мес. до 5 лет, 115 г/л — у детей 6–12 лет, 120 г/л — у детей старше 12 лет и подростков. Кроме этого, зная уровень Hb, можно определить тяжесть анемического синдрома. Так, для детей, достигших месячного возраста и старше, снижение Нb до 90 г/л является признаком анемии легкой степени, уровень Нb в пределах 70–90 г/л характерен для анемии средней тяжести, а падение Нb ниже 70 г/л определяет тяжелую степень анемии [1–4].
Нозологическая верификация характера анемии проводится на основе анализа клинико-анамнестических данных, результатов лабораторного и, если необходимо, инструментального обследования пациента. Общими клиническими проявлениями анемии, независимо от этиологии, являются повышенная утомляемость, снижение работоспособности, склонность к инфекциям. Среди дополнительных симптомов, которые могут отмечаться при ЖДА, — извращение аппетита и пристрастие к необычным запахам, изменение ногтевых пластин, расслоение ногтей, выпадение волос, атрофия сосочков языка, дисфагия. В свою очередь, при витамин В12-дефицитной анемии имеют место неврологические нарушения (атаксия, парестезии, гипорефлексия и другие проявления фуникулярного миелоза), «лакированный» язык и желтуха. Непрямая гипербилирубинемия может также отмечаться и при фолиеводефицитной анемии (табл. 1).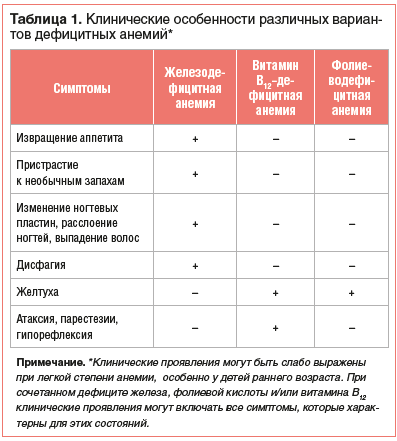
Наличие желтухи и анемии при этом нередко становится причиной ошибочного заключения о гемолитическом характере анемии, если врач не обращает внимания на отсутствие ретикулоцитоза. Следует отметить, что иктеричность при анемиях, обусловленных дефицитом витамина В12 или фолиевой кислоты, связана с неэффективным эритропоэзом и повышенным разрушением предшественников эритроцитов в костном мозге [1–3, 5–7].
Несмотря на описанные выше симптомы, типичные для конкретных ДА, их клинические проявления могут быть слабо выражены при легкой степени анемии, особенно у детей раннего возраста. В связи с этим этиологическая верификация генеза анемического синдрома проводится на основании не только клинических проявлений и анамнестических данных. Обязательным условием установления диагноза является корректная трактовка результатов лабораторного обследования. При этом минимально достаточным уровнем лабораторного обследования является проведение клинического и биохимического анализов крови.
Хорошо известно, что показаниями к исследованию клинического анализа крови для исключения анемии у детей являются анамнестические (недоношенность, задержка внутриутробного развития, исключительно грудное вскармливание ребенка, если мать имеет хронические заболевания кишечника или является вегетарианкой и др.) и/или клинические факторы риска (геморрагический синдром, синдром мальабсорбции, инфекционно-воспалительные заболевания, желтуха, лимфаденопатия, гепато- или спленомегалия и другие патологические состояния). При оценке результатов клинического анализа крови нельзя ограничиваться только поиском лабораторных признаков анемии. Обязательно должны быть проанализированы все параметры гемограммы (эритроциты и их индексы, ретикулоциты, тромбоциты и их индексы, общее количество лейкоцитов, лейкоцитарная формула, а также абсолютное количество нейтрофилов, лимфоцитов, моноцитов и эозинофилов, СОЭ). Это позволяет уже при первичном обращении пациента очертить круг основных причин выявленной анемии и наметить основные диагностические мероприятия для расшифровки генеза заболевания [1–4].
Так, для ЖДА типичными признаками являются: гипохромия и микроцитоз эритроцитов при нормальном уровне ретикулоцитов, если недостаточное содержание железа в организме обусловлено алиментарными факторами или синдромом мальабсорбции. В тех же случаях, когда ЖДА имеет постгеморрагический генез, гипохромия и микроцитоз эритроцитов будут сопровождаться ретикулоцитозом [1–4]. В свою очередь для анемий, обусловленных недостатком в организме как фолиевой кислоты, так и витамина В12, характерны гиперхромия и макроцитоз эритроцитов, а также ретикулоцитопения (табл. 2).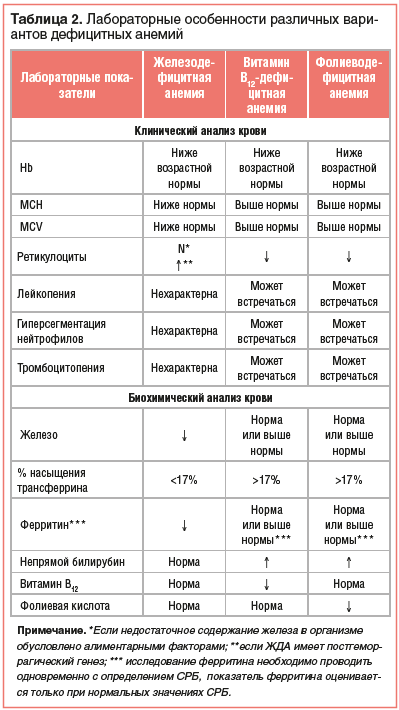
Кроме этого, при фолиево- и витамин В12-дефицитной анемиях могут встречаться лейко- и тромбоцитопения, гиперсегментация нейтрофилов. С учетом того, что в ряде случаев ДА имеет комбинированный генез, при котором дефицит железа сочетается с дефицитом фолиевой кислоты или витамина В12, типичные гематологические признаки могут не выявляться или быть разнонаправленными. Это определяет необходимость обязательного проведения биохимического анализа крови с определением, кроме общепринятых показателей, таких параметров, как железо, железосвязывающая способность, процент насыщения трансферрина, ферритин, фолиевая кислота и витамин В12 [6, 7]. Особо следует подчеркнуть, что ферритин должен определяться вместе с С-реактивным белком (СРБ). При этом оценивать уровень ферритина можно только в тех случаях, когда значения СРБ находятся в пределах нормативных. Это объясняется тем, что ферритин относится к протеинам воспаления и его уровень повышается при воспалительных процессах в организме. В связи с этим нормальный или высокий уровень ферритина при повышенных значениях СРБ может стать причиной ошибочного заключения об отсутствии железодефицитного состояния [2–4]. Особенности биохимического анализа крови при различных вариантах ДА представлены в таблице 2.
Лечение ДА у детей
Корректная трактовка клинико-анамнестических данных и результатов лабораторного обследования позволяет верифицировать причину ДА и своевременно назначить адекватную терапию. Принципиально важным при этом является положение о том, что компенсировать дефицитные состояния невозможно только за счет нормализации рациона питания. Основная роль в купировании дефицита железа, фолиевой кислоты и витамина В12 принадлежит заместительной фармакотерапии [1–7]. При этом для лечения ЖДА используются солевые препараты железа или препараты на основе железа гидроксид полимальтозата. Суточная доза препаратов зависит от массы тела и возраста ребенка, расчет при этом проводится по элементарному железу. Так, для солевых препаратов железа, назначаемых внутрь, используются следующие дозы (расчет по элементарному железу!): для детей до 3 лет — 3 мг/кг/сут, для детей старше 3 лет — 45–60 мг/сут, для подростков —
до 120 мг/сут. При использовании пероральных форм железа гидроксид полимальтозата рекомендованные дозы составляют 5 мг/кг/сут (расчет по элементарному железу!). Продолжительность терапии препаратами железа зависит от степени тяжести ЖДА. При легкой ЖДА курс лечения составляет 3 мес., при среднетяжелой форме — 4,5 мес., при тяжелой — до 6 мес. [3].
В случае диагностики фолиеводефицитной анемии заместительная терапия проводится препаратами фолиевой кислоты. Рекомендовано использовать следующие суточные дозы фолиевой кислоты: для детей до 1 года — 0,25–0,5 мг/сут, для детей старше 1 года — 1,0 мг/сут. При синдроме мальабсорбции доза может быть повышена до 5–15 мг фолиевой кислоты в сутки. Терапия проводится в указанных дозах ежедневно на протяжении 4–6 нед. Через 7 дней от начала лечения необходимо выполнить клинический анализ крови с обязательным подсчетом ретикулоцитов (рис. 1). Повышение уровня ретикулоцитов на фоне приема фолиевой кислоты указывает на правильно установленный диагноз и является обоснованием для продолжения терапии. Купирование анемии достигается через 4–6 нед. от начала лечения [6].
Для лечения витамин В12-дефицитной анемии используют препараты цианокобаламина для парентерального введения. При этом рекомендовано придерживаться следующего режима дозирования: для детей до 1 года — 5 мкг/кг/сут, для детей старше 1 года — 100 мкг/сут, для подростков — 200 мкг/сут. Препарат вводится внутримышечно 1 р./сут ежедневно. На 7–10-й день терапии проводят клинический анализ. Выявление ретикулоцитоза позволяет сделать вывод об эффективности проводимого лечения. Терапию следует продолжить в том же режиме дозирования еще в течение 3–4 нед. В дальнейшем, при достижении нормализации уровня гемоглобина, переходят на поддерживающее лечение: цианокобаламин вводят в терапевтической дозе 1 раз в 7 дней в течение 2 мес., а затем 1 раз в 14 дней в течение 6 мес. (рис. 2). Учитывая, что дефицит витамина В12, как правило, редко обусловлен алиментарными факторами, одновременно проводят поиск причин данного патологического состояния (болезнь Крона, целиакия, инвазия широким лентецом, наследственные нарушения всасывания и/или транспортировки витамина В12 и др.) [7]. В тех случаях, когда имеют место полидефицитные состояния с развитием анемического синдрома, оправданно комбинированное заместительное лечение. Чаще всего у детей встречается сочетанный дефицит железа и фолиевой кислоты, что требует одновременного назначения препаратов железа и фолиевой кислоты.
Заключение
Таким образом, выявление анемии у ребенка определяет необходимость обязательного уточнения причин указанного патологического состояния. Своевременная верификация этиологии анемии позволяет без промедления начать адекватную терапию, что определяет ее эффективность и улучшает качество жизни ребенка. Авторы выражают надежду, что информация, представленная в настоящей публикации, будет полезна практикующим врачам-педиатрам.
