Железодефицитная анемия после операций
Поделиться статьей в социальных сетях:
Многие потенциальные пациенты задают себе вопрос: можно ли делать операцию при низком уровне гемоглобина?
 Любая операция, независимо от уровня сложности, является вмешательством в естественное состояние организма. Направленная в конечном итоге на принесение пользы, иногда даже на спасение жизни, операция причиняет всем органам и системам значительный стресс. Значительное влияние на скорейшее восстановление после операции играет уровень гемоглобина в крови пациента.
Любая операция, независимо от уровня сложности, является вмешательством в естественное состояние организма. Направленная в конечном итоге на принесение пользы, иногда даже на спасение жизни, операция причиняет всем органам и системам значительный стресс. Значительное влияние на скорейшее восстановление после операции играет уровень гемоглобина в крови пациента.
Как известно, гемоглобин – белок, содержащий железо, что обеспечивает способность переносить кислород, растворенный в плазме крови, во все ткани организма. Это жизненно необходимый элемент, от уровня которого зависит здоровье, а иногда и жизнь послеоперационного пациента.
Во время оперативного вмешательства организм испытывает серьезное внешнее воздействие, некоторые его факторы непосредственно влияют на количество эритроцитов, вследствие чего и снижается уровень гемоглобина. Рассмотрим основные причины, по которым может падать гемоглобин в организме после операций.
1.Кровопотеря. Утрата определенного количества крови, естественно, снижает многие кровяные показатели, в том числе и гемоглобин. Любое кровотечение ведет к резкому уменьшению количества красных кровяных телец: такая анемия называется
геморрагической
.
 Во время операции кровопотеря, хоть и является острой, тем не менее, ожидаема и даже прогнозируема. Можно учесть риски развития анемии в период после операции вследствие потери крови. В случаях вмешательств, предполагающих серьезную кровопотерю либо ее риск во время самой операции (повреждение сосудов, соскальзывание зажимов и другие форс-мажорные обстоятельства) врачи готовы поддержать организм немедленным переливанием плазмы крови.
Во время операции кровопотеря, хоть и является острой, тем не менее, ожидаема и даже прогнозируема. Можно учесть риски развития анемии в период после операции вследствие потери крови. В случаях вмешательств, предполагающих серьезную кровопотерю либо ее риск во время самой операции (повреждение сосудов, соскальзывание зажимов и другие форс-мажорные обстоятельства) врачи готовы поддержать организм немедленным переливанием плазмы крови.
2.Общая анестезия. Всем известно, что. Кроме блага освобождения от боли, общий наркоз в той или иной степени неблагоприятно воздействует на разные системы организма. Под действием наркоза многие его функции меняются. Эти изменения зависят не только от вида наркоза, самого препарата, но и от функционального состояния пациента, его возраста, особенности патологий, в том числе и сопутствующих причине хирургического вмешательства.
На систему кровообращения напрямую воздействуют все компоненты анестезии:
- угнетающее воздействие на сердечную мышцу;
- искусственное снижение кровяного давления;
- изменение состава крови;
- нарушение микроциркуляции крови.
Поэтому многие виды анестезии непосредственно влияют на кислородотранспортную способность эритроцитов. Однако, роль наркоза в этих изменениях трудно выделить из общей стрессовой реакции организма.
3.Операции на определенных органах. При оперативном вмешательстве в работу некоторых систем, например, желудка, тонкого и толстого кишечника нарушаются процессы всасывания, в том числе и железа, а также уменьшается синтез фолиевой кислоты и усваивание витамина В12. Почти в половине случаев после подобных операций у пациентов возникает железодефицитная или В12дефицитная анемия, требующая, помимо диетического питания, лечения препаратами железа, а в тяжелых случаях – переливания крови.
 Уровень гемоглобина перед операцией является очень важным фактором, влияющим на восстановление пациента и возможность послеоперационных осложнений. Поэтому перед любым операционным вмешательством назначается обследование, включающее в себя общий анализ крови, который, в частности, дает ответ на вопрос о концентрации гемоглобина.
Уровень гемоглобина перед операцией является очень важным фактором, влияющим на восстановление пациента и возможность послеоперационных осложнений. Поэтому перед любым операционным вмешательством назначается обследование, включающее в себя общий анализ крови, который, в частности, дает ответ на вопрос о концентрации гемоглобина.
ВАЖНАЯ ИНФОРМАЦИЯ! По данным современных исследований, анемия в предоперационном анамнезе повышает шансы на неблагоприятный исход более, чем на 40%! Минимально допустимая относительно безопасная концентрация гемоглобина для будущих пациентов хирурга составляет 100 г/л, то есть гематокрит (соотношение кровяных телец к общему объему крови) должен составлять не менее 30%.
 Если необходима экстренная операция, от которой зависит жизнь пациента, то в случае критического снижения показателей гемоглобина показано переливание крови.
Если необходима экстренная операция, от которой зависит жизнь пациента, то в случае критического снижения показателей гемоглобина показано переливание крови.
Делать операцию при низком гемоглобине очень опасно: железодефицитная анемия, а также недостаток витамина В12 несут серьезные риски при проведении операций. При плановом хирургическом вмешательстве, если в результате предоперационного обследования установлена анемия, рекомендуется до операции пройти лечение и восстановление, иногда до нескольких недель. Последствия операции при низком гемоглобине могут быть очень серьезными, вплоть до смерти пациента в послеоперационном периоде.
У пациентов с высокой степенью риска при анемии (с дооперационным гематокритом 28 и менее %) низкие показатели гемоглобина в сочетании с операционным стрессом являются причиной повышенного износа сердечной мышцы. Этот фактор занимает третье место среди причин летального исхода в течение 30 дней после операции.
Любой вид анемии необходимо по возможности устранить до того, как ложиться на операционный стол. Но самой опасной для хирургического вмешательства является
серповидноклеточная анемия
: наследственное заболевание, при котором значительное количество эритроцитов имеют неправильную (серповидную) форму, вследствие чего структура гемоглобина нарушается.
Это заболевание поддается лечению лишь симптоматически, оно, к сожалению, пожизненно. Повысить уровень гемоглобина у таких больных можно только путем переливания крови, что и делается в несколько этапов до и после операции, если она необходима по жизненным показателям.
Лечение постоперационной анемии
Восстановление приемлемого показателя гематокрита в крови пациента после операции происходит по тем же принципам, что и лечение анемии, выявленной в анамнезе:
- прием препаратов железа, дополнительно назначают витамин С;
- несколько курсов инъекций витамина В12 и ферменты для поддерживания всасывающей функции;
- фолиевая кислота и продукты, содержащие ее;
- при сильной потере крови – переливание (крайняя мера, сопряженная с дополнительными рисками, поэтому проводится только по жизненным показаниям);
- диета, богатая протеинами, но с некоторым ограничением жиров (мясо, субпродукты, рыба, яйца, молочные продукты, овощи и фрукты, зелень).
 Коррекция анемии после операции проводится под строгим врачебным контролем. Лечение препаратами назначается исключительно врачом в зависимости от вида и степени анемии. Наладить лечебное питание и придерживаться его в послеоперационном периоде пациенту под силу самостоятельно.
Коррекция анемии после операции проводится под строгим врачебным контролем. Лечение препаратами назначается исключительно врачом в зависимости от вида и степени анемии. Наладить лечебное питание и придерживаться его в послеоперационном периоде пациенту под силу самостоятельно.
К сожалению, низкий гемоглобин после операции – довольно распространенное явление, поэтому необходимо своевременно выявить и адекватно устранить анемию. Лучше, чтобы малокровие не стало дополнительным фактором риска при проведении оперативного вмешательства. Поэтому так важно контролировать уровень гемоглобина в течение жизни.
Дата публикации 18 июля 2020Обновлено 18 июля 2020
Определение болезни. Причины заболевания
Железодефицитная анемия (ЖДА) — состояние, при котором недостаток железа в организме приводит к снижению количества эритроцитов. При анемии возникают нарушения со стороны кожи и слизистых оболочек, быстрая утомляемость, головокружения и обмороки. Дефицит железа связан с нарушением его поступления, усвоения или повышенными потерями крови [1].
По данным Всемирной организации здравоохранения, в мире более двух миллиардов людей страдают ЖДА, в основном это женщины и дети [5]. Из всех анемий ЖДА составляют 80 % [2]. Эта проблема актуальна и для России, с ней сталкиваются врачи почти всех специальностей.
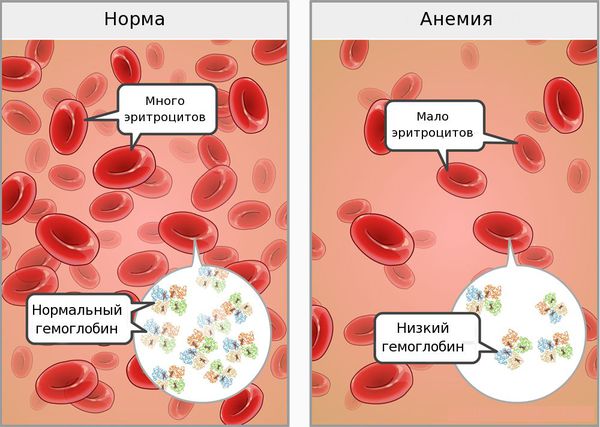
Основные причины развития ЖДА:
- Несбалансированное питание с нехваткой железа и преобладанием мучных и молочных продуктов (дефицит красного мяса и белка в пище, голодание, недоедание, однообразная пища, вегетарианство, искусственное вскармливание у детей, нервная анорексия) [1].
- Повышенная потребность в железе (беременность, лактация, период интенсивного роста и полового созревания, тяжёлая физическая работа, интенсивные занятия спортом, паразитарные инвазии кишечника) [1].
- Повышенные хронические потери железа (наружные или внутренние):
- частые кровотечения из дёсен;
- носовые кровотечения;
- эрозивный эзофагит;
- желудочные кровопотери — эрозии и язвы желудка, грыжи пищеводного отверстия диафрагмы, опухоли желудка;
- кишечные кровопотери — эрозии и язвы двенадцатиперстной кишки, язвенный колит, опухоли кишечника, полипы и дивертикулы кишечника (выпячивание кишечной стенки), геморроидальные кровотечения;
- маточные кровопотери — обильные и/или длительные менструации, аномальные маточные кровотечения, миома матки, эндометриоз, рак матки;
- почечные кровопотери — гематурическая форма хронического гломерулонефрита, рак мочевого пузыря, почек и мочевыводящих путей;
- геморрагические диатезы — коагулопатии (нарушение свёртываемости крови), тромбоцитопении (снижение количества тромбоцитов), тромбоцитопатии (дефект тромбоцитов), васкулиты (воспаление кровеносных сосудов) и коллагенозы (поражение соединительной ткани);
- донорство при регулярной сдаче крови пять и более раз в год [2][8].
- Нарушение ионизации железа в желудке — атрофический гастрит, гиповитаминоз С, резекция желудка (операция по удалению значительной части желудка).
- Нарушение всасывания железа в кишечнике — дуоденит (воспаление двенадцатиперстной кишки), хронические энтериты (воспаление тонкого кишечника), целиакия, резекция кишечника [2][8].
- Нарушение транспорта железа вследствие уменьшения количества трансферрина — белка, связывающегося с железом для переноса его в молекулу гемоглобина (при циррозах, инфекционных заболеваниях, уремии, туберкулёзе).
- Недостаточный исходный уровень железа в организме у детей, рождённых от матерей с низким уровнем гемоглобина крови.
Группы риска по ЖДА:
- дети (недоношенные, дети от 6 месяцев до 3 лет, подростки старше 12 лет);
- менструирующие женщины;
- женщины в период беременности и лактации;
- доноры;
- люди старше 60 лет.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы железодефицитной анемии
Недостаток железа в организме проявляется двумя синдромами — сидеропеническим и анемическим [2][8].
Сидеропенический синдром связан с недостатком железа в тканях и проявляется нарушениями со стороны кожи и слизистых оболочек:
- сухость, дряблость, шелушение и трещины на коже;
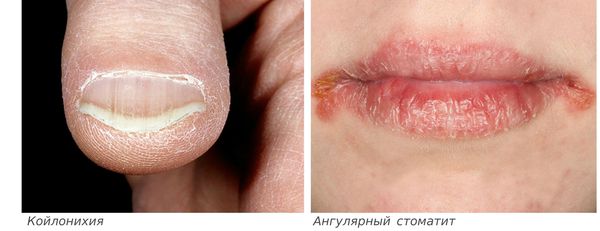
- ломкость и слоистость ногтей, их поперечная исчерченность, койлонихия (ногти становятся плоскими, иногда принимают вогнутую “ложкообразную” форму);
- ангулярный стоматит (изъязвления и трещины в уголках рта);
- ломкость и выпадение волос (волосы теряют блеск, истончаются, секутся, редеют и рано седеют);
- извращение вкуса и пристрастие к непищевым продуктам — к мелу, извести, глине, углю, краскам, земле и т. д.; причина этого симптома неизвестна, но он часто встречается при ЖДА;
- изменение обоняния и тяга к токсическим веществами — к бензину, керосину, мазуту, ацетону, лакам, краскам, гуталину, выхлопным газам, т. е. токсикомания; данный симптом необъясним, но тоже достаточно специфичен для ЖДА и полностью проходит на фоне приёма препаратов железа;
- дистрофические процессы в желудочно-кишечном тракте — глоссит (болезненность и жжение языка), гингивит, кариес, склонность к пародонтозу, атрофический гастрит и энтерит, сидеропеническая дисфагия или синдром Пламмера — Винсона (затруднённое глотание сухой и твёрдой пищи и даже слюны) [8];
- недостаточность мышечных сфинктеров (недержание мочи при кашле, смехе, непреодолимые позывы к мочеиспусканию, возможно ночное недержание мочи).
При осмотре обращает на себя внимание бледность кожных покровов, часто с зеленоватым оттенком (“хлороз”) и симптом голубых склер — дистрофические изменения роговицы глаза, через которые просвечивают сосудистые сплетения, создающие “синеву” [2][8].
Анемический синдром проявляется слабостью, быстрой утомляемостью, сонливостью днём и плохим засыпанием ночью, головокружениями, обмороками, частыми головными болями, шумом в ушах, мельканием “мушек” перед глазами, одышкой при физической нагрузке, увеличением частоты сердечных сокращений, неприятными ощущениями в области сердца, пониженным артериальным давлением.
При ЖДА может наблюдаться умеренное повышение температуры тела (до 37,5 °С), которое исчезает после лечения железосодержащими препаратами.
Зачастую снижение содержания гемоглобина происходит постепенно, при этом многие органы адаптируются к анемии. В связи с этим жалобы больных не всегда соответствуют показателям содержания гемоглобина. Многие пациенты, особенно женщины, свыкаются с неважным самочувствием, приписывая его переутомлению, психическим и физическим перегрузкам.
Патогенез железодефицитной анемии
Железо — жизненно важный для человека микроэлемент, который входит в состав гемоглобина крови, миоглобина мышц, отвечает за транспорт кислорода в организме и протекание многих биохимических реакций.
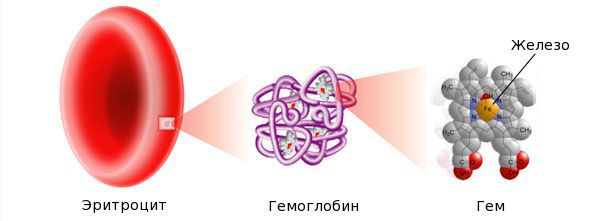
Железо поступает в организм в виде двухвалентного (мясная пища) и трёхвалентного (растительная пища) ионов. Первый всасывается легко, второй под действием соляной кислоты в желудке должен превратиться в двухвалентный. Далее он поступает в двенадцатиперстную кишку и начальные отделы тощей кишки, затем двухвалентное железо вновь переводится в трёхвалентное. В дальнейшем часть этого железа поступает в депо слизистой оболочки тонкой кишки, а другая всасывается в кровь, где соединяется с трансферрином (белком-переносчиком железа, синтезируемым в печени). Если содержание железа в организме избыточно, то оно задерживается в клетках кишечника и в дальнейшем удаляется из организма вместе со слущивающимся эпителием.
При недостатке железо поступает в кровоток и соединяется, как уже упоминалось, с трансферрином. Далее через систему воротной вены железо направляется в печень, где запасается в составе белка ферритина. Другая часть железа в составе трансферрина транспортируется к клеткам красного костного мозга и используется для образования гемоглобина, а также участвует в тканевых окислительно-восстановительных реакциях [5][9].
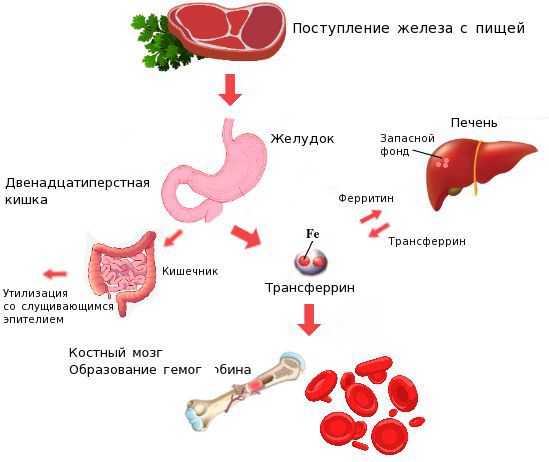
При снижении кислотности в желудке (атрофический гастрит, резекция желудка, приём препаратов, снижающих кислотность, гиповитаминоз С) нарушается ионизация железа в желудке, что ведёт к дальнейшему нарушению всасывания железа и развитию ЖДА. При резекции и хронических заболеваниях кишечника (дуоденит, хронический энтерит, целиакия) нарушается всасывание железа, что опять же приводит к развитию ЖДА.
Если нарушается включение железа в трансферрин, то оно не доходит до органов депо и клеток красного костного мозга. При этом нарушается образование гемоглобина, а также белков, содержащих железо (миоглобин, железосодержащие тканевые ферменты), что также ведёт к развитию анемии [9].
Ферменты, содержащие железо, принимают участие в синтезе гормонов щитовидной железы и поддержании иммунитета, поэтому при дефиците железа нарушаются защитные и адаптационные силы организма и весь обмен веществ.
Классификация и стадии развития железодефицитной анемии
Выделяют три стадии железодефицитных состояний: прелатентный дефицит железа, латентный дефицит и железодефицитную анемию (ЖДА).
Для прелатентного дефицита железа характерно снижение запасов железа в костном мозге:
- снижение железа в депо (снижение ферритина);
- нормальный уровень сывороточного железа;
- нормальный уровень гемоглобина и эритроцитов;
- отсутствие тканевых проявлений (нет сидеропенического синдрома) [4][6].
На этой стадии симптомов может не быть.
Латентный (скрытый) дефицит железа влияет на тканевой обмен. На этой стадии запасы железа начинают истощаться, но организм ещё не успел отреагировать снижением гемоглобина. Возникают первые проявления заболевания — человека может беспокоить повышенная утомляемость, слабость, одышка при физической нагрузке, ломкость ногтей, сухость кожи, выпадение волос. Но эти симптомы пока выражены незначительно.
Латентный дефицит железа характеризуется:
- снижением железа в депо (снижение ферритина);
- снижением уровня сывороточного железа;
- нормальным уровнем гемоглобина и эритроцитов;
- повышением общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствием гемосидерина (пигмента, состоящего из оксида железа, он образуется при распаде гемоглобина) в макрофагах костного мозга;
- наличием тканевых проявлений (сидеропенический синдром) [4][6].
На третьей стадии (собственно ЖДА) снижается уровень гемоглобина и эритроцитов.
Для железодефицитной анемии характерно:
- снижение железа в депо (снижение ферритина);
- снижение уровня сывороточного железа;
- снижение уровня гемоглобина и эритроцитов;
- повышение общей железосвязывающей способности сыворотки (ОЖСС);
- отсутствие гемосидерина в макрофагах костного мозга;
- наличие тканевых проявлений (сидеропенический синдром);
- повышение растворимых трансферриновых рецепторов (рТФР);
- снижение коэффициента насыщения трансферрина железом (НТЖ);
- анизоцитоз — изменение размеров эритроцитов;
- пойкилоцитоз — изменение формы эритроцитов [4][6].
Для этой стадии характерна ярко выраженная клиническая симптоматика, хотя зачастую люди списывают эти проявления на переутомление.
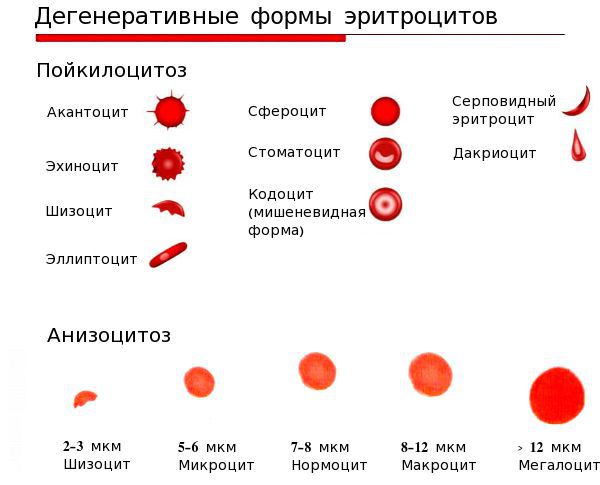
В норме уровень гемоглобина в крови: у женщин — 120-140 г/л, у мужчин — 130-160 г/л.
Степени тяжести ЖДА (на основании снижения уровня гемоглобина Hb):
- I — лёгкая степень: Hb от 90 до 120 г/л;
- II — средняя степень: Hb от 70 до 89 г/л;
- III — тяжёлая степень: Hb менее 70 г/л.
Осложнения железодефицитной анемии
Осложнения возникают при анемии, нелеченной более 5 лет. Тяжёлая ЖДА может привести к развитию миокардиодистрофии — поражению мышечного слоя сердца, снижению его сократительной функции и развитию сердечной недостаточности.
При ЖДА возникают сбои в работе иммунной системы, а это приводит к частым бактериальным и вирусным инфекциям (ОРВИ, гриппу, обострениям тонзиллита, бронхита, гайморита) [2][8].
У беременных с ЖДА повышается риск преждевременных родов и задержки роста плода. У детей недостаток железа приводит к задержке роста и интеллектуального развития.
Также при длительном и тяжёлом течении ЖДА нарушаются функции печени и происходят/> изменения со стороны репродуктивной сферы (нарушается менструальный цикл) [2][8].
Нередко встречаются проблемы и со стороны нервной системы — повышенная раздражительность, нервозность, плаксивость, снижение памяти, внимания, мышления и др./> С длительным дефицитом железа связывают развитие болезней Паркинсона и Альцгеймера, так как железо участвует в процессах миелинизации нервных волокон центральной нервной системы [6]. Конечно, сама по себе ЖДА не может привести к развитию этих заболеваний, но в пожилом возрасте в совокупности с хроническим воспалением в ЖКТ, повышенным уровнем холестерина в крови и сахарным диабетом анемия ускоряет развитие болезней Альцгеймера и Паркинсона.
Редким и тяжёлым осложнением ЖДА является гипоксическая кома. Ей предшествует резкое побледнение кожных покровов и видимых слизистых, судороги, а затем потеря сознания. Гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-лёгочных заболеваний, таких как ишемическая болезнь сердца, бронхиальная астма, хроническая ишемия головного мозга и способствует развитию неотложных состояний — острому или повторному инфаркту миокарда и острому нарушению мозгового кровообращения (инсульту).
Диагностика железодефицитной анемии
Минимальный объём исследований:
- клинический анализ крови с лейкоцитарной формулой;
- биохимический анализ крови (ферритин, сывороточное железо, общая железосвязывающая способность сыворотки, коэффициент насыщения трансферрина железом, растворимые трансферриновые рецепторы).
Клинический анализ крови с лейкоцитарной формулой показывает снижение уровня гемоглобина и эритроцитов, цветового показателя крови, среднего объём эритроцита (MCV), среднего содержания гемоглобина в эритроците (МСН), средней концентрации гемоглобина в эритроците (MCHC), повышение степени анизоцитоза эритроцитов (RDW), иногда может быть увеличена скорость оседания эритроцитов (СОЭ) [1].
Биохимический анализ крови покажет снижение уровня сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки и растворимых трансферриновых рецепторов, снижение коэффициента насыщения трансферрина железом (НТЖ).
Лечение железодефицитной анемии
Лечение проводится железосодержащими препаратами, в основном для приёма внутрь и значительно реже для внутримышечного или внутривенного введения. Препараты нельзя принимать без назначения врача, так как переизбыток железа опасен своими последствиями — поражением зубов, развитием гепатита, цирроза печени, сахарного диабета и сердечно-сосудистых заболеваний. Также возможны тяжёлые аллергические реакции.
При анемии следует изменить рацион питания и включить в него продукты, содержащие железо в наиболее усвояемой форме — телятину, говядину, баранину, мясо кролика, печень, язык. Важно помнить, что из мяса усваивается до 30 % железа, из рыбы — 10 %, а из растительной пищи — всего лишь 3-5 %.
При анемии коррекция дефицита железа не может быть достигнута только изменением питания. Причина этого в том, что усвоение железа из пищи ограничено, а в препаратах оно содержится в большей концентрации.

При лечение больных с ЖДА необходимо учитывать характер основного заболевания и наличие сопутствующей патологии, возраст больных (дети, старики), степень выраженности анемического синдрома и дефицита железа, переносимость препаратов железа и т. д [3].
При анемии лёгкой и средней степени тяжести препараты железа лучше принимать внутрь вместе с аскорбиновой или фолиевой кислотой, так как они улучшают всасываемость железа.
В течение двух часов до или после приёма препаратов железа не рекомендуется употреблять кофе и кофеин-содержащие напитки (какао, шоколад, чай), крупы (рожь, ячмень, овес, пшеница), орехи, бобовые, молоко, яйца и молочные продукты, жирные и мучные продукты, а также некоторые лекарственные препараты и витамины, содержащие кальций, магний, цинк, селен, йод, хром. Это поможет избежать ухудшения усвоения железа. Все препараты железа назначаются врачом индивидуально. Курс лечения составляет не менее 1,5-2 месяцев, возможно, и дольше. Кроме восстановления уровня железа в крови, нужно создать его запас в организме, то есть повысить уровень ферритина. Об успехе лечения говорит нормализация уровня гемоглобина через 1-2 месяца [9][10].
Если препараты железа невозможно применять внутрь (например, при непереносимости или нарушении всасывания железа в кишечнике), то их вводят внутримышечно или внутривенно. Инъекционные препараты железа используют только в стационаре, так как они могут вызывать шоковые реакции. Их нельзя применять во время беременности и лактации.
При тяжёлой анемии (гемоглобин менее 70 г/л) и по жизненным показаниям в условиях стационара проводят переливание эритроцитарной массы.
В качестве лечебно-профилактического средства пациентам, у которых нет сахарного диабета, можно использовать гематоген. В его состав входят железо, связывающее белки, получаемые из крови крупного рогатого скота, а также аскорбиновая кислота и необходимый комплекс белков. Однако это достаточно калорийный продукт — в 100 г гематогена содержится 350–500 килокалорий, об этом следует помнить, включая его в рацион.
Прогноз. Профилактика
Прогноз при ЖДА благоприятный. В большинстве случаев заболевание успешно лечится амбулаторно. Но если не анемию не лечить, то она может прогрессировать, ухудшая общее самочувствие. ЖДА сложно скорректировать в следующих случаях:
- при сопутствующих проблемах с ЖКТ (обострение хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника, синдроме мальабсорбции — нарушенного всасывания в кишечнике, резекции желудка и/или кишечника);
- одновременном приёме препаратов, снижающих всасывание железа;
- хронических кровопотерях;
- нелеченных системных и онкологических заболеваниях;
- нерегулярном приёме препаратов железа, несоблюдении дозировки, кратности и продолжительности приёма препарата или самостоятельной его замене.
Для профилактики ЖДА следует:
- ежегодно сдавать клинический анализ крови и контролировать его параметры;
- полноценно питаться, получая с пищей достаточное количество белка и железа;
- своевременно устранять источники кровопотери в организме;
- лицам из групп риска (донорам, детям, из спортивных школ, беременным и кормящим, а также женщинам, страдающим обильными и длительными менструациями) принимать небольшие дозы препаратов железа.
Все больные ЖДА, а также люди, у которых высока вероятность развития этой патологии, должны наблюдаться у терапевта [5][7].
